- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Необратимые повреждения клетки. Гибель клетки
Содержание
- 2. Некроз – это изменения клетки необратимого характера,
- 3. Некроз - не требует затрат энергии; -
- 4. Морфологическая картина некроза:денатурация внутриклеточных белковферментативное переваривание поврежденной
- 5. Некрозу могут предшествовать
- 6. Некробиоз - состояние «между жизнью и смертью» (от necros -
- 7. Виды некроза:Травматический (прямое действие механических, температурных, вибрационных,
- 8. Иммуногенный (результат цитолиза в ходе аутоагрессивных иммунных
- 9. Механизмы ишемического повреждения клетки↓ окислительного фосфорилирования →
- 10. Выход внутриклеточных ферментов и других белков через
- 11. Признаки необратимости повреждения клеток.Разрывы плазматической мембраны.Выраженные изменения
- 12. Апоптоз – это программированная клеточная смерть в
- 13. Физиологический апоптоз Смерть клетки в результате апоптоза
- 14. Апоптоз при патологических состоянияхВ процессе апоптоза удаляются
- 15. Смерть в результате апоптоза происходит при разных
- 16. Морфологические изменения при апоптозеСморщивание клетки, цитоплазма плотнаяКонденсация
- 17. Биохимические признаки апоптозаАктивация каспаз (семейство цистеиновых протеаз)Каспазы
- 18. В процессе апоптоза выделяют:Инициальную фазу (некоторые каспазы
- 19. Внутренний путь развития апоптоза (митохондриальный) Результат повышения
- 20. Внешний путь развития апоптоза инициируется рецепторами смерти
- 21. Стадии апоптоза:1 стадия – стадия инициации (индукции).
- 22. 0трансмембранные стимулы апоптоза, в этом случае он
- 23. Трансмембранные сигналы подразделяют на:-«отрицательные» сигналы Для нормальной
- 24. «положительные» сигналы Сигнальные молекулы, такие как ФНОα,
- 25. 2 стадия – стадия программирования (контроля и
- 26. 3 стадия – стадия реализация программы (исполнительная,
- 27. Скачать презентацию
- 28. Похожие презентации
Некроз – это изменения клетки необратимого характера, заключающиеся в постепенном ферментативном разрушении и денатурации ее белков. Некроз – завершающий этап клеточной дистрофии, результат действия на клетку повреждающих факторов.


























Слайд 2
Некроз – это изменения клетки необратимого характера, заключающиеся
в постепенном ферментативном разрушении и денатурации ее белков.
– завершающий этап клеточной дистрофии, результат действия на клетку повреждающих факторов.
Слайд 3
Некроз
- не требует затрат энергии;
- не
зависит от управляющих сигналов местного и центрального происхождения;
- некроз
представляет определенную угрозу окружающим структурам – это часто способствует развитию воспалительного процесса.
Слайд 4
Морфологическая картина некроза:
денатурация внутриклеточных белков
ферментативное переваривание поврежденной клетки
лизосомальными ферментами
нарушение целостности мембран
содержимое клетки просачивается наружу, вызывает воспалительный
процесс в окружающей тканиФерменты, переваривающие некротическую клетку, образуются из лизосом погибающих клеток и лизосом лейкоцитов, которые участвуют в воспалительных реакциях.
Слайд 5
Некрозу могут предшествовать периоды
паранекроза и некробиоза.
Паранекроз - заметные, но обратимые изменения в клетке:
помутнение цитоплазмы, вакуолизация, появление грубодисперсных осадков, увеличение проникновения в клетку различных красителей.
Слайд 6
Некробиоз - состояние «между жизнью и смертью» (от necros - мертвый
и bios - живой); совокупность необратимых дистрофических изменения в клетке, предшествующие
ее смерти.
Слайд 7
Виды некроза:
Травматический (прямое действие механических, температурных, вибрационных, радиационных
и др. факторов).
Токсический (действие токсинов, чаще микробных).
Трофоневротический (нарушение кровоснабжения
или иннервации тканей при поражении периферической нервной системы – пролежни, незаживающие язвы).
Слайд 8
Иммуногенный (результат цитолиза в ходе аутоагрессивных иммунных и
аллергических реакций).
Циркуляторный (недостаточность циркуляции крови в кровеносных и лимфатических
сосудах в результате тромбоза, эмболии, длительного спазма, давления извне. Это вызывает ишемию, гипоксию и некроз ткани).
Слайд 9
Механизмы ишемического повреждения клетки
↓ окислительного фосфорилирования → ↓
АТФ
снижение активности натриевого насоса
выход калия из клетки
накопление натрия
и воды в клетке →набухание клеткиприток кальция в клетку
Прогрессирующая деградация компонентов клетки
Выход внутриклеточных ферментов
Гипоксия, ишемия
Слайд 10
Выход внутриклеточных ферментов и других белков через аномально
проницаемую плазматическую мембрану в кровь - важный клинический признак
смерти клеток.Например:
повышенные уровни изофермента креатинкиназы и тропонина в крови являются первыми признаками инфаркта миокарда.
Слайд 11
Признаки необратимости повреждения клеток.
Разрывы плазматической мембраны.
Выраженные изменения структуры
ядра:
Кариорексис – разрывы ядерной мембраны, фрагментация ядра;
Кариолизис – распыление
хроматина;Кариопикноз – сморщивание содержимого ядра.
Набухание митохондрий, лизосом.
Слайд 12
Апоптоз – это программированная клеточная смерть в развитии
которой активную роль принимают специальные и генетически запрограммированные внутриклеточные
механизмы.В отличие от некроза активный процесс, требующий определенных энергозатрат.
Слайд 13
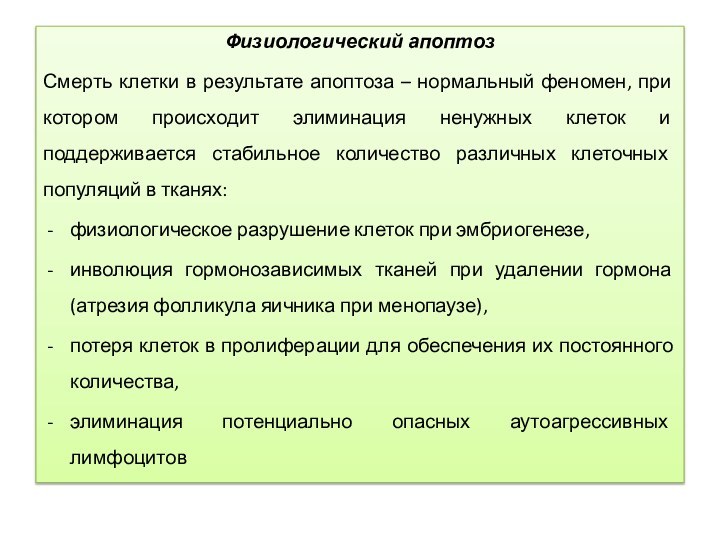
Физиологический апоптоз
Смерть клетки в результате апоптоза –
нормальный феномен, при котором происходит элиминация ненужных клеток и
поддерживается стабильное количество различных клеточных популяций в тканях:физиологическое разрушение клеток при эмбриогенезе,
инволюция гормонозависимых тканей при удалении гормона (атрезия фолликула яичника при менопаузе),
потеря клеток в пролиферации для обеспечения их постоянного количества,
элиминация потенциально опасных аутоагрессивных лимфоцитов
Слайд 14
Апоптоз при патологических состояниях
В процессе апоптоза удаляются клетки,
которые не подлежат восстановлению после повреждения, таким образом ограничивается
повреждение прилежащей ткани.
Слайд 15
Смерть в результате апоптоза происходит при разных патологических
состояниях:
При повреждении ДНК (радиация, цитостатики)
При накоплении неправильно свернутых белков
(повреждения свободными радикалами)При определенных инфекциях, особенно вирусных
При патологической атрофии паренхиматозных органов после обтурации протоков
Слайд 16
Морфологические изменения при апоптозе
Сморщивание клетки, цитоплазма плотная
Конденсация хроматина
(хроматин собирается под мембраной ядра)
Формирование цитоплазматических выпячиваний и апоптозных
телецФагоцитоз апоптозных телец макрофагами
Слайд 17
Биохимические признаки апоптоза
Активация каспаз (семейство цистеиновых протеаз)
Каспазы разделены
на две группы: инициаторы и эффекторы.
Расщепление активных каспаз –
маркер начала апоптоза в клетке.Распад белков и ДНК
Изменение мембраны и распознавание фагоцитами
Слайд 18
В процессе апоптоза выделяют:
Инициальную фазу (некоторые каспазы становятся
каталитически активными)
Эффекторную фазу (другие каспазы вызывают деградацию основных компонентов
клетки)Варианты развития апоптоза
Внутренний путь (митохондриальный)
- Внешний путь (инициируется рецепторами смерти плазматической мембраны)
Слайд 19
Внутренний путь развития апоптоза (митохондриальный)
Результат повышения митохондриальной
проницаемости и высвобождение проапоптозных молекул (индукторов смерти клетки) в
цитоплазму.Митохондрии содержат такие белки, как цитохром С
↓
высвобождение цитохрома С в цитоплазму
↓
Инициация эффекторных каспаз и апоптоза
Данный процесс контролируется балансом между про- и антиапоптозными белками
Слайд 20
Внешний путь развития апоптоза инициируется рецепторами смерти плазматической
мембраны.
Рецепторы смерти являются белками семейства рецепторов TNF.
(Подробно изучены
рецепторы TNF и связанный белок CD95.)Через данный рецептор передается сигнал к развитию апоптоза внутрь клетки
↓
Инициация эффекторных каспаз и апоптоза
↓
активация эндонуклеаз
распад цитоскелета
Слайд 21
Стадии апоптоза:
1 стадия – стадия инициации (индукции). В
зависимости от происхождения сигнала, стимулирующего апоптоз, различают:
- внутриклеточные стимулы
апоптоза (разные виды облучения, избыток Н+, оксид азота, свободные радикалы кислорода и липидов, гипертермия и др.; они могут вызывать повреждения хромосом и внутриклеточных мембран;
Слайд 22
0
трансмембранные стимулы апоптоза, в этом случае он активируется
внешней «сигнализацией», которая передается через мембранные или внутриклеточные рецепторы.
Слайд 23
Трансмембранные сигналы подразделяют на:
-«отрицательные» сигналы
Для нормальной жизнедеятельности
клетки, регуляции ее деления и размножения необходимо воздействие на
нее через рецепторы различных БАВ: факторов роста, цитокинов, гормонов. Они подавляют механизмы клеточной гибели. Дефицит или отсутствие данных БАВ активирует механизмы программированной смерти клетки;
Слайд 24
«положительные» сигналы
Сигнальные молекулы, такие как ФНОα, глюкокортикоиды,
некоторые антигены, адгезивные белки и др., после взаимодействия с
клеточными рецепторами могут запускать программу апоптоза.Пример: глюкокортикоиды являются индуктором апоптоза Т- лимфоцитов.
Смешанные сигналы. Это сочетанное воздействие сигналов первой и второй группы.
Слайд 25
2 стадия – стадия программирования (контроля и интеграции
механизмов апоптоза).
Происходит либо:
- реализация пускового сигнала к апоптозу через
активацию его программы (эффекторами являются каспазы и эндонуклеазы);- блокируется эффект пускового сигнала апоптоза.
Слайд 26
3 стадия – стадия реализация программы (исполнительная, эффекторная)
заключается в гибели клетки, осуществляемой посредством активации протеаз и
эндонуклеаз.Непосредственными исполнителями являются Ca2+, Mg2+ - зависимые эндонуклеазы (катализируют распад нуклеиновых кислот) и эффекторные каспазы (расщепляющие белки).