- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Развитие ВИЧ-инфекции
Содержание
- 2. ВИЧ-инфекция - антропонозное вирусное заболевание, с контактным
- 3. Этиология.Возбудитель - вирус рода Lentivirus подсемейства Lentivirinae семейства Retroviridae. Геном свободной частицы ВИЧ образован двухнитевой РНК.
- 5. На сегодняшний день известны ВИЧ-1, ВИЧ-2, ВИЧ-3,
- 6. Эпидемиология.Резервуар и источник инфекции - инфицированный ВИЧ
- 7. ВИЧ чрезвычайно чувствителен к внешним воздействиям, гибнет
- 8. Естественная восприимчивость людей - высокая. Люди, заразившиеся
- 10. Пути передачи ВИЧ-инфекции:половой Вирус содержится в сперме
- 11. Парентеральный (через кровь).Вирус может попасть в организм
- 12. Транспланцентарный. От инфицированной матери ребенку в 50%
- 13. Группы риска :Гомосексуалы и бисексуалы;Наркоманы;Лица, ведущие беспорядочную
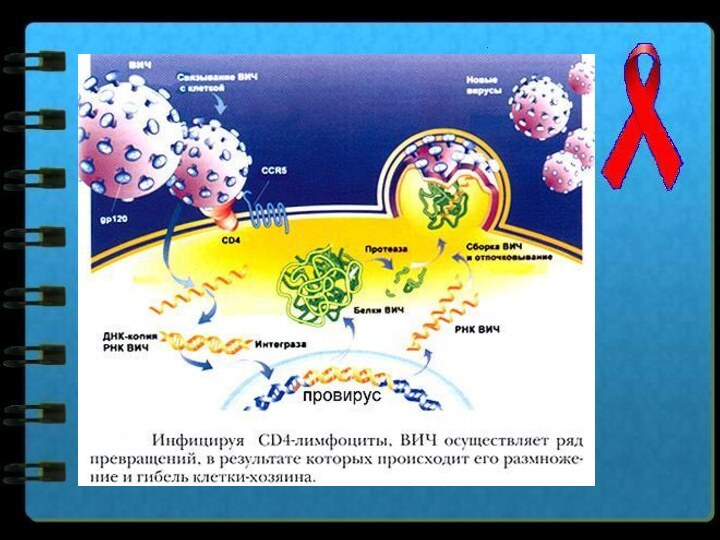
- 14. Патогенез.ВИЧ поражает иммунные клетки – Т-лимфоциты (хелперы).
- 16. 1. Стадия инкубации. 2. Стадия первичных
- 17. 4. Стадия вторичных заболеваний.4А. Потеря веса менее
- 18. 4Б. Потеря веса более 10% (необъяснимая диарея
- 19. 4В. Кахексия(генерализованные бактериальные, вирусные, грибковые, протозойные и
- 20. «Стадия инкубации» - период от момента заражения
- 21. Стадия 2А. «Бессимптомная», когда какие-либо клинические
- 22. Стадия 2Б. «Острая ВИЧ-инфекция без вторичных заболеваний»
- 23. Стадия 2В. «Острая ВИЧ-инфекция с вторичными заболеваниями».
- 24. Стадия 3. «Латентная». Характеризуется медленным прогрессированием иммунодефицита.
- 25. Стадия 4. «Стадия вторичных заболеваний». На фоне
- 26. Стадия 5. «Терминальная стадия». В этой стадии
- 27. Особенности клиники ВИЧ-инфекции у детей.Наиболее частым клиническим
- 28. Выделяют следующие клинические признаки-индикаторы, позволяющие заподозрить ВИЧ-инфекцию:похудание
- 29. Для поздней стадии, позволяющей диагностировать ВИЧ-инфекцию
- 30. Лабораторная диагностика ВИЧ-инфекции.Первоначально антитела выявляют методом ИФА.
- 31. Лечение ВИЧ.При заражении ВИЧ человеку назначается лечение,
- 32. Профилактические мероприятия ВИЧ-инфекции.ВОЗ выделяет 4 основных направления
- 33. Скачать презентацию
- 34. Похожие презентации
ВИЧ-инфекция - антропонозное вирусное заболевание, с контактным путем передачи, характеризующееся специфическим поражением иммунной системы и развитием синдрома приобретенного иммунодефицита (СПИД).


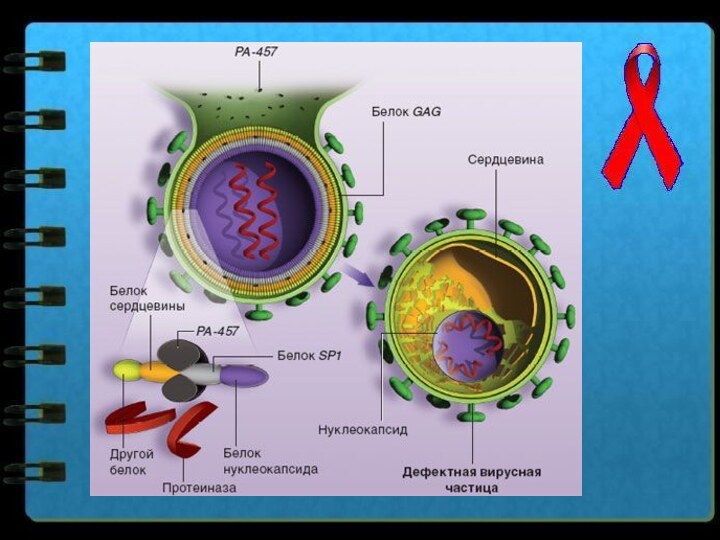






















Слайд 3
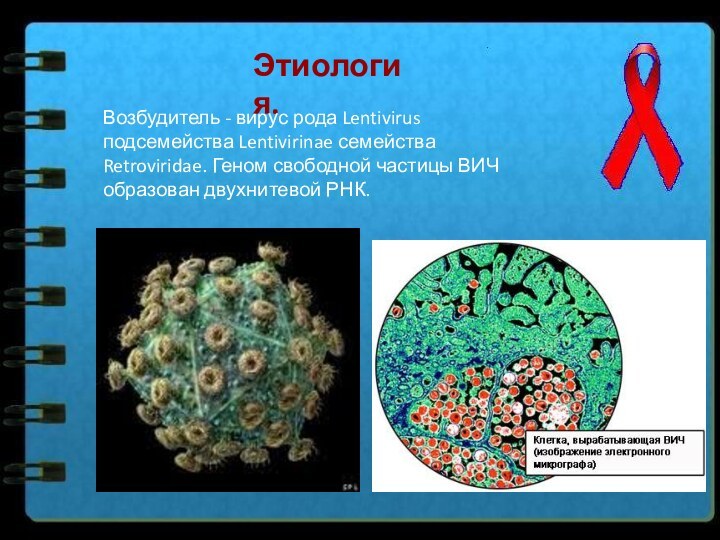
Этиология.
Возбудитель - вирус рода Lentivirus подсемейства Lentivirinae семейства
Retroviridae. Геном свободной частицы ВИЧ образован двухнитевой РНК.
Слайд 5
На сегодняшний день известны ВИЧ-1, ВИЧ-2, ВИЧ-3, ВИЧ-4:
ВИЧ-1
— первый представитель группы, открытый в 1983 году. Является
наиболее распространенной формой.ВИЧ-2 — другой вид вируса иммунодефицита человека, идентифицированный в 1986 году. ВИЧ-2 менее патогенен и передается с меньшей вероятностью, чем ВИЧ-1. Отмечено, что люди, инфицированные ВИЧ-2, обладают также слабым иммунитетом и к ВИЧ-1.
ВИЧ-3 — редкая разновидность, об открытии которой было сообщено в 1988 году. Обнаруженный вирус не реагировал с антителами других известных групп, а также обладал значительными отличиями в структуре генома. Более распространенное наименование для этой разновидности — ВИЧ-1 подтип O.
ВИЧ-4 — редкая разновидность вируса, обнаруженная в 1986 году.
Слайд 6
Эпидемиология.
Резервуар и источник инфекции - инфицированный ВИЧ человек,
во всех стадиях инфекции, пожизненно.
В большом количестве вирус
содержится в крови, в сперме, менструальных выделениях и вагинальном секрете. Кроме того, вирус обнаруживают в женском молоке, слюне, слезной и спинномозговой жидкостях. Наибольшую эпидемиологическую опасность представляют кровь, сперма и вагинальный секрет.Слайд 7 ВИЧ чрезвычайно чувствителен к внешним воздействиям, гибнет под
действием всех известных дезинфектантов.
Нагревание до 56 °С резко
снижает инфекционность вируса, при нагревании до 70-80 °С он инактивируется через 10 мин. Вирионы чувствительны к действию 70% этилового спирта (инактивируются через 1 мин), 0,5% раствора гипохлорида натрия, 1% раствора глутаральдегида.
Устойчив к воздействии ультрафиолетовых лучей и ионизирующей радиации.
В крови, предназначенной для переливания, вирус сохраняется годами, хорошо переносит низкие температуры.
Слайд 8
Естественная восприимчивость людей - высокая.
Люди, заразившиеся в
возрасте старше 35 лет, заболевают СПИДом в два раза
быстрее, чем инфицированные в более молодом возрасте.Средняя продолжительность жизни инфицированных ВИЧ составляет 11-12 лет.
Слайд 10
Пути передачи ВИЧ-инфекции:
половой
Вирус содержится в сперме и
влагалищном секрете, а в организм проникает через слизистую или
микротравмы на коже. Риск заражения ВИЧ возрастает при наличии у партнера инфекций, передаваемых половым путем. Презерватив не является 100% надежным средством защиты от ВИЧ.
Слайд 11
Парентеральный (через кровь).
Вирус может попасть в организм вместе
с инфицированной кровью:
чаще всего - при совместном использовании
шприцев, игл, фильтров для введения наркотиков, при использовании общей посуды для приготовления наркотиков и промывания шприца;при использовании нестерильных медицинских инструментов;
при нанесении татуировок и пирсинга нестерильным оборудованием;
при попадании инфицированной крови на поврежденную кожу, рану или слизистую (в том числе – при оказании медицинской помощи);
при переливании крови, не проверенной на наличие ВИЧ, либо при пересадке органов.
Соблюдение элементарных правил личной гигиены (использование индивидуальных зубных щеток, бритвенных и маникюрных принадлежностей и др.) позволяет исключить риск заражения ВИЧ в быту.
Пути передачи ВИЧ-инфекции:
Слайд 12
Транспланцентарный.
От инфицированной матери ребенку в 50% случаев.
Другая вероятность заражения ребенка во время родов, когда происходит
контакт со слизью и кровью матери. Предполагается, что ребенок может заражаться от матери во время кормления грудным молоком.Пути передачи ВИЧ-инфекции:
Слайд 13
Группы риска :
Гомосексуалы и бисексуалы;
Наркоманы;
Лица, ведущие беспорядочную половую
жизнь;
Инфицированные половые портнеры;
Дети от ВИЧ-инфицированных матерей;
Больные с венерическими заболеваниями;
Больные
с вирусными гепатитами В, С, Д;Больные, реципиенты крови, доноры;
Медицинские работники.
Слайд 14
Патогенез.
ВИЧ поражает иммунные клетки – Т-лимфоциты (хелперы). В
результате эти клетки погибают. Одновременно появляются антитела, которые не
защищают от инфицирования, так как вирус находится внутри лимфоцитов, пораженные лимфоциты погибают. Постепенное уменьшение лимфоцитов приводит к угнетению имунной системы, человек становится восприимчив к любой инфекции.
Слайд 16
1. Стадия инкубации.
2. Стадия первичных проявлений.
Варианты
течения(1 и 2):
A. Бессимптомная.
Б. Острая ВИЧ-инфекция без вторичных заболеваний.
B.
Острая инфекция с вторичными заболеваниями.3. Латентная стадия.
Клиническая классификация ВИЧ-инфекции от 2001 г.
Слайд 17
4. Стадия вторичных заболеваний.
4А. Потеря веса менее 10%
(грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий
лишай; повторные фарингиты, синуситы, повышенная утомляемость). Фазы:
Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии).
Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии).
Слайд 18 4Б. Потеря веса более 10% (необъяснимая диарея или
лихорадка более одного месяца; волосистая лейкоплакия; туберкулез легких; повторные
или стойкие вирусные, бактериальные, грибковые,протозойные поражения внутренних органов; повторный или диссеминированный опоясывающий лишай; локализованная саркома, капоши, прогрессирующая общая слабость).
Фазы:
Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии).
Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии).
Слайд 19 4В. Кахексия(генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные
заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез;
атипичные микобактериозы; диссеминированная саркома Капоши; поражения центральной нервной системы различной этиологии.)Фазы:
Прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии).
Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии).
5. Терминальная стадия.
Слайд 20 «Стадия инкубации» - период от момента заражения до
появления реакции организма в виде клинических проявлений «острой инфекции»
и/или выработки антител.Продолжительность ее обычно составляет от 3 недель до 3 месяцев, но в единичных случаях может затягиваться и до года.
В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются.
Диагноз ВИЧ-инфекции на данной стадии ставится на основании эпидемиологических данных и лабораторно должен подтверждаться обнаружением в сыворотке крови пациента вируса иммунодефицита человека, его антигенов, нуклеиновых кислот ВИЧ.
Стадия 1.
Слайд 21
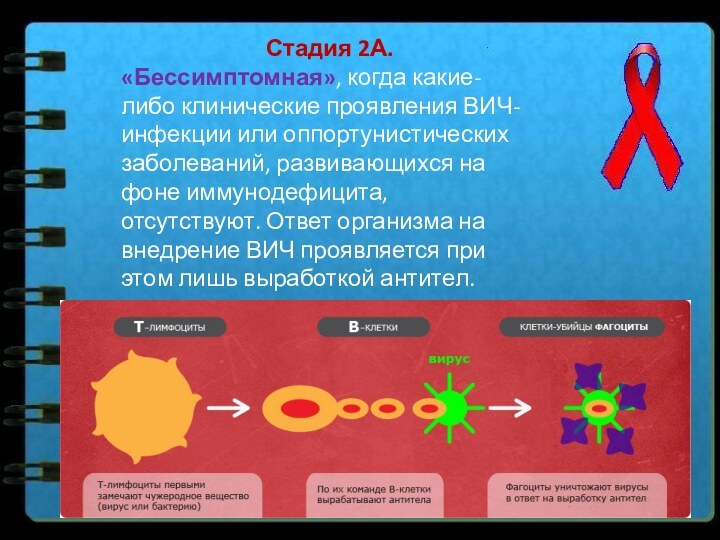
Стадия 2А.
«Бессимптомная», когда какие-либо клинические проявления
ВИЧ-инфекции или оппортунистических заболеваний, развивающихся на фоне иммунодефицита, отсутствуют.
Ответ организма на внедрение ВИЧ проявляется при этом лишь выработкой антител.
Слайд 22
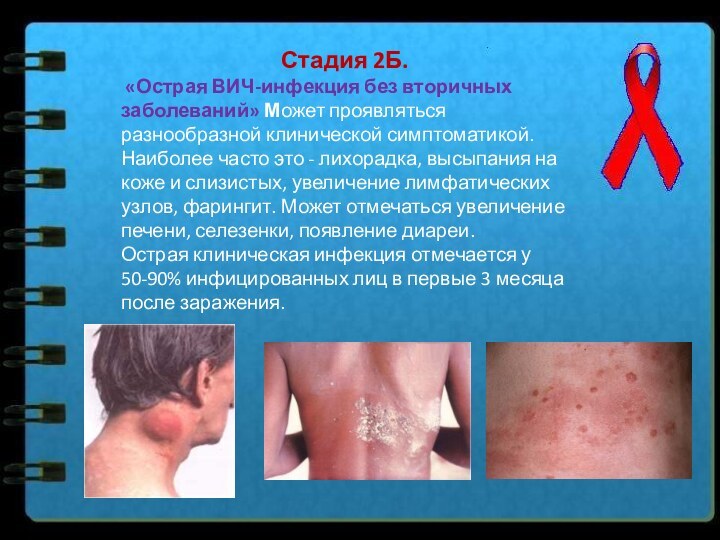
Стадия 2Б.
«Острая ВИЧ-инфекция без вторичных заболеваний» Может
проявляться разнообразной клинической симптоматикой. Наиболее часто это - лихорадка,
высыпания на коже и слизистых, увеличение лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, появление диареи.Острая клиническая инфекция отмечается у 50-90% инфицированных лиц в первые 3 месяца после заражения.
Слайд 23
Стадия 2В.
«Острая ВИЧ-инфекция с вторичными заболеваниями».
В
10-15% случаев у больных острой ВИЧ-инфекцией на фоне иммунодефицита
появляются вторичные заболевания различной этиологии (ангина, бактериальная и пневмоцистная пневмония, кандидозы, герпетическия инфекция и др.).Продолжительность клинических проявлений острой ВИЧ-инфекции варьирует от нескольких дней до нескольких месяцев, однако обычно она составляет 2-3 недели. У подавляющего большинства пациентов стадия начальной ВИЧ-инфекции переходит в латентную стадию.
Слайд 24
Стадия 3.
«Латентная».
Характеризуется медленным прогрессированием иммунодефицита. В
крови обнаруживаются антитела к ВИЧ. Единственным клиническим проявлением заболевания
является увеличение двух и более лимфатических узлов не менее чем в двух не связанных между собой группах (не считая паховые).Лимфатические узлы обычно эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена.
Длительность латентной стадии может варьироовать от 2-3 до 20 и более лет, в среднем - 6-7 лет.
Слайд 25
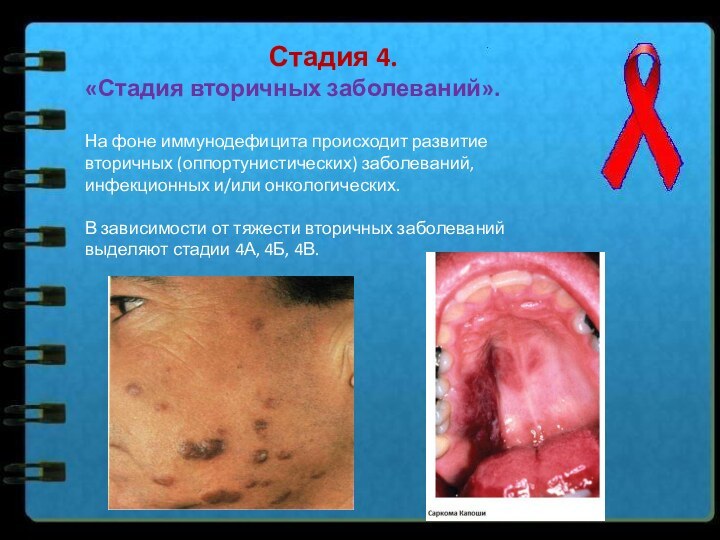
Стадия 4.
«Стадия вторичных заболеваний».
На фоне иммунодефицита
происходит развитие вторичных (оппортунистических) заболеваний, инфекционных и/или онкологических.
В зависимости
от тяжести вторичных заболеваний выделяют стадии 4А, 4Б, 4В.
Слайд 26
Стадия 5.
«Терминальная стадия». В этой стадии имеющиеся
у больных вторичные заболевания приобретают необратимое течение. Даже адекватно
проводимые противовирусная терапия и терапия вторичных заболеваний не эффективны, и больной погибает в течение нескольких месяцев.
Слайд 27
Особенности клиники ВИЧ-инфекции у детей.
Наиболее частым клиническим проявлением
ВИЧ-инфекции у детей является задержка темпов психомоторного и физического
развития.ВИЧ-инфекция у детей, рожденных от ВИЧ-инфицированных матерей, характеризуется более быстро прогрессирующим течением. У детей, зараженных в возрасте старше одного года, заболевание, как правило, развивается более медленно.
Слайд 28
Выделяют следующие клинические признаки-индикаторы, позволяющие заподозрить ВИЧ-инфекцию:
похудание на
10% массы тела и более в течение нескольких месяцев
без видимых причин;стойкая беспричинная лихорадка в течение 1 месяца и более;
беспричинная диарея в течение 1 месяца и более;
беспричинное увеличение более чем двух групп лимфатических узлов (исключая паховые) на протяжении более 2 месяцев;
постоянное и необъяснимое ночное потоотделение;
быстрая утомляемость, заставляющая все больше время проводить лежа.
Слайд 29
Для поздней стадии, позволяющей диагностировать ВИЧ-инфекцию относятся:
1.
Пневмоцистная пневмония;
2. Токсоплазмоз;
3.
Криптококкоз; 4. CMV-инфекция;
5. Простой герпес;
6. Прогрессирующая многоочаговая лейкоэнцефалопатия;
7. Гистоплазмоз;
8. Кандидозный эзофагит;
9. МАК-инфекция;
10. Сальмонеллезная септицемия;
11. Внелегочной туберкулез;
12. Лимфома, саркома Капоши;
13. Кахексия;
14. ВИЧ-энцефалопатия.
Слайд 30
Лабораторная диагностика ВИЧ-инфекции.
Первоначально антитела выявляют методом ИФА. При
положительном результате ИФА сыворотку крови исследуют методом иммунного блота
(блоттинга). Он позволяет обнаружить специфические антитела к частицам белковой структуры ВИЧ, имеющим строго определенную молекулярную массу. При их выявлении ставится окончательный диагноз.Отрицательный результат иммуноблоттинга при наличии клинических и эпидемиологических подозрений на ВИЧ-инфекцию не отвергает возможность данного заболевания и требует повторения лабораторного исследования. Это объясняется, как уже говорилось тем, что в инкубационном периоде заболевания антител ещё нет, а в терминальной стадии, вследствие истощения иммунной системы, они уже перестают вырабатываться. В этих случаях наиболее перспективна полимеразная цепная реакция (ПЦР), позволяющая обнаружить частицы РНК вируса.
При установлении диагноза ВИЧ-инфекции проводят многократное исследование иммунного статуса в динамике для контроля за прогрессированием болезни и эффективностью лечения.
Слайд 31
Лечение ВИЧ.
При заражении ВИЧ человеку назначается лечение, с
помощью которого можно задержать развитие СПИДа и оппортунистических заболеваний,
а некоторые из последних и вылечить. Для лечения ВИЧ-инфекции используют следующие средства:лекарства, непосредственно воздействующие на вирус, на его жизненные циклы, мешающие его размножению;
лекарства для лечения оппортунистических болезней;
лекарства, предназначенные для предупреждения развития оппортунистических инфекций (препараты для профилактики - превентивной терапии).
Лечение ВИЧ-инфицированного пациента начинают проводить намного раньше, чем развивается СПИД. Дело в том, что даже при отсутствии признаков болезни, заметных заболевшему или врачу, ВИЧ активно воздействует на организм. Поэтому вовремя начатое лечение помогает человеку дольше чувствовать себя здоровым, предупреждает развитие оппортунистических инфекций и опухолевых заболеваний.
Слайд 32
Профилактические мероприятия ВИЧ-инфекции.
ВОЗ выделяет 4 основных направления деятельности,
направленной на борьбу с эпидемией ВИЧ-инфекции и её последствиями:
1.
Предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению, распространение презервативов, лечение других ЗППП, обучение поведению, направленному на сознательное лечение этих болезней;2. Предупреждение передачи ВИЧ через кровь путем снабжения безопасными препаратами, приготовленными из крови.
3. Предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ путем обеспечения медицинской помощи, включая консультирование женщин, инфицированных ВИЧ, и проведение химиопрофилактики;
4. Организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.