- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Генетические заболевания печени в практике врача
Содержание
- 2. Слова французского ученого Жана Доссе, лауреата Нобелевской
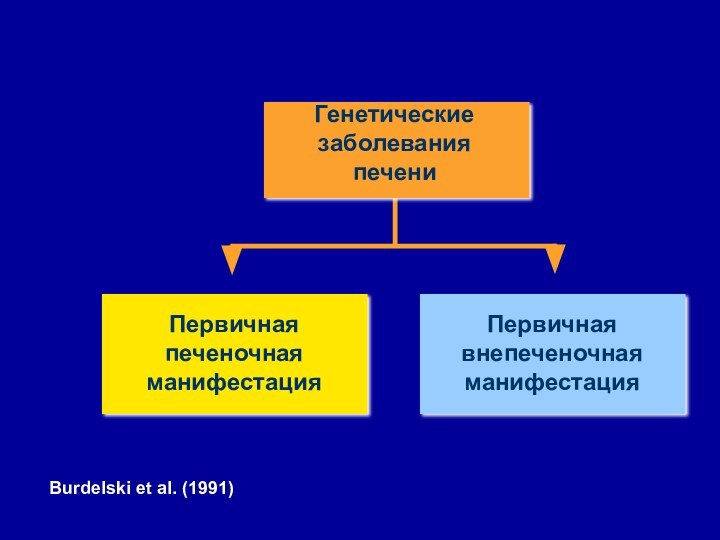
- 3. Первичная печеночная манифестацияПервичная внепеченочная манифестацияГенетические заболевания печениBurdelski et al. (1991)
- 4. Генетические заболевания печени с первичной печеночной манифестациейБолезнь
- 5. ДНКTAAAGCGACAT3'5'3'5'TTACCTTTGGA5'3'UAAAGCGACAUmРНКТранскрипцияTрансляцияБелокNH2COOHЭтиология: синтетические аномалии в печени.
- 6. Методы диагностикиосновные методы диагностики хромосомных болезней –
- 7. Болезни накопленияБолезнь ВильсонаНаследственный гемохроматозДефицит α 1-антитрипсинаГликогенозыПри уточнении
- 8. Пациент С. 26 летЖалобы: на
- 9. Пациент С. 26 летАнамнез: болен в течение
- 10. Пациент С .26 летПредварительный диагноз?Рекомендуемое обследование?
- 11. Болезнь Вильсона- Коновалова Аутосомно-рециссивный тип наследованияТоксическое накопление
- 12. Обмен Cu++ в организме Cu++ транспортируется в
- 13. Патогенез болезни ВильсонаСнижение экскреции Сu++ с желчью
- 14. Токсическое влияние меди в печениПродукция свободных радикаловТоксическое
- 15. Механизмы токсического действия Cu++Cu++- прооксидант катализирует образование
- 16. Проявления болезни ВильсонаMaнифестация
- 17. Клинические проявления болезни ВильсонаДети 4-5 лет
- 18. Формы поражения печени при болезни Вильсона.Острый гепатит
- 19. Формы поражения печени при болезни Вильсона
- 20. Подозрение на Болезнь Вильсона.Возраст менее 40 лет
- 21. Скрининг на наличие Болезни Вильсонаконцентрация церулоплазмина в
- 22. Диагностика б-ни ВильсонаОсмотр в щелевой лампе (
- 23. Подтверждение Болезни ВильсонаСуточная экскреция Сu++ с мочой
- 24. Кольцо Кайзера Флейшера
- 25. Кольцо Кайзера Флешнера
- 26. Катаракта «подсолнечник»
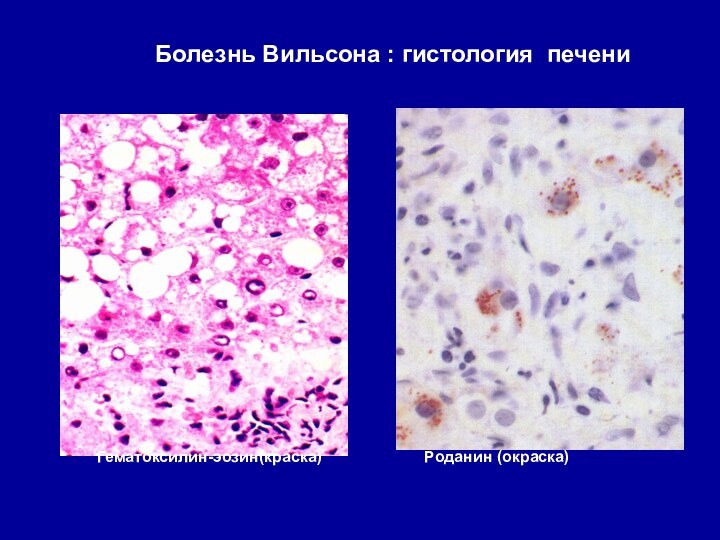
- 27. Болезнь Вильсона : гистология печениГематоксилин-эозин(краска)
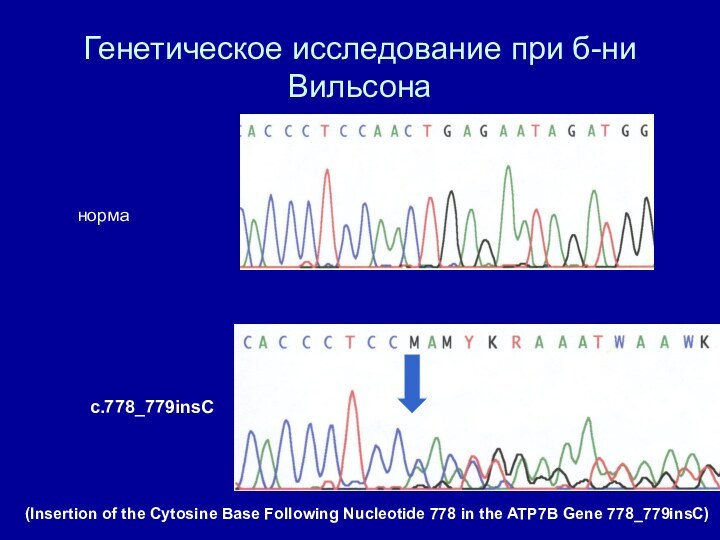
- 28. Генетическое исследование при б-ни Вильсонанормаc.778_779insC(Insertion of the
- 29. Лечение Болезни Вильсона Диета (исключение из рациона
- 30. Б-нь Вильсона: Медикаментозная терапияЛекарствоДозыД-Пеницилламин1.0 – 1.5 г/день (взрослые)20 мг/кг/день (дети)Триентин1.0 – 1.8 г/деньЦинк150 мг/день
- 31. Д-пеницилламин (купренил) – золотой стандарт лечения б-ни
- 32. Побочные эффекты Д-пеницилламина (ранние : 1-ый месяц
- 33. Побочные эффекты Д-пеницилламина (поздние)Кожные изменения
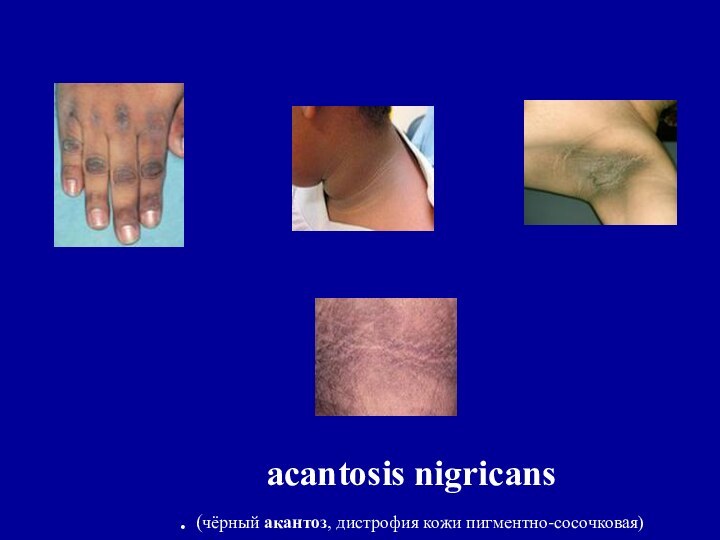
- 34. acantosis nigricans. (чёрный акантоз, дистрофия кожи пигментно-сосочковая)
- 35. Другие лекарственные препараты для лечения Болезни ВильсонаТриентин-
- 37. Пациентка К. 26 лет Дата.
- 38. Данные объективного осмотра:Кожные покровы бледно-розовые, умеренно-влажные, чистые.
- 39. Лабораторные исследования:Общий анализ крови: Hb.- 129г/л ,Эритр.-
- 40. Инструментальные исследования:УЗИ: Печень не увеличена: левая доля
- 41. Дополнительные исследования:Церулоплазмин: 15 мг/дл (N = 20-60).Медь
- 42. Клинический диагноз:Болезнь Вильсона –Коновалова, висцеральная форма :
- 43. Рекомендации:Полное исключение алкоголя, инсоляций, вакцинаций, необоснованного приема
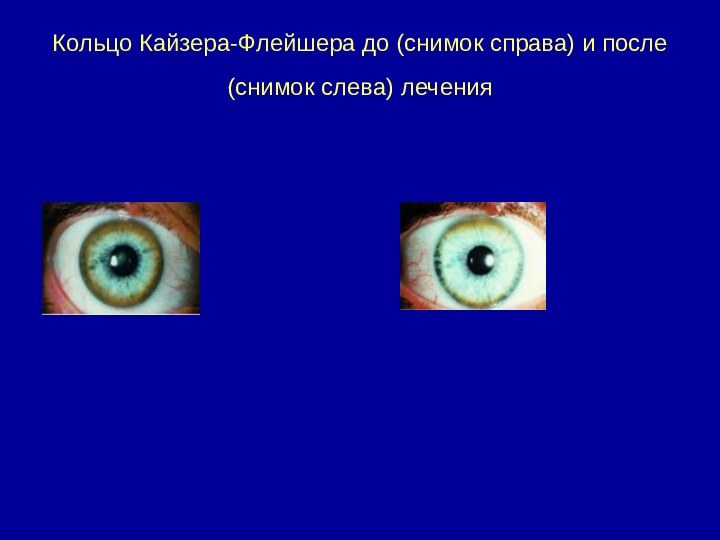
- 44. Кольцо Кайзера-Флейшера до (снимок справа) и после (снимок слева) лечения
- 45. Б-нь Вильсона Выживаемость после трансплантации печени87868482790102030405060708090100012345678910[years][%]
- 46. Гемохроматоз
- 47. Основные показатели обмена Fe в организмеВсего 4-5
- 48. Обмен железа1-2 мг железа в сутки всасывается
- 49. Синдром перегрузки железомПервичное увеличение содержания железа в
- 50. Состояния, сопровождающиеся повышением накопления железа клетками печениНаследственный
- 51. Состояния, сопровождающиеся повышением накопления железа клетками печениВторичный
- 52. ИДИОПАТИЧЕСКИЙ ГЕМОХРОМАТОЗ наследственно обусловленное первичное расстройство
- 53. Hаследственный гемохроматоз («Бронзовый диабет», «Пигментный цирроз») Аутосомно-рецессивный тип
- 54. Состояния, сопровождающиеся повышением накопления железа клетками печениНаследственный
- 55. Наследственный гемохроматоз:HFE протеин- триггер генетического заболевания. Физиологическая регуляция FeDMT1ФерритинФерропортинТрансферринHFEHFEПеченьФерритинФерропортинTfR1ГепсидинMaкрофагЖКТЭнтероцит
- 56. Наследственный гемохроматоз:HFE протеин- триггер генетического заболевания. Патофизиология регуляции Fe при дефиците HFEЭнтероцитDMT1ФерритинФерропортинТрансферринэ Defective HFEДефект HFEФерритинферропортинTfR1ГепсидинНеконтролируемое накоплениежелезаПеченьMaкрофагЖКТ
- 57. Механизмы тканевого поврежденияРазрушение Fe-«загруженных» лизосомПероксидация липидов внутриклеточных органеллСтимуляция синтеза коллагена
- 58. Механизмы тканевого поврежденияРазрушение Fe-«загруженных» лизосомПероксидация липидов внутриклеточных органеллСтимуляция синтеза коллагена (активация звездчатых клеток)некрозыфиброз
- 59. Предикторы значимого фиброзаМужской пол (для групп <
- 60. Наследственный гемохроматоз (Накопление Fe)Концентрация ферритина в крови050010001500Возраст
- 61. Клинические проявления гемохроматозаНачальные симптомы гемохроматоза:
- 62. Методы, характеризующие избыточное накопление железаКонцентрация железа и
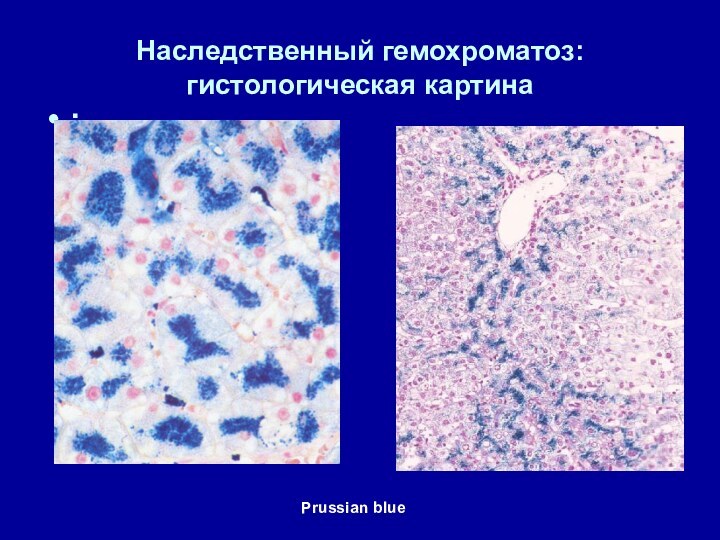
- 63. Наследственный гемохроматоз: гистологическая картина:Prussian blue
- 64. Клинические тесты ИГХ в порядке уменьшения их
- 65. Наследственный гемохроматоз:Диагностический алгоритм.Наследств.гемохроматоз подтвержден Наследств.гемохроматоз подтвержденБиопсия печениМониторированиеНеизвестноезаболевание
- 66. Наследственный гемохроматоз: рекомендации по диетеЗапрет на введение
- 67. ЛЕЧЕНИЕ ГЕМОХРОМАТОЗАДиета Исключить продукты с высоким содержанием
- 68. Лечебные мероприятия, способствующие регрессу фиброза печениПрекращение приема
- 69. Наследственный гемохроматоз: терапияНачально, еженедельно удаление при флеботомии
- 70. Лечение гемохроматозаДефероксамин - комплексобразователь. Менее эффективен, чем
- 71. Лечение гемохроматозаДеферазирокс (Эксиджад) – таблетки по 250
- 72. Причины смерти больных ИГХСердечная недостаточность ~ 30%Печеночная
- 73. Data from European Liver Transplant Association (www.eltr.org)
- 74. Наследственный гемохроматоз: заключениеНаследственный гемахроматоз – одно из
- 75. Скачать презентацию
- 76. Похожие презентации



































![Генетические заболевания печени в практике врача Б-нь Вильсона Выживаемость после трансплантации печени87868482790102030405060708090100012345678910[years][%]](/img/tmb/15/1456412/0ed7869cc4b67b5fc4d0d87d50fd1989-720x.jpg)










![Генетические заболевания печени в практике врача Наследственный гемохроматоз (Накопление Fe)Концентрация ферритина в крови050010001500Возраст [лет]010203040506070Увеличение абсорбции FeУвеличение Fe в](/img/tmb/15/1456412/ba7be3f9abd16b3d1037d83742233502-720x.jpg)










![Генетические заболевания печени в практике врача Data from European Liver Transplant Association (www.eltr.org) 6/2006Наследственный гемохроматоз:Выживаемость после трансплантации печени74716651360102030405060708090100012345678910[годы][%]](/img/tmb/15/1456412/f21f5c45baa3e58c4d958b0338771a6c-720x.jpg)


Слайд 3
Первичная печеночная манифестация
Первичная внепеченочная манифестация
Генетические заболевания печени
Burdelski et
al. (1991)
Слайд 4
Генетические заболевания печени с первичной печеночной манифестацией
Болезнь Вильсона
Наследственный
гемохроматоз
Дефицит α 1-антитрипсина
Кистозный фиброз
Прогрессирующий наследственный внутрипеченочный синдром холестаза (дефект
транспорта желчных кислот)Синдром Аладжиля (уменьшение числа и дисплазия внутрипеченочных протоков) в сочетании с другими аномалиями со стороны сердца, глаз, позвоночника, а также характерные особенности строения лицевого черепа и признаки внутриутробной гипотрофии. Диагностика основывается на констатации сочетания данных гистологического исследования биоптата печени и не менее трех аномалий или пороков развития других органов)
Синдром Криглера-Найяра, тип 1 и 2 (дефицит УДФГТ) - семейная негемолитическая желтуха
Наследственная тирозинемия , тип 1
Болезни накопления гликогена , тип I, III, IV
Болезни накопления липидов – липоидозы (Болезнь Гоше, Болезнь Тея-Сакса –Шаффера, Болезнь Нимана-Пика)
Кожная порфирия (нарушение биосинтеза гема, приводящее к избыточному накоплению в организме порфиринов и их предшественников, а именно, порфобилиногена (ПБГ) и δ-аминолевулиновой кислоты (АЛК)
Наследственная непереносимость фруктозы, галактоземия.
Слайд 5
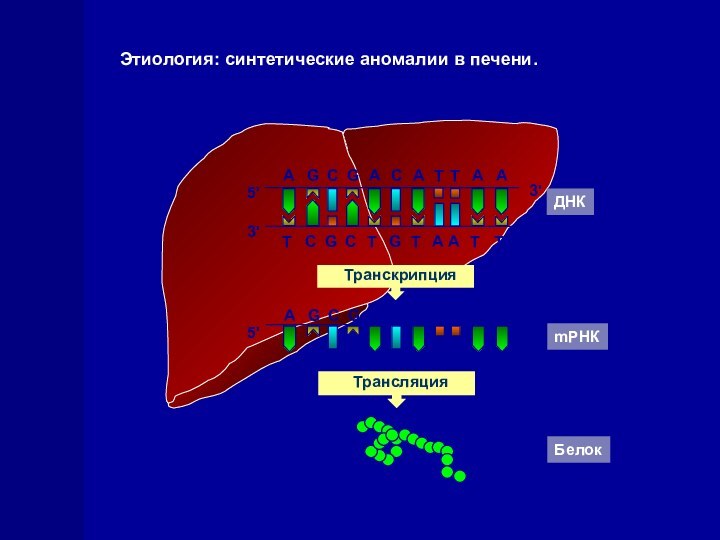
ДНК
T
A
A
A
G
C
G
A
C
A
T
3'
5'
3'
5'
T
T
A
C
C
T
T
T
G
G
A
5'
3'
U
A
A
A
G
C
G
A
C
A
U
mРНК
Транскрипция
Tрансляция
Белок
NH2
COOH
Этиология: синтетические аномалии в печени.
Слайд 6
Методы диагностики
основные методы диагностики хромосомных болезней – цитогенетический
анализ),
методы диагностики генных болезней (молекулярно–генетический анализ)
Бочков
Н.П., Клиническая генетика. М: Гэотар–Мед.2001; 448., Thomson G., Esposito M.S. The genetics of complex diseases. Trends genet. 1999; 15(12): 17–20
Слайд 7
Болезни накопления
Болезнь Вильсона
Наследственный гемохроматоз
Дефицит α 1-антитрипсина
Гликогенозы
При уточнении генеза
заболеваний печени у молодых пациентов следует исключать болезни накопления
!
Слайд 8
Пациент С. 26 лет
Жалобы: на
незначительную слабость, повышение t до 37,1-37,2 С̥ в вечерние часы.
Слайд 9
Пациент С. 26 лет
Анамнез: болен в течение года,
когда обратил внимание на слабость, недомогание, повышение t до
субфебрильных цифр. При биохимическом исследовании крови: билирубин 23,6 мкмоль/л (N до 20), АЛТ- 89 ед/л, АСТ- 63 ед/л (N=35ед/л). Обследование в госпитале ФСБ: АЛТ 69 ед/л, АСТ-115 ед/л, ГГТП-92 ед/л. При ЭГДС- единичные эрозии в желудке. Назначено: ранитидин, метронидазол, альмагель. Лечение без значительного эффекта. Далее обследование в институте Вишневского: маркеры вирусного гепатита отрицательные, КТ: признаки портальной гипертензии и очагового процесса в печени.
Слайд 11
Болезнь Вильсона- Коновалова
Аутосомно-рециссивный тип наследования
Токсическое накопление меди
Частота:
1:30.000; частота аллелей 1:90
Мутация гена ATP7B (OMIM 277900) -
аналогия с ATР7A (болезнь Менкеса)Ген расположен в хромосоме 13q14.3-q21.1
> 400 описаных мутаций
Слайд 12
Обмен Cu++ в организме
Cu++ транспортируется в эпителий
проксимальной части тонкой кишки, часть (40-75%) остается в клетке
и экскретируется с фекалиями при десквамации эпителия.25-60% абсорбированной Cu++ транспортируется с белком переносчиком по воротной вене в печень, где 90% ее депонируется.
Cu++ включается в церулоплазмин в аппарате Гольджи при участии гена БВ. Лизосомы эксретируют 80% всей Cu++
Слайд 13
Патогенез болезни Вильсона
Снижение экскреции Сu++ с желчью из
гепатоцита, обусловленное дефицитом или полным отсутствием продукта гена БВ,
который определяет транспорт Сu++ в аппарат Гольджи и последующее выделение Сu++ с желчью из лизосом.Нарушение включения Сu++ в апоцеруллоплазмин (низкое содержание ЦПЛ в крови)
Слайд 14
Токсическое влияние меди в печени
Продукция свободных радикалов
Токсическое влияние
на лизосомы
Токсическое влияние на митохондрии
Пероксидация липидов
Ингибирование синтеза протеинов
Снижение концентрации
антиоксидантов
Слайд 15
Механизмы токсического действия Cu++
Cu++- прооксидант катализирует образование свободных
радикалов и запускает процесс ПОЛ:
- нарушается функция плазматических мембран,
снижается содержание антиоксидантов (глутатиона и токоферола) - некроз гепатоцитов.- малоновый диальдегид стимулирует синтез коллагена - фиброз
Слайд 16
Проявления болезни Вильсона
Maнифестация
Симптомы
Печень. Стеатоз печени, фиброз, цирроз с портальной гипертензией,
хронический активный гепатит,фульминантная печеночная н-ть
Неврология. Брадикинезия, ригидность,тремор, атаксия, дискинезия, дизартрия,
слюнотечение, гипомимия
Психиатрия. Изменение поведения, снижение работоспособности и способности к
к обучению, у 30% синдром шизофрении, маниакально-депрессивный
психоз, классический невроз, у 6% эпилепсия.
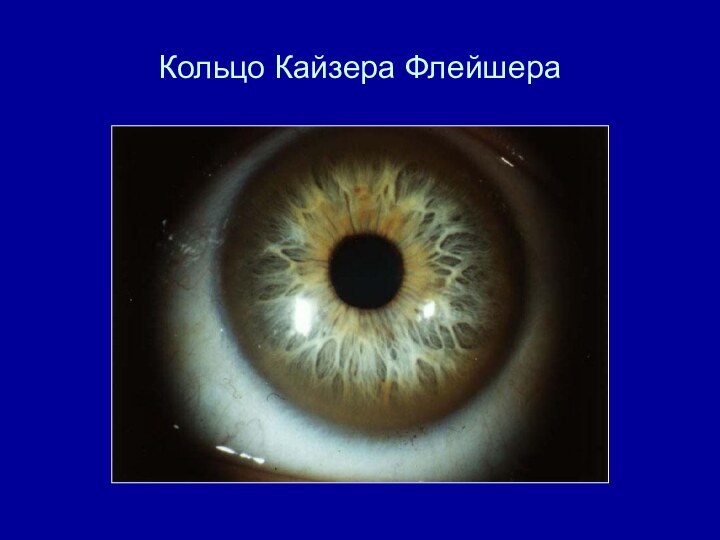
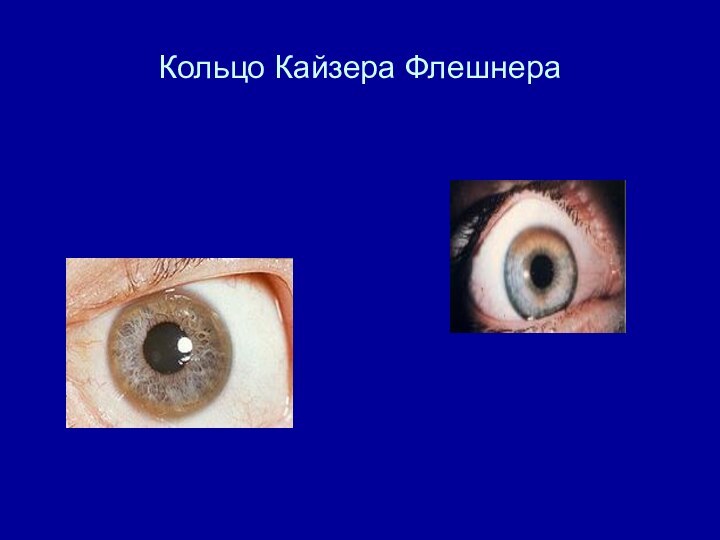
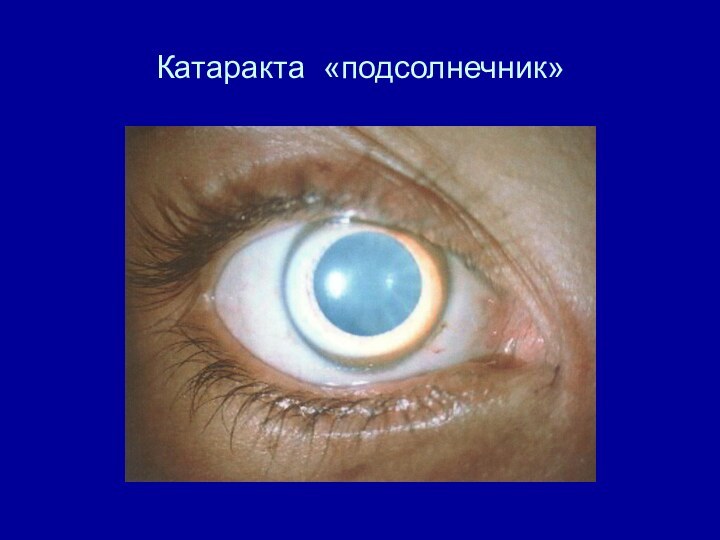
Офтальмология. Кольцо Кайзера-Флейшера, катаракта «подсолнечник»
Гематология. Гемолиз, коагулопатия, лейкопения, тромбоцитопения
Почки. Дефект канальцев,кальциноз,нефролитиаз
Сердечно- Кардиомиопатия, аритмия, автономная дисфункция, тяжелая
сосудистая гипотония.
Система.
Скелетно-
мышечная Остеомаляция, остепороз, дегенерация хряща
Система.
ЖКТ. Холелитиаз, панкреатит, спонтанный бактериальный перитонит
Эндокринология. Аменорея, менорея, отставание в созревании, гинекомастия
Дерматология. Голубые лунки, гиперпигментация, акантозис nigricans
Слайд 17
Клинические проявления болезни Вильсона
Дети 4-5 лет
печеночная манифестация (у 42% больных).
20-30 лет - Нейропсихическая манифестация (неврологические проявления у 34% больных, психические проявления у 10% больных) - Нейропсихическая + печеночная манифестация - Печеночная манифестация - Гематологическая манифестация у 15%
Слайд 18
Формы поражения печени при болезни Вильсона.
Острый гепатит -
25% ( маска – инфекционный гепатит: желтуха, астения, анорексия.
Сохраняется изменение печеночных ферментов после выздоровления. Наличие Кумбс-отрицательной гемолитической анемии и низкий уровень мочевой кислоты - подозрение на БВ).Хронический гепатит- наиболее частая форма поражения у подростков и молодых больных. Подозрение на БВ: при наличии неврологической или психической симптоматики, или Кумбс-отрицательной гемолитической анемии, семейного анамнеза. У 50% определяется кольца Кайзера-Флейшера
Слайд 19
Формы поражения печени при болезни Вильсона (продолжение)
Цирроз
печени – протекает бессимптомно или малосимптомно. Выявляется у всех
больных с неврологическими проявлениямиФульминантная печеночная недостаточность- представляет собой редкую форму. Развивается у подростков и молодых пациентов. Заканчивается летальным исходом. Характерно наличие Кумбс-отрицательной гемолитической анемии, вследствие массивного высвобождения Cu++ из печени. Эффективный способ лечения - трансплантация печени.
Слайд 20
Подозрение на Болезнь Вильсона.
Возраст менее 40 лет при
наличии:
- необъяснимых расстройств ЦНС + признаков или симптомов поражения печени; или - необъяснимого повышения трансаминаз; или - необъяснимой Кумбс отрицательной приобретенной гемолитической анемии при наличии поражения печени; или - необъяснимого цирроза печени; наличие родственников с болезнью Вильсона Коновалова
Слайд 21
Скрининг на наличие Болезни Вильсона
концентрация церулоплазмина в сыворотке
крови < 20 мг/дл.
(норма = 20 -40 мг/дл.)кольцо Кайзера-Флейшера
Слайд 22
Диагностика б-ни Вильсона
Осмотр в щелевой лампе ( кольцо
Кайзера Флейшера)
Церулоплазмин в сыворотке крови < 20 мг/дл
Медь в моче >
3-кратное повышение экскреции меди с мочойПенициламиновый тест > 15-кратное повышение выделения меди с мочой
Содержание меди в печени > 250 µg/г сухого веса
Генетическое исследование
Слайд 23
Подтверждение Болезни Вильсона
Суточная экскреция Сu++ с мочой >100мкг/сутки
Биопсия печени с определением Сu++ в ткани печени –
250-3000 мкг/г сухого веса (норма = 15-55 мкг/г)Исследование с радиоактивной Cu64 или Cu67 (У здоровых 2 пика концентрации через1-2 и 48 часов . У больных БВ нет второго пика)
Слайд 28
Генетическое исследование при б-ни Вильсона
норма
c.778_779insC
(Insertion of the Cytosine
Base Following Nucleotide 778 in the ATP7B Gene 778_779insC)
Слайд 29
Лечение Болезни Вильсона
Диета (исключение из рациона продуктов
с высоким содержанием Cu: необработанная пшеница, бобы, горох, фасоль,
моллюски, шоколад, печень, почки).Деионизированная или дистиллированная вода ( если много Cu в воде)
Д- пеницилламин (купренил) – средство выбора и "золотой стандарт" в лечении БВ
Трансплантация печени
Слайд 30
Б-нь Вильсона: Медикаментозная терапия
Лекарство
Дозы
Д-Пеницилламин
1.0 – 1.5 г/день (взрослые)
20
мг/кг/день (дети)
Триентин
1.0 – 1.8 г/день
Цинк
150 мг/день
Слайд 31 Д-пеницилламин (купренил) – золотой стандарт лечения б-ни Вильсона
1 этап- начальная доза 250-500 мг 1-2 раза в
сутки, затем увеличивают дозу каждые 7 дней на 250 мг до 1-2 г/сутки под контролем экскреции Cu с мочой до 2000-5000 мкг/сутки . Контроль клинического анализа крови и мочи каждые 2 недели в первые 2 месяца, затем ежемесячно в течение 6 мес. 2 этап- поддерживающая доза 0,75-1,25 г/сутки (экскреция Сu с мочой уменьшается до 500-1000мкг/сутки)
Слайд 32
Побочные эффекты Д-пеницилламина (ранние : 1-ый месяц лечения)
Ухудшение
неврологической симптоматики (Сu уходит из депо печени и ее
концентрация повышается в печени). Коррекция лечения: снизить дозу препарата до 250 мг и постепенно повышать ее или заменить на другой медьхелатирующий препарат.Реакция гиперчувствительности (лихорадка, кожный зуд, лимфаденопатия). Временная отмена препарата и возобновление в дозе 250 мг/сут в комбинации с преднизолоном 20-30 мг /сут. В течение месяца дозу Д-пеницилламина увеличивают, а преднизолон отменяют.
Слайд 33
Побочные эффекты Д-пеницилламина (поздние)
Кожные изменения :
пеницилламиновая дерматопатия, пемфигус (группа различных по своей природе заболеваний,
для которых характерно образование на невоспалённой коже или слизистых оболочках пузырей; то же, что пузырчатка) , acantosis nigricans.Синдромы сходные с аутоиммунными заболеваниями: синдром Гудпасчера, системной красной волчанкой, миастенией, протеинурия > 1 г/сут. Коррекция лечения: отмена Д-пеницилламина и назначение триентина в дозе 1-2 г в сутки в 3 приема)
Слайд 35
Другие лекарственные препараты для лечения Болезни Вильсона
Триентин- альтернативный
медьхелатирующий препарат. Используется с 1969 года у пациентов интолерантных
к Д-пеницилламину. Доза 1-2 г в сутки разделенные на 3 приема натощак. Побочный эффект- сидеробластная анемия.Сульфат или ацетат цинка (цинктерал).Препятствует абсорбции Cu их ЖКТ, выводится с калом. Суточная доза 150 мг в 2-3 приема между приемами пищи. Используется у ассимптомных больных на ранних стадиях заболевания и в качестве поддерживающей терапии больным, которым проводилась терапия медьхелатирующими соединениями.
Слайд 37
Пациентка К. 26 лет
Дата. 12.08.2008г.
Жалобы на
ощущение жжения и зуд кистей.
Анамнез: летом 2006 года стала
отмечать постоянное жжение и зуд кистей. При обследовании выявлено повышение АЛТ и АСТ до 1,5 , ГГТ до 2-х и ЩФ до 1,5 норм.. Обратилась к гастроэнтерологу в конце декабря, по результатам обследования был выставлен диагноз хронического гепатита с синдромом холестаза. Исследования на вирусы гепатитов В и С – отрицательные. Был назначен урсосан в дозе 750 мг/сутки, на фоне чего зуд кистей исчез и не возобновлялся до апреля 2008 года. 24.04.2008 была проведена операция миомэктомия, в это время пациентка временно прекратила прием урсосана. При динамических исследованиях крови в процессе лечения отмечалась положительная динамика: нормализовались показатели АЛТ и АСТ, снизились показатели ГГТ и ЩФ. С мая 2008 в анализах крови отмечена тромбоцитопения (107 тыс/мкл). За неделю до настоящего обращения возобновила прием урсосана в связи с возвратом зуда кистей.
Слайд 38
Данные объективного осмотра:
Кожные покровы бледно-розовые, умеренно-влажные, чистые. Подкожно-жировая
клетчатка развита умеренно. Лимфатические узлы не увеличены, безболезненны. Перкуторный
звук ясный, легочный. Дыхание везикулярное, хрипов нет, ЧДД 16 в минуту. Тоны сердца ясные, ритмичные, шумов нет, ЧСС 76 уд в мин. АД на правой руке 110 и 70 мм рт. ст. Аппетит сохранен. Язык обложен белым налетом. Живот при пальпации мягкий, безболезненный. Размеры печени по Курлову 12-10- 9 см. Селезенка не пальпируется, длинник ее 10 см. Стул регулярный, оформленный, обычного цвета , без патологических примесей. Дизурических расстройств нет. Поколачивание по поясничной области безболезненное. Очаговой неврологической симптоматики не выявлено.
Слайд 39
Лабораторные исследования:
Общий анализ крови: Hb.- 129г/л ,Эритр.- 5.0х1012,
Тромб.- 125х109,Лейк.- 6,5х 109; п/я- 2; с/я- 54; э.-1,лимф.-36;моно.-7,
СОЭ - 8 мм/час.Биохимический анализ крови: АЛТ- 14 ед/л (N =0-40),АСТ-35 ед/л (N =0-40),ГГТП- 38 ед/л (N =0-50),Щел. фосф.- 305 ед/л (N =0-115),общий бил.-20,2 мкмоль/л(N =5,0- 21), глюкоза -5,0 ммоль/л (N =3,9-5,5),ХС.-159 мг/дл.(N =150-250), ТГ 84 мг/дл (N =50-150), общий белок- 6,8 г%.( N= 6,0-8,0), Fe - 84 мкг/дл (N =40-160), электрофорез белков; .общий белок 6,8 г%.( N= 6,0-8,0),альбум. 58,3 (N =54-62) отн%, альфа 1 -2,7 (N =3,7-7,8) отн%, альфа 2 – 7,0.: (N =5,2-10,7) отн%, Бета- 14,3 (N = 8,6 -13,7) отн%, Гамма- 17,7 (N = 8,6 -13,7) отн%
Коагулограмма: АЧТВ -1,08 (N = 0,75 -1,25),ПИ 87% (N = 86-110), фибриноген- 2,77 г/л (N = 1,8 -4,0)
Вирусологическое исследование: НBsAg-отр., НBsAb-отр., НBcAbIgG-отр., HCV Ab-отр.
Слайд 40
Инструментальные исследования:
УЗИ: Печень не увеличена: левая доля 58х73
мм, правая доля- 121х132 мм,хвостатая доля – 29х 22
мм, контуры печени неровные, паренхима неоднородная, повышенной эхогенности. Сосудистый рисунок печени не изменен. Печеночные вены диаметром 5 мм, нижняя полая вена диаметром до 17 мм, кровоток по ним не изменен. Основной ствол воротной вены до 10 мм . Внутри и внепеченочные желчные протоки не расширены . Желчный пузырь увеличен, стенки 3 мм, деформирован, за счет перетяжки ближе к шейке, шейка извита,в просвете пузыря камней не выявлено. Поджелудочная железа нормальных размеров, контуры четкие ровные, паренхима неоднородная, гиперэхогенная. Главный панкреатический проток не расширен. Селезенка увеличена- 129х52 мм, паренхима без структурных изменений. Селезеночная вена в проекции ворот селезенки диаметром до 9 мм варикозно расширена, Свободной жидкости в брюшной полости не определяется . Заключение : УЗ признаки умеренных диффузных изменений печени, деформации желчного пузыря, спленомегалии, увеличения диаметра селезеночной вены.ЭГДС: В пищеводе в терминальном отделе контурируется варикозно-расширенный участок вены (около 2 см), выступающий в просвет из толщи слизистой, диаметр вены 3 мм . Кардия зияет. В желудке светлая слизь. Слизистая розовая, эластичная, сочная . Угол и малая кривизна ровные. Привратник, луковица без изменений. Заключение: ВРВП 1 ст. .
Слайд 41
Дополнительные исследования:
Церулоплазмин: 15 мг/дл (N = 20-60).
Медь в
плазме крови -0,33 мг/л (N = 0,7-1,4)
Экскреция меди –
49,5 мкг/л (N <50)Консультация окулиста – при биомикроскопии переднего отрезка глазного яблока в свете щелевой лампы выявлено кольцо Кайзера –Флейшера.
Слайд 42
Клинический диагноз:
Болезнь Вильсона –Коновалова, висцеральная форма : цирроз
печени с синдромом портальной гипертензии (спленомегалия ВРВП 1
ст).
Слайд 43
Рекомендации:
Полное исключение алкоголя, инсоляций, вакцинаций, необоснованного приема лекарств
Из
рациона исключить продукты, богатые медью.: орехи, грибы, бобовые, шоколад,
ракообразных, минеральную воду, поливитамины, содержащие медь.Продолжить постоянный прием купренила в суточной дозе 1500 мг (по 2 т. 3 р в день) под регулярным ( 1 раз в 2-4 недели) контролем клинического и биохимического анализов крови, общего анализа мочи.
Анализ суточной экскреции меди с мочой через 1 месяц после начала приема суточной дозы купренила - 1500 мг.
Слайд 45
Б-нь Вильсона
Выживаемость после трансплантации печени
87
86
84
82
79
0
10
20
30
40
50
60
70
80
90
100
0
1
2
3
4
5
6
7
8
9
10
[years]
[%]
n = 624 patients
Data from European Liver Transplant Association (www.eltr.org ) 6/2006
Слайд 47
Основные показатели обмена Fe в организме
Всего 4-5 г:
Гемоглобин
~ 50%
Скелетные мышцы – 15%
Печень, селезенка, костный мозг –
35%В печени Fe откладывается в виде ферритина (реакция Перлса - отрицательная)
Избыток отложения Fe – в виде гемосидерина (реакция Перлса - положительная)
Нормальная диета содержит 10-11 мг Fe
Усваивается – 1-2 мг
Потеря в сутки:
1 мг (через ЖКТ (70%), кожу, мочу (30%))
Женщины при mens – 15-20 мг
Слайд 48
Обмен железа
1-2 мг железа в сутки всасывается в
12ПК и попадают в плазму в зависимости от потребности
организма, накапливаясь в энтероцитах в виде ферритина (в энтероцитах содержится трансферрин и ферритин, которые регулируют в них абсорбцию железа). Запасы элиминируются по окончании жизненного цикла энтероцитов и при менструальной кровопотери. Железо разрушается макрофагами и превращается в трансферрин сыворотки крови, а также определяет выработку эритроцитов в костном мозге. При содержании железа выше 1000мг оно начинает накапливаться в гепатоцитах. Транспортная система энтероцитов кишечника через мембрану энтероцит/капилляр поддерживает оптимальный уровень абсорбции железа, поступающего с пищей.
Слайд 49
Синдром перегрузки железом
Первичное увеличение содержания железа в крови,
связанное с наследственным дефектом метаболизма, вследствие которого нарушается способность
клеток организма абсорбировать железо.Вторичное увеличение уровня железа в крови - это патология не связанная с известными дефектами генов, обычно возникающая на фоне нарушения эритропоэза и заболеваний печени, для которых характерно повышенное накопление железа в печеночных клетках.
Слайд 50
Состояния, сопровождающиеся повышением накопления железа клетками печени
Наследственный гемохроматоз.
- HFE ассоциированный [Мутация С282Y/C282Y. Мутация С282Y/H63D. Другие варианты мутаций HFE]. - Не связанный с мутацией HFE. - Гемохроматоз подростков(HFE2) [Мутация гена ,отвечающего за рецептор трансферрина -2 (HFE3). Мутация гена, отвечающего за ферропортин 1 (HFE4)]
Слайд 51
Состояния, сопровождающиеся повышением накопления железа клетками печени
Вторичный гемохроматоз:
-Приобретенное увеличение накопления железа клетками печени (анемии, сопровождающиеся увеличением уровня железа в крови: талассемия, сидеробластная анемия, хроническая гемолитическая анемия, апластическая анемия, недостаточность пируваткиназы) - Увеличение уровня железа при парентеральном введении (трансфузии эритроцитарной массы, инъекции декстранов железа, многократный гемодиализ) -Хронические заболевания печени ( порфирия, гепатит С, гепатит В, алкогольное поражение печени, стеатоз)
Слайд 52
ИДИОПАТИЧЕСКИЙ ГЕМОХРОМАТОЗ
наследственно обусловленное первичное расстройство обмена
Fe, сопровождающееся повышенной абсорбцией Fe в кишечнике и первичным
отложением его в гепатоцитах и паренхиматозных клетках других органов (поджелудочной железе, сердце, коже), приводящее к повреждению тканей и функциональным нарушениям органов.Тип наследования – аутосомно-рецессивный
Гетерозиготы – 1 из 10 человек (в Европе)
Гомозиготы – 1:300 [1:100 (Ирландия), 1:150 (Австралия)]
Манифестные формы поражения печени встречаются в общей популяции с частотой 2 случая на 1000
Слайд 53
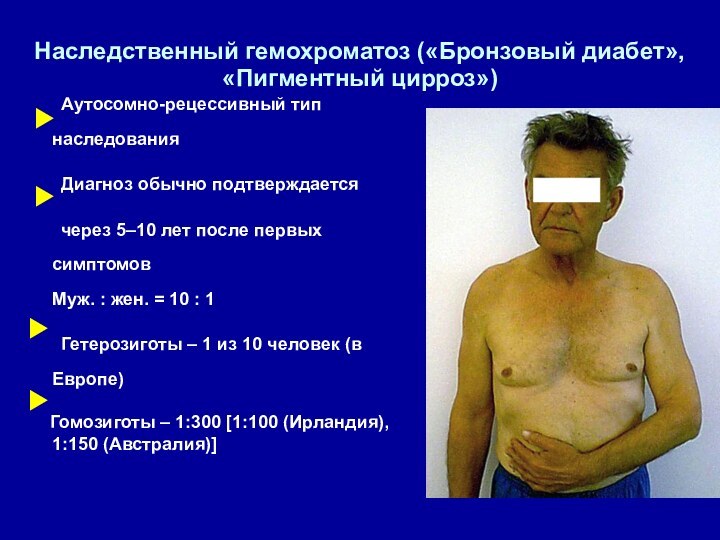
Hаследственный гемохроматоз («Бронзовый диабет», «Пигментный цирроз»)
Аутосомно-рецессивный тип наследования
Диагноз
обычно подтверждается
через 5–10 лет после первых симптомов
Муж. :
жен. = 10 : 1Гетерозиготы – 1 из 10 человек (в Европе)
Гомозиготы – 1:300 [1:100 (Ирландия), 1:150 (Австралия)]
Слайд 54
Состояния, сопровождающиеся повышением накопления железа клетками печени
Наследственный гемохроматоз.
- HFE ассоциированный [Мутация С282Y/C282Y (87-90%). Мутация С282Y/H63D. Другие варианты мутаций HFE]. - Не связанный с мутацией HFE. - Гемохроматоз подростков(HFE2) [Мутация гена ,отвечающего за рецептор трансферрина -2 (HFE3). Мутация гена, отвечающего за ферропортин 1 (HFE4)]
Слайд 55
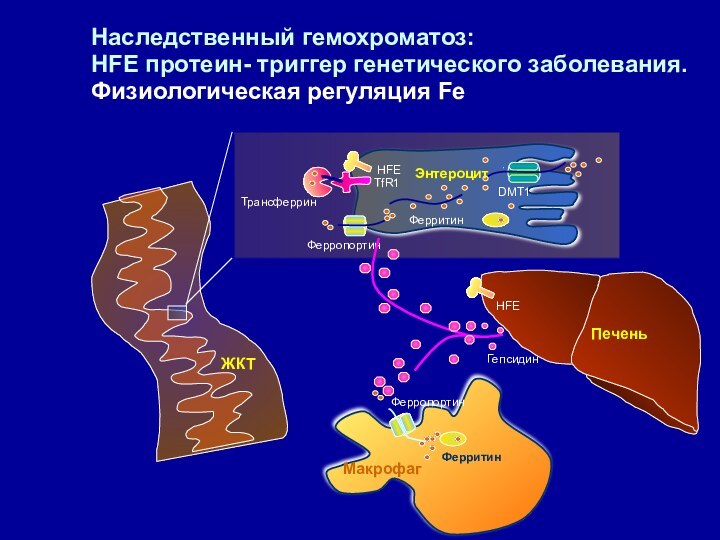
Наследственный гемохроматоз:
HFE протеин- триггер генетического заболевания. Физиологическая регуляция
Fe
DMT1
Ферритин
Ферропортин
Трансферрин
HFE
HFE
Печень
Ферритин
Ферропортин
TfR1
Гепсидин
Maкрофаг
ЖКТ
Энтероцит
Слайд 56
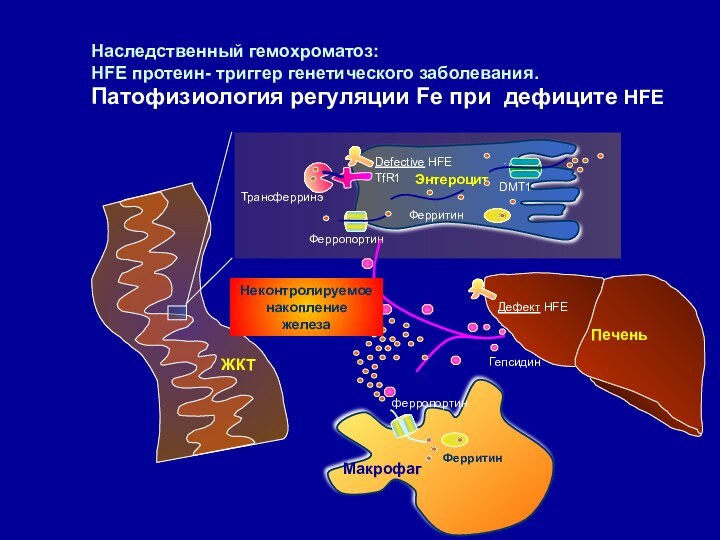
Наследственный гемохроматоз:
HFE протеин- триггер генетического заболевания.
Патофизиология регуляции
Fe при дефиците HFE
Энтероцит
DMT1
Ферритин
Ферропортин
Трансферринэ
Defective HFE
Дефект HFE
Ферритин
ферропортин
TfR1
Гепсидин
Неконтролируемое
накопление
железа
Печень
Maкрофаг
ЖКТ
Слайд 57
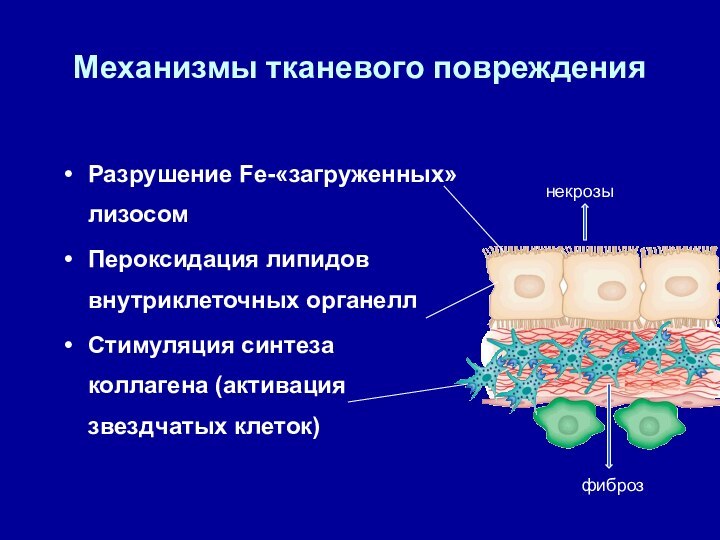
Механизмы тканевого повреждения
Разрушение Fe-«загруженных» лизосом
Пероксидация липидов внутриклеточных органелл
Стимуляция
синтеза коллагена
Слайд 58
Механизмы тканевого повреждения
Разрушение Fe-«загруженных» лизосом
Пероксидация липидов внутриклеточных органелл
Стимуляция
синтеза коллагена (активация звездчатых клеток)
некрозы
фиброз
Слайд 59
Предикторы значимого фиброза
Мужской пол (для групп < 50
лет)
Длительность вирусной инфекции (преимущественно гепатита С)
Ожирение, сахарный диабет (метаболический
синдром)Ежедневное потребление алкоголя
Запасы Fe
Pinzani M., Hepatology. 2000
Слайд 60
Наследственный гемохроматоз
(Накопление Fe)
Концентрация ферритина в крови
0
500
1000
1500
Возраст [лет]
0
10
20
30
40
50
60
70
Увеличение
абсорбции Fe
Увеличение Fe в сыворотке крови
Увеличение Fe в печени
Цирроз,
печеночная нед-тьПрогорессирующая гистологическая
трансформация в печени
Слайд 61
Клинические проявления гемохроматоза
Начальные симптомы гемохроматоза:
Слабость
Утомляемость Потеря веса Изменения окраски кожи (дымчатая) Боли в животе Симптомы сахарного диабета Снижение полового влеченияСимптомы и признаки развернутой стадии первичного гемохроматоза: Гепатомегалия ~ 90-95% Пигментация кожи ~ 85-90% Спленомегалия ~ 50% Сосудистые звездочки ~ 30% Артропатия ~ 25-50% Сахарный диабет ~ 65% Асцит ~ 50% Желтуха ~ 70% Сердечная аритмия ~ 10% Застойная сердечная недостаточность ~10% Исчезновение оволосения на теле ~ 20% Атрофия яичек ~ 25%
Слайд 62
Методы, характеризующие избыточное накопление железа
Концентрация железа и ферритина
в сыворотке крови
Процент насыщения трансферрина - расчетный коэффициент отношения
уровня сывороточного железа и ОЖСС (определять у молодых больных, у которых нет повышения железа и ферритина) > 45%Генетическое исследование
Биопсия печени (при отрицательном результате генетического исследования и для определения прогноза)
МРТ (для исключения гепатоцеллюлярной карциномы)
Слайд 64
Клинические тесты ИГХ в порядке уменьшения их чувствительности
НТЖ
( >45% или >35% в предклимактерическом периоде у женщин)
Сывороточный
ферритинПеченочный «железный индекс» ( > 1,9)
Количество Fe, удаленного при кровопускании (после 5-6 венесекций гемоглобин снижается до 10 г/дл = умеренная перегрузка Fe – диагноз ИГХ маловероятен)
Слайд 65
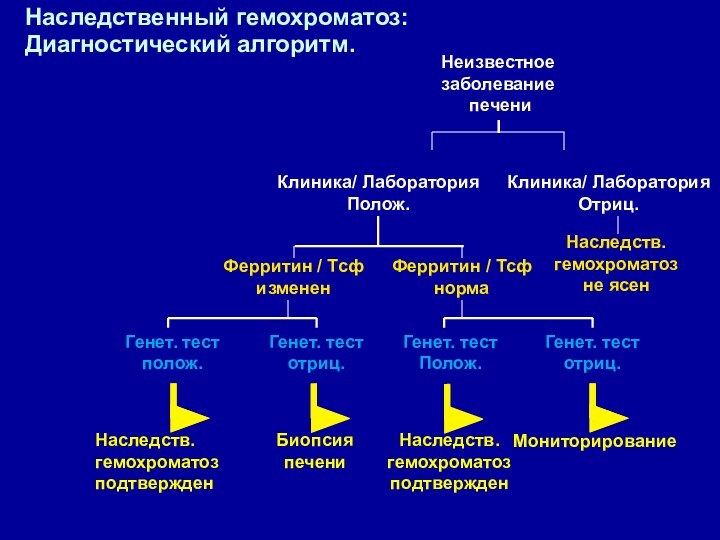
Наследственный гемохроматоз:
Диагностический алгоритм.
Наследств.
гемохроматоз
подтвержден
Наследств.
гемохроматоз
подтвержден
Биопсия
печени
Мониторирование
Неизвестное
заболевание
печени
l
Клиника/
Лаборатория
Полож.
Клиника/ Лаборатория
Отриц.
Наследств.
гемохроматоз
не ясен
Ферритин / Тсф
норма
Ферритин / Tсф
изменен
Генет.
тестполож.
Генет. тест
отриц.
Генет. тест
Полож.
Генет. тест
отриц.
Слайд 66
Наследственный гемохроматоз: рекомендации по диете
Запрет на введение железа
Умеренное
потребление мяса
Избегать употребления алкоголя
Ограничение потребления витамина С (до 500
мг/день)Заместительная терапия минералами только в случае наличия симптомов их дефицита
Слайд 67
ЛЕЧЕНИЕ ГЕМОХРОМАТОЗА
Диета
Исключить продукты с высоким содержанием Fe: сушеные
белые грибы, печень и почки, персики, абрикосы, рожь, зелень
петрушки, картофель, репчатый лук, тыква, свекла, айва, груши, фасоль, чечевица, толокно, горох, куриное яйцо, шпинат
Слайд 68
Лечебные мероприятия, способствующие регрессу фиброза печени
Прекращение приема алкоголя
при алкогольных поражениях печени
Длительная иммуносупрессивная терапия аутоиммунного гепатита
Длительное лечение
гепатита В (нуклеозидами)Успешное лечение хронического гепатита С и гепатита D (интерферонами)
Лечение первичного билиарного цирроза печени (метотрексат и урсодезоксихолевая кислота)
Удаление избытка меди при болезни Вильсона- Коновалова
Кровопускания при гемохроматозе
Лечение и профилактика сахарного диабета, ожирения, дислипиемии
Слайд 69
Наследственный гемохроматоз: терапия
Начально, еженедельно удаление при флеботомии до
500 мл крови
(500 ml соответствуют 250 mg Fe)
Продолжение флеботомий
с удалением 500 мл каждые 2-3 мес.У пожилых, в случае анемии или кардиопульмональных заболеваний:
во время флеботомии снижается объем удаленной крови до 250 мл
Регидратация и запрет физической нагрузки в течение 24 часов.
Контрольные уровни: Норма для ферритина < 50 мг/л
(насыщение трансферином < 35 %)
Гематокрит < 37 %
Терапия пожизненная!
Слайд 70
Лечение гемохроматоза
Дефероксамин - комплексобразователь. Менее эффективен, чем венесекция.
Используется при тяжелой кардиомиопатии и нарушении ритма сердца
(в сочетании с венесекциями), при вторичном гемохроматозе с анемиями. Препарат связывает ионы железа формируя дефероксамин, который выделяется с мочой (60-70%) и с желчью (30-40%). Вводится в/в или подкожно. Доза-50мг/кг массы тела. Обычно хорошо переносится, но при уменьшении общих запасов железа в организме описаны случаи развития катаракты, ототоксичности и поражения сетчатки глаз.
Слайд 71
Лечение гемохроматоза
Деферазирокс (Эксиджад) – таблетки по 250 и
500 мг. Представляет собой тридентатный лиганд, который селективно связывает
железо в соотношении 2:1. Не активен по отношению к цинку и меди. Выделение железа при применении деферазирокса происходит с калом. Прием 1 раз в день натощак за 30 минут до приема пищи в одно и то же время. Побочные эффекты: тошнота, рвота, диарея, боли в животе, сыпь
Слайд 72
Причины смерти больных ИГХ
Сердечная недостаточность ~ 30%
Печеночная недостаточность
или портальная гипертензия ~ 25%
Гепатоцеллюлярная карцинома ~ 30% (частота
в 220 раз выше у больных ИГХ, чем в контрольных популяциях)
Слайд 73
Data from European Liver Transplant Association (www.eltr.org) 6/2006
Наследственный
гемохроматоз:
Выживаемость после трансплантации печени
74
71
66
51
36
0
10
20
30
40
50
60
70
80
90
100
0
1
2
3
4
5
6
7
8
9
10
[годы]
[%]
n = 358 пациентов
Слайд 74
Наследственный гемохроматоз: заключение
Наследственный гемахроматоз – одно из наиболее
распространенных генетических заболеваний печени
Молекулярно-генетические исследований необходимо проводить рано до
появления симптомов заболеванияПроводить фамильный скрининг
Постоянные и длительные флеботомии предотвращают органные манифестации
Не у каждого пациента с генетически подтвержденным гемохроматозом развиваются симптомы!