Слайд 2
АМБУЛАТОРНОЕ НАБЛЮДЕНИЕ БЕРЕМЕННЫХ В УСЛОВИЯХ ЖЕНСКОЙ КОНСУЛЬТАЦИИ, ДНЕВНОГО

СТАЦИОНАРА
Её главной целью было снижение МС — женщина находилась
под наблюдением специалиста не только во время родов, а значительно более длительное время, что давало больше возможностей для профилактики различных осложнений беременности. Но эти ожидания оправдались далеко не в полной мере. Оказалось, что антенатальный уход влияет на уровень МС только от одной причины — эклампсии. Многие мероприятия оказались либо неэффективными (рутинная пельвиометрия и др.), либо слишком дорогими (выявление и профилактика анемии, обследование на ИППП). Спорным был и вопрос о необходимом количестве посещений женской консультации в течение беременности.
Исследование, проведенное по инициативе ВОЗ в четырёх странах с различными системами оказания помощи беременным (в том числе на Кубе, система здравоохранения которой очень похожа на российскую) и охватившее более 50 000 женщин, доказало, что для снижения количества осложнений у матери и плода достаточно четырёх посещений женской консультации на протяжении всей беременности.
Слайд 3
ПРИНЦИПЫ ДИСПАНСЕРИЗАЦИИ БЕРЕМЕННЫХ
Ранний охват беременных врачебным наблюдением. Женщина

должна быть взята на учёт при сроке беременности до
12 нед.
· При первом посещении независимо от срока беременности врач женской консультации обязан ознакомиться с амбулаторной картой (или выпиской из нее) женщины из поликлинической сети для выявления экстрагенитальной патологии, наследственного анамнеза, факторов риска возникновения и развития акушерских и перинатальных осложнений. Это позволит своевременно решить вопросы о целесообразности дальнейшего сохранения беременности, рациональном трудоустройстве, установить степень перинатального риска и при необходимости провести комплекс мероприятий по оздоровлению беременной.
· При взятии беременной на учёт врач заводит «Индивидуальную карту беременной и родильницы» (форма № 111/у), куда заносит паспортные данные, результаты подробно собранного анамнеза, включая семейный анамнез, перенесённые в детстве и зрелом возрасте соматические и гинекологические заболевания, операции, переливания крови, особенности менструальной, половой и генеративной функций, а в дальнейшем при каждом посещении записывают все данные опроса, физикального обследования, лабораторных исследований, назначения.
Слайд 4
Своевременное обследование. Эффективность раннего взятия беременной на учёт

будет полностью нивелирована, если в минимальные сроки (в течение
12–14 дней) полностью не обследовать беременную. В результате обследования определяют возможность вынашивания беременности и степень перинатального риска, а также вырабатывают план ведения беременности в соответствии с группой риска. Важным является проведение пренатального скрининга.
Регулярность наблюдения беременных. Периодичность посещений и объем обследований, необходимость их выполнения врач акушергинеколог должен обсудить с беременной и получить её согласие.
· При нормально протекающей беременности можно установить следующий график посещений женской консультации (табл. 161):
- после первого осмотра явка через 7–10 дней с анализами, заключением терапевта и других специалистов;
- в дальнейшем до 20 нед — 1 раз в месяц;
- с 20 до 28 нед — 2 раза в месяц;
- с 28 до 40 нед — 1 раз в неделю.
· При выявлении соматической или акушерской патологии частота посещений возрастает.
· При неявке женщины к врачу в течение 2 дней после очередного срока необходимо направить к ней на дом участковую акушерку для патронажа.
· Кроме того, дородовый патронаж дважды осуществляют в обязательном порядке: при взятии на учёт и перед родами.
Слайд 5
Профилактика гнойносептических осложнений обязательно должна включать стоматологическую, урологическую
и ЛОРсанацию.
Своевременная госпитализация (экстренная или плановая) при возникновении соответствующих показаний позволяет
снизить ПС в 8 раз по сравнению с группой женщин, подлежащих стационарному лечению, но своевременно не госпитализированных.
Физиопсихопрофилактическая подготовка к родам. Все беременные должны пройти занятия в «Школе матерей».
Желательны также занятия для мужей в «Школе отцов».
Слайд 6
ВЕДЕНИЕ ФИЗИОЛОГИЧЕСКИХ РОДОВ
ПЕРВЫЙ ПЕРИОД РОДОВ
Первый период родов роженица
проводит в предродовой палате. Наружное акушерское исследование в периоде
раскрытия производят систематически, отмечая состояние матки во время схваток и вне их. Записи в истории родов производят каждые 2 ч. Сердцебиение плода выслушивают каждые 15 мин. Наблюдение за вставлением и продвижением головки плода по родовому каналу производят с помощью наружных приёмов пальпации, влагалищного исследования, выслушивания сердцебиения плода, ультразвукового исследования. Проведение влагалищное исследования обязательно при поступлении в родильный дом и излитии околоплодных вод, а также по показаниям — при отклонении от нормы течения родов. Однако для выяснения акушерской ситуации (ведение партограммы, ориентация во вставлении и продвижении головки, оценка расположения швов и родничков) во время родов его можно проводить чаще.
Слайд 7
Диагностика излития околоплодных вод в большинстве случаев не

представляет трудности. Обнаружение при влагалищном исследовании головки или ягодиц
плода либо петель пуповины говорит об излитии околоплодных вод. В сомнительных случаях для исследования берут жидкость из заднего свода влагалища, для чего вводят «заднее» зеркало.Содержание околоплодных вод в жидкости, взятой из заднего свода, определяют при помощи микроскопического исследования высохшего мазка (так называемый феномен папоротника). Околоплодные воды имеют щелочную реакцию и окрашивают тест-полоску в тёмно-синий цвет. Наличие в содержимом заднего свода влагалища крови или мочи может вызвать ложноположительный результат пробы. Также при исследовании отмечают наличие примеси мекония, часто наблюдаемой при гипоксии плода, хотя его первичное обнаружение не патогномонично для этой патологии. Если же сначала подтекают «чистые» околоплодные воды, а затем появляется меконий, то следует думать о гипоксии плода. Если околоплодные воды окрашены кровью, то исключают возможность отслойки плаценты. При преждевременных родах и подозрении на хориоамнионит проводят посев отделяемого из заднего свода влагалища. При преждевременных родах и излитии околоплодных вод степень зрелости лёгких плода определяют при помощи пенного теста (см. «Обезболивание родов»).
При выраженной болезненности схваток необходимо обезболивание для поддержания реципрокности сокращения верхнего и нижнего сегментов матки, ликвидации спазма гладкомышечных волокон с круговой анатомической ориентацией, для предотвращения разрывов шейки матки в родах.
В первом периоде родов соблюдение строгого постельного режима необязательно. Возможно осуществление наиболее удобных для женщины действий (душ, массаж области крестца и т.д.).
Слайд 8
Для ранней диагностики внутриутробной гипоксии необходима оценка состояния
плода, в связи с чем целесообразно применение периодической аускультации
сердца плода и непрерывное проведение КТГ . Проведение периодической аускультации сердца у плода в первом периоде родов осуществляют каждые 15 мин, а во втором периоде — после каждой потуги. По данным ретроспективных исследований, использование этого метода диагностики снижает риск гибели плода, тяжёлой асфиксии новорождённого и поздних неврологических нарушений. Кроме того, при постоянном проведении КТГ низкая оценка новорождённого по шкале Апгар встречается реже, чем при использовании для контроля состояния плода только периодической аускультации сердца. При использовании лишь метода периодической аускультации сердца признаки начинающейся гипоксии плода могут быть пропущены.
Слайд 9
ВТОРОЙ ПЕРИОД РОДОВ
В период прохождения головки плода через

полость малого таза наиболее физиологично положение роженицы на боку.
В таком положении происходит снижение тонуса матки, в результате чего происходит увеличение амплитуды схваток. Частота сокращений не повышается или даже немного уменьшается, происходит ускорение родового процесса, улучшение маточно-плацентарного кровотока и кровоснабжения, что является благоприятным для плода.
Грубейшая ошибка ведения родов — искусственная стимуляция потуг в начале 2-го периода при полном открытии маточного зева и высоко стоящей головке. Оптимально опущение головки до тазового дна в положении роженицы на боку, для рождения плода будет достаточно 4–8 схваток-потуг. При более длительных потугах происходит ухудшение маточно-плацентарного кровообращения, что может повлиять на состояние шейного отдела позвоночника плода.
Можно пронаблюдать поступательное движение головки: вначале заметно выпячивание промежности, затем растяжение, цвет кожи становится синюшным. Задний проход выпячивается и зияет, половая щель раскрывается и, половой щелью, вновь показываясь при начале следующей потуги — врезывание головки. Через некоторое время по окончании потуги головка перестаёт скрываться — начинается прорезывание головки. Оно совпадает с началом разгибания головки (рождение до теменных бугров). Путём разгибания головка постепенно выходит из-под лонной дуги, затылочная ямка находится под лонным сочленением, теменные бугры плотно охвачены растянутыми тканями.
Слайд 10
Через половую щель вначале рождается лоб, а затем
всё лицо при соскальзывании с них промежности. Рождённая головка
совершает наружный поворот, затем выходят плечики и туловище вместе с вытеканием задних вод.
Продвижение головки плода в период изгнания должно проходить непрерывно и постепенно. Головка плода не должна оставаться в одной и той же плоскости более часа. Во время прорезывания головки необходимо оказывать ручное пособие. При разгибании головка плода оказывает сильное давление на тазовое дно, происходит его растяжение, что может привести к разрыву промежности. Стенки родового канала сдавливают головку плода, возникает угроза нарушения кровообращения головного мозга. Оказание ручного пособия при головном предлежании снижает риск возникновения этих осложнений. Ручное пособие при головном предлежании направлено на предотвращение разрывов промежности. Оно состоит из нескольких моментов, совершаемых в определённой последовательности.
Слайд 11
Первый момент — воспрепятствование преждевременному разгибанию головки. Необходимо,
чтобы в ходе прорезывания головка прошла через половую щель
наименьшей своей окружностью (32 см), соответствующего малому косому размеру (9,5 см) в состоянии сгибания. Акушер, стоя справа от роженицы, кладёт ладонь левой руки на лоно, располагая четыре пальца на головке плода таким образом, чтобы закрыть всю её поверхность, выступающую из половой щели. Лёгким давлением задерживает разгибание головки и предупреждает её быстрое продвижение по родовому каналу.
Слайд 12
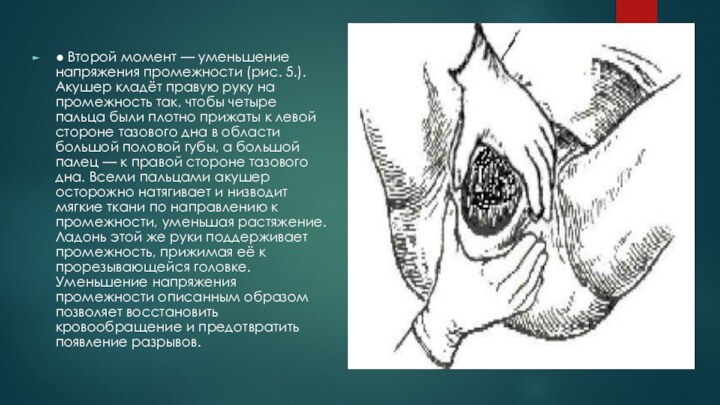
● Второй момент — уменьшение напряжения промежности (рис.
5.). Акушер кладёт правую руку на промежность так, чтобы
четыре пальца были плотно прижаты к левой стороне тазового дна в области большой половой губы, а большой палец — к правой стороне тазового дна. Всеми пальцами акушер осторожно натягивает и низводит мягкие ткани по направлению к промежности, уменьшая растяжение. Ладонь этой же руки поддерживает промежность, прижимая её к прорезывающейся головке. Уменьшение напряжения промежности описанным образом позволяет восстановить кровообращение и предотвратить появление разрывов.
Слайд 13
Третий момент — выведение головки из половой щели
вне потуг (рис. 6.). По окончании потуги большим и
указательным пальцами правой руки акушер бережно растягивает вульварное кольцо над прорезывающейся головкой. Головка постепенно выходит из половой щели. При наступлении следующей потуги акушер прекращает растягивание вульварного кольца и вновь препятствует разгибанию головки. Действия повторяют до тех пор, пока теменные бугры головки не приблизятся к половой щели. В этот период происходит резкое растяжение промежности и возникает риск разрывов.
Слайд 14
Четвёртый момент — освобождение плечевого пояса и рождение

туловища плода (рис. 7.). После рождения головки роженице дают
указание тужиться. При этом происходит наружный поворот головки и внутренний поворот плечиков (из первой позиции головка лицом поворачивается к правому бедру матери, из второй позиции — к левому бедру). Обычно рождение плечиков протекает самопроизвольно. Если самопроизвольного рождения плечиков плода не произошло, то акушер захватывает обеими ладонями головку в области височных костей и щёчек. Легко и осторожно оттягивает головку книзу и кзади до тех пор, пока переднее плечико не подойдёт под лонное сочленение.
Затем акушер левой рукой, ладонь которой находится на нижней щеке плода, захватывает головку и приподнимает её верх, а правой рукой бережно выводит заднее плечико, сдвигая с него ткани промежности. Таким образом происходит рождение плечевого пояса. Акушер вводит указательные пальцы рук со стороны спинки плода в подмышечные впадины, и приподнимает туловище кпереди (на живот матери).
Слайд 15
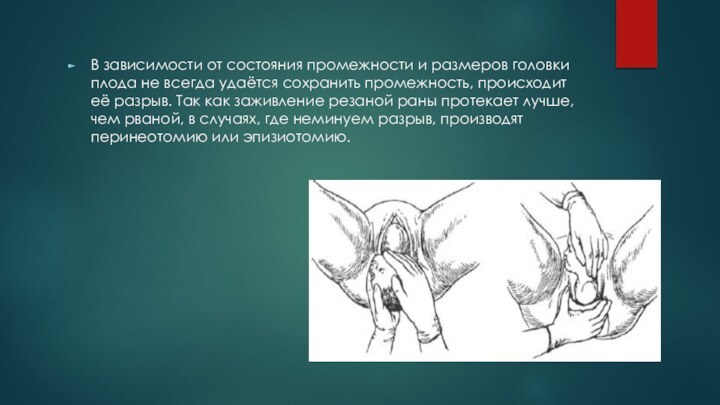
В зависимости от состояния промежности и размеров головки
плода не всегда удаётся сохранить промежность, происходит её разрыв.
Так как заживление резаной раны протекает лучше, чем рваной, в случаях, где неминуем разрыв, производят перинеотомию или эпизиотомию.
Слайд 16
ТРЕТИЙ ПЕРИОД РОДОВ
В последовом периоде нельзя пальпировать матку,

чтобы не нарушить естественный ход последовых схваток и правильное
отделение плаценты. Естественное отделение плаценты позволяет избежать кровотечения. В этот период основное внимание уделяют новорождённому, общему состоянию роженицы и признакам отделения плаценты.
Последовый период ведут выжидательно. Врач отслеживает появление бледности кожных покровов, повышения пульса больше 100 ударов в минуту, снижения артериального давления (АД) более чем на 15–20 мм рт. ст. по сравнению с исходным. Необходимо следить за состоянием мочевого пузыря, так как переполненный мочевой пузырь препятствует сокращению матки и нарушает нормальное течение отслойки плаценты. Чтобы установить, отделилась ли плацента от матки, используют признаки отделения плаценты.
Признак Шредера: при отделении плаценты и её опускании в нижний отдел матки происходит поднятие дна матки выше пупка и отклонение вправо, что заметно при пальпации. При этом нижний сегмент выпячивается над лоном
Слайд 17
Признак Альфельда: если отделение плаценты произошло, то зажим,
наложенный на культю пуповины у половой щели опустится на
10 см и более.
Признак Кюстнера–Чукалова: происходит втяжение пуповины во влагалище при надавливании ребром кисти над лоном, если плацента не отделилась. Если отделение плаценты произошло, пуповина не втягивается
Слайд 18
Признак Довженко: роженице предлагают сделать глубокий вдох и
выдох. Если отделение плаценты произошло, при вдохе пуповина не
втягивается во влагалище.
Признак Клейна: роженице предлагают потужиться. Если отслойка плаценты произошла, пуповина остаётся на месте; а если плацента не отделилась, пуповина после потуг втягивается во влагалище.
Диагноз отделения плаценты ставят по совокупности перечисленных признаков. Для того, чтобы произошло рождение последа, роженице дают указание потужиться. Если рождения последа не происходит, то применяют наружные способы извлечения последа из матки. Запрещены попытки выделить послед до отделения плаценты.
С целью борьбы с кровотечением для выделения последа возможно использовать лёгкое потягивание за пуповину.
Слайд 19
Выделение последа по способу Абуладзе (усиление брюшного пресса):

переднюю брюшную стенку захватывают обеими руками так, чтобы прямые
мышцы живота были плотно охвачены пальцами. Происходит уменьшение объёма брюшной полости и устранение расхождения мышц. Роженице предлагают потужиться, происходит отделение последа с последующим его рождением.
Выделение последа по способу Креде–Лазаревича (имитация схватки) может быть травматичным при несоблюдении основных условий выполнения данной манипуляции. Необходимые условия проведения выделения последа по Креде–Лазаровичу: предварительное опорожнение мочевого пузыря, приведение матки в срединное положение, лёгкое поглаживание матки для того, чтобы стимулировать её сокращения. Техника данного метода: акушер обхватывает дно матки кистью правой руки. При этом ладонные поверхности четырёх пальцев расположены на задней стенке матки, ладонь — на её дне, а большой палец — на передней стенке матки. Одновременно всей кистью надавливают на матку в сторону лонного сочленения до тех пор, пока не произойдёт рождение последа
Слайд 20
Выделение последа по способу Гентера (имитация родовых сил):
кисти обеих рук, сжатые в кулаки, кладут тыльными сторонами
на дно матки. При плавном давлении книзу происходит постепенное рождение последа.
Если признаки отделения плаценты отсутствуют в течение 30 минут после рождения плода, показано обезболивание с последующим ручным отделением плаценты и выделением последа. Последовательность проведения манипуляции: одной рукой акушер придерживает дно матки. Другую руку, одетую в длинную перчатку, вводит в полость матки и аккуратно отделяет от её стенок плаценту. Затем акушер удаляет послед и массирует дно матки через переднюю брюшную стенку для уменьшения кровотечения. После этой операции инфекционные осложнения возникают достаточно редко.
Слайд 21
Следующая ответственная задача — осмотр последа и мягких

родовых путей. Для этого послед кладут на ровную поверхность
материнской стороной вверх и внимательно осматривают плаценту; в норме поверхность долек гладкая и блестящая. Если возникло сомнение в целости последа или обнаружен дефект плаценты, то немедленно производят ручное обследование полости матки и удаление остатков плаценты. При осмотре оболочек определяют их целостность. Также необходимо установить, не проходят ли по оболочкам кровеносные сосуды, что отмечают при существовании добавочной дольки плаценты. Если на оболочках заметны оборванные сосуды, вероятно, в матке осталась добавочная долька. В этом случае также производят ручное отделение и удаление задержавшейся добавочной дольки. Обнаружение рваных оболочек говорит о том, что в матке находятся их обрывки. По месту разрыва оболочек можно определить расположение плацентарной площадки по отношению к внутреннему зеву. Чем ближе к плаценте разрыв оболочек, тем ниже была расположена плацента, и тем выше опасность кровотечения в раннем послеродовом периоде. Осмотр наружных половых органов производят на родильной кровати. Затем в малой операционной комнате у всех первородящих и повторнородящих осматривают стенки влагалища и шейку матки при помощи влагалищных зеркал. Обнаруженные разрывы зашивают. После рождения последа наступает послеродовой период, роженицу называют родильницей. В течение раннего послеродового периода (2 часа после отделения последа) родильница находится в родильном отделении. Необходимо следить за её общим состоянием, состоянием матки, величиной кровопотери. Через 2 часа родильницу переводят в послеродовое отделение.
Слайд 22
Ведение физиологического послеродового периода
Послеродовой период начинается с момента

изгнания последа и продолжается 6-8 нед.
На 1-2 день после
родов дно матки находится на уровне пупка, процесс инволюции (обратное развитие матки) происходит быстро и к 10-му дню после родов дно матки уже на уровне лона. Закрытие внутреннего зева завершается на 3-й нед после родов. Эпителизация внутренней поверхности матки заканчивается к 9-10 дню, восстановление слизистой оболочки - на 6-7 нед, а в области плацентарной площадки - на 8-й нед после родов. Характер лохий или раневого секрета меняется из кровянистых в серозно-сукровичные (с 3-4 дня) и в светлые (к 10-му даю после родов). Выделения из матки полностью прекращаются на 5-6 нед. Лактация начинается на 2-3 день после родов.
В особом питании родильница не нуждается. Важное значение имеет строгое соблюдение правил личной гигиены (мытье рук, туалет наружных половых органов не реже 2-х раз в день, ежедневный душ с 3-го дня после родов). Молочные железы рекомендуется обмывать теплой водой с мылом утром и вечером после кормления. Для предупреждения чрезмерного нагрубания молочных желез нужно носить бюстгалтер, ограничить питье, назначить слабительное, сцеживать молоко после каждого кормления ребенка.