- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Возбудитель гриппа.
Содержание
- 2. Грипп - острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа.
- 4. семейство – Orthomyxoviridae, род- Influenzavirus. Различают 3
- 6. Культивирование Вирусы А и В культивируют в
- 7. Заражение куриных эмбрионов вирусами гриппа
- 8. Антигенная структура. Внутренние
- 9. Изменчивость вирусов гепатита А,приводящая к образованию новых
- 10. Устойчивость. Вирус гриппа малоустойчив во внешней
- 12. Патогенез. После аэрогенного попадания на
- 13. Клинические проявления гриппа.Продолжительность инкубационного периода гриппа составляет
- 15. Лабораторная диагностика. Диагноз гриппа может быть поставлен
- 16. метод флюоресцирующих антител (МФА) - основан на
- 17. Вирусологический метод. Оптимальная лабораторная модель для культивирования штаммов—куриный
- 18. Серологический метод. Диагноз ставят при четырехкратном увеличении титра
- 19. метод полимеразной цепной реакции (ПЦР)- основан на
- 20. Определяемые возбудители:- вирусы гриппа типа А (разные
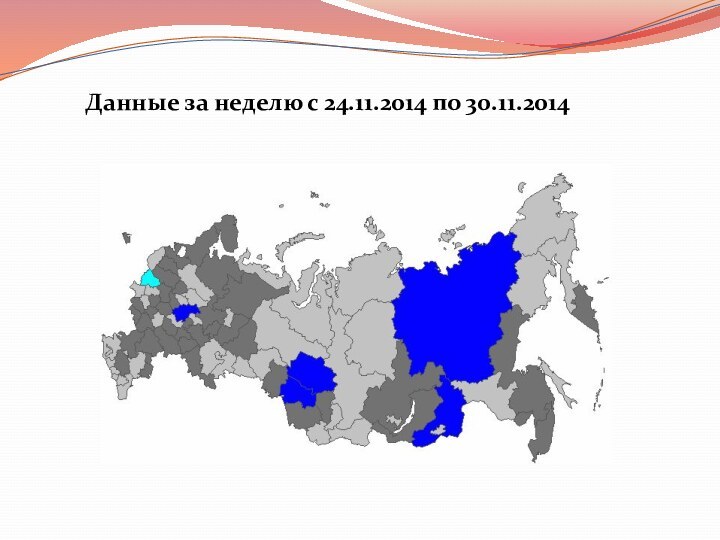
- 22. На 48 неделе (с 24 по 30 ноября 2014 г.) уровень заболеваемости
- 23. Данные за неделю с 24.11.2014 по 30.11.2014
- 24. Профилактика: Неспецифическая профилактика – противоэпидемические
- 27. Скачать презентацию
- 28. Похожие презентации
Грипп - острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Входит в группу острых респираторных вирусных инфекций (ОРВИ). Периодически распространяется в виде эпидемий и пандемий. В настоящее время выявлено более 2000 вариантов вируса гриппа, различающихся между собой антигенным спектром. По оценкам ВОЗ, от
























Слайд 2 Грипп - острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Входит
Слайд 3 История
открытия:
Вирус гриппа А открыт в 1933 г. Смитом, Эндрюсом
и Лейдлоу. В 1940 г. Френсис и Меджилл выделили вирус гриппа В.
Тейлор (1949) и Френсис (1950) —выделил вирус гриппа С
Слайд 4
семейство – Orthomyxoviridae,
род- Influenzavirus.
Различают 3 серотипа
вируса гриппа: А, В и С
Таксономия:Слайд 5
Морфология
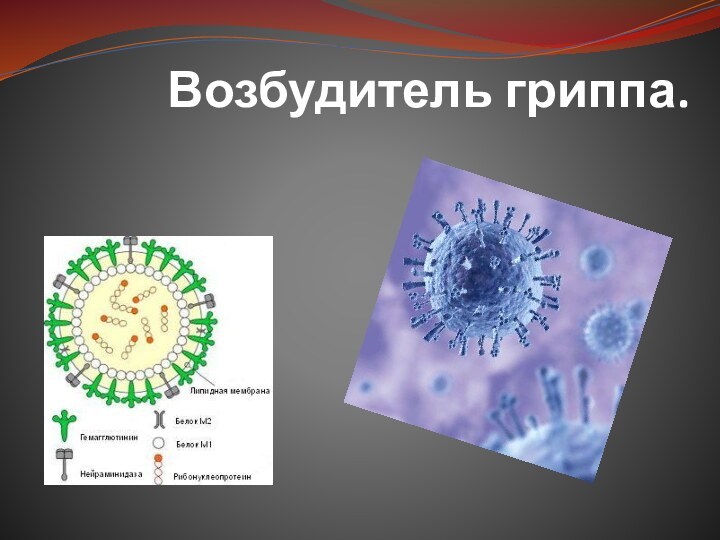
Форма вируса гриппа близка
к сферической; средний диаметр его 80— 120 нм. Поверхность вириона густо покрыта ворсинками длиной 10—12 нм. Нуклеокапсид заключен в вирусную оболочку и обладает спиральной симметрией. Некоторые штаммы вирусов имеют форму палочек, а иногда и нитей (филаментозная форма) различной длины. Морфологическая структура и химический состав вируса гриппа детально изучены. Вирусные частицы состоят из 0,8—1,1% РНК, 70—75% белка, 20—24% липидов и 5—8% углеводов.Гемагглютинин осуществляет адсорбцию вириона на сиалосодержащих рецепторах клетки-хозяина и обладает способностью агглютинировать эритроциты
Слайд 6
Культивирование
Вирусы А и В культивируют в культурах
клеток почек человека, обезьян, морских свинок, в хорион-аллантоисной, амниотической
или аллантоисной полости 11 — 12-дневного куриного эмбриона; вирус гриппа С — только на курином эмбрионе. Благодаря наличию в оболочке вируса гемагглютинина он обладает способностью агглютинировать эритроциты более 20 видов животных. Из лабораторных животных интраназально заражают белых мышей, белых крыс, хорьков. Через 2—3 дня животные заболевают. Вирус в большом количестве накапливается в легких.
Слайд 8
Антигенная структура.
Внутренние и
поверхностные антигены. Внутренние антигены состоят из РНК и белков
капсида, представлены нуклеопротеином (NP-белком) и М-белками. NP-и М-белки — это типоспецифические антигены. NP-белок способен связывать комплемент, поэтому тип вируса гриппа обычно определяют в РСК. Поверхностные антигены — это гемагглютинин и нейраминидаза. Их структуру, которая определяет подтип вируса гриппа, исследуют в РТГА, благодаря торможению специфическими антителами гемагглютинации вирусов. Внутренний антиген – стимулирует Т-киллеры и макрофаги, не вызывает антителообразования. У вируса имеются 3 разновидности Н- и 2 разновидности N – антигенов.
Слайд 9
Изменчивость вирусов гепатита А,приводящая к образованию новых антигенных
вариантов ,объясняется двумя процессами:
Антигенный
дрейф вируса гриппа. Вызывает незначительные изменения структуры антигенов, обусловленные точечными мутациями. В большей степени происходит изменение структуры гемагглютинина. Дрейф развивается в динамике эпидемического процесса и снижает специфичность иммунных реакций, развившихся в популяции в результате предшествующей циркуляции возбудителя. Антигенный шифт вируса гриппа. Вызывает появление нового антигенного варианта вируса, не связанного либо отдалённо антигенно-родственного ранее циркулирующим вариантам. Предположительно антигенный шифт происходит в результате генетической рекомбинации между штаммами вируса человека и животных либо латентной циркуляции в популяции вируса, исчерпавшего свои эпидемические возможности. Каждые 10-20 лет происходит обновление популяции людей, но иммунная «прослойка» исчезает, что приводит к формированию пандемий.
Слайд 10
Устойчивость.
Вирус гриппа малоустойчив во внешней среде.
В воздухе помещений он погибает в течение нескольких часов,
при 60°С — через 4—5 мин. Однако месяцами сохраняется в высушенном состоянии при —20° и —70°С. Чувствителен к хлорамину, формалину, эфиру, действию ультрафиолетовых лучей, ультразвуку и нагреванию.Слайд 11 Эпидемиология
гриппа
Грипп -антропонозная
инфекция. Источником инфекции является больной человек, заразный преимущественно в первые 2 дня заболевания. Передача инфекции происходит воздушно-капельным способом. Слизистые или слизисто-гнойные выделения из носоглотки могут инфицировать белье, полотенца, носовые платки, посуду, предметы обихода и детские игрушки. Заболеваемость гриппом увеличивается в сырее и холодное время года. Наблюдаются как единичные (спорадические) случаи, так и эпидемические вспышки, повторяющиеся обычно в зимние месяцы с периодичностью 2 года и продолжающиеся 2 мес. В 1918 и 1957 гг. наблюдались пандемии гриппа4 охватившие все материки земного шара.
Слайд 12
Патогенез.
После аэрогенного попадания на
слизистые оболочки проводящих дыхательных путей (гортани, трахеи и бронхов)
вирус гриппа, отличающийся эпителиотропностью, размножается в клетках однослойного многорядного эпителия. Под действием нейраминидазы вируса оголяются базальные клеточные мембраны, развиваются явления дегенерации в цитоплазме и ядрах поражённых эпителиоцитов, заканчивающиеся некрозом и отторжением клеток. Эти процессы облегчают накопление различных бактерий в слизистой оболочке носоглотки и бронхов и способствуют присоединению вторичных бактериальных инфекций, усиливающих воспалительные и аллергические реакции. Воспалительные изменения слизистой оболочки развиваются по типу «сухого катара» без выраженных продуктивных реакций. Воспаление активизируется вследствие макрофагальных процессов, направленных на локализацию и уничтожение вируса, но сопровождающихся гибелью макрофагов. Факторы внешней среды (например, переохлаждение) способствуют нарушению функций обкладочных (слизистых и бокаловидных) клеток
Слайд 13
Клинические проявления гриппа.
Продолжительность инкубационного периода гриппа составляет 1-3
дня, после чего наступает продромальный период, проявляющийся общим недомоганием,
чувством разбитости и т.д. Основные симптомы — быстрое повышение температуры тела до 37,5-38 °С с сопутствующими миал-гиями, насморком, кашлем, головными болями; продолжительность лихорадочного периода — 3-5 сут. Наиболее тяжёлые случаи вызывают так называемые токсигенные штаммы (возбудителей гриппа типа «испанки»), особенно при наличии лёгочно - сердечной патологии. Они протекают очень бурно с быстрым развитием крупозной пневмонии. Частое осложнение гриппа — бактериальные пневмонии, вызванные в большинстве случаев активацией аутомикрофлоры зева и носоглотки (обычно стрептококков группы Б). Во время пандемии «испанки» в 1918-1919 гг. погибло более 20 млн человек, в основном от вторичных бактериальныхСлайд 14
Иммунитет:
Во время заболевания в
противовирусном ответе участвуют факторы неспецифической защиты: выделительная функция организма, сывороточные ингибиторы, альфа-интерферон, специфические IgA в секретах респираторного тракта, которые обеспечивают местный иммунитет.Клеточный иммунитет - NK-клетки и специфические цитотоксические Т-лимфоциты, действующие на клетки, инфицированные вирусом. Постинфекционный иммунитет достаточно длителен и прочен, новысокоспецифичен
Слайд 15
Лабораторная диагностика.
Диагноз гриппа может быть поставлен по
клиническим данным, особенно при наличии эпидемии гриппа в данной
местности. Специфическая диагностика основана на выделении вируса из исследуемого материала и определении антител в парных сыворотках больного.Лаборатория оуществляет диагностику с помощью экспресс-методов, вирусологических и серологических методов исследования. Быстрая (экспресс) диагностика гриппа
Слайд 16 метод флюоресцирующих антител (МФА) - основан на выявлении
вирусных антигенов в клетках эпителия носовых ходов, конъюнктивы (при
явлениях конъюнктивита). Исследуемый материал: мазки из носа, конъюнктивы, взятые в первые 3 дня и не позднее 5 дня болезни. Определяемые возбудители: - вирусы сезонного гриппа типа А (H1N1) - вирусы сезонного гриппа типа А (H3N2) - вирусы гриппа типа В - вирусы парагриппа 1, 2, 3 типов - аденовирусы - респираторно-синцитиальный вирус;Слайд 17 Вирусологический метод. Оптимальная лабораторная модель для культивирования штаммов—куриный эмбрион.
Индикацию вирусов проводят в зависимости от лабораторной модели (по
гибели, по клиническим и патоморфологическим изменениям, ЦПД, образованию «бляшек», «цветной пробе», РГА и гемадсорбции). Идентифицируют вирусы по антигенной структуре. Применяют РСК, РТГА, ИФА, РБН (реакцию биологической нейтрализации) вирусов и др. Обычно тип вирусов гриппа определяют в РСК, подтип — в РТГА.Слайд 18 Серологический метод. Диагноз ставят при четырехкратном увеличении титра антител
в парных сыворотках от больного, полученных с интервалом в
10 дней. Применяют РТГА, РСК, ИФА, РБН вирусов.Экспресс-диагностика. Обнаруживают вирусные антигены в исследуемом материале с помощью РИФ (прямой и непрямой варианты) и ИФА. Можно обнаружить в материале геном вирусов при помощи ПЦР.
Слайд 19 метод полимеразной цепной реакции (ПЦР)- основан на обнаружении
в клинических пробах генетического материала вирусов (РНК или ДНК)-
является наиболее современным, высокочувствительным методом.Исследуемый материал: мазки из носа и зева, взятые в первые 3 дня и не позднее 5 дня болезни, секционный материал. Определяемые возбудители:
- вирусы пандемического высокопатогенного гриппа типа А (H1N1)
- вирусы гриппа типа А
- вирусы гриппа типа В - вирусы парагриппа 1, 2, 3,4 типов
- аденовирусы - респираторно-синцитиальный вирус;
Вирусологическая диагностика - выделение вируса на чувствительной клеточной культуре с последующей идентификацией в реакции нейтрализации или ПЦР.
Этот метод отличается трудоемкостью и длительностью и используется, главным образом, для эпидемиологических и научных целей (изучается изменчивость вирусов, что помогает прогнозировать эпидемические подъемы гриппа, отбираются актуальные штаммы, пригодные для изготовления вакцин) Исследуемый материал: мазки из носа и зева (в первые 3 дня и не позднее 5 дня болезни).
Слайд 20
Определяемые возбудители:
- вирусы гриппа типа А (разные серотипы)
-
вирусы гриппа типа В Серологическая диагностика является ретроспективной. Она
выявляет прирост титров антител к возбудителям заболевания в парных сыворотках крови, что позволяет установить точную этиологию даже при отрицательных результатах других методов лабораторной диагностики, а также при бессимптомном или атипичном течении гриппа, широко применяется и для эпидемиологических целей. Исследуемый материал: сыворотки крови, взятые в начале заболевания и через 10- 14 дней.Возбудители к которым определяется прирост титров антител:
- вирусы сезонного гриппа типа А (H1N1)
- вирусы сезонного гриппа типа А (H3N2) - вирусы гриппа типа В
- вирусы парагриппа 1, 2, 3 типов
- аденовирусы
- респираторно-синцитиальный вирус;
Слайд 22 На 48 неделе (с 24 по 30 ноября 2014 г.) уровень заболеваемости населения в
целом по стране повысился, по сравнению с предыдущей неделей, но оставался ниже базовой линии
(68.9) на 10.4%.Эпидемические пороги заболеваемости гриппом и ОРВИ не были превышены ни в одном из 59 наблюдаемых городов России.
В целом по России лабораторными методами грипп был подтвержден в 19 случаях (1.3% от числа обследованных больных ОРВИ), в том числе грипп А(H3N2) - в 18 (1.2%), грипп В - в одном (0.07%) случае.
На прошедшей неделе вирусов гриппа выделено не было.
Удельный вес ОРВИ негриппозной этиологии составил 22.0% и 14.1% от числа обследованных больных (по результатам ИФ и ПЦР, соответственно).
В системе Сигнального надзора при ПЦР-обследовании клинических материалов от 84 больных ТОРИ и ГПЗ/ОРИ диагностировано два случая гриппа А(H3N2) в Сибирском ФО. Диагноз ОРВИ подтвержден в 12.5% случаев ТОРИ и 15.9% случаев ГПЗ/ОРИ.
Слайд 24
Профилактика:
Неспецифическая профилактика – противоэпидемические
мероприятия, препараты а-интерферона и оксолина.
Специфическая – вакцины.
Живые аллантоисные интраназальная и подкожная, тривалентные инактивированные цельно-вирионные гриппозные интраназальная и парентеральная-подкожная (Грипповак), химические Агриппал, полимер-субъединичная «Гриппол». Живые вакцины создают наиболее полноценный, в том числе местный, иммунитетСлайд 26
Лечение:
симптоматическое/патогенетическое. А-интерферон – угнетает размножение вирусов.1. Препараты - индукторы эндогенного интерферона.
Этиотропное лечение - ремантидин – препятствует репродукции вирусов, блокируя М-белки. Арбидол – действует на вирусы А и В.
2. Препараты - ингибиторы нейраминидазы. Блокируют выход вирусных частиц из инфицированных клеток.
При тяжелых формах – противогриппозный донорский иммуноглобулин и нормальный человеческий иммуноглобулин для в\в введения.