Слайд 2
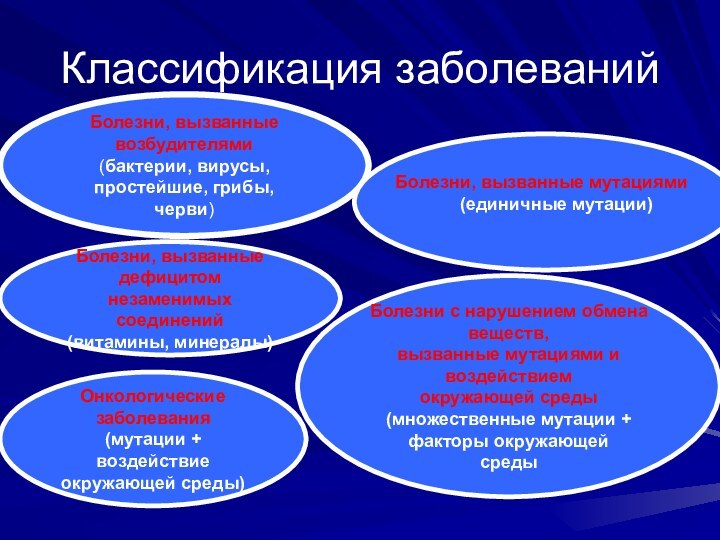
Классификация заболеваний
Болезни, вызванные возбудителями
(бактерии, вирусы, простейшие, грибы,
черви)
Болезни,
вызванные мутациями
(единичные мутации)
Болезни, вызванные дефицитом
незаменимых соединений
(витамины, минералы)
Болезни с нарушением обмена веществ,
вызванные мутациями и воздействием
окружающей среды
(множественные мутации +
факторы окружающей
среды
Онкологические заболевания
(мутации + воздействие
окружающей среды)
Слайд 3
АТЕРОСКЛЕРОЗ. ОБМЕН ХОЛЕСТЕРИНА
СИНТЕЗ И ОБМЕН ХОЛЕСТЕРИНА У ЛЮДЕЙ
В НОРМЕ И ПРИ ПАТОЛОГИИ
Слайд 4
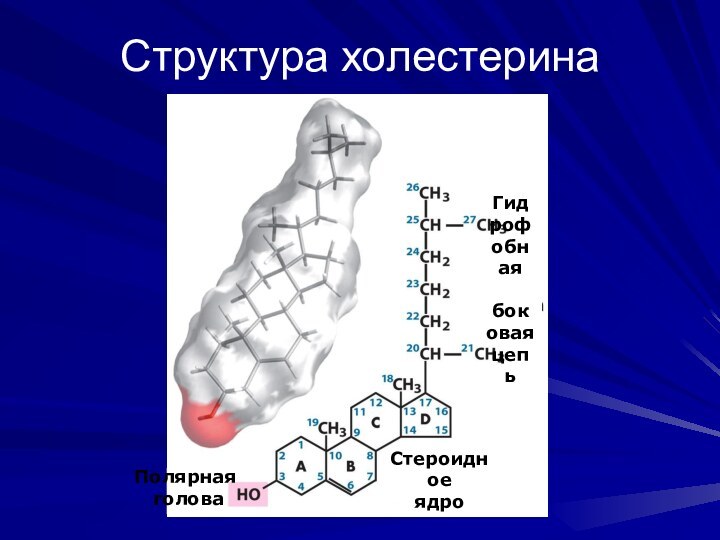
Структура холестерина
Полярная
голова
Стероидное
ядро
Гидрофобная
боковая цепь
Слайд 5
Функции холестерина
Холестерин – стероид, характерный только для животных
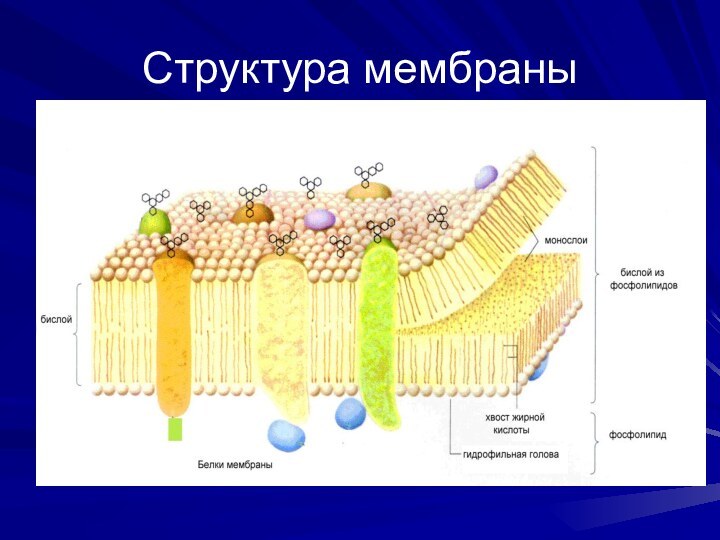
Холестерин входит в состав наружных мембран клетки
(плазмалеммы)
и существенно влияет на их
микровязкость:
способствует увеличению жесткости мембраны в
области «рафтов»
2. Холестерин является субстратом для синтеза:
желчных кислот
стероидных гормонов
витамина D
Всего в обмене холестерина участвует около 300 белков
В процесс синтеза холестерина вовлечено около 100 белков
Слайд 7
Почему холестерин влияет на микровязкость липидного бислоя мембраны?
Молекулы
холестерина расположены в фосфолипидном бислое таким
образом, что их
полярные гидроксильные группы соседствуют с
гидрофильными головками фосфолипидов, а жёсткие углеводородные
кольца взаимодействуют с цепями жирных кислот (хвостами фосфолипидов).
Такое взаимодействие снижает мобильность наружных участков цепей
жирных кислот, делая данный участок мембраны более твёрдым.
С другой стороны, молекула холестерина препятствует взаимодействию
между цепями жирных кислот, что обеспечивает текучесть плазмалеммы
при пониженной температуре.
Слайд 8
Холестерин и липидные рафты
Холестерин участвует
в формировании рафтов — дискретных мембранных доменов, богатых сфинголипидами и
холестерином. Рафты представляют собой упорядоченную фазу и обладают отличной от плазмалеммы плотностью и точкой плавления, так что они могут «плавать» на поверхности жидкостно-неупорядоченной плазмалеммы. Рафты имеют размер от 50 до 200 нм, перемещаются в мембране латерально и могут связывать различные мембранные белки. Связывание лигандов к рецепторам или гликосфинголипидам, локализующимся в таких рафтах, приводит к их слиянию и запускает эндоцитоз, а также обеспечивает передачу внутриклеточного сигнала.
Artur Jan Fijałkowski
Слайд 9
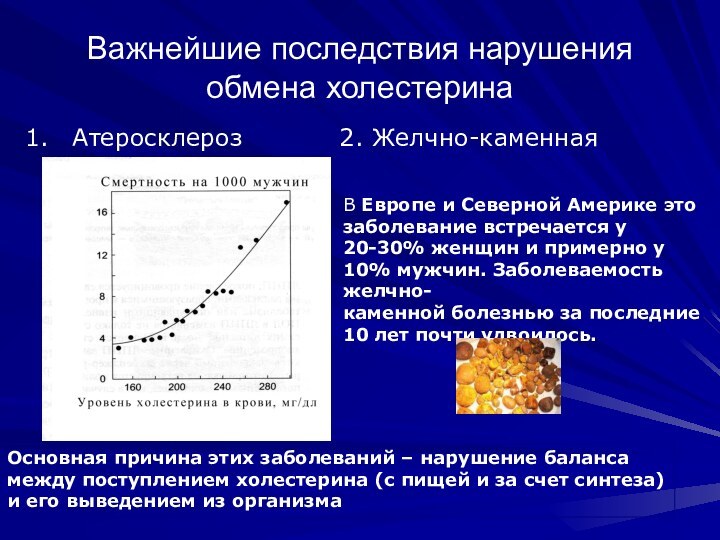
Важнейшие последствия нарушения обмена холестерина
Атеросклероз
2. Желчно-каменная болезнь
В Европе и Северной Америке это
заболевание встречается у 20-30% женщин и примерно у 10% мужчин. Заболеваемость желчно-
каменной болезнью за последние 10 лет почти удвоилось.
Основная причина этих заболеваний – нарушение баланса
между поступлением холестерина (с пищей и за счет синтеза)
и его выведением из организма
Слайд 10
Начало исследований
Война в Корее. Все погибшие молодые солдаты
США подвергались тщательному патолого-анатомическому исследованию. Каково же было изумление
паталого-анатомов, когда они обнаружили, что атеросклероз артерий сердца был у 50% погибших солдат в возрасте до 21 года. У некоторых из них сосуды сердца были сужены более чем на 50%. При жизни у этих солдат не было никаких симптомов сосудистых заболеваний, поскольку первые симптомы появляются лишь только тогда, когда просвет сосуда закрыт уже на 75%.
Слайд 11
Уровень холестерина в крови
Норма: менее 5,18 ммоль/л
Пограничный уровень:
5,18-6,19 ммоль/л
Повышенный уровень: более 6,2 ммоль/л
Слайд 12
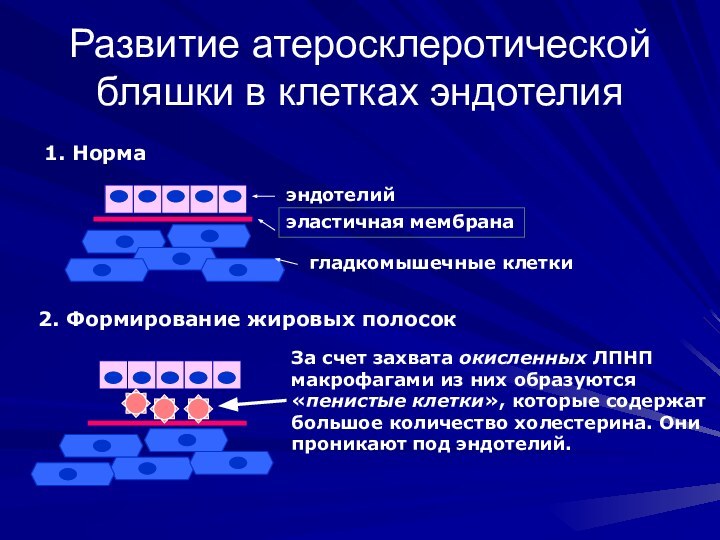
Развитие атеросклеротической бляшки в клетках эндотелия
1. Норма
эндотелий
эластичная мембрана
гладкомышечные
клетки
2. Формирование жировых полосок
За счет захвата окисленных ЛПНП
макрофагами
из них образуются
«пенистые клетки», которые содержат
большое количество холестерина. Они
проникают под эндотелий.
Слайд 13
Развитие атеросклеротической бляшки в клетках эндотелия (2)
3. Миграция
ГМК в область бляшки
4. Образование фиброзной бляшки
Эндотелий повреждается,
активируется
агрегация тромбоцитов
Клетки секретируют
коллаген и другие белки, образующие фиброзную оболочку, внутри которой идет некроз клеток
Слайд 14
Развитие атеросклеротической бляшки в клетках эндотелия (3)
липиды
5. В
бляшке накапливаются омертвевшие ткани, пропитанные
холестерином. Происходит кальцификация бляшки
Некротические
клетки
Слайд 15
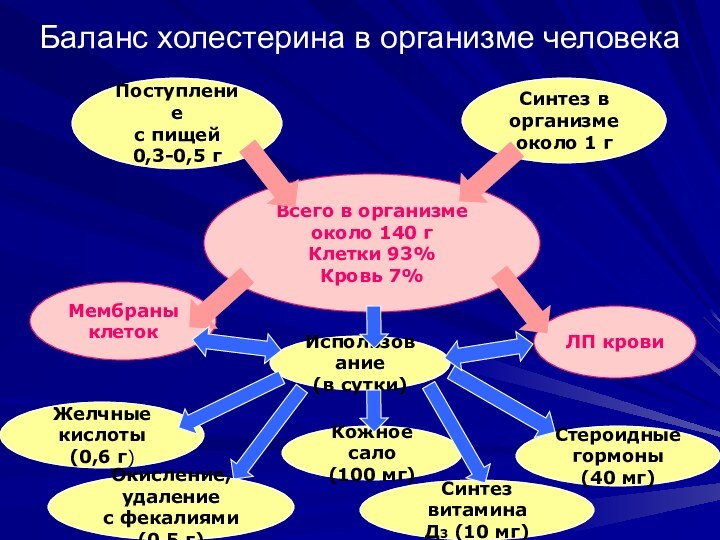
Баланс холестерина в организме человека
Поступление
с пищей
0,3-0,5 г
Синтез в
организме
около 1 г
Всего в организме около 140 г
Клетки 93%
Кровь 7%
Мембраны
клеток
ЛП крови
Использование
(в сутки)
Желчные
кислоты (0,6 г)
Кожное сало
(100 мг)
Синтез витамина
Д3 (10 мг)
Стероидные
гормоны (40 мг)
Окисление, удаление
с фекалиями (0,5 г)
Слайд 16
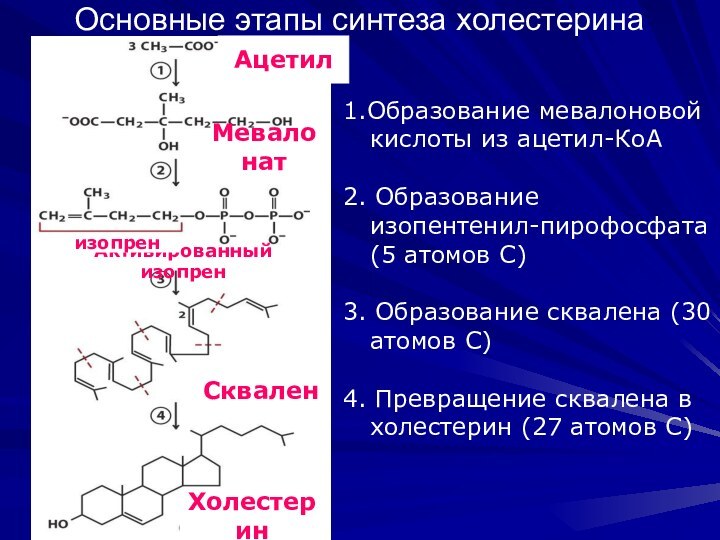
Основные этапы синтеза холестерина
1.Образование мевалоновой кислоты из
ацетил-КоА
2. Образование изопентенил-пирофосфата (5 атомов С)
3. Образование сквалена (30
атомов С)
4. Превращение сквалена в холестерин (27 атомов С)
Холестерин
Сквален
Активированный изопрен
изопрен
Мевалонат
Ацетил
Слайд 17
Синтез холестерина
Половина холестерина синтезируется в печени
15-20% синтезируется в
тонком кишечнике
25-30% - в коже, коре надпочечников, половых железах
Слайд 18
Начальные этапы синтеза холестерина
Получения мевалоновой кислоты связано
с функционированием
3-гидрокси-3-метилглутарил-КоА-редуктазы (ГМГ-КоА-редуктаза)
Слайд 19
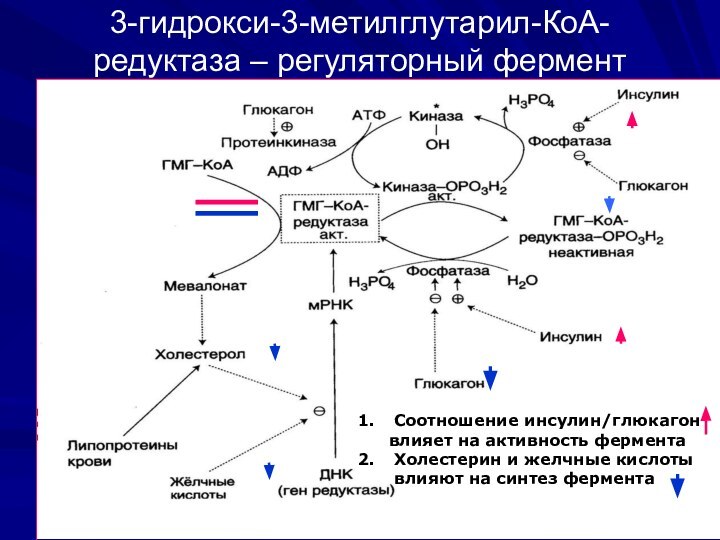
3-гидрокси-3-метилглутарил-КоА-редуктаза – регуляторный фермент
Соотношение инсулин/глюкагон
влияет на активность фермента
Холестерин и желчные кислоты
влияют на синтез фермента
Слайд 20
Судьба холестерина, синтезируемого в печени
Холестерин, синтезируемый в печени,
выводится оттуда в трех формах: в виде желчных кислот,
свободного холестерина желчи и эфиров холестерина
Эфиры холестерина образуются под действием фермента ацил-КоА-холестерол ацилтрансферазы
Эфиры холестерина транспортируются в виде липопротеидных частиц (липопротеиды очень низкой плотности) в другие ткани. Входящий в состав ЛПОНП Apo-CII активирует липопротеидлипазу в капиллярах адипоцитов, скелетных мышц и сердца, насыщая эти ткани свободными жирными кислотами.
Слайд 21
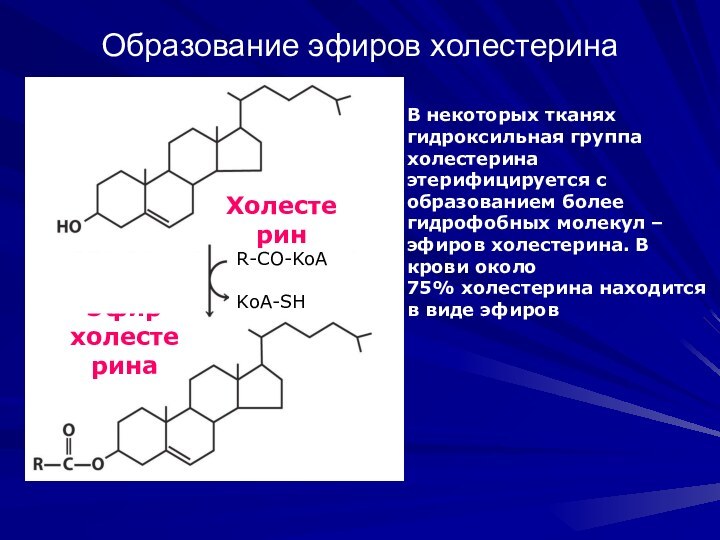
Образование эфиров холестерина
Эфир
холестерина
Холестерин
R-CO-KoA
KoA-SH
В некоторых тканях
гидроксильная группа
холестерина этерифицируется с образованием более гидрофобных молекул – эфиров
холестерина. В крови около
75% холестерина находится в виде эфиров
Слайд 22
Транспорт и превращения липидов липопротеидами
Избыток жирных кислот и
углеводов в печени превращаются в триацилглицериды (а также эфиры
холестерина и холестерин) и упаковываются в липопротеиды очень низкой плотности (ЛПОНП), после чего поступают в кровь. Они транспортируют липиды в адипоциты и мышцы.
При потере триацилглицеридов ЛОНП превращаются в липопротеиды низкой плотности (ЛНП). Они обогащены холестерином и эфирами холестерина. ЛНП переносят холестерин к тканям, взаимодействуя с рецепторами с помощью Аpo-100.
Липопротеиды высокой плотности (ЛВП) образуются в печени и поступают в кровь. Они содержат фермент лецитин-холестерол ацилтрансферазу, который обеспечивает образование эфиров холестерина из лецитина и свободного холестерина хиломикронов и ЛПОНП, образуя зрелые частицы, возвращаемые в печень.
Слайд 23
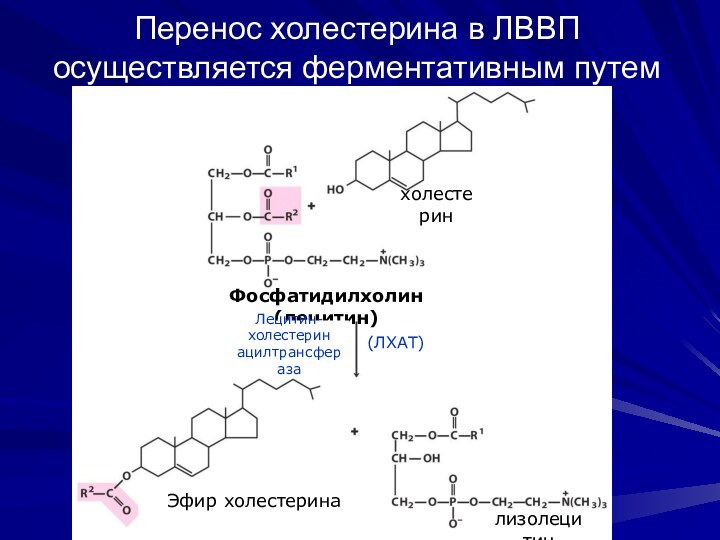
Перенос холестерина в ЛВВП осуществляется ферментативным путем
Фосфатидилхолин (лецитин)
Лецитин-
холестерин
ацилтрансфераза
(ЛХАТ)
холестерин
Эфир
холестерина
лизолецитин
Слайд 24
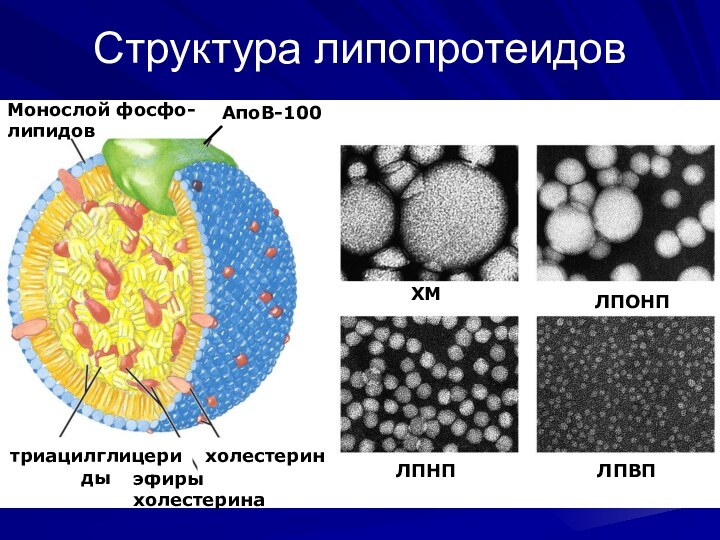
Структура липопротеидов
Монослой фосфо-
липидов
АпоВ-100
холестерин
эфиры холестерина
триацилглицериды
ХМ
ЛПНП
ЛПОНП
ЛПВП
Слайд 25
Экзогенный холестерин. Попадание липидов в кровь после еды
Плазма
крови до (слева) и
после еды (справа)
Слайд 26
Транспорт холестерина липопротеидами крови
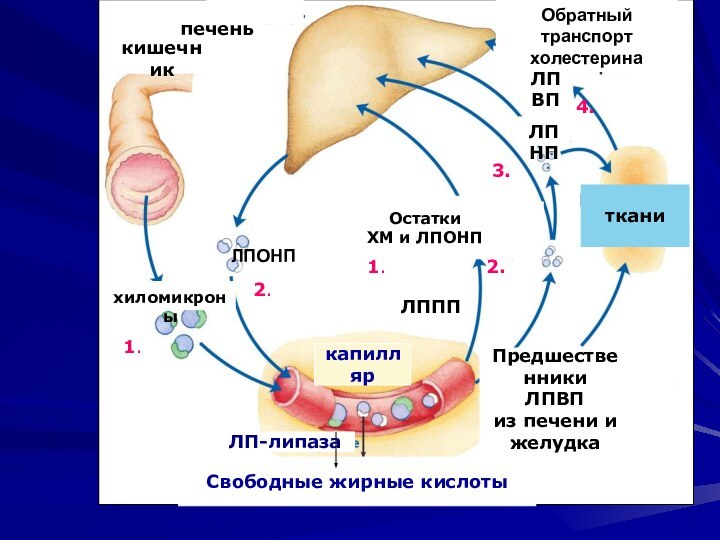
1. После всасывания экзогенный холестерин
и другие липиды транспортируется в другие ткани в составе
хиломикронов (ХМ), которые образуются в эпителии тонкого кишечника
2. Эндогенный холестерин секретируется из печени в составе липопротеидов очень низкой плотности (ЛПОНП)
3. ЛПОНП под действием ЛП-липазы превращаются в
липопротеиды промежуточной плотности (ЛППП) (содержат около 45% холестерина), которые затем превращаются в липопротеиды низкой плотности (ЛПНП), содержащие около 55% холестерина, транспортирующие холестерин в ткани
4. Обратный транспорт холестерина в печень осуществляется с использованием липопротеидов высокой плотности (ЛПВП), которые «собирают холестерин ЛОНП и хиломикронов.
Слайд 27
кишечник
печень
хиломикроны
ЛПОНП
Остатки
ХМ и ЛПОНП
ЛПНП
ЛПВП
Предшественники
ЛПВП
из печени и
желудка
капилляр
Свободные жирные
кислоты
ЛП-липаза
Обратный
транспорт
холестерина
ткани
ЛППП
1.
1.
2.
3.
2.
4.
Слайд 28
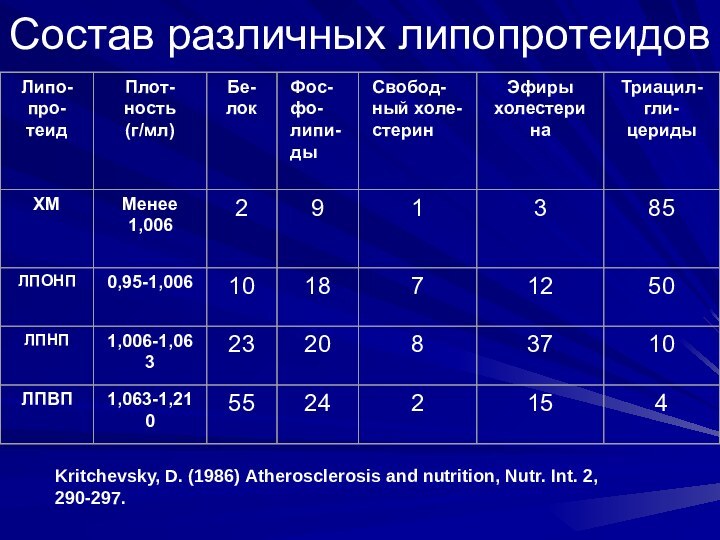
Состав различных липопротеидов
Kritchevsky, D. (1986) Atherosclerosis and nutrition,
Nutr. Int. 2, 290-297.
Слайд 29
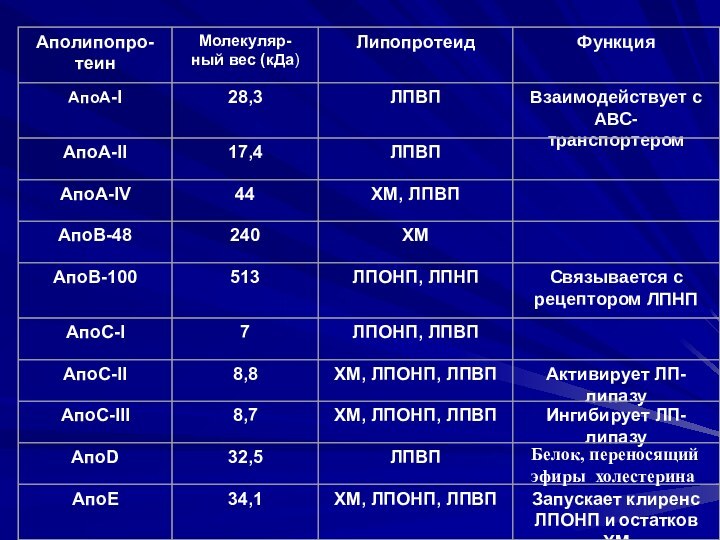
Функция различных липопротеидов
ХМ - транспорт экзогенных триацилглицеридов
ЛПОНП
– транспорт эндогенных триацилглицеридов
ЛППП – предшественник ЛПНП
ЛПНП – транспорт
холестерина в ткани
ЛПВП – обратный транспорт холестерина
Слайд 30
Белок, переносящий
эфиры холестерина
Слайд 31
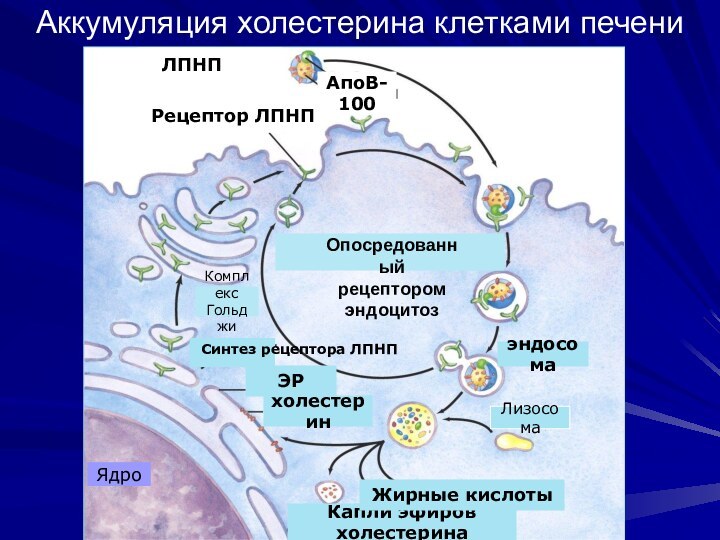
Аккумуляция холестерина клетками печени
ЛПНП
Рецептор ЛПНП
АпоВ-100
Опосредованный
рецептором
эндоцитоз
Капли эфиров холестерина
Жирные кислоты
ЭР
холестерин
эндосома
Лизосома
Синтез
рецептора ЛПНП
Комплекс
Гольджи
Ядро
Слайд 32
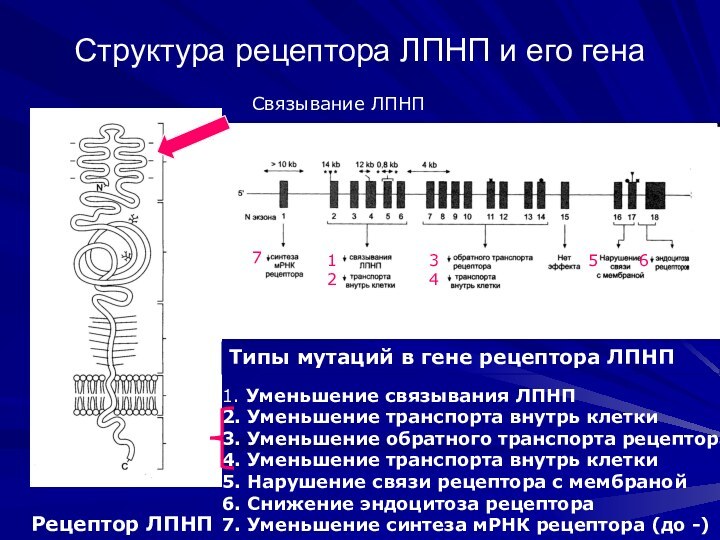
Структура рецептора ЛПНП и его гена
Связывание ЛПНП
Рецептор
ЛПНП
Типы мутаций в гене рецептора ЛПНП
1
2
1. Уменьшение связывания ЛПНП
2.
Уменьшение транспорта внутрь клетки
3. Уменьшение обратного транспорта рецептора
4. Уменьшение транспорта внутрь клетки
5. Нарушение связи рецептора с мембраной
6. Снижение эндоцитоза рецептора
7. Уменьшение синтеза мРНК рецептора (до -)
3
4
5
6
7
Слайд 34
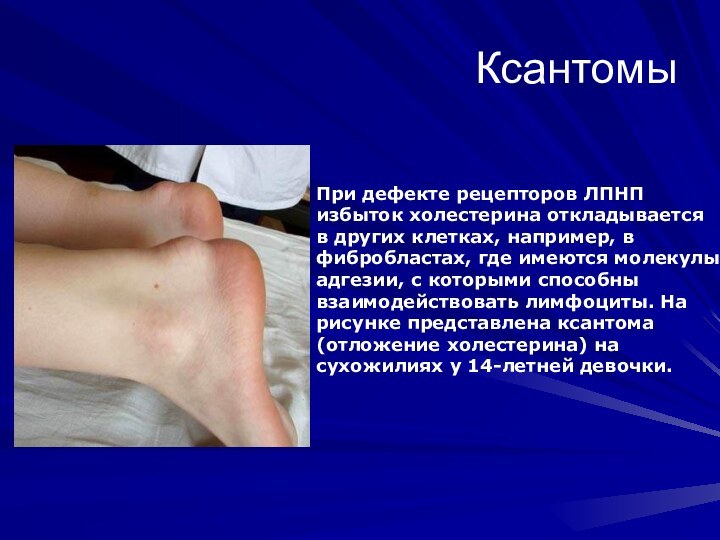
Ксантомы
При дефекте рецепторов ЛПНП
избыток холестерина откладывается
в
других клетках, например, в
фибробластах, где имеются молекулы адгезии,
с которыми способны взаимодействовать лимфоциты. На рисунке представлена ксантома (отложение холестерина) на сухожилиях у 14-летней девочки.
Слайд 35
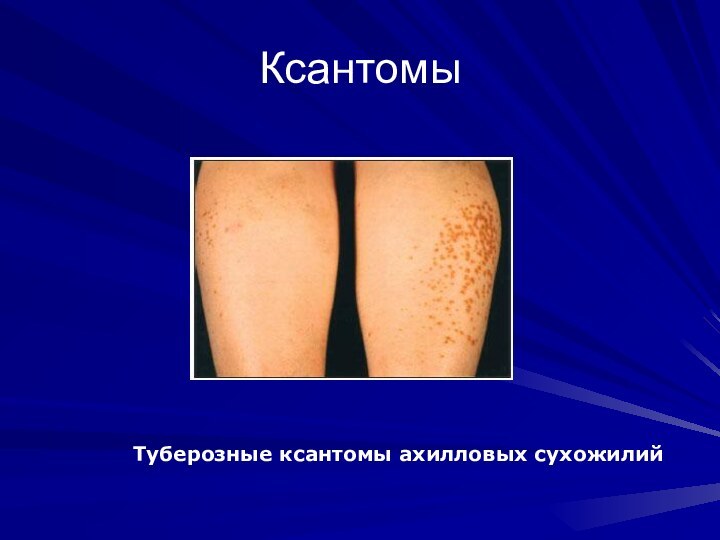
Ксантомы
Туберозные ксантомы ахилловых сухожилий
Слайд 36
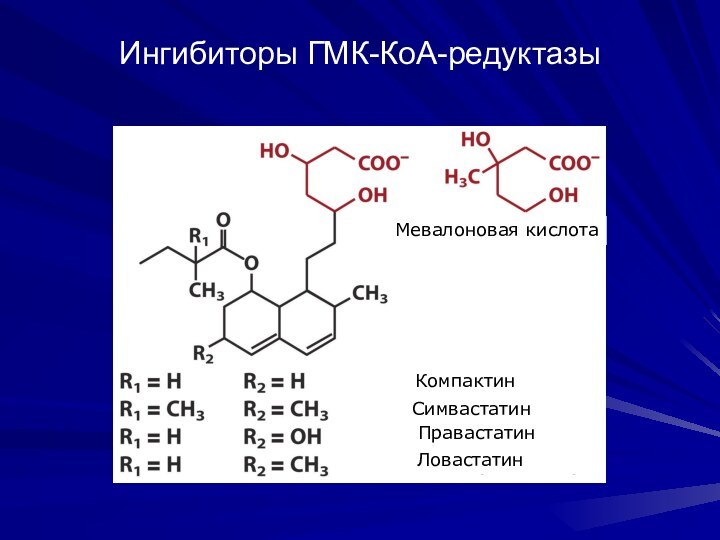
Ингибиторы ГМК-КоА-редуктазы
Мевалоновая кислота
Компактин
Симвастатин
Правастатин
Ловастатин
Слайд 37
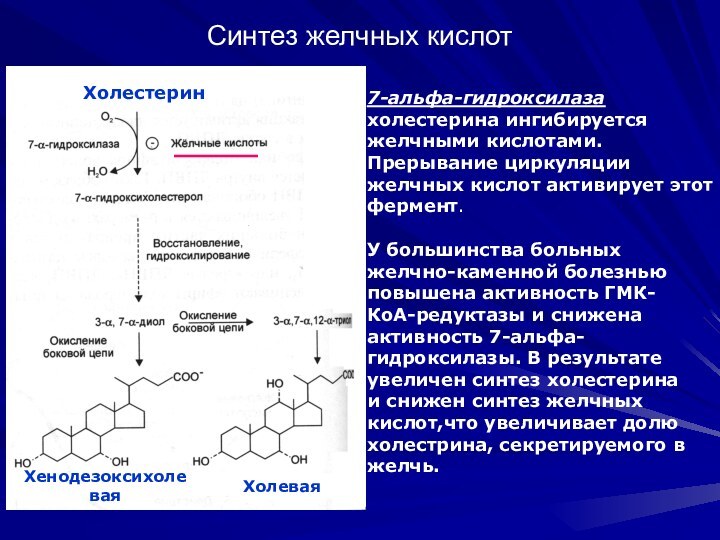
Синтез желчных кислот
7-альфа-гидроксилаза холестерина ингибируется желчными кислотами.
Прерывание циркуляции
желчных кислот активирует этот фермент.
У большинства больных желчно-каменной болезнью
повышена активность ГМК-КоА-редуктазы и снижена активность 7-альфа-
гидроксилазы. В результате увеличен синтез холестерина и снижен синтез желчных кислот,что увеличивает долю холестрина, секретируемого в желчь.
Холестерин
Хенодезоксихолевая
Холевая
Слайд 38
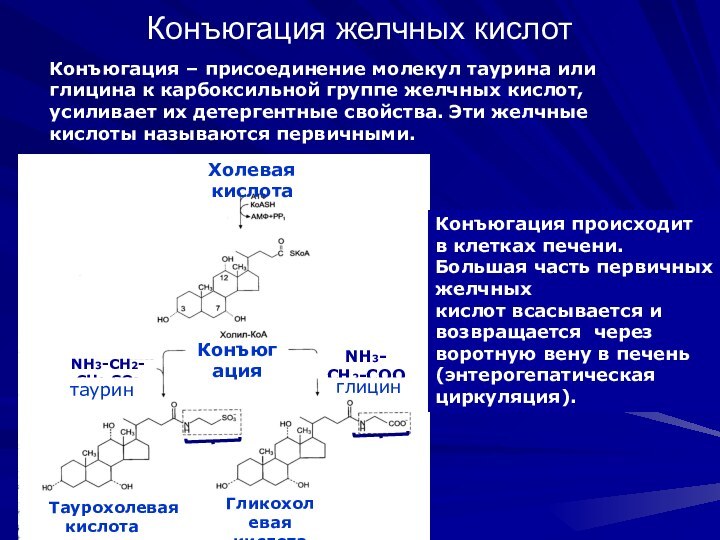
Конъюгация желчных кислот
Конъюгация – присоединение молекул таурина или
глицина к карбоксильной группе желчных кислот, усиливает их детергентные
свойства. Эти желчные кислоты называются первичными.
Конъюгация происходит
в клетках печени. Большая часть первичных желчных
кислот всасывается и возвращается через воротную вену в печень
(энтерогепатическая циркуляция).
Холевая кислота
Конъюгация
NH3-CH2-CH2-SO3
таурин
NH3-СH2-COO
глицин
Таурохолевая
кислота
Гликохолевая
кислота
Слайд 39
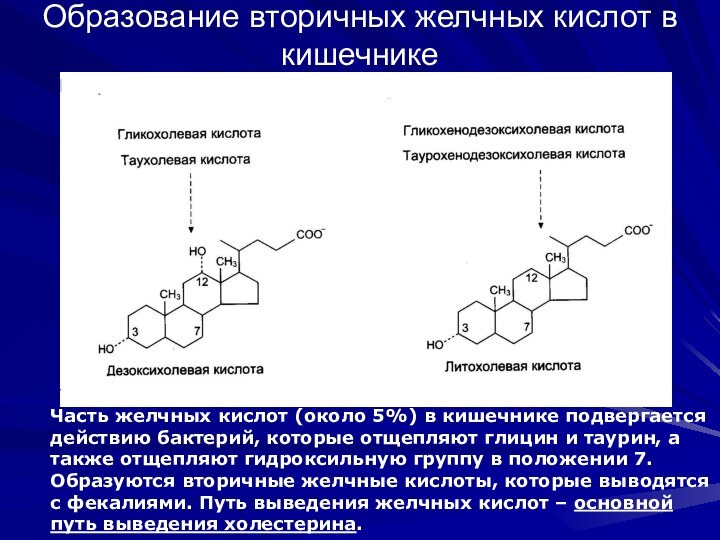
Образование вторичных желчных кислот в кишечнике
Часть желчных кислот
(около 5%) в кишечнике подвергается
действию бактерий, которые отщепляют глицин
и таурин, а также отщепляют гидроксильную группу в положении 7. Образуются вторичные желчные кислоты, которые выводятся с фекалиями. Путь выведения желчных кислот – основной путь выведения холестерина.
Слайд 40
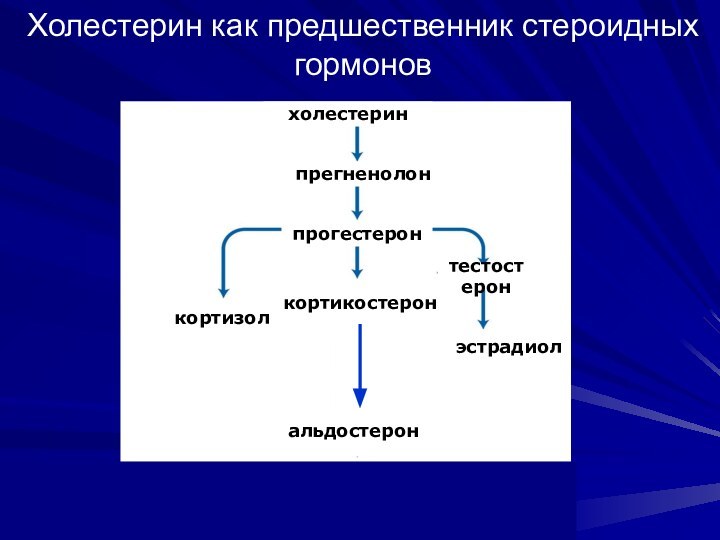
Холестерин как предшественник стероидных гормонов
кортикостерон
холестерин
прегненолон
прогестерон
альдостерон
кортизол
тестостерон
эстрадиол
Слайд 41
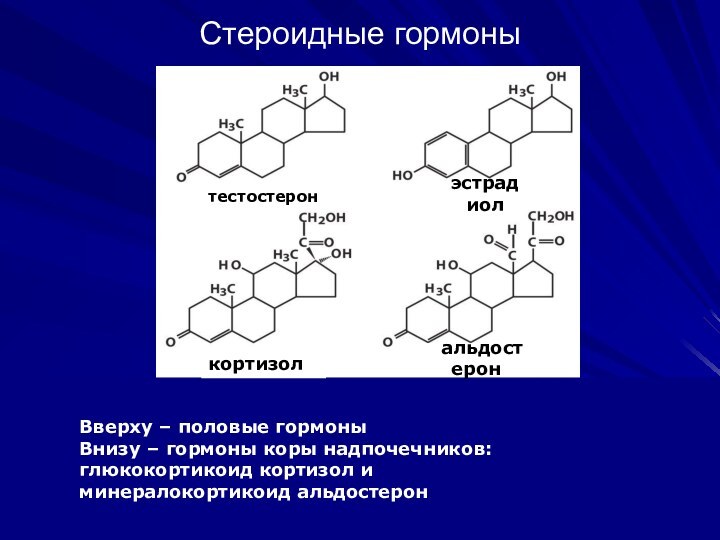
Стероидные гормоны
Вверху – половые гормоны
Внизу – гормоны коры
надпочечников:
глюкокортикоид кортизол и
минералокортикоид альдостерон
тестостерон
эстрадиол
кортизол
аальдостерон
Слайд 42
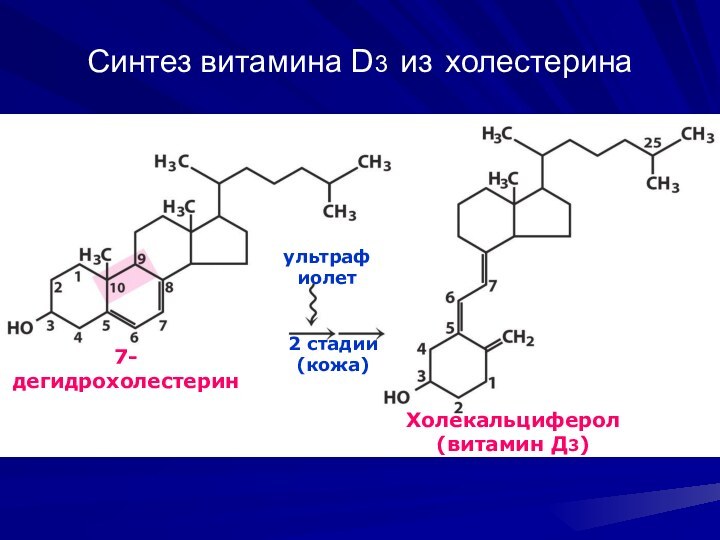
Синтез витамина D3 из холестерина
Холекальциферол (витамин Д3)
ультрафиолет
7-дегидрохолестерин
2 стадии
(кожа)
Слайд 43
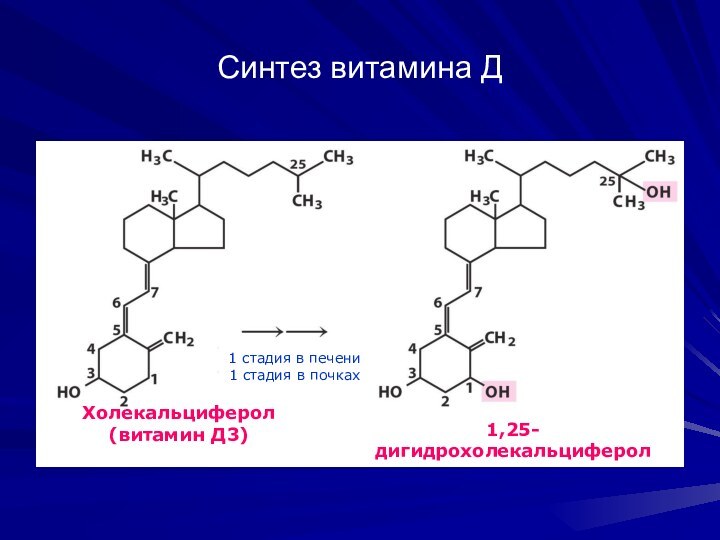
Синтез витамина Д
Холекальциферол
(витамин Д3)
1,25-дигидрохолекальциферол
1 стадия в печени
1
стадия в почках
Слайд 44
Пути снижения уровня холестерина в крови
1. Низкокалорийная диета
с пониженным содержанием холестерина, твердых жиров и повышенным содержанием
антиоксидантов, а также растительных стероидов.
2. Использование ингибиторов синтеза мевалоновой кислоты.
3. Снижение уровня желчных кислот за счет их сорбции в кишечнике с последующим выведением.
4. Снижение уровня гормонов, активирующих синтез холестерина (инсулин) и их рецепторов в клетках.