- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Основные принципы и способы защиты населения от опасностей, возникающих при ведении военных действий, вследствие этих действий, а также при чрезвычайных ситуациях
Содержание
- 2. Учебные вопросы:1. Понятие «первая помощь». Неотложные состояния.
- 3. 3. Отработка приёмов придания пострадавшему транспортных положений
- 4. Литература: 1. Федеральный закон от 21.12.1994
- 5. 8. Богоявленский И.Ф. Книга для обучения
- 6. Главной человеческой ценностью является жизнь, которая часто
- 7. Помощь пострадавшим включает:ПП – МП (ПМП –
- 8. О необходимости ПП
- 9. Первый учебный вопросПонятие «первая помощь». Неотложные состояния. Осмотр пострадавшего. Вызов скорой медицинской помощи.
- 10. Определение ПП
- 11. 11 Первая помощь
- 12. Мероприятия по оказанию первой помощи1. Оценка
- 13. 7. Остановка кровотечения и наложение повязок.Проведение
- 14. 14Обморок
- 15. Первая помощь при обмороке1. Если дыхательные пути
- 16. Если пострадавший находится без сознания несколько минут,
- 17. Обморок
- 18. Кома– угрожающее жизни состояние глубокого угнетения центральной
- 19. Основные причины смерти в первые минуты комы:
- 20. Определение комы
- 21. Состояние при коме
- 22. Первая помощь при коме
- 23. Ошибки при комеНедопустимо!
- 24. Шок
- 25. Другие признаки - кожа бледная, особенно вокруг
- 26. Во всех перечисленных случаях необходимо вызвать скорую
- 27. Шок
- 28. При оказании помощи пострадавшему при шоке недопустимо: -
- 29. Признаки анафилактического шока: - пострадавший ощущает беспокойство,
- 30. 2. Вызвать скорую помощь.3. Если пострадавший без
- 31. Признаки бронхиальной астмы: - пострадавший может
- 32. Первая помощь при приступе бронхиальной астмы
- 33. Гипервентиляция
- 34. Первая помощь при гипервентиляции: 1. Поднести бумажный пакет
- 35. Отравление
- 36. Первая помощь при отравлении: 1. Позаботиться о себе,
- 37. Правила и порядок осмотра пострадавшего.
- 38. Вторичный осмотр пострадавшего
- 39. Вызов «скорой
- 40. «Скорая помощь» наряду с соответствующей аварийной службой
- 41. Второй учебный вопрос Использование аптечки первой помощи, санитарной
- 42. - бинт стерильный 5м х 10см
- 43. Опись аптечки (санитарной сумки) санитарного поста:
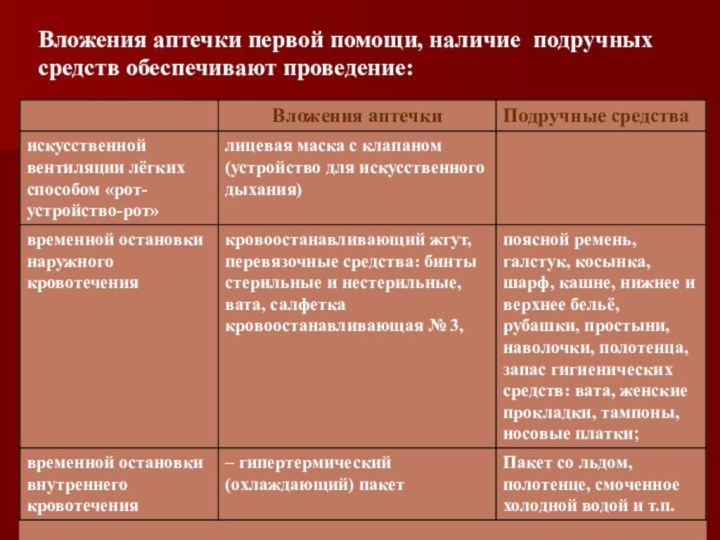
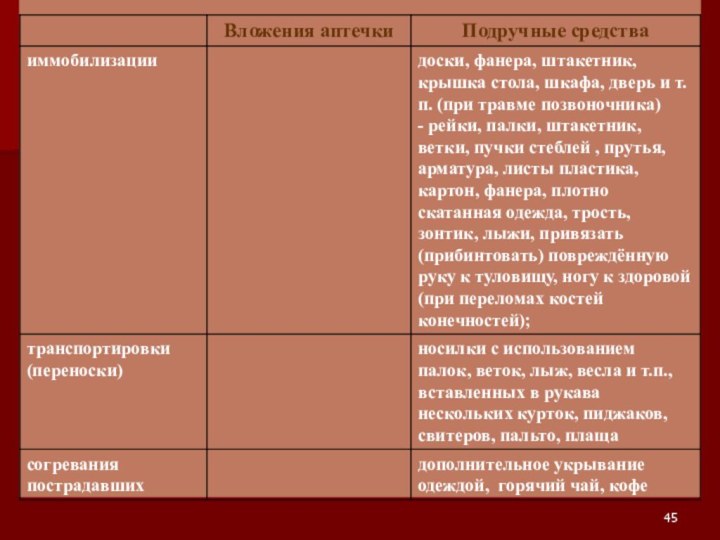
- 44. Вложения аптечки первой помощи, наличие подручных средств обеспечивают проведение:
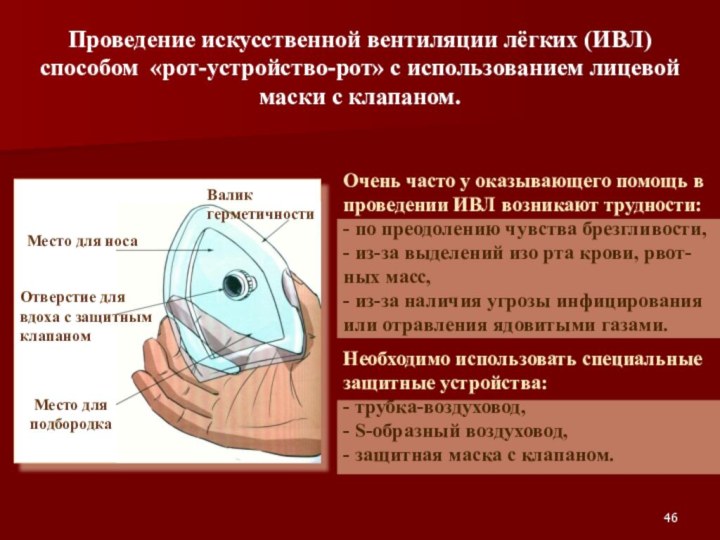
- 46. Проведение искусственной вентиляции лёгких (ИВЛ) способом «рот-устройство-рот»
- 47. Правила использования защитной маски: - выдвинуть защитный
- 48. Применение маски
- 49. Наложение атравматического жгута.Наиболее эффективным способом остановки сильного кровотечения является наложение атравматического жгута.
- 50. 1. Положить руку пострадавшего на плечо спаса-теля.
- 51. Рана на руке
- 52. Никогда не подвергайте себя риску.
- 53. Простейшие меры профилактики инфекционных заболеваний, передающихся
- 54. При оказании первой помощи для уменьшения риска
- 55. сразу же после оказания первой помощи
- 56. Третий учебный вопросОтработка приёмов придания пострадавшему транспортных положений и приёмов перевода пострадавшего в «стабильное боковое положение».
- 57. Транспортные положения пострадавшего. Перенос и транспортирование пострадавшего
- 58. Положение лёжа на спине с
- 59. Положение лёжа на спине с
- 60. Понятие о «стабильном боковом положении»Если пострадавший находится
- 61. Отработка приёма перевода пострадавшего в «стабильное боковое
- 62. 3. Надавите на согнутую в колене ногу
- 63. Отработка приёмов перекладывания пострадавшего различными способамиПервый способ
- 64. Второй способ – минимальное количество участников –
- 65. Третий способ – минимальное количество участников –
- 66. Оказание первой помощи при поражении электрическим током-если
- 67. - в случае ожога
- 68. Четвёртый учебный вопросСердечно-лёгочная реанимация. Отработка техники проведения
- 69. Сердечно-лёгочная реанимация -
- 70. Позвать на помощь.• Если рядом есть кто-то
- 71. • Уберите все видимые причины нарушения дыхания
- 72. Проверить пульс.• Спасатели, обученные проверке пульса должны
- 73. Если нет признаков кровообращения. Надо начать наружный массаж
- 74. Выполните 30 надавливаний. Вам может помочь
- 75. Выдыхайте в дыхательные пути пострадавшего нефорсированно,
- 76. Положение восстановления сознания.• Положение восстановления сознания поддерживает
- 77. • Возьмите другую руку и прижмите тыл
- 78. Признаки эффективности СЛР: - появление пульса на сонной
- 79. - реанимирующий опирается на пальцы, сгибает руки
- 80. Отработка техники проведения основных положений базового реанимационного
- 81. 6. Проверить пульс7. При отсутствии пульса сделать
- 82. О необходимости тренировок
- 83. Скачать презентацию
- 84. Похожие презентации












































































Слайд 2
Учебные вопросы:
1. Понятие «первая помощь». Неотложные состояния. Осмотр
пострадавшего. Вызов скорой медицинской помощи.
санитарной сумки сандружинника подручных средств первой помощи Соблюдение правила личной безопасности при оказании ПП. Профилактика инфекционных заболеваний.Слайд 3 3. Отработка приёмов придания пострадавшему транспортных положений и
приёмов перевода пострадавшего в «стабильное боковое положение».
4. Сердечно-лёгочная реанимация.
Отработка техники проведения базового реанимационного комплекса.
Слайд 4
Литература:
1. Федеральный закон от 21.12.1994 №
68-ФЗ «О защите населения и территорий от ЧС
природного и техногенного характера».2. Федеральный закон от 25.11.2009 № 267-ФЗ «О внесении изменений в Основы законодательства РФ об охране здоровья граждан и отдельные законодательные акты РФ».
3. Приказ Министерства здравоохранения и социального развития РФ от 17.05.2010 №353н «О первой помощи».
ГОСТ Р 22.3.02-94 «Лечебно-эвакуационное обеспечение населения. Общие требования.
Шойгу С.К. и др. Учебник спасателей-М.; 2000 г.
Крючек А.А. и др. Учебник для населения «Безопасность и защита населения в ЧС»-М,: Изд. НЦ ЭНАС, 2001 г. (Глава 7 «Оказание само - и взаимопомощи», ст.205-239).
7. В.Г.Бубнов, Н.В.Бубнова, Атлас добровольного спасателя (первая медицинская помощь на месте происшествия), Москва, издательство «Астрель», 2008г.
Слайд 5
8. Богоявленский И.Ф. Книга для обучения спасателей
«Оказание первой медицинской, реанимационной помощи на месте происшествия и
в очагах чрезвычайной ситуации». СПб: «ОАО Медиус», 2003.9. Госстандарт РФ ГОСТ Р 22.3.02-94 «Лечебно-эвакуационное обеспечение населения».
10. Медицина катастроф. Учебное пособие. А.А. Кошелев, СПб, «Паритет», 2000.
11. Медицина катастроф. Учебное пособие под редакцией В.М.Рябочкина, Г.М.Назаренко, М., ИНИ Лтд., 1996.
12. Первая медицинская помощь при травмах и несчастных случаях, М.А.Морозов, СПб, 1992.
13. Первая помощь. Учебник. Российское общество Красного Креста, 1998.
14. Первая медицинская помощь. Учебное пособие под редакцией Ш.Ш.Дагирова, СПб, УМЦ ГОЧС и ПБ. 2007.
Слайд 6 Главной человеческой ценностью является жизнь, которая часто зависит
от случайных событий, возникающих при несчастных случаях, травмах, отравлениях
и других состояниях и заболеваниях, угрожающих их жизни и здоровью.Негативные события могут не только выбить человека из привычного режима жизни, но и лишить его здоровья, а иногда и самой жизни.
В этих условиях одной из основных задач является знание основ и умение оказания пострадавшим неотложной помощи – первой помощи.
Слайд 7
Помощь пострадавшим включает:
ПП – МП (ПМП – ПДП
– ПВП – ПВКП)
ПП – первую помощь (без использования
лекарств и проведения медицинских манипуляций, может оказывать любой человек);ПМП – первую медицинскую помощь (с использованием лекарственных средств, оказывает человек с медицинским образованием);
ПДП – первую доврачебную помощь (оказывает фельдшер);
ПВП - первую врачебную помощь (оказывается врачом «03» или врачом приёмного покоя лечебного учреждения);
ПВКП - первую врачебную квалифицированную помощь (оказывается в клинике, врачом-специалистом).
Слайд 9
Первый учебный вопрос
Понятие «первая помощь». Неотложные состояния. Осмотр
пострадавшего. Вызов скорой медицинской помощи.
Слайд 11
11
Первая помощь
- это комплекс простейших взаимосвязанных мероприятий, выполняемых в любых ситуациях окружающими лицами, не медиками, действующими в очагах ЧС, на месте происшествия, травмы, поражения или на месте обнаружения пострадавшего и при транспортировке в лечебное учреждение, а также лицами, обязанными её оказывать по закону или по специальному правилу, имеющими специальную подготовку.
Сущность первой помощи заключается в прекращении дальнейшего воздействия травмирующих факторов, в предупреждении опасных последствий травм, кровотечений, инфекций и шока.
Задачи первой помощи :
- существенно снизить необоснованную смертность;
- повысить эффективность медицинской помощи;
- сократить продолжительность лечения, снизить инвалидность среди пострадавших.
Время оказания ПП – не более 30 минут после события, травмы.
Слайд 12
Мероприятия по оказанию первой помощи
1. Оценка обстановки
(с определением угрозы для собственной жизни, угрозы для пострадавших
и окружающих, с оценкой количества пострадавших).Вызов скорой медицинской помощи, других специальных служб, сотрудники которых обязаны оказывать первую помощь по закону или специальному правилу.
Определение признаков жизни (с определением наличия сознания, дыхания, пульса на сонной артерии).
4. Извлечение пострадавшего из транспортного средства и его перемещение.
5. Восстановление и поддержание проходимости верхних дыхательных путей.
6. Проведение сердечно-легочной реанимации.
Слайд 13
7. Остановка кровотечения и наложение повязок.
Проведение опроса
больного на наличие признаков сердечного приступа.
Проведение осмотра больного (пострадавшего)
в результате несчастных случаев, травм, отравлений и других состояний и заболеваний, угрожающих их жизни и здоровью.10. Герметизация раны при ранении грудной клетки.
Фиксация шейного отдела позвоночника.
12. Проведение иммобилизации (фиксации конечностей).
13. Местное охлаждение.
14. Термоизоляция при холодовой травме.
15. Придание оптимального положения.
Слайд 14
14
Обморок
- это внезапная, кратковременная потеря сознания, наступающая вследствие нарушения кровообращения головного мозга.
Неотложные состояния - состояния, требующие экстренной помощи:
обморок, шок, анафилактический шок, приступ бронхиальной астмы, гипервентиляция, стенокардия, инфаркт, инсульт, эпилептический припадок, гипогликемия, отравления.
Признаки обморока:
- кратковременная потеря сознания, пострадавший падает. В горизон-тальном положении улучшается кровоснабжение мозга и через некоторое время пострадавший приходит в сознание;
- дыхательные пути, как правило, свободны;
- дыхание редкое, поверхностное;
- пульс слабый и редкий.
Другие признаки - головокружение, шум в ушах, резкая слабость, пелена перед глазами, холодный пот, тошнота, онемение конечностей.
Слайд 15
Первая помощь при обмороке
1. Если дыхательные пути свободны,
пострадавший дышит и у него прощупывается пульс (слабый и
редкий), его необходимо уложить на спину и приподнять ноги.2. Расстегнуть сдавливающие части одежды, такие как воротник и пояс.
3. Положить на лоб пострадавшего мокрое полотенце, либо смочить его лицо холодной водой. Это приведет к сужению сосудов и улучшит кровоснабжение мозга.
4. При рвоте пострадавшего необходимо перевести в безопасное положение или хотя бы повернуть голову набок, чтобы он не захлебнулся рвотными массами.
Слайд 16
Если пострадавший находится без сознания несколько минут, скорее
всего, это не обморок, и необходима квалифицированная медицинская помощь.
6.
Не следует торопиться поднимать пострадавшего после того, как к нему вернулось сознание. Если условия позволяют, пострадавшего можно напоить горячим чаем, после чего помочь приподняться и сесть. Если пострадавший опять чувствует обморочное состояние, его необходимо уложить на спину и приподнять ноги. Нужно помнить, что обморок может быть проявлением тяжелого, в том числе острого заболевания, требующего экстренной помощи. Поэтому пострадавший всегда нуждается в осмотре его врачом.
Слайд 18
Кома
– угрожающее жизни состояние глубокого угнетения центральной нервной
системы, с утратой сознания и реакцией на внешние раздражители.
Потеря сознания продолжается более 3-4 минут с сохранённым дыханием и пульсом на сонной артерии.
Основные причины комы:
- понижение температуры тела;
- перегревание организма;
- черепно-мозговая травма;
- острое расстройство мозгового кровообращения;
- сахарный диабет;
- воспаление мозговых оболочек и веществ головного мозга вследствие инфекции;
- заболевание лёгких, инфаркт миокарда, тромбоэмболия лёгочных артерий, приводящих к снижению количества кислорода в тканях;
- отравления – угарным газом, алкоголем и другими опасными веществами.
Слайд 19
Основные причины смерти в первые минуты комы:
-
удушение собственным языком в результате расслабления всех мышц; -
вдыхание (аспирация) слюны, крови и рвотных масс пострадавшим, находящимся в бессознательном состоянии.Оказание помощи при коме.
Убедиться в наличии признаков жизни у пострадавшего.
Придать стабильное боковое положение.
Проверить пульс и дыхание (если пульс исчез, повернуть на спину и приступить к СЛР).
Очистить ротовую полость.
Обложить голову холодом (гипотермические пакеты, пакеты со льдом, замороженными продуктами и т.п.).
Слайд 23
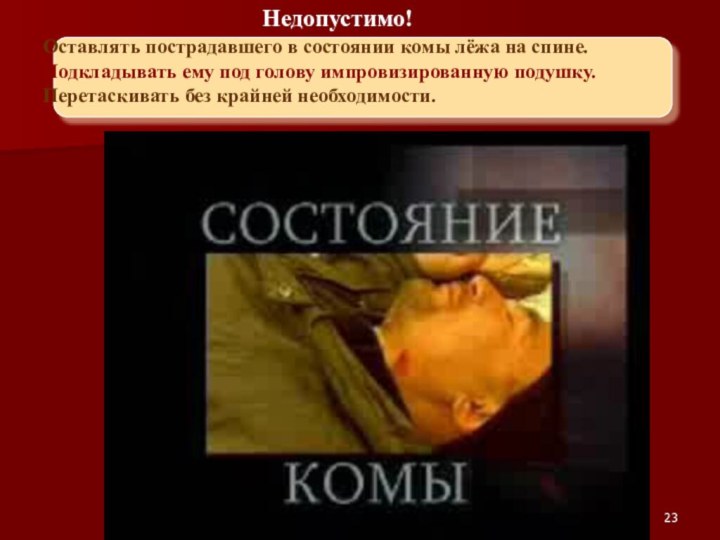
Ошибки при коме
Недопустимо!
Оставлять пострадавшего в состоянии комы лёжа на
спине.Подкладывать ему под голову импровизированную подушку.
Перетаскивать без крайней необходимости.
Слайд 24
Шок
- состояние, угрожающее жизни пострадавшего, характеризующееся недостаточным кровоснабжением тканей и внутренних органов.
Признаки шока:
- пострадавший обычно в сознании. Однако состояние может ухудшаться очень быстро, вплоть до потери сознания. Это объясняется уменьшением кровоснабжения мозга;
- дыхательные пути, как правило, свободны. Если есть внутреннее кровотечение, могут быть проблемы;
- дыхание частое, поверхностное. Такое дыхание объясняется тем, что организм пытается заполучить как можно больше кислорода при ограниченном объеме крови;
- пульс слабый и частый. Сердце пытается компенсировать уменьшение объема циркулирующей крови путем ускорения кровообращения. Уменьшение объема крови ведет к падению кровяного давления.
Слайд 25
Другие признаки - кожа бледная, особенно вокруг губ
и мочек ушей, прохладная и липкая. Наступает мышечная слабость
вследствие того, что кровь от мышц уходит к внутренним органам. Может быть тошнота, рвота, озноб. Озноб означает недостаток кислорода. Первая помощь при шоке:
Если шок вызван нарушением кровообращения, то в первую очередь нужно позаботиться о головном мозге - обеспечить поступление в него кислорода. Для этого, если позволяет повреждение, пострадавшего необходимо: - уложить на спину, - приподнять ему ноги, - как можно быстрее остановить кровотечение.
Если у пострадавшего травма головы, то ноги поднимать нельзя.
Пострадавшего необходимо уложить на спину, подложив ему что-нибудь под голову.
Слайд 26 Во всех перечисленных случаях необходимо вызвать скорую помощь
и до ее прибытия контролировать состояние пострадавшего, будучи в
готовности приступить к сердечно-легочной реанимации.
Слайд 28
При оказании помощи пострадавшему при шоке недопустимо:
- перемещать
пострадавшего, за исключением случаев, когда это необходимо;
- давать пострадавшему
есть, пить, курить;- оставлять пострадавшего одного, за исключением тех случаев, когда необходимо отлучиться для вызова скорой помощи;
- согревать пострадавшего грелкой или какими-нибудь другими источниками тепла.
Анафилактический шок - обширная аллергическая реакция немедленного типа, возникающая при попадании в организм аллергена (укусы насекомых, лекарственные или пищевые аллергены).
Анафилактический шок обычно развивается за несколько секунд и представляет собой неотложное состояние, требующее немедленной помощи.
Слайд 29
Признаки анафилактического шока:
- пострадавший ощущает беспокойство, чувство
страха, по мере развития шока возможна потеря сознания.
- происходит
отек дыхательных путей.- дыхание похоже на астматическое, одышка, чувство стеснения в груди, кашель, прерывистое, затрудненное, может прекратиться совсем.
- пульс слабый, учащенный, может не прощупываться на лучевой артерии.
Другие признаки - грудная клетка напряжена, отек лица и шеи, отек вокруг глаз, покраснение кожи, сыпь, красные пятна на лице.
Первая помощь при анафилактическом шоке:
1. Если пострадавший в сознании - придать ему полусидящее положение, чтобы облегчить дыхание. Лучше посадить его на пол. - расстегнуть ворот и ослабить другие давящие части одежды.
Слайд 30
2. Вызвать скорую помощь.
3. Если пострадавший без сознания
- перевести его в безопасное положение, - контролировать дыхание и циркуляцию крови, - быть в готовности приступить к сердечно-легочной
реанимации.
Бронхиальная астма - аллергическое заболевание, основным проявлением которого является приступ удушья, обусловленный нарушением проходимости бронхов.
Бронхиальная астма выражается в припадках удушья, переживается как мучительный недостаток воздуха, хотя в действительности основывается на затруднении выдоха. Причиной этого является воспалительное сужение дыхательных путей, вызываемое аллергенами.
Слайд 31
Признаки бронхиальной астмы:
- пострадавший может быть
встревожен, при тяжелых приступах не может произнести подряд несколько
слов, может потерять сознание.- дыхательные пути могут быть сужены.
- характерен затрудненный удлиненный выдох со множеством свистящих хрипов, часто слышимых на расстоянии. Одышка, кашель, вначале сухой, а в конце - с отделением вязкой мокроты.
- вначале пульс нормальный, затем становится учащенным. В конце затяжного приступа пульс может стать нитевидным вплоть до остановки сердца.
Другие признаки - беспокойство, крайняя усталость, потливость, напряжение в грудной клетке, говорит шепотом, посинение кожи, носогубного треугольника.
Слайд 32
Первая помощь при приступе бронхиальной астмы
1. Вывести пострадавшего на свежий воздух, - расстегнуть воротник и ослабить пояс, - усадить с наклоном вперед и с упором на грудь. В таком положении открываются дыхательные пути.
2. Если у пострадавшего есть какие-либо препараты - помочь их использовать.
3. Немедленно вызвать скорую помощь, если:
- это первый приступ;
- приступ не прекратился после приема лекарства;
- у пострадавшего слишком трудное дыхание и ему трудно
говорить;
- у пострадавшего признаки крайнего изнеможения.
Слайд 33
Гипервентиляция
- избыточная по отношению к уровню обмена легочная вентиляция, обусловленная глубоким и (или) частым дыханием и приводящая к снижению углекислого газа и повышению кислорода в крови.
Причиной гипервентиляции чаше всего становится паника или серьезное волнение, вызванное испугом или какими-либо другими причинами.
Признаки гипервентиляции:
- пострадавший обычно встревожен, ощущает растерянность.
- дыхательные пути открыты, свободны.
- дыхание натурально глубокое и частое. По мере развития
гипервентиляции пострадавший дышит все чаще, но
субъективно ощущает удушье.
- циркуляция крови - не помогает распознать причину.
Другие признаки - пострадавший чувствует головокружение, першение в горле, покалывание в руках, ногах или в области рта, может усилиться сердцебиение. Ищет внимания, помощи, может стать истеричным, упасть в обморок.
Слайд 34
Первая помощь при гипервентиляции:
1. Поднести бумажный пакет к
носу и рту пострадавшего
и попросить его дышать тем воздухом, который он выдыхает в этот пакет. При этом пострадавший выдыхает в пакет воздух, насыщенный углекислым газом, и вновь вдыхает его же.Обычно через 3-5 минут уровень насыщенности крови углекислым газом приходит в норму. Дыхательный центр в мозгу получает об этом соответствующую информацию и подает сигнал: дышать медленнее и глубже. Вскоре расслабляется мускулатура органов дыхания и весь дыхательный процесс приходит в норму.
2. Если причиной гипервентиляции послужило эмоциональное возбуждение, - успокоить пострадавшего, - вернуть ему чувство уверенности, - уговорить пострадавшего спокойно сесть и расслабиться.
3. Порекомендовать пострадавшему обратиться к врачу для консультации.
Слайд 35
Отравление
- интоксикация организма, вызванная действием веществ, поступающих в него извне.
Классификация отравлений
по условиям попадания отравляющих веществ в организм: - во время приема пищи;
- через дыхательные пути;
- через кожу;
- при укусе животного, насекомого, змеи и т.д.;
- через слизистые оболочки. по виду отравлений: - пищевые отравления;
- лекарственные отравления;
- алкогольные отравления;
- отравления химическими веществами;
- отравления газами;
- отравления, обусловленные укусами насекомых, змей,
животных.
Слайд 36
Первая помощь при отравлении:
1. Позаботиться о себе, чтобы
не отравиться, иначе помощь понадобится самому, а пострадавшему будет
некому помочь.2. Проверить реакцию, дыхательные пути, дыхание и циркуляцию крови пострадавшего, в случае необходимости принять соответствующие меры.
3. Вызвать скорую помощь.
4. По возможности установить тип яда. Если пострадавший в сознании, - спросить у него о случившемся. Если без сознания , - постараться найти свидетелей происшедшего, - либо упаковку от отравляющих веществ, - какие-то другие признаки.
Слайд 37
Правила и порядок осмотра пострадавшего.
Осмотр пострадавшего включает первичный и вторичный осмотр.
Первичный осмотр пострадавшего преследует цель: - определить наличие признаков жизни у пострадавшего (сознания, дыхания, пульса); - определить состояние пострадавшего, т.е. наличие травм ;
- нарушение проходимости дыхательных путей;
- признаки клинической смерти;
- наружное кровотечение.
При неотложных состояниях необходимо оказать немедленную помощь.
Осмотр проводится в том положении, в котором пострадавший находится. Поворачивать его, переносить в другое место без крайней необходимости не следует.
Слайд 38
Вторичный осмотр пострадавшего
преследует цель: - выявить травмы, - выявить состояния, которые не являются неотложными (вывих, ушиб, закрытый перелом, небольшое кровотечение и т.п.), но требуют оказания медицинской помощи.
Вторичный осмотр включает в себя:
1. Повторный опрос пострадавшего (если он в сознании).
2. Через каждые 5 минут контроль состояния пострадавшего:
- проверка уровня сознания;
- проверка частоты и интенсивности дыхания;
- проверка частоты и наполнения пульса.
3. При подозрении на травмы – проведение общего осмотра, начиная с жизненно важных отделов (голова, грудь, живот), затем осмотр конечностей.
Слайд 39
Вызов «скорой медицинской
помощи» «03»
Сообщить:Количество пострадавших.
Пол.
Возраст. Примерно: подросток, около 30 лет.
Что случилось. Кратко: ДТП, без сознания и т.п.
Адрес: улица, дом, корпус, подъезд, этаж, номер квартиры, код подъезда или домофон Точный адрес, с ориентирами, как можно проехать, если машина не сможет подъехать к самому месту ЧС, то где, кто будет встречать.
Если трудно найти, то где вы их встретите. Обязательно послать человека встретить Скорую помощь.
Кто вызвал – прохожий, родственник, сосед и т.п.
Оставьте свой номер телефона. У бригады могут быть уточнения по мере выдвижения к вам.
Трубку вешать только после того, как повесит диспетчер.
Помните! 1 бригада – 1 пострадавший! Поэтому при вызове указывайте количество пострадавших!
Слайд 40
«Скорая помощь» наряду с соответствующей аварийной службой или
полицией вызывается также:
- при пожаре или взрыве;
- при утечке
(выбросе) АХОВ;- при оборванных высоковольтных электрических проводах;
- при авариях на производстве;
- при наличии ножевого или огнестрельного ранения.
Предпочтительно, чтобы «скорую помощь» вызвал кто-либо из окружающих, что позволит спасателю остаться с пострадавшим и оказывать ему помощь.
Если рядом никого нет, надо громко звать на помощь прохожих.
При возникновении неотложной ситуации, когда жизнь пострадавшего находится в опасности из-за полученной травмы (остановка дыхания, сердечной деятельности, сильное кровоте-чение и т.п.), ему необходимо оказать немедленную помощь.
Слайд 41
Второй учебный вопрос
Использование аптечки первой помощи, санитарной сумки
сандружинника и подруч-ных средств первой помощи. Профилактика инфекционных заболеваний.
Слайд 42
- бинт стерильный 5м х 10см
1 шт.
- бинт нестерильный 5м х 10см 1 шт.
- бинт нестерильный 5м х 5см 1 шт.
- бинт эластичный трубчатый №№ 1,3 1 шт.
- атравматическая повязка № 1 1 шт.
- вата 50 г 1 шт.
- лейкопластырь 1см х 250см 1 шт.
- лейкопластырь 2,3см х 7,2см 8 шт.
- гипертермический (охлаждающий) пакет 1 шт.
- жгут кровоостанавливающий 1 шт.
- устройство для искусственного дыхания 1 шт.
- ножницы тупоконечные 1 шт.
- салфетка кровоостанавливающая № 3 1 шт.
- инструкция 1 шт.
Аптечка первой помощи может быть укомплектована в следующем составе вложений:
В настоящее время единого утвержденного перечня средств первой помощи для аптечки первой помощи не существует.
Слайд 46
Проведение искусственной вентиляции лёгких (ИВЛ) способом «рот-устройство-рот» с
использованием лицевой маски с клапаном.
Очень часто у оказывающего помощь
в проведении ИВЛ возникают трудности: - по преодолению чувства брезгливости, - из-за выделений изо рта крови, рвот-ных масс, - из-за наличия угрозы инфицирования или отравления ядовитыми газами. Необходимо использовать специальные защитные устройства: - трубка-воздуховод, - S-образный воздуховод, - защитная маска с клапаном.
Слайд 47
Правила использования защитной маски:
- выдвинуть защитный клапан,
который полностью разделяет вдох спасате-ля от выдоха пострадавшего;
- ладонью
правой руки обхватить подбородок, и придерживая пальцами маску на лице, запрокинуть голову пострадавшего;- левой рукой прижать маску к лицу;
- прижаться губами к отверстию с защитным клапаном и сделать максималь-ный выдох.
- правильно взять маску в правую руку, захватив её пальцами так, чтобы большая часть ладони оставалась свободной;
Если валик герметичности сдулся – выбросить маску!!!
Слайд 49
Наложение атравматического жгута.
Наиболее эффективным способом остановки сильного кровотечения
является наложение атравматического жгута.
Слайд 50 1. Положить руку пострадавшего на плечо спаса-теля. Прижать
большим пальцем один конец жгута к плечу, а другой
растянуть с максималь-ным усилием.2. Обернуть растянутый жгут вокруг руки и прижать его пальцем к плечу.
3. Наложить следующие витки жгута с меньшим усилием. Обернуть петлю-затяжку вокруг жгута и зацепить за его свободный конец. Убедиться в отсутствии пульса на лучевой артерии.
4. Вложить записку о времени наложения жгута под резинку петли. Ещё раз проконтролировать отсутствие пульса на лучевой артерии.
Наложение атравматического жгута на плечо:
Слайд 52
Никогда не подвергайте себя риску.
Особенно, если кроме вас оказывать помощь больше некому. Иначе вы можете оказаться в роли второго пострадавшего.
Соблюдение правил личной безопасности при оказании первой помощи.
Если вам угрожает какая-либо опасность: - не приближайтесь к пострадавшему, - немедленно вызовите скорую помощь и соответствующую аварийную службу или полицию для получения профессиональной помощи.
Слайд 53 Простейшие меры профилактики инфекционных заболеваний, передающихся с
кровью (малярия, ВИЧ-инфекция)
и биологическими жидкостями человека (кровь, слюна, рвотные массы и т.п.).Заболевания данной группы могут передаваться здоровым людям с помощью:
Слайд 54
При оказании первой помощи для уменьшения риска передачи
инфекции необходимо придерживаться следующих мер предосторожности:
по возможности наденьте
одноразовые резиновые перчатки или другие средства защиты;старайтесь не дотрагиваться до выделений пострадавшего (кровь, слюна, рвота и т.д.) и избегайте попадания на вас их брызг;
используйте эффективные методы предохранения от контакта с выделениями пострадавшего. Например, если вам необходимо остановить кровотечение, методом прямого надавливания на рану, попросите пострадавшего приложить салфетку своей рукой или положить салфетку или другую чистую и сухую ткань между вашей рукой и раной (можно использовать целлофановые обёртки или одноразовые перчатки);
закройте пластырем любые порезы, царапины и ранки на вашей коже;
Слайд 55
сразу же после оказания первой помощи тщательно
вымойте руки
с мылом, если на них даже были надеты перчатки, но не мойте руки вблизи пищевых продуктов. Умывальник и раковину используйте в туалете и дезинфицируйте её;избегайте принимать пищу или питьё во время оказание первой помощи или до тех пор, пока не вымоете руки;
старайтесь не прикасаться к предметам, которые могут быть испачканы кровью или выделениями пострадавшего;
во время или после оказания первой помощи не пользуйтесь личны- ми предметами вроде ручек и расчёсок, пока не вымоете руки;
держите наготове аптечку первой помощи, в которую должны вхо- дить антисептические средства или мыло и одноразовые перчатки.
Такие меры предосторожности используются повсеместно.
Если им следовать, риск заражения будет сведён до минимума.
Слайд 56
Третий учебный вопрос
Отработка приёмов придания пострадавшему транспортных положений
и приёмов перевода пострадавшего в «стабильное боковое положение».
Слайд 57
Транспортные положения пострадавшего.
Перенос и транспортирование пострадавшего следует
осуществлять с учётом его состояния, вида локализации, тяжести травмы.
Положение лёжа на спине применяется при травмах, ранениях, ожогах нижних конечностей, а также в случае предполагаемого перелома позвоночника (на щите), если сознание пострадавшего сохранено.
Положение лёжа на спине с приподнятой головой или равномерно наклонённым телом под углом 10-15 градусов (голова выше ног) – при травмах головы, мозга, сотрясения мозга, открытых переломах черепа, если сознание сохранено и симптомов шока нет.
Слайд 58
Положение лёжа на спине с поднятым
телом под углом 0-15 градусов, открытым к голове –
при открытых переломах черепа. Положение лёжа на спине с поднятым телом под углом 10-15 градусов, открытым к ногам – при шоке или при угрозе развития шока
Положение лёжа на спине с приподнятыми ногами – при шоке, угрозе развития или терминальном состоянии.
Положение сидя (полусидя) – при повреждени-ях органов грудной полости, особенно с острой дыхательной недостаточностью; при травмах лица, глаз, челюстей, шеи, груди; при переломах костей верхней конечности – если нет угрозы развития шока.
Слайд 59 Положение лёжа на спине с согнутыми
ногами в коленных суставах применяется при переломах костей таза:
с валиком из мягкой ткани между и под коленями, а также с фиксирующими повязками на бёдрах (на уровне верхней и нижней третей) и голенях (ниже коленных и на уровне голеностопных суставов) с опорой под стопами; голову размещать на подушке. Положение лёжа на животе – при переломах позвоночника (уложить на щит!!) при открытых травмах, ранениях челюстей, носа, лица с кровотече-нием (повернуть голову на бок для предупреждения попадания крови в дыхательные пути ).
Положение лёжа на боку («стабильном боковом положении») используется для пострадавших, вы-шедших из тяжёлого шока, терминальных состояний и при бессознательном состоянии; ») с приподнятой головой – при открытых переломах черепа.
Слайд 60
Понятие о «стабильном боковом положении»
Если пострадавший находится без
сознания, но дышит – его необходимо перевести в безопасное
положение.1. Подбородок приподнят и дыхательные пути открыты.
2. Голова расположена ниже туловища, что обеспечивает отток жидкости изо рта (кровь, рвотные массы).
3. Кисть руки поддерживает и защищает голову.
4. Грудная клетка на боку, что облегчает дыхание.
5. Рука, вытянутая под прямым углом к туловищу и согнутая в колене нога обеспечивают устойчивость.
Безопасное положение нельзя применять только при тяжёлых травмах- например, переломе бедра и т.п.
Слайд 61 Отработка приёма перевода пострадавшего в «стабильное боковое положение».
1. Положите пострадавшего на спину. Вытяните
ноги. Уберите из карманов острые предметы. Снимите (если есть) очки. Проверьте нет ли крови под спиной. Ближайшую к вам руку пострадавшего расположите под прямым углом к туловищу.2. Другую руку пострадавшего положите ему на грудь таким образом, чтобы внешняя сторона кисти касалась противоположной щеки. Держите руку в этом положении до того, как пострадавший будет переведен в безопасное положение. Свободной рукой возьмите с наружной стороны дальнее от вас бедро пострадавшего, осторожно приподнимите колено и согните ногу так, чтобы ступня упиралась в пол или землю.
Слайд 62 3. Надавите на согнутую в колене ногу пострадавшего
и поверните его на бок. Поворот корпуса не должен
быть резким.4. Поправьте ногу, чтобы бедро установить под прямым углом к туловищу. Выдвиньте подбородок вперед. Поправьте руку пострадавшего под его щекой. Проверьте дыхание.
Слайд 63
Отработка приёмов перекладывания пострадавшего различными способами
Первый способ –
осуществляется двумя участниками и проводится при отсутствии переломов, ранений
позвоночника, головы, шеи, бедра, обширных ожогов. Все действия должны быть синхронными.Слайд 64 Второй способ – минимальное количество участников – трое.
Основная тяжесть при переносе пострадавшего распределены между первым и
вторым участниками. Способ трудно выполним из-за тяжёлой физической нагрузки, но более щадящий для пострадавшего, чем первый способ. Осуществляется после шинирования пострадавшего. Необходимо перед перекладыванием на носилки зафиксировать руки к туловищу, а ноги прибинтовать друг к другу, проложив между ними ткань.Слайд 65 Третий способ – минимальное количество участников – четыре
человека.
Основная тяжесть при перекладывании распределена между 2-м и 3-м участниками. Данный способ нельзя использовать, когда на пострадавшем нет одежды из плотной ткани.
Слайд 66
Оказание первой помощи при поражении электрическим током
-если пострадавший
в состоянии клинической смерти,
приступить к сердечно-легочной реанимации;- в случае отсутствия дыхания, но сохранившемся пульсе (работающем сердце) приступить к искусственной вентиляции легких;
- при отсутствии сознания, но наличии дыхания и пульса, уложить пострадавшего в восстановительное положение; обеспечить приток свежего воздуха; поднести к носу ватку, смоченную нашатырным спиртом;
Слайд 67
- в случае ожога
наложить на поврежденное место стерильную повязку;
- в случае кровотечения остановить его;
при необходимости провести иммобилизацию поврежденной
конечности;
- приложить холод к голове;
если пострадавший в сознании, без видимых травм,
уложить его на спину, расстегнуть стесняющую дыхание одежду, дать болеутоляющие и успокаивающие средства;
4. Обеспечить врачебную помощь.
Слайд 68
Четвёртый учебный вопрос
Сердечно-лёгочная реанимация. Отработка техники проведения базового
реанимационного комплекса.
Слайд 69 Сердечно-лёгочная реанимация -
сочетание искусственной вентиляции легких и непрямого массажа сердца
Методы сердечно-лёгочной реанимации называются базовым реанимационным комплексом.
Проверить безопасность.
Подходите к пострадавшему осторожно убедившись, что нет опасности для Вас или для него. Будьте особенно осторожны с электричеством, газом, движением транспорта, кирпичными стенами, дикими или опасными домашними животными и т.д.
Проверить наличие сознания.
Проверьте в сознании или нет пострадавший. Осторожно потрясите его за плечи и громко спросите « С Вами все в порядке?».
Пострадавший без сознания не ответит Вам.
Слайд 70
Позвать на помощь.
• Если рядом есть кто-то еще,
попросите его подождать, так как Вам может потребоваться его
помощь.• Если Вы один, громко крикните, привлекая к себе внимание, но не покидайте пострадавшего.
Освободите грудную клетку от верхней одежды.
Помните! На любую манипуляцию непосредственно не связанную с оживлением можно затратить не более 10 секунд.
Освободить дыхательные пути.
• У пострадавшего без сознания язык может запасть назад и блокировать дыхательные пути. Запрокидывание головы назад и поднятие под-бородка вверх отводит язык от задней части горла и восстанавливает проходимость дыхательных путей.
• Положите одну руку на лоб и осторожно поверните голову назад (большой и указательный пальцы должны быть свободны для зажатия носа, если потребуется искусственное дыхание).
Слайд 71 • Уберите все видимые причины нарушения дыхания изо
рта жертвы, включая выпавшие протезы. • Поднимите подбородок двумя пальцами
другой руки. Комбинация этих приемов откроет дыхательные пути.Проверить наличие дыхания.
• Открыв дыхательные пути проверьте дышит ли пострадавший. Для этого наклонитесь к лицу пострадавшего таким образом, чтобы:
- Видеть дыхательные движения грудной клетки
- Слышать дыхательные звуки у рта пострадавшего
- Ощущать дыхание пострадавшего на своей щеке
Позвать на помощь.
• Если пострадавший не дышит и с Вами есть кто-то еще, то немедленно пошлите его вызвать скорую помощь, а сами приступайте к непрямому массажу сердца.
• При вызове скорой помощи необходимо четко назвать место происшествия, количество пострадавших и их состояние, а также имя обратившегося.
• Если вы один, помните – оставить пострадавшего, даже для вызова скорой помощи, Вы можете не более чем на 10 секунд.
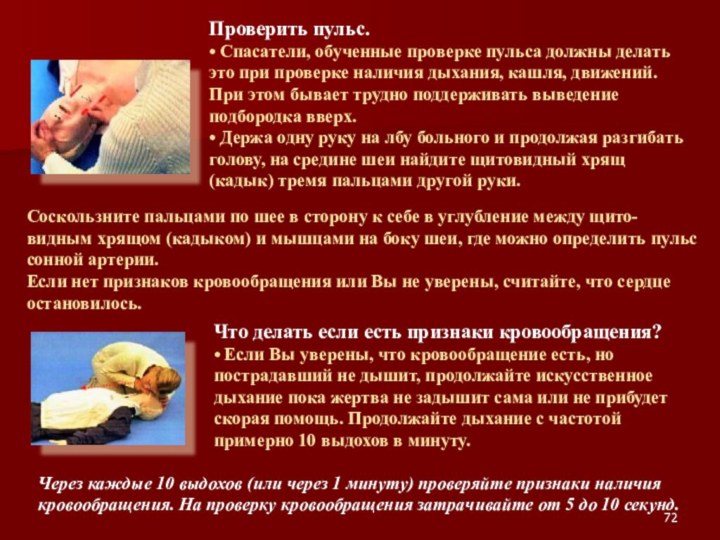
Слайд 72
Проверить пульс.
• Спасатели, обученные проверке пульса должны делать
это при проверке наличия дыхания, кашля, движений. При этом
бывает трудно поддерживать выведение подбородка вверх.• Держа одну руку на лбу больного и продолжая разгибать голову, на средине шеи найдите щитовидный хрящ (кадык) тремя пальцами другой руки.
Соскользните пальцами по шее в сторону к себе в углубление между щито-видным хрящом (кадыком) и мышцами на боку шеи, где можно определить пульс сонной артерии.
Если нет признаков кровообращения или Вы не уверены, считайте, что сердце остановилось.
Что делать если есть признаки кровообращения?
• Если Вы уверены, что кровообращение есть, но пострадавший не дышит, продолжайте искусственное дыхание пока жертва не задышит сама или не прибудет скорая помощь. Продолжайте дыхание с частотой примерно 10 выдохов в минуту.
Через каждые 10 выдохов (или через 1 минуту) проверяйте признаки наличия кровообращения. На проверку кровообращения затрачивайте от 5 до 10 секунд.
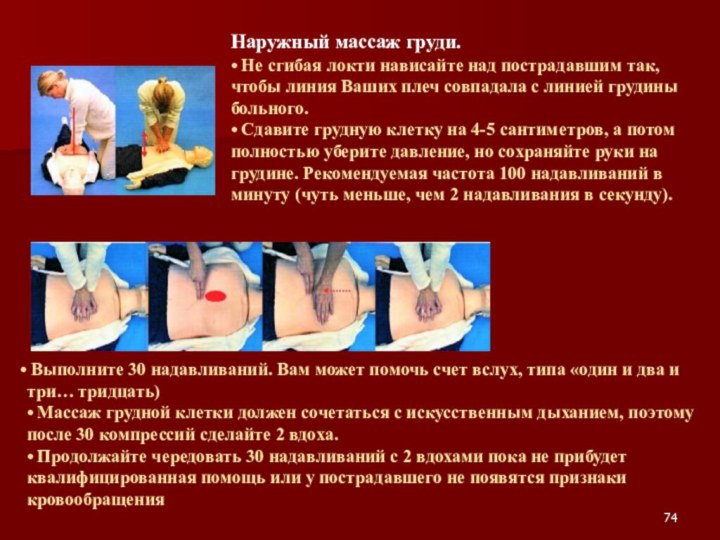
Слайд 73
Если нет признаков кровообращения.
Надо начать наружный массаж грудной
клетки.
Наружный массаж проводится в положении пострадавшего на спине на твердой поверхности. Грудная клетка ритмично сдавливается по направлению к позвоночнику. Это обеспечивает кровоток от сердца по всему телу.Определите правильное положение на грудине
• Встав на колени около пострадавшего, найдите нижнюю часть грудины, ведя указательным и средним пальцами руки по нижней границе ребер.
• Найдите выемку посередине, где встречаются ребра. Поставьте средний палец на эту выемку, а указательный палец рядом с ним на грудину.
• Поставьте ладонь другой руки на грудину рядом с указательным пальцем на нижний край грудины пострадавшего. Она окажется на середине нижней трети грудины.
• Наложите ладонь другой руки сверху и не касайтесь пальцами грудной клетки.
Слайд 74 Выполните 30 надавливаний. Вам может помочь счет
вслух, типа «один и два и три… тридцать) • Массаж
грудной клетки должен сочетаться с искусственным дыханием, поэтому после 30 компрессий сделайте 2 вдоха.• Продолжайте чередовать 30 надавливаний с 2 вдохами пока не прибудет квалифицированная помощь или у пострадавшего не появятся признаки кровообращения
Наружный массаж груди.
• Не сгибая локти нависайте над пострадавшим так, чтобы линия Ваших плеч совпадала с линией грудины больного.
• Сдавите грудную клетку на 4-5 сантиметров, а потом полностью уберите давление, но сохраняйте руки на грудине. Рекомендуемая частота 100 надавливаний в минуту (чуть меньше, чем 2 надавливания в секунду).
Слайд 75 Выдыхайте в дыхательные пути пострадавшего нефорсированно, в
течение от
1 до 2 секунд, смотря вниз на грудь пострадавшего.• Каждый ваш выдох должен приводить к поднятию грудной клетки пострадав-шего, как при нормальном дыхании.
• Продолжая запрокидывать голову и поднимать подбородок пострадавшего, отведите от него свой рот и дайте его груди полностью опасть, пока не выйдет весь воздух.
• Сделайте еще один вдох и выдох.
Провести искусственное дыхание.
• Сохраняя дыхательные пути проходимыми (путем запрокиды-вания головы и выведения подбородка) зажмите нос жертве. Другой рукой поддерживайте подбородок и дайте рту открыться.
• Вдохните и плотно обхватите своими губами рот пострадавшего.
Слайд 76
Положение восстановления сознания.
• Положение восстановления сознания поддерживает проходимость
дыхательных путей у пострадавшего с сохраненным дыханием.
• Если во
время проведения базового реанимационного комплекса пострадавший начинает дышать, но остается без сознания, то надо повернуть его на сторону в положение восстановления сознания. После восстановления дыхания часто возникает рвота и положение восстановления сознания может предотвратить обструкцию дыхательных путей рвотными массами.• Снимите очки с пострадавшего
• Опуститесь на колени и убедитесь, что обе ноги пострадавшего выпрямлены • Поместите ближайшую к вам руку под прямым углом к телу, согнутой в локте и ладонью вверх.
Слайд 77 • Возьмите другую руку и прижмите тыл ладони
к щеке пострадавшего с ближайшей к вам стороны
• Вашей
другой рукой возьмите его дальнюю ногу чуть выше колена и потяните вверх, но, не отрывая стопу от пола• Прижимая его руку к щеке, потяните за ногу и поверните пострадавшего в свою сторону на бок
• Устройте верхнюю ногу так, чтобы бедро и колено были согнуты под прямым углом
• Разогните голову назад, для обеспечения проходимости дыхательных путей
• При необходимости измените положение руки под щекой, чтобы голова оставалась наклонной
• Регулярно проверяйте дыхание
Грамотно используя методы сердечно-легочной реанимации Вы можете спасти жизнь пострадавшего.
Слайд 78
Признаки эффективности СЛР:
- появление пульса на сонной артерии;
-
порозовение кожи;
- рефлекс зрачков на свет.
Основные ошибки при проведении
СЛР:- задержка с началом СЛР, потеря времени на второстепенные диагностические и лечебные процедуры;
- отсутствие единого руководителя;
отсутствие постоянного контроля за эффективностью закрытого массажа сердца и ИВЛ;
- ослабление контроля за больным после успешной реанимации;
- нахождение пациента на мягком, пружинящем основании;
- неправильно расположены руки реанимирующего (низко или высоко);
Слайд 79
- реанимирующий опирается на пальцы, сгибает руки в
локтевых суставах или отрывает их от грудины;
- допускаются перерывы
в проведении массажа более чем на 30 сек.;- не обеспечена проходимость дыхательных путей;
- не обеспечена герметичность при вдувании воздуха (не зажат нос, плохо прилегает маска;
- недооценка (позднее начало, неудовлетворительное качество ) или переоценка значения ИВЛ (начало СЛР с интубации трахеи, санации трахео-бронхиального дерева);
вдувание воздуха в момент компрессии грудной клетки.
Показания к прекращению сердечно-лёгочной реанимации:
- ваша безопасность находится под угрозой;
- сердце пострадавшего начинает биться;
- на место происшествия пробыл другой спасатель и готов вас сменить;
- вы не в состоянии продолжать от усталости.
Слайд 80
Отработка техники проведения
основных положений базового реанимационного комплекса
1.Оценить
ситуацию (есть ли опасность для себя и пострадавшего).
2. Проверить
реакцию пострадавшего (определить в сознании он или нет).3. Если пострадавший без сознания, проверить открыты ли дыхательные пути.
4. Определить, дышит ли пострадавший.
5. При отсутствии дыхания сделать 2 вдувания воздуха в рот пострадавшего способом «рот-в-рот».
Слайд 81
6. Проверить пульс
7. При отсутствии пульса сделать 30
надавливаний на грудину (непрямой массаж сердца).
8. Продолжать сердечно-легочную реанимацию,
чередуя 2 вдувания воздуха в рот пострадавшего и 30 надавливаний на грудину.Сердечно-легочная реанимация необходима для поддержания жизнеспособности организма и, в первую очередь, мозга.