- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Бронхиальная астма (этиология, патогенез, классификация, диагностика)
Содержание
- 2. ИСТОРИЯ ВОПРОСАБРОНХИАЛЬНАЯ АСТМА В переводе с греческого астма означает «удушье», «одышка»
- 3. ИСТОРИЯ ВОПРОСАДревние греки относились к бронхиальной астме
- 4. ИСТОРИЯ ВОПРОСААмериканский врач Эберли в 1830 году
- 5. ИСТОРИЯ ВОПРОСАВ 1826 г., выдающийся отечественный терапевт
- 6. ОПРЕДЕЛЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ "Бронхиальная астма -
- 7. Эти определения бронхиальной астмы утверждают следующее::В основе
- 8. Эпидемиология астмыРаспространенность астмы среди детей и взрослых
- 9. Потенциальные факторы риска для БАВнутренние факторы:Генетическая
- 10. Факторы риска развития бронхиальной астмыК внешним этиологическим
- 11. Факторы риска развития бронхиальной астмыОсобенности труда, быта
- 12. Факторы риска развития бронхиальной астмынервно-психический стресс, наличие
- 13. Триггеры (провокаторы) - факторы, провоцирующие приступы удушья:причинные
- 14. ПАТОГЕНЕЗИммунологические механизмы патогенеза. Роль изменений эндокринной системы
- 15. ВоспалениеГиперреактивностьбронховБронхиальнаяобструкцияСимптомы бронхиальной астмыОтек слизистой оболочкибронховБронхоспазмГиперсекрецияслизиРасширениесосудов
- 16. ПАТОГЕНЕЗХАРАКТЕР ОБСТРУКТИВНОГО СИНДРОМАОстрый бронхоспазм.Подострый отек.Хроническое образование слизистых
- 17. Такое представление об этиологии и патогенезе БА позволяет сделать несколько важных выводов:
- 18. БА является неизлечимым заболеванием. Это
- 19. Основной задачей лечения и вторичной профилактики БА
- 20. БА — системное заболевание, что требует для
- 21. С учетом разнообразия биологических дефектов со стороны
- 22. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ (МКБ-10)
- 23. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ (МКБ-10)45. Астма45.0. Преимущественно аллергическая
- 24. КЛИНИЧЕСКИЕ ФОРМЫ БРОНХИАЛЬНОЙ АСТМЫВ зависимости от факторов,
- 25. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ1. Этапы развития бронхиальной астмы:1.1.
- 26. КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ5. Осложнения:5.1. Легочные: астматический
- 27. ТЯЖЕСТЬ ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫКритерии определения степени тяжести:количество
- 28. КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ
- 29. КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ
- 30. КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ
- 31. КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ
- 32. ФАЗЫ ТЕЧЕНИЯОбострения.Нестабильной ремиссии.Стабильной ремиссии (более 2 лет) – чаще у подростков с документально подтвержденным диагнозом.
- 33. Фазы течения бронхиальной астмы: Фаза обострения
- 34. Фазы течения бронхиальной астмы:Фаза нестабильной ремиссии
- 35. Фазы течения бронхиальной астмы: Ремиссия бронхиальной
- 36. Фазы течения бронхиальной астмы: Стойкая ремиссия
- 37. КРИТЕРИИ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫПриступы пароксизмального удушья /одышки/,
- 38. Клиника и диагностика бронхиальной астмы:1. Анамнез и
- 39. Клиника и диагностика бронхиальной астмы:При оценке и
- 40. Клиника и диагностика бронхиальной астмы:2. Клиническое обследованиеНеобходимо
- 41. Клиника и диагностика бронхиальной астмы:3. Исследование функции
- 42. Клиника и диагностика бронхиальной астмы:3. Исследование функции
- 43. ПикфлоуметрияАдаптировано из: GINA 2009: www.ginasthma.org Наиболее достоверно
- 44. ОПРЕДЕЛЕНИЕ ОБРАТИМОСТИ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ БО = ПСВ2
- 45. ОЦЕНКА ТЯЖЕСТИ БА ПО КОЛЕБАНИЯМ ПСВ К
- 46. В настоящее время рекомендуется сравнивать
- 47. Что такое Наилучший для больного показатель ПСВ и как он оценивается???
- 48. Наилучший для больного показатель ПСВ может быть
- 49. Клиника и диагностика бронхиальной астмы:4. Оценка аллергологического
- 50. Клиника и диагностика бронхиальной астмы:5. С целью
- 51. Дифференциальная диагностика бронхиальной астмы:хроническая обструктивная болезнь
- 52. Осложнения БААстматический статус - не только осложнение,
- 53. При постановке диагноза БА необходимо
- 54. При формулировке диагнозаВыделение клинического варианта течения (инфекционный,
- 55. Примеры формулировки диагнозаБронхиальная астма, средней степени тяжести,
- 56. Примеры формулировки диагноза Бронхиальная астма, средней
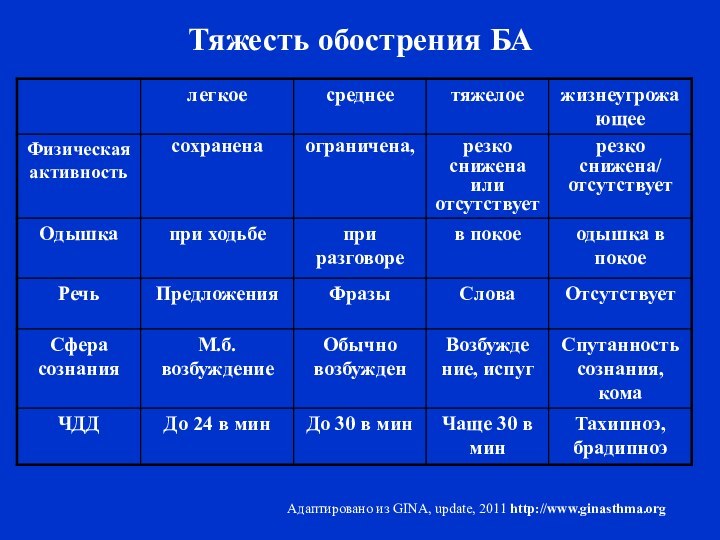
- 57. Оценка тяжести обострения БА:проводится по клиническим признакам;
- 58. По тяжести выделяют:легкие;средне-тяжелые; тяжелые, жизнеугрожающие обострения астмы.GINA, update, 2011 http://www.ginasthma.org
- 59. Тяжесть обострения БААдаптировано из GINA, update, 2011 http://www.ginasthma.org
- 60. Тяжесть обострения БААдаптировано из GINA, update, 2011 http://www.ginasthma.org
- 61. Важно:тяжесть обострения не является синонимом тяжести течения
- 62. Вопросы для контроля усвоения нового материала
- 63. Скачать презентацию
- 64. Похожие презентации
ИСТОРИЯ ВОПРОСАБРОНХИАЛЬНАЯ АСТМА В переводе с греческого астма означает «удушье», «одышка»





























































Слайд 3
ИСТОРИЯ ВОПРОСА
Древние греки относились к бронхиальной астме с
уважением, считая ее священной болезнью, вызываемой богами.
Aretaeus – II
в. до н.э.-первое подробное описание астматического приступа. Во втором столетии нашей эры Гален описал бронхиальную астму как спастическое состояние дыхательной системы. Он правильно предположил, что бронхиальная астма связана с непроходимостью бронхов и предложил разжижать слизь, забивающую бронхи.
Бронхиальная астма от "запаха лошадиного пота" - одна из первых форм атопической астмы, описанных в литературе.
Слайд 4
ИСТОРИЯ ВОПРОСА
Американский врач Эберли в 1830 году отметил
важную роль наследственности в возникновении бронхиальной астмы.
В 1900 году
бронхиальную астму связали с сенной лихорадкой.Вторая половина 50-х гг. XX века. - Международная классификация болезней, травм и причин смерти VII (пересмотр 1955г.) – смерть от БА стали рассматривать отдельно от других возможных причин смерти.
90-е гг. XX столетия – БА более чем в 5% в общей популяции. В России более 7 млн. человек страдают БА. Пик заболеваемости приходится на первое десятилетие жизни.
Слайд 5
ИСТОРИЯ ВОПРОСА
В 1826 г., выдающийся отечественный терапевт М.Мудров
рассматривал бронхиальную астму (БА) как самостоятельное заболевание.
В 1838 г.
Г.Сокольский этиологическим фактором БА считал катары дыхательных путей, на фоне которых развиваются "припадки задушения", и тогда "картина болезни для больных и для зрителей становится ужасною. Сие, к счастью, редкое обстоятельство замечал я особенно в тех острых катарах, которым задолго предшествовал длительный грудной катар" С.Боткин основной причиной БА считал воспаление бронхов: "...в сущности, бронхит нередко протекает с приступами удушья" и неоднократно подчеркивал роль наследственной предрасположенности к этой болезни.
Слайд 6
ОПРЕДЕЛЕНИЕ
БРОНХИАЛЬНОЙ АСТМЫ
"Бронхиальная астма - самостоятельное заболевание,
в основе которого лежит
хроническое воспаление дыхательных путей.
сопровождающееся изменением
чувствительности и реактивности бронхов,которые вызваны специфическими (иммунологическими) и/или неспецифическими, врожденными или приобретенными механизмами
и проявляющееся приступами удушья и/или симптомами астматического бронхита (дыхательный дискомфорт с признаками обструкции бронхов, внелегочные признаки аллергии, эозинофилия крови и мокроты и наследственная предрасположенность к аллергическим болезням) «.
Слайд 7
Эти определения бронхиальной астмы утверждают следующее::
В основе бронхиальной
астмы лежит воспаление бронхов, которое может быть аллергическим (воздействие
различных групп аллергенов), инфекционным и нейрогенным;Возникновение бронхиальной астмы связано с наследственной предрасположенностью к бронхиальной астме и другим аллергическим заболеваниям;
Течение бронхиальной астмы может проявляться приступами удушья и быть бесприступным;
Для больных бронхиальной астмой характерны полная или частичная обратимость обструкции, наступающая в процессе лечения;
Основными клетками, участвующими в патогенезе бронхиальной астмы, являются тучные клетки, эозинофилы и Т-лимфоциты
Слайд 8
Эпидемиология астмы
Распространенность астмы среди детей и взрослых составляет
10-15% и 5-10% соответственно.
Несмотря на оптимизацию подходов к ведению
больных астмой, смертность от этого заболевания не снижается.Причины повсеместного возрастания болезненности/смертности остаются не установленными.
Слайд 9
Потенциальные
факторы риска для БА
Внутренние факторы:
Генетическая предрасположенность.
Гиперреактивность дыхательных
путей.
Пол.
Рассовая/этническая принадлежность.
Внешние факторы:
Домашние аллергены.
Внешние аллергены.
Профессиональные (сенсибилизаторы).
Курение.
Воздушные поллютанты.
Респираторные инфекции.
Паразитарные инфекции.
Социально-экономический
статус.Число членов семьи.
Диета и лекарства.
Ожирение.
Слайд 10
Факторы риска развития бронхиальной астмы
К внешним этиологическим факторам
относятся:
инфекционные агенты (вирусы, бактерии, грибы).
неинфекционные аллергены (пыльца растений,
пыль, эпидермис, шерсть, волос, пища, лекарства, бытовая химия, компоненты производства).Кроме того, отрицательное влияние на проходимость бронхов у предрасположенных к бронхиальной астме людей оказывают изменения температуры и влажности воздуха, загазованность и задымленность (в том числе табачным дымом) воздуха и нервно-психический стресс.
Слайд 11
Факторы риска развития бронхиальной астмы
Особенности труда, быта и
болезни взрослых, которые могут рассматриваться как предрасполагающие к развитию
бронхиальной астмы факторы:работа, связанная с воздействием агрессивных факторов внешней среды, ингаляции производственных аллергенов, химических и механических ирритантов, холодный, горячий, сухой воздух;
контакт с аллергенами (бытовая пыль, плесень, волос домашних животных, сухой корм аквариумных рыб и т д.) и агрессивными химическими веществами (фосфорорганические соединения и др.) в быту;
повторные, частые эпизоды острых и обострения хронических воспалительных заболеваний органов дыхания;
Слайд 12
Факторы риска развития бронхиальной астмы
нервно-психический стресс, наличие функциональных
расстройств центральной нервной системы;
сотрясение головного мозга;
дизовариальные расстройства
(нарушение менструального цикла, климакс) у женщин; активное и пассивное курение, положительные кожные и провокационные пробы с аллергенами;
высокий уровень общего и специфического IgE антител сыворотки крови;
клинические признаки, свидетельствующие об изменении чувствительности и реактивности бронхов (периодически возникающий приступообразный кашель, одышка, особенно при контакте с резкими запахами, вдыхании холодного воздуха, при физической нагрузке, смехе и др.).
Слайд 13
Триггеры (провокаторы) - факторы, провоцирующие приступы удушья:
причинные (аллергены)
и усугубляющие факторы,
физическая нагрузка;
холодный воздух;
изменение погоды;
эмоциональная нагрузка - стрессы;
респираторная вирусная инфекция.
Слайд 14
ПАТОГЕНЕЗ
Иммунологические механизмы патогенеза.
Роль изменений эндокринной системы в
патогенезе бронхиальной астмы.
Изменения нервной системы в патогенезе бронхиальной астмы.
Роль изменений носоглотки в патогенезе бронхиальной астмы.
Роль гастро-эзофагального рефлюкса.
Местные клеточные, субклеточные и гуморальные механизмы патогенеза бронхиальной астмы.
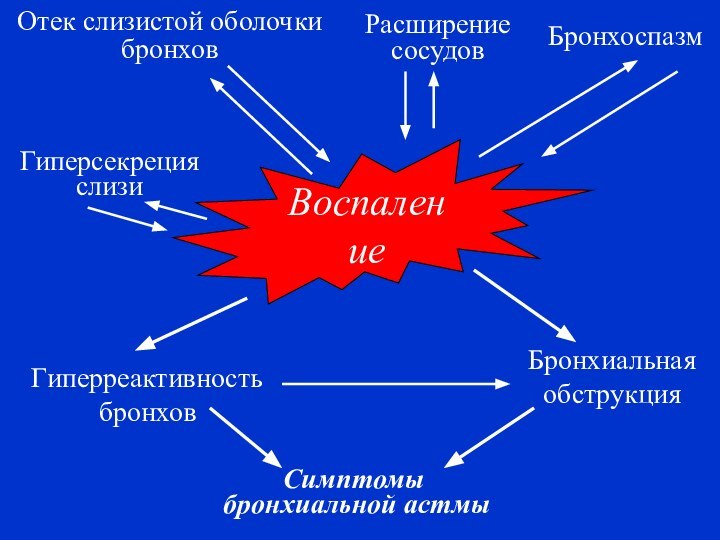
Слайд 15
Воспаление
Гиперреактивность
бронхов
Бронхиальная
обструкция
Симптомы
бронхиальной астмы
Отек слизистой оболочки
бронхов
Бронхоспазм
Гиперсекреция
слизи
Расширение
сосудов
Слайд 16
ПАТОГЕНЕЗ
ХАРАКТЕР ОБСТРУКТИВНОГО СИНДРОМА
Острый бронхоспазм.
Подострый отек.
Хроническое образование слизистых пробок
(гиперпродукция слизи и густая слизь).
Необратимая перестройка бронхиальной стенки (стойкий
отек, клеточная инфильтрация, гипертрофия гладкой мускулатуры бронхов, изменение эластических структур, отложение коллагена, десквамация эпителия с обнажением базальной мембраны, неоангиогенез).Обструкция при БА носит генерализованный и преимущественно обратимый характер
Слайд 17
Такое представление
об этиологии и патогенезе БА позволяет
сделать несколько важных выводов:
Слайд 18
БА является неизлечимым заболеванием.
Это
должно быть хорошо усвоено больными, так как от их
поведения, включающего максимально достижимое устранение причиннозначимых факторов внешней среды, в значительной степени зависит полноценность и длительность ремиссии.Слайд 19 Основной задачей лечения и вторичной профилактики БА является
не только купирование обострения (тактическая терапия), но и восстановление
той компенсации биологических дефектов, которая имелась до появления первых клинически выраженных признаков болезни (стратегическая терапия).Слайд 20 БА — системное заболевание, что требует для купирования
клинических проявлений болезни применения не только местных (на органы
дыхания), но и системных лечебных воздействий.Слайд 21 С учетом разнообразия биологических дефектов со стороны различных
органов и их эволюции в механизмах патогенеза, сугубо индивидуальной
комбинации у разных больных оправдана и необходима диагностика клинико-патогенетических вариантов течения БА, позволяющая осуществить индивидуальную терапию на стратегическом этапе лечения, в фазу затихающего обострения и ремиссии.
Слайд 23
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ (МКБ-10)
45. Астма
45.0. Преимущественно аллергическая астма
Аллергический
бронхит
Аллергический ринит с астмой
Атопическая астма
Экзогенная аллергическая астма
Сенная лихорадка с
астмой45.1. Неаллергическая астма
Идиосинкразическая астма
Эндогенная неаллергическая астма
45.8. Смешанная астма
45.9. Неуточненная астма
Астматический бронхит
Поздно возникшая астма
46. Астматический статус
Острая тяжелая астма
Слайд 24
КЛИНИЧЕСКИЕ ФОРМЫ БРОНХИАЛЬНОЙ АСТМЫ
В зависимости от факторов, провоцирующих
обострание, выделяют следующие клинические формы БА:
Экзогенная (атопическая, аллергическая) –
провоцируется аллергенами окружающей среды.2. Эндогенная форма (неатопическая, неаллергическая) – провоцирующий фактор неизвестен.
3. Аспириновая форма – возникает на фоне непереносимости НПВП.
4. Особые формы БА: профессиональная, астма физического усилия, ночная астма, кашлевая астма,
которые не являются самостоятельными клиническими формами БА, но их выделение важно для терапии.
Слайд 25
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
1. Этапы развития бронхиальной астмы:
1.1. Биологические
дефекты у практически
здоровых людей.
1.2.
Состояние предастмы.1.3. Клинически выраженная бронхиальная астма.
2. Тяжесть течения бронхиальной астмы:
2.1. Легкое течение.
2.2. Течение средней тяжести.
2.3. Тяжелое течение.
3. Фазы течения бронхиальной астмы:
3.1. Обострение.
3.2. Нестабильная ремисси.
3.3. Ремиссия.
3.4. Стойкая ремиссия (более 2 лет).
Слайд 26
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
5. Осложнения:
5.1. Легочные: астматический статус,
пневмоторакс, ателектаз, ОДН,
эмфизема легких и др.5.2. Внелегочные: легочное сердце, сердечная
недостаточность и др.
Слайд 27
ТЯЖЕСТЬ ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
Критерии определения степени тяжести:
количество ночных
симптомов в неделю;
количество дневных симптомов в день и в
неделю;кратность применения (потребность)
β2-агонистов короткого действия;
4. выраженность нарушений физической активности и сна;
5. значение пиковой скорости выдоха (ПСВ) и ее процентное соотношение с должным или наилучшим значением;
суточные колебания ПСВ (пиковая скорость выдоха);
объем проводимой терапии.
Слайд 28 КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ (GINA,
2006)
Бронхиальная астма интермиттирующего течения.
Симптомы реже 1 раза в неделю;
Короткие
обострения (от нескольких часов до нескольких дней);
Ночные симптомы < 2 раз в месяц;
ОФВ1 или ПСВ > 80% от должных величин;
Вариабельность значений ПСВ < 20%.
Слайд 29 КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ (GINA,
2006)
2. Бронхиальная астма легкого персистиру-
ющего течения.
Симптомы
> 1 раза в неделю, но реже 1 раза в день;
Обострения могут влиять на физическую
активность и сон;
Ночные симптомы > 2 раз в месяц;
ОФВ1 или ПСВ > 80% от должных величин;
Вариабельность значений ПСВ колеблется в
пределах от 20 до 30%;
Слайд 30 КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ (GINA,
2006)
3. Бронхиальная астма средней степени
тяжести:Ежедневные симптомы;
Обострения могут ограничивать физическую
активность и нарушать сон;
Ночные симптомы > 1 раза в неделю;
Ежедневный прием ингаляционных
β2-агонистов короткого действия;
ОФВ1 или ПСВ от 60 до 80% от должных
величин;
Вариабельность значений ПСВ > 30%.
Слайд 31 КЛАССИФИКАЦИЯ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ ПО КЛИНИЧЕСКИМ ПРИЗНАКАМ (GINA,
2006)
4. Бронхиальная астма тяжелого течения:
Постоянные симптомы;
Частые обострения;
Частые ночные симптомы;
Ограничение
физической активности;ОФВ1 или ПСВ < 60% от должных величин;
Вариабельность значений ПСВ > 30%.
Слайд 32
ФАЗЫ ТЕЧЕНИЯ
Обострения.
Нестабильной ремиссии.
Стабильной ремиссии (более 2 лет)
– чаще у подростков с документально подтвержденным диагнозом.
Слайд 33
Фазы течения бронхиальной астмы:
Фаза обострения -
возобновление, учащение и усиление приступов, кашля, одышки, дистантных хрипов,
снижение эффективности бронхолитических препаратов.
Слайд 34
Фазы течения бронхиальной астмы:
Фаза нестабильной ремиссии
(или затихающего обострения) - состояние, при котором признаки дыхательного
дискомфорта стали менее выраженными, но еще не достигнута стабильная ремиссия.
Слайд 35
Фазы течения бронхиальной астмы:
Ремиссия бронхиальной астмы
диагностируется в тех случаях, когда купированы признаки дыхательного дискомфорта,
возможно возникновение единичных приступов удушья или других признаков дыхательного дискомфорта в соответствии с тяжестью течения бронхиальной астмы.
Слайд 36
Фазы течения бронхиальной астмы:
Стойкая ремиссия может
быть диагностирована у тех больных, у которых признаков обострения
болезни не было более 2 лет.
Слайд 37
КРИТЕРИИ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ
Приступы пароксизмального удушья /одышки/, кашля
и “свистящего” дыхания.
Наличие БА у кровных родственников.
Наличие полипоза носа,
вазомоторного ринита, признаков респираторной, пищевой или лекарственной аллергии.Обратимые обструктивные нарушения функции внешнего дыхания более чем на 25% от исходных после применения адреномиметиков.
Эозинофилия крови.
Наличие в мокроте эозинофилов, спиралей Куршмана и кристаллов Шарко-Лейдена .
Слайд 38
Клиника и диагностика бронхиальной астмы:
1. Анамнез и оценка
симптомов
Наиболее распространенными симптомами заболевания являются эпизодические
приступы удушья, одышки, появление свистящих хрипов, ощущение тяжести в грудной клетке, а также кашель. Однако сами по себе эти симптомы еще не являются диагнозом.
Важный клинический маркер БА - исчезновение симптомов спонтанно или после применения бронходилататоров и противовоспалительных противоастматических препаратов.
Слайд 39
Клиника и диагностика бронхиальной астмы:
При оценке и сборе
анамнеза значение придается следующим фактам:
повторные обострения, чаще всего
провоцируемые аллергенами или неспецифическими стимулами - холодным и влажным воздухом, физической нагрузкой, различными запахами, плачем, смехом или вирусной инфекцией, а также сезонная вариабельность симптомов и наличие атопических заболеваний у больного или его родственников. при сборе анамнеза следует уделить особое внимание факторам, влияющим на тяжесть астмы, наличие в анамнезе тяжелых обострений, внезапных ухудшений состояния, перенесенных астматических статусов, реанимационных пособий, включая вспомогательную и искусственную вентиляцию легких.
Слайд 40
Клиника и диагностика бронхиальной астмы:
2. Клиническое обследование
Необходимо помнить,
что у некоторых больных даже в период обострения при
аускультации хрипы могут не выслушиваться, в то время как с помощью объективных исследований будет зарегистрирована значительная бронхообструкция за счет преобладающего вовлечения в процесс мелких дыхательных путей.Следует обращать особое внимание на развитие дыхательной мускулатуры, экскурсию нижнего легочного края, состояние межреберных промежутков (при тяжелых формах бронхиальной астмы более вероятно обнаружение физикальных признаков гипервоздушности легочной ткани и признаков утомления дыхательной мускулатуры).
Слайд 41
Клиника и диагностика бронхиальной астмы:
3. Исследование функции внешнего
дыхания Измерение функции внешнего дыхания обеспечивает объективную оценку бронхообструкции,
а измерение ее колебаний - непрямую оценку гиперреактивности дыхательных путей. Важным диагностическим критерием является значительное увеличение OФB1 (более 12%) и ПСВ (более 15%) после ингаляции бета2-агонистов короткого действия (сальбутамол, беродуал).
Слайд 42
Клиника и диагностика бронхиальной астмы:
3. Исследование функции внешнего
дыхания
Пикфлоуметрия – «золотой стандарт» в диагностике
тяжести течения и контроле бронхиальной астмы. Мониторирование астмы с помощью пикфлоуметра дает следующие возможности врачу: определение обратимости бронхиальной обструкции
оценка тяжести течения заболевания
оценка гиперреактивности бронхов
прогнозирование обострений астмы
идентификация профессиональной астмы
оценка эффективности лечения.
Для тяжелой астмы характерны суточные колебания ПСВ более 30%.
Слайд 43
Пикфлоуметрия
Адаптировано из: GINA 2009: www.ginasthma.org
Наиболее достоверно измерение
утренней ПСВ
Позволяет оценить:
выраженность обструкции;обратимость обструкции;
вариабельность бронхиальной
проходимости в динамике;
тяжесть течения заболевания;
эффективность терапии.
Является чувствительным методом раннего выявления обострений астмы
Слайд 44
ОПРЕДЕЛЕНИЕ ОБРАТИМОСТИ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ
БО =
ПСВ2 –
ПСВ1
ПСВ1
Х 100%
ПСВ1 – исходное значение
ПСВ2 – показатель через 15
мин после ингаляциибета2-агониста короткого действия
Положительный тест 12-15% и более
Слайд 45
ОЦЕНКА ТЯЖЕСТИ БА ПО КОЛЕБАНИЯМ ПСВ
К =
ПСВmax – ПСВmin
ПСВ max
Х 100%
ПСВ max – за неделю
или суткиПСВ min– за неделю или сутки
Слайд 46
В настоящее время рекомендуется сравнивать результаты
пикфлоуметрии, полученные утром и вечером, не только с должными,
но и с наилучшими персональными показателями.Слайд 48 Наилучший для больного показатель ПСВ может быть оценен
за 2-3-недельный период, во время которого пациент записывает показатели
пикфлоуметрии минимум один раз в день сразу после полудня.После каждого применения ингаляционного бета -агониста для купирования симптомов должно быть произведено дополнительное измерение.
Наилучшие персональные показатели обычно достигаются при измерении сразу после полудня после максимального объема терапии, стабилизировавшей состояние пациента.
Периодически наилучший персональный показатель следует переоценивать, учитывая прогрессирование заболевания у взрослых.
Слайд 49
Клиника и диагностика бронхиальной астмы:
4. Оценка аллергологического статуса
Наиболее
часто используются скарификационные, внутрикожные и уколочные (прик-тест) тесты. Однако
в ряде случаев кожные тесты приводят к ложнонегативным или ложнопозитивным результатам. Поэтому часто проводится исследование специфических IgE-антител в сыворотке крови.Эозинофилия крови и мокроты также свидетельствуют об аллергическом процессе.
Слайд 50
Клиника и диагностика бронхиальной астмы:
5. С целью дифференциальной
диагностики проводят:
Рентгенографию легких (для исключения объемных процессов в легких,
поражения плевры, буллезных изменений, интерстициального фиброза и тд.).Компьютерную томографию легких при подозрении на пороки развития легких, констриктивный бронхиолит, интерстициальный фиброз легких, уточнения объемных и буллезных изменений.
ЭКГ (для исключения поражения миокарда).
Клинический анализ крови (для выявления недиагностированной анемии, обнаружения грубых отклонений, а также выявления эозинофилии).
Общий анализ мокроты (ВК, грибы, атипичные клетки).
В некоторых случаях с целью дифференциальной диагностики необходимо проведение биопсии легких.
Слайд 51
Дифференциальная диагностика
бронхиальной астмы:
хроническая обструктивная болезнь легких (ХОБЛ);
бронхоэктатическая
болезнь;
муковисцидоз;
опухоли органов дыхания;
легочные васкулиты;
поражение верхних дыхательных путей, трахеобронхиальная дискинезия;
синдром
гипервентиляции;острая и хроническая левожелудочковая недостаточность;
синдром апноэ-гипопноэ сна;
грибковые поражения легких;
констриктивный бронхиолит
дисметаболический бронхообструктивный синдром.
Слайд 52
Осложнения БА
Астматический статус - не только осложнение, но,
как правило, следствие неправильного лечения БА.
Эмфизема легких.
Спонтанный пневмоторакс.
Легочное сердце.
Слайд 53 При постановке диагноза БА необходимо руководствоваться
постулатом о том, что: «Все, что сопровождается свистящими хрипами,
следует считать астмой до тех пор, пока не будет доказано обратное» .(международный консенсус
по бронхиальной астме – GINA, 2009).
Слайд 54
При формулировке диагноза
Выделение клинического варианта течения (инфекционный, атопический,
смешанный) не принципиально.
Важно определить степень тяжести.
Объем терапии не определяется
типом варианта течения, а зависит от тяжести.
Слайд 55
Примеры формулировки диагноза
Бронхиальная астма, средней степени тяжести, обострение
легкой степени тяжести. ДН II ст.
Бронхиальная астма, легкой степени
тяжести, обострение средней степени тяжести, ДН I ст. Бронхиальная астма, тяжелой степени тяжести, аспириновая триада, ремиссия. ДН 0 ст.
Слайд 56
Примеры формулировки диагноза
Бронхиальная астма, средней степени
тяжести, контролируемое течение. ДН 0
ст.Бронхиальная астма, тяжелой степени тяжести, неконтролируемое течение. ДН I ст.
Слайд 57
Оценка тяжести обострения БА:
проводится по клиническим признакам;
по
функциональным дыхательным пробам (пикфлоуметрия);
по выраженности дыхательной недостаточности (сатурация кислорода).
GINA, update, 2011 http://www.ginasthma.org
Слайд 58
По тяжести выделяют:
легкие;
средне-тяжелые;
тяжелые,
жизнеугрожающие обострения астмы.
GINA, update,
2011 http://www.ginasthma.org
Слайд 61
Важно:
тяжесть обострения не является синонимом тяжести течения БА,
хотя между ними существует определенная связь.
Так, легкой форме
БА, как правило, свойственны легкие обострения заболевания. При средне-тяжелой и тяжелой БА могут наблюдаться легкие, средне-тяжелые и тяжелые обострения.
GINA, update, 2011 http://www.ginasthma.org
Слайд 62
Вопросы для контроля усвоения
нового материала
Дайте определение
следующим понятиям:
Аллергия…
Атопия…
Бронхиальная обструкция…
Факторы риска развития БА…
Триггеры БА….
Медиаторы воспаления при
развития приступа астмы…Пикфлоуметр…
Назовите причиннозначимые аллергены, которые могут быть выявлены у пациента с БА по следующим критериям:
Экзогенные…..
Эндогенные….