Слайд 2
Одним из первых исследователей, который связывал нарушения в
развитии ребенка с резидуальными поражениями головного мозга был
Orton
(1937). Дальнейшие наблюдения доношенных и недоношенных
детей показали связь между психофизиологическим развитием ребенка и
различными поражениями мозга (Strauss, Werner, 1947; Strauss, Lethinen,
1955), которые стали называть легкими или минимальными
дисфункциями мозга (ЛДМ или МДМ).
Минимальная мозговая дисфункция является весьма распространенной патологией головного мозга в раннем детском возрасте.
Данное заболевание относится к так называемым перинатальным энцефалопатиям.
По данным отечественных и зарубежным исследований, частота встречаемости ММД среди детей дошкольного и школьного возраста достигает 5-20%.
Слайд 3
Симптомы ММД:
Повышенная умственная утомляемость
Отвлекаемость внимания
Импульсивность
Затруднения в обучении
Гиперактивность
Плохая переносимость
шума, яркого света, жары и духоты, укачивание в транспорте
с появлением головокружения, тошноты и рвоты
Головные боли
Эмоционально-волевые расстройства
Слайд 4
При ММД отмечается замедление развития мозга, нарушение диффузно-церебральной
регуляции различных уровней ЦНС, приводящее к нарушению восприятия и
поведения, к изменению в эмоциональных и вегетативных системах.
При ММД наблюдается задержка в темпах развития функциональных систем мозга, обеспечивающих такие сложные интегративные функции, как речь, внимание, память, восприятие и другие формы высшей психической деятельности.
ММД понятие, обозначающее легкие расстройства поведения и обучения без выраженных интеллектуальных нарушений, возникающие в силу недостаточности функций центральной нервной системы, чаще всего резидуально–органической природы.
Слайд 5
Этиология ММД
В настоящее время ММД рассматриваются, как последствия
ранних локальных повреждений головного мозга, выражающиеся в возрастной незрелости
отдельных высших психических функций и их дисгармоничном развитии.
По своему происхождению и течению все поражения головного мозга перинатального периода условно можно разделить на:
гипоксически-ишемические, возникающие вследствие недостатка поступления кислорода в организм плода или его утилизации во время беременности (хроническая внутриутробная гипоксия плода) или родов (острая гипоксия плода, асфиксия)
травматические, чаще всего обусловленные травматическим повреждением головки плода в момент родов
смешанные, гипоксически-травматические поражения центральной нервной системы.
Слайд 6
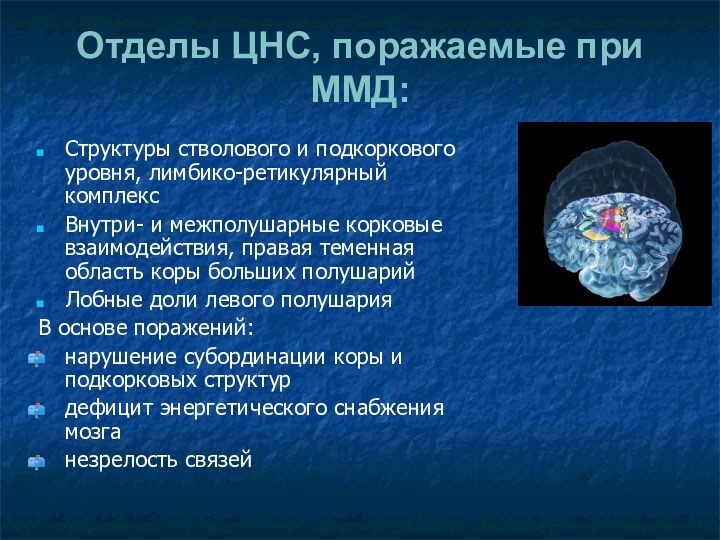
Отделы ЦНС, поражаемые при ММД:
Структуры стволового и подкоркового
уровня, лимбико-ретикулярный комплекс
Внутри- и межполушарные корковые взаимодействия, правая теменная
область коры больших полушарий
Лобные доли левого полушария
В основе поражений:
нарушение субординации коры и подкорковых структур
дефицит энергетического снабжения мозга
незрелость связей
Слайд 7
Причины, влияющие на возникновение перинатальных поражений ЦНС:
Соматические заболевания
матери с явлениями хронической интоксикации;
- Острые инфекционные заболевания
или обострение хронических очагов инфекции в организме матери в период беременности;
- Нарушение питания и общая незрелость беременной женщины;
- Наследственные заболевания и нарушения обмена веществ;
- Патологическое течение беременности (ранние и поздние токсикозы, угроза прерывания беременности и пр.);
- Вредные воздействия окружающей среды, неблагоприятная экологическая обстановка (ионизирующее излучение, токсические воздействия, в том числе при применении различных лекарственных веществ, загрязнение окружающей среды солями тяжелых металлов и промышленными отходами и пр.);
Слайд 8
- Недоношенность и незрелость плода с различными нарушениями
его жизнедеятельности в первые дни жизни;
- Внутриутробные
инфекции;
- Обострения хронических заболевании будущей матери с неблагоприятными изменениями метаболизма;
- патологическое течение родов (стремительные роды, слабость родовой деятельности и пр.) и травмы при применении родового пособия;
- Интоксикации;
Действие различных видов излучения
- Генетическая обусловленность.
Слайд 9
Клиническая картина ММД.
Возраст до года.
Дети беспокойны, у них

отмечается беспричинный крик, несмотря на правильный режим и уход,
достаточное количество пищи.
Крик сопровождается избыточной двигательной активностью, вегетативными реакциями в виде покраснения или мраморности кожных покровов, акроцианоза, усиленной потливости, тахикардии, учащения дыхания. Во время крика можно наблюдать повышение мышечного тонуса, тремор подбородка, рук, клонусы стоп и голеней, спонтанный рефлекс Моро.
Нарушения сна (затрудненное длительное засыпание, частое спонтанное пробуждение, раннее пробуждение, вздрагивания),
Трудности с кормлением и желудочно-кишечные нарушения. Дети плохо берут грудь , беспокойны во время кормления. Предрасположенность к срыгиванию, а при наличии функционального неврогенного пилороспазма - рвота. Склонность к жидкому стулу связана с повышенной возбудимостью кишечной стенки, приводящей к усилению перистальтики кишечника под влиянием даже незначительных раздражителей. Поносы нередко чередуются с запорами.
Слайд 10
Клиническая картина ММД.
Дошкольный возраст.
повышенная возбудимость
двигательное беспокойство, моторная
неловкость, отставание в двигательном развитии
отставание в психоречевом развитии, заикание
нарушения сна и аппетита, слабая прибавка в массе тела
задержка в формировании навыков опрятности (в т.ч. энурез, энкопрез)
повышенная утомляемость, отвлекаемость, импульсивность, упрямство и негативизм
Невротические привычки (грызение ногтей, сосание большого пальца, сжимание пальцев и многочисленные стереотипные движения (кивания головой, наклоны туловища и т.п.)
Как правило, нарастание симптомов ММД приурочено к возрастным кризисам: 1 году, началу посещения детского сада (в возрасте 3-х лет), поступлению в школу (6-8 лет)
Слайд 11
Клиническая картина ММД.
Школьный возраст.
специфические нарушения в учебе (дисграфии,
дислексии)
нарушения в поведении (незрелость, инфантилизм, импульсивность)
нарушения общении с
социальным окружением (вспыльчивость, задиристость, оппозиционное и агрессивное поведение)
Слайд 12
Лечение ММД
(наиболее эффективно - комплексное)
Метаболический уровень.
Медикаментозное лечение -
препараты для дегидратации, витаминотерапия, рассасывающие и сосудорасширяющие средства, вегетотропные
препараты, антигипоксанты, ноотропы, психостимуляторы, в случаях агрессии и опасного поведения – транквилизаторы.
Слайд 13
2. Нейропсихологический уровень.
Работа на этом уровне включает нейропсихологическую
диагностику и комплексную психомоторную коррекцию базисных онтогенетических блоков мозговой
организации психической деятельности ребенка.
Мероприятия поведенческой терапии (оперантные техники/ программы подкрепления; тренинг самоинструктажа; тренинг социальных умений)
Функциональный тренинг, помогающий преодолеть трудности в обучении и проблемы с успеваемостью и, благодаря этому, повысить самооценку.