Слайд 2
Чрескостный остеосинтез – это методика лечения
повреждений и заболеваний
мягких тканей, костей
и суставов, для реализации которой используются
связанные с
костью внешние (располагающиеся
над поверхностью кожи) конструкции.
К настоящему времени известно более 1000 конструкций аппаратов чрескостной фиксации, наибольшую известность из которых приобрели не более 300, а практическое распространение – не более 10 аппаратов авторов и фирм.
Слайд 3
История метода начинается с применения аппарата внешней фиксации

американским хирургом J. Emsberry в 1831 г. В 1843
г. французский врач J. Malgaigne предложил устройство для лечения переломов надколенника и лок-тевого отростка, состоящее из двух пластинок, каждая из которых заканчивалась двумя крючками и стяжным винтом, соединяющим пластинки [9, 30]. Бельгийский хирург C. Parkhillв 1898 г. создал аппарат для внешней фиксации,состоящий из 4 стержней с винтовой нарезкой на конце и соединительных пластинок.
В 1902 г. A. Lambotte предложил наружный фиксатор, принцип дей-ствия которого состоял в том, что после открытой репозиции в костные отломки вводили длинные винты, неподвижно соединенные снаружи стальным прутом.
В России пионером аппаратного лечения переломов стал Л.А. Розен, предложивший в 1917 г. оригинальную конструкцию аппарата, названного им остеостатом, позволяющую репонировать и фиксировать костные фрагменты.
R. Hoffmann в 1938 г. предложил принципиально иной аппарат, позволяющий осуществлять растяжение и сжатие костных отломков. В качестве фиксаторов он
использовал 2–4 длинных винта, которые проходили через каждый отломок и крепились в универсальном зажиме. В модифицированном виде аппарат применяется до настоящего времени.
В 1951 г. Г.А. Илизаров предложил аппарат для чрескостного остеосинтеза (ЧО), отличающийся от других расширенными возможностями по перемещению костных фрагментов и малой травматичностью, прототипом которого считается конструкция Витмозера.
Слайд 4
Показания к чрескостному остеосинтезу
Абсолютным показанием
к применению внеочагового остеосинте- за являются сложные многооскольчатые переломы,
при которых остеосинтез пластиной требует большого травматичного доступа.
Переломы (открытые II–III степени; нуждающиеся в пластике кожных покровов; требующие дистракции; множественные).
Несращение.
Инфицирование
Политравма
Коррекция деформации при неправильном сращении
Удлинение конечности,
Артродезирование
Для фиксации отломков после неудовлетворительной внутренней фиксации (например, при интрамедуллярном остеосинтезе тонким стержнем)
Вторично при неудаче других технологий.
Слайд 5
Противопоказания к чрескостному остеосинтезу
Отсутствие письменного разрешения на
плановое лечение данным методом от пациентов
Гнойные и инфекционные заболевания
кожи
Тяжелые психические заболевания
Декомпенсация работы внутренних органов
Слайд 6
Преимущества чрескостного остеосинтеза
Этот метод дает возможность не обнажать
зону перелома, возможность ходить с полной нагрузкой на нижнюю
конечность, без риска смещения отломков, также не нужна гипсовая иммобилизация.
Чрескостный остеосинтез обеспечивает стабильность положения отломков, обеспечивает доступ к ране при открытых повреждениях. Кровопотеря при такой операции практически исключается
Метод позволяет сохранить жизнеспособность конечности, создает условия для заживления раны мягких тканей. Важным является возможность сохранения ранних движений в близлежащих суставах.
Слайд 7
Недостатки чрескостного остеосинтеза
При применении метода чрескостного остеосинтеза могут
возникнуть осложнения неинфекционного и инфекционного характера. Среди неинфекционных осложнений
со стороны кости могут быть вторичные смещения костных отломков, деформации кости, ложные суставы и несращения; со стороны мягких тканей – невропатия, длительный отек конечности, со стороны смежных суставов – контрактура.
К инфекционным осложнениям относятся гнойное воспаления мягких тканей около спиц, некроз кожи, нагноение ран, спицевой остеомиелит.
Осложнениями в результате несоблюдения технологии проведения спиц являются термический ожог кожи, прорезание спицами мягких тканей, снижение объема движений в суставах и контрактуры, смещение костных фрагментов, воспаление мягких тканей около спиц, невозможность полной коррекции деформаций
Слайд 8
классификация
По фиксирующим элементам выделяют спицевые, стержневые аппараты и
спице-стержневые.
В зависимости от лечебных задач, методики управления аппаратом чрескостной
фиксации, чрескостный остеосинтез подразделяется на компрессионный, дистракционный и компрессионно-дистракционный
По классификации, разработанной в ФГУ «РНИИТО имени Р. Р. Вредена», все аппараты внешней фиксации подразделены на шесть типов: монолатеральные, билатеральные, секторные, полу- циркулярные, циркулярные, комбинированные (гибридные).
Слайд 9
В монолатеральных аппаратах все чрескостные элементы введены в
одной плоскости и с одной стороны (аппараты Hoffmann II,
Roger Anderson, Афаунова, Кривенко).
Аппарат Hoffmann II.
Слайд 10
Билатеральные аппараты основаны на спицах Киршнера или стержнях
Штейнмана, все чрескостные элементы проведены в одной плоскости и
с каждой стороны соединены оригинальными внешними опорами, образуя «раму» (аппараты Сиваша, Charnley, Фурдюка, Киреева, Копылова, Грязнухина, Hoffman III)
Стержень Штейнмана
Спица Киршнера
Слайд 11
Аппарат Сиваша
Аппарат Hoffmann III
Слайд 12
В секторных (арочных) аппаратах введение чрескостных элементов ограничено
сектором, не превышающим 180° (AO/ASIF).
Не предусмотрено использование чрескостных элементов,
проводимых транссегментарно (спицы Киршнера, стержни Штейнмана).
Аппараты основаны на консольных чрескостных элементах (стержни-шурупы, консольные спицы)
Слайд 13
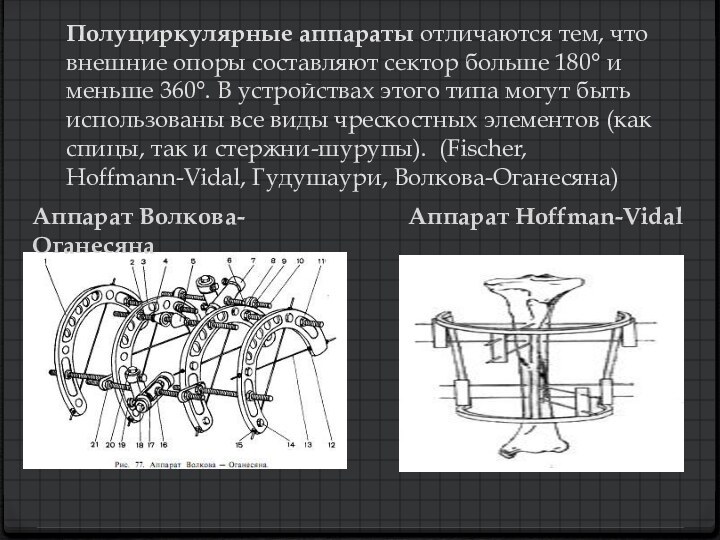
Полуциркулярные аппараты отличаются тем, что внешние опоры составляют
сектор больше 180° и меньше 360°. В устройствах этого
типа могут быть использованы все виды чрескостных элементов (как спицы, так и стержни-шурупы). (Fischer, Hoffmann-Vidal, Гудушаури, Волкова-Оганесяна)
Аппарат Волкова-Оганесяна
Аппарат Hoffman-Vidal
Слайд 14
В циркулярных аппаратах внешние опоры полностью окружа- ют
конечность на уровне их расположения, а геометрически могут составлять
круг, овал, квадрат, многоугольник и т. п. (Илизарова, Калнберза, Демьянова, Ткаченко, Kronner, Monticelli-Spinelli, Ettinger)
Аппарат Илизарова
Слайд 15
Аппарат «Синтез»
Аппарат Калнберза
Слайд 16
Комбинированные (гибридные) аппараты внешней фиксации могут сочетать в
своей компоновке особенности конструкций всех типов.
В середине 90-х годов
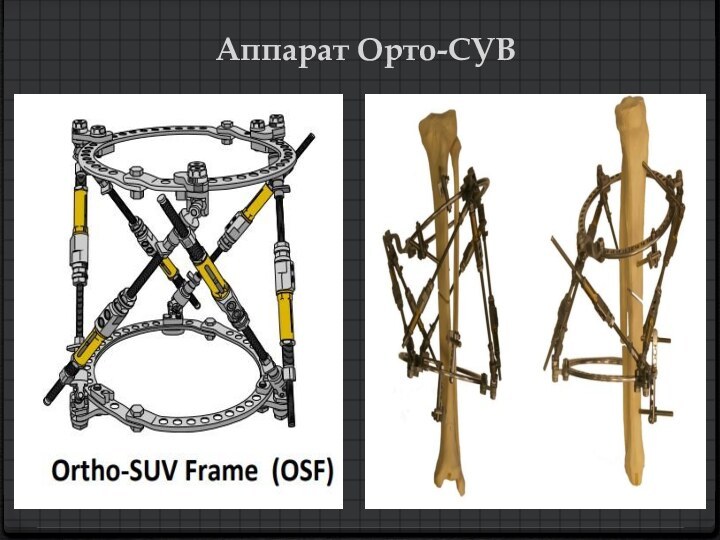
в ортопедии появились чрескостные аппараты, работающие на основе пассивной компьютерной навигации, которые на основе общей кинематики получили ообщающие название «гексаподы»
На данный момент в клинической практике применяются следующие гексаподы: аппарат Taylor Spatial Frame (TSF) (США), Ilizarov Hexapod Apparatus (IHA) (Германия), (Россия), аппарат Smart-correction (Турция —США), аппарат TL-Hex (США) – на платформе Gough-Ceppel; аппарат Орто-СУВ – на СУВ-платформе.