Слайд 2
Травматический шок
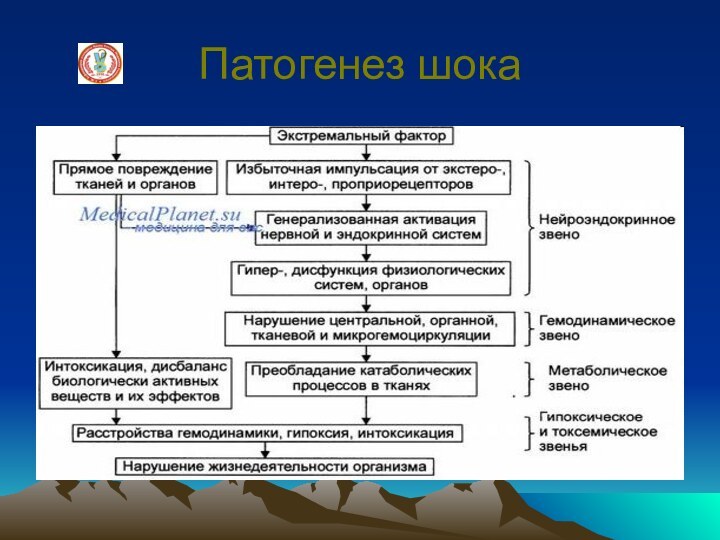
Травматический шок — тяжёлое, угрожающее
жизни больного, патологическое состояние, возникающее при тяжёлых травмах, таких
как переломы костей таза, тяжёлые огнестрельные ранения, черепно-мозговая травма, травма живота с повреждением внутренних органов и др., операциях, большой потере крови.
Травматический шок является ответной реакцией организма на тяжелую механическую травму или ожог. В зависимости от этиологии различают две формы травматического шока: шок от механической травмы и ожоговый шок
Слайд 5
Травматический шок
Развитию шока способствует кровопотеря, охлаждение,
физическое утомление, психическая травма, голодание, авитаминоз. Поздний вынос раненных,
вторичная травматизация в процессе эвакуации, запоздалая и неполноценная медицинская помощь влекут за собой учащение случаев шока.
В мирное время в связи с насыщенностью сложной техникой, высоким ритмом быта, регистрируются много травм, которые нередко осложняются травматическим шоком
Слайд 6
Травматический шок
По патогенезу травматический шок соответствует
гиповолемическому. Основные факторы, вызывающие данный вид шока, – сильное
болевое раздражение и потеря больших объёмов крови
Слайд 8
Травматический шок
По времени возникновения различают шок
первичный сразу после травмы или в ближайший отрезок времени
(через 1 - 2 часа) и вторичный - через 4 - 24 часа. Первичный шок является результатом непосредственно травмы, а вторичный - результат дополнительной травматизации. Может развиться шок после снятия жгута с конечности.
В клинической картине травматического шока может наблюдаться две фазы:
Эректильная,
Торпидная
Слайд 10
Классификация шока
Шок рассматривается как своеобразный нервнодистрофический
процесс (Вишневский А.В.). Мощная афферентная импульсация поступает в центральную
нервную систему и вызывает здесь первоначально кратковременные явления разлитого возбуждения - эректильная фаза шока
Слайд 12
Классификация шока
Вскоре возбуждение сменяется торможением, постепенно,
приобретая разлитой характер. Возникает торпидная фаза шока с угнетением
всех функций. Развиваются острая сердечная недостаточность, дыхательная недостаточность, нарушение обмена, деятельности желез внутренней секреции. Эти нарушения отрицательно влияют на нервную систему, развивается «порочный круг»
Слайд 13
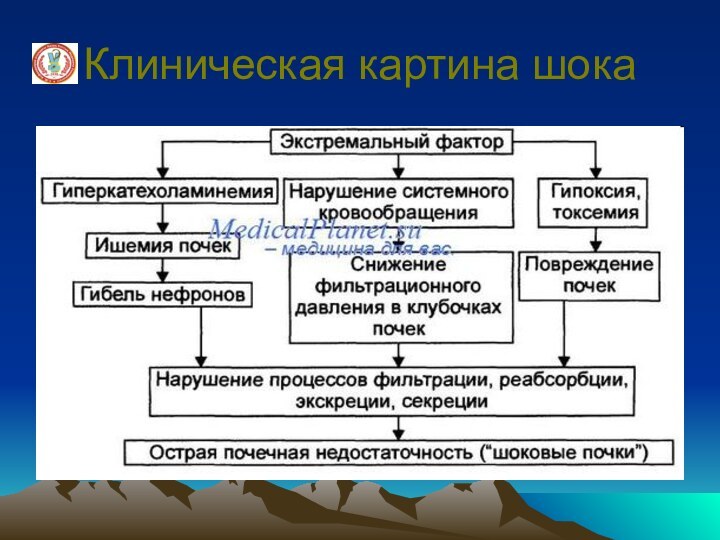
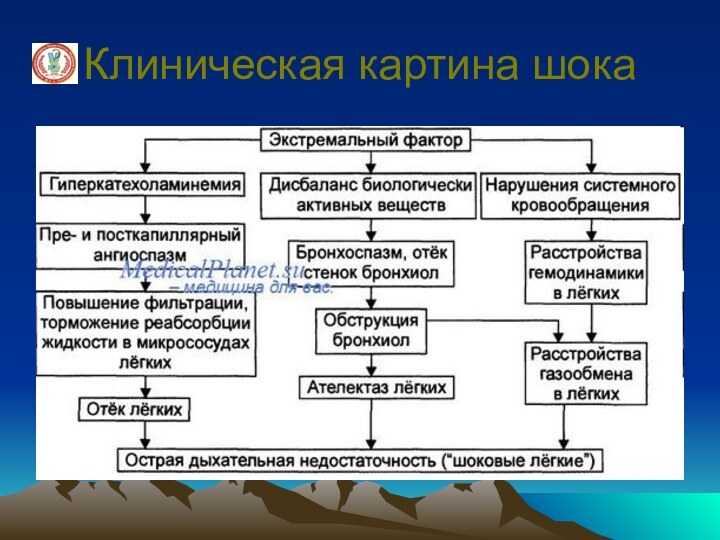
Классификация шока
Развиваются нарушения гемодинамики, при торпидной
фазе - падение артериального давления, венозного давления, уменьшение массы
циркулирующей крови, рефлекторный спазм мелких сосудов, что приводит к нарушению газообмена. Развивается циркуляторная и дыхательная гипоксия, от которой страдают все органы и системы
Слайд 14
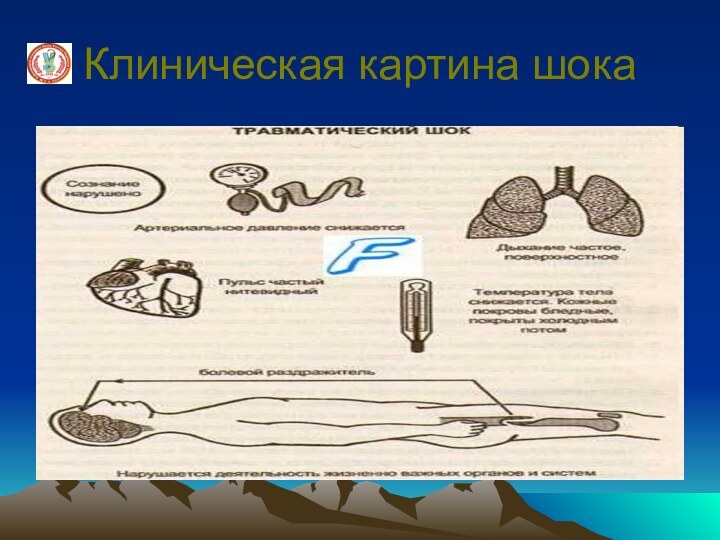
Клиническая картина
В эректильной фазе пострадавший
находится в сознании. Отмечается двигательное и речевое возбуждение, нередко
выражена реакция на боль. Лицо и видимые слизистые гиперемированы, иногда бледные, дыхание учащено, пульс не ускорен или даже замедлен, удовлетворительного наполнения и напряжения, АД может быть даже повышенным. Данная фаза шока, как правило, кратковременная
Слайд 15
Классификация шока
В торпидной фазе наблюдается общая
заторможенность пострадавшего («окоченение» по Н.И.Пирогову). Сознание, как правило, сохранено,
на первый план выступает психическое угнетение, безучастное отношение пораженного к окружающему, отсутствие или снижение реакции на боль. Лицо бледное с заостренными чертами, температура тела пониженная, кожа холодная, в тяжелых случаях покрыта липким потом. Дыхание частое, поверхностное. Пульс учащен, слабого наполнения и напряжения, АД снижено. Подкожные вены спавшиеся. Отмечается жажда, иногда рвота, нередка олигурия
Слайд 19
Классификация шока
В зависимости от тяжести состояния
пострадавшего клинически различают 4 стадии торпидного шока.
Шок
1 степени (легкий): общее состояние пострадавшего удовлетворительное, заторможенность не выражена, пульс 90-100 ударов в мин., удовлетворительного наполнения и напряжения, АД 95-100 мм, рт, ст. или выше. Температура тела нормальная или несколько сниженная. Прогноз благоприятный
Слайд 20
Классификация шока
Шок 2 степени (средний): выражена
заторможенность, снижается температура тела, кожные покровы бледные, пульс 110-120
уд. в мин., слабого наполнения и напряжения, неровный, АД 90-75 мм, рт, ст., дыхание учащено, поверхностное. Прогноз серьезный.
Шок 3 степени (тяжелый): общее состояние тяжелое, резкая заторможенность, температура тела снижена, АД 75 мм, рт, ст., пульс 120-160 уд. в мин. очень слабого наполнения и напряжения, нитевидный, несосчитываемый. Прогноз очень серьезный
Слайд 21
Классификация шока
Шок 4 степени (предагональное состояние):
общее состояние крайне тяжелое, АД не определяется, пульс на
лучевых артериях не выявляется, слабая пульсация крупных артерий, дыхание поверхностное, редкое.
Агональное состояние имеет те же признаки, что и предагональное, но сочетается с более выраженными дыхательными нарушениями типа Чайн-Стокса, цианоза и пр.
Слайд 22
Классификация шока
Клиническая смерть начинается с момента
последнего вздоха и остановки сердца. Активная функция ЦНС и
клинические признаки жизни у раненого полностью отсутствуют. Однако обменные процессы в мозговой ткани продолжаются еще в среднем 5-6 мин (чаще 3-5 мин.)
Слайд 23
Лечение травматического шока
Лечение травматического шока состоит
из оказания:
Самопомощи, взаимопомощи и доврачебной помощи НА ПОЛЕ БОЯ,
Самопомощи,
взаимопомощи и доврачебной помощи В ОЧАГАХ МАССОВЫХ САНИТАРНЫХ ПОТЕРЬ,
Врачебной помощи на МПП
Слайд 24
Лечение травматического шока
На поле боя и
в очагах массовых потерь, возникающих в случае поражения ядерным
оружием, противошоковые мероприятия осуществляются в порядке оказания первой медицинской помощи. Эту помощь оказывают санитары и санитарные инструкторы, младший и средний медицинский персонал, включенный в состав спасательных команд, а также пострадавшие в порядке взаимопомощи
Слайд 25
Лечение травматического шока
Меры первой медицинской помощи:
тушение пламени и горящей одежды на пораженном, временная остановка
кровотечения, устранение асфиксии (освобождение дыхательных путей от крови, слизи, земли, устранение западения языка, наложение окклюзионной повязки, придание бокового стабилизированного положения, введение S-образной трубки и др.), быстрый вынос тяжелораненых с поля боя и сосредоточение их в укрытии
Слайд 26
Лечение травматического шока
поднять ножной конец тела.
Слайд 28
Лечение травматического шока
Обескровленные раненые с наложенными
на поврежденные конечности жгутами,
а также раненые
в грудь с резкой одышкой должны выноситься с поля боя в первую очередь.
Слайд 29
Лечение травматического шока
Следующим мероприятием является иммобилизация
области повреждения. Открытые повреждения следует защитить от вторичного загрязнения
повязками. Организуется щадящая транспортировка. Необходимо предохранить раненых от переохлаждения, сырости и влияния др. неблагоприятных факторов.
Слайд 30
Лечение травматического шока
На мп противошоковые мероприятия
осуществляет фельдшер в порядке оказания доврачебной медицинской помощи. В
большинстве случаев это те же меры, что и при оказании первой медицинской помощи, но выполняются они более квалифицированно, при лучшей обеспеченности необходимыми средствами и несколько лучших условиях.
При тяжелых нарушениях дыхания следует произвести туалет полостей рта и носоглотки, устранить западение корня языка, ввести и закрепить воздуховод, восстановить проходимость верхних дыхательных путей
Слайд 31
Лечение травматического шока
При открытом пневмотораксе необходимо
наложить окклюзионную повязку, для этого может быть использована полиэтиленовая,
целофановая пленка или клеенка.
Одновременно и без промедления нужно остановить и наружное кровотечение наложением жгута или давящей повязки, неправильно наложенный жгут исправить, а импровизированный - заменить табельным. Затем на рану наложить асептическую повязку, исправить или заменить "сбившуюся" повязку
Слайд 32
Лечение травматического шока
При переломах костей, повреждениях
магистральных сосудов и крупных нервов производится тщательная иммобилизация транспортными
шинами, исправляются неправильно наложенные шины, импровизированные шины при необходимости заменяются табельными.
Предварительно производятся инъекции анальгетиков и седативных средств: пантопон или промедол (1-2 мл 2% р-ра), димедрол (2 мл 2% р-ра), внутримышечно или внутривенно медленно, используются аутоаналгететеры "Трингал". При отсутствии противопоказаний (проникающее ранение и закрытая травма живота) следует давать горячее питье
Слайд 33
Лечение травматического шока
Раненых с признаками шока
после оказания им помощи в указанном объеме нужно немедленно
направлять на мпп в реанимационное отделение. Транспорт для транспортировки должен быть максимально щадящим, а сроки доставки - предельно короткими
Слайд 34
Лечение травматического шока
Специализированная помощь при шоке
осуществляется в отделениях реанимации и интенсивной терапии.
Слайд 35
Лечение травматического шока
Все раненые с признаками
шока на мпп в процессе медицинской сортировки распределяются на
три группы.
Первая - раненые, которые одновременно нуждаются в энергичной противошоковой терапии и в экстренных (по жизненным показаниям) оперативных вмешательствах. У раненых этой группы симптомы шока и тяжесть состояния обычно определяются повреждением внутренних органов и внутренним кровотечением. Чаще всего эту группу составляют раненые с повреждениями органов груди, живота, таза, магистральных сосудов и с разрушением (отрывами) конечностей.
Слайд 36
Лечение травматического шока
У раненых этой группы
противошоковые мероприятия должны быть направлены лишь на устранение критической
степени расстройств дыхания (при необходимости - аппаратная ИВЛ) и кровообращения, без чего эвакуация на следующий этап может закончиться смертью в пути. Их после быстрого оказания самого необходимого противошокового и реанимационного пособия нужно незамедлительно эвакуировать в омедб
Слайд 37
Лечение травматического шока
Вторую группу составляют раненые,
у которых шок возник в результате повреждений, не требующих
неотложных оперативных вмешательств или вообще оперативного лечения. К таким повреждениям относятся огнестрельные и неогнестрельные (открытые и закрытые) переломы костей конечностей, без признаков повреждений магистральных сосудов и кровотечений. При массовом поступлении и затруднении с транспортом раненых этой группы, после оказания им в сортировочной палатке или в перевязочной необходимой противошоковой помощи, вынужденно придется эвакуировать в омедб во вторую очередь
Слайд 38
Лечение травматического шока
В третью группу следует
отнести пострадавших в терминальном состоянии, у которых имеются ранения,
явно не совместимые с жизнью. Такие раненые нуждаются в минимальной помощи, облегчаю щей страдания.
Помощь раненым в зависимости от сортировочной группы, должна быть оказана непосредственно на сортировочной площадке, в сортировочной палатке, или, чаще, в перевязочной
Слайд 39
Лечение травматического шока
При шоке первая помощь
тем эффективней, чем раньше она оказана. Она должна быть
направлена на устранение причин шока (снятие или уменьшение болей, остановка кровотечения, проведение мероприятий, обеспечивающих улучшение дыхания и сердечной деятельности и предупреждающих общее охлаждение)
Слайд 40
Лечение травматического шока
В комплексе профилактических и
лечебных противошоковых мероприятий важное значение имеет устранение боли, отрицательных
рефлекторных реакций и неблагоприятного психического напряжения. С этой целью применяются анальгетики, нейролептики, новокаиновые блокады и щадящая иммобилизация и транспортировка.
Уменьшение болей достигается приданием больному или поврежденной конечности положения, при котором меньше условий для усиления болей, поведением надежной иммобилизации поврежденной части тела, дачей обезболивающих.
Слайд 41
Лечение травматического шока
По возможности
следует обеспечить доступное неспециалисту обезболивание — побрызгать «заморозкой» или
приложить к ране холод (пузырь со льдом или холодную воду), дать 1—2 таблетки любого из имеющихся под рукой ненаркотических анальгетиков типа анальгина, аспирина, кеторолака (при условии, что у больного на них нет аллергии) или, что лучше, сделать инъекцию ненаркотического анальгетика. Предпочтительно давать ненаркотический анальгетик помощнее.
При этом не следует использовать морфин (он сильно снижает артериальное давление и сильно угнетает дыхание, сильнее других наркотиков вызывает сонливость и заторможенность)
Слайд 42
Лечение травматического шока
По возможности следует обеспечить
доступное неспециалисту снятие нервно—психического стресса (который тоже усугубляет шок):
дачу 1—2 таблеток любого имеющегося бензодиазепинового транквилизатора или 40—50 капель корвалола, валокордина, или небольшого количества крепкого спиртного напитка
Слайд 43
Лечение травматического шока
Инфузионную терапию с целью
восполнения ОЦК на мпп нужно проводить по строгим показаниям.
Она предназначена, главным образом, при гипотонии, обусловленной наружной кровопотерей, и только после остановки кровотечения, хотя бы и временной. Именно для таких раненых целесообразно использовать те небольшие запасы крови, которыми располагает мпп. В качестве плазмозаменителей используют полиглюкин, лактасол, физиологический раствор хлористого натрия, 10% р-р глюкозы
Слайд 45
Лечение травматического шока
- Проведение новокаиновых блокад
по А.В.Вишневскому (шейная вагосимпатическая, поясничная паранефральная, футлярная при поражении
конечности),
- В/в или в/а вливания крови, плазмы крови, альбумина, противошоковых жидкостей, реополиглюкин,
- Введение сердечно - сосудистых средств (строфантин, корглюкон), в тяжелых случаях показаны адреномиметические средства (эфедрин, мезатон, норадреналин) и глюкокортикоиды
Слайд 46
Лечение травматического шока
- Ингаляции увлажненного кислорода,
инъекции лобелина, в тяжелых случаях – искусственная вентиляция легких
с помощью респираторов или интубация трахеи.
- Введение витаминов, особенно аскорбиновой кислоты и витамина В¹, хлорида кальция,
- Введение противостолбнячной сыворотки и анатоксина, антибиотиков.
- Проведение нейролептанальгезии
Слайд 47
Профилактика шока
ПРОФИЛАКТИКА травматического шока:
Воздержаться от оперативного
вмешательства (только по жизненным показаниям).
Хорошая иммобилизация при переломах.
Хорошая анальгезия,
седативные препараты.
Слайд 48
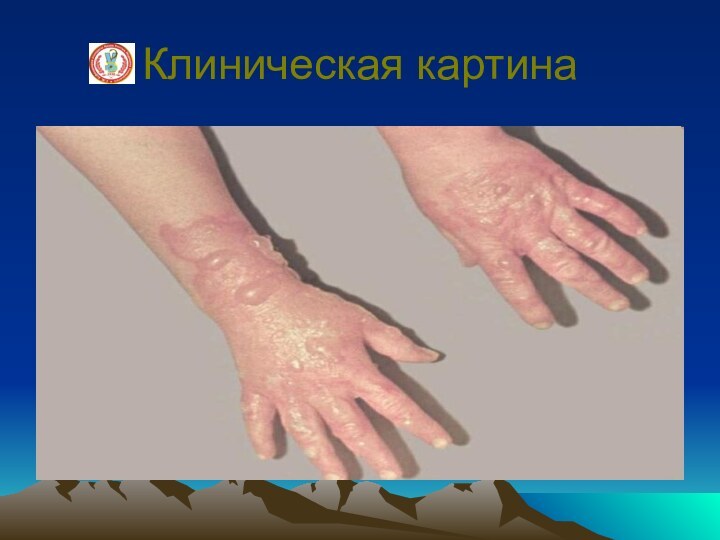
Ожоговый шок
Ожоговый шок -
клинический синдром, возникающий при глубоких ожогах, занимающих у взрослых
более 15% поверхности тела, а у детей от 5—10%. Он представляет собой разновидность травматического шока и развивается при воздействии на кожу , дыхательные пути огня во время взрывов, пожаров.
Слайд 50
Ожоговый шок
В течении ожоговой болезни выделяют
4 периода: I — ожоговый шок; II — острая
ожоговая токсемия; III — септикотоксемия; IV—реконвалесценции.
Ожоговый шок является первой стадией ожоговой болезни. На тяжесть шока ре- шающее влияние оказывает общая площадь ожога, глубина поражения. Так ожоговый шок развивается при площади глубокого ожога равной 9-10% поверхности тела
Слайд 52
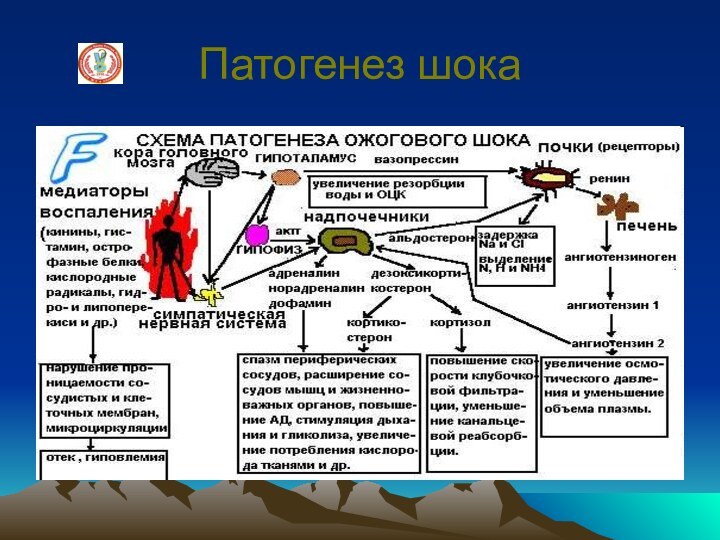
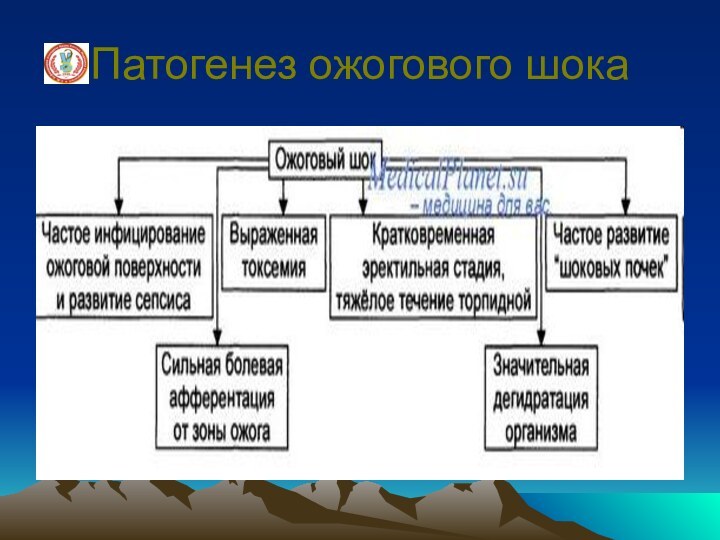
Ожоговый шок
В патогенезе играют нервно
- болевые влияния. В основе патогенеза лежат боль и
перераздражение ц.н.с., большая плазмопотеря, сгущение крови, образование токсических, биологически активных веществ в зоне ожогового некроза, что ведет к острым тяжелым расстройствам центральной и регионарной гемодинамики, микроциркуляции, нарушениям кислотно-щелочного состояния и водно-солевого равновесия
Слайд 54
Ожоговый шок
С первых часов развивается острая
сосудистая недостаточность. Генерализованный спазм периферических артерий способствует сохранению функций
органов и систем, в ближайшие 1-2 часа начинается снижение ОЦК, нарастающее на протяжении 2 суток, из - за плазмопотери (до 3 г/сут. белка), гиперкоагуляция, приводящая к тромбозам. Олигурия связана со спазмом артерий
Слайд 55
Ожоговый шок
В течении ожогового шока наблюдается,
как и при травматическом шоке, развитие вначале эректильной, а
затем торпидной фазы шока, а также различаются 4 степени тяжести в зависимости от обширности ожогов
Слайд 56
Ожоговый шок
I (легкая) степень возникает при
поверхностных ожогах, занимающих до 20% поверхности тела, или при
глубоких ожогах, площадь которых составляет до 10% поверхности тела. Сознание пострадавшего сохранено, отмечаются бледность кожного покрова, мышечная дрожь, изредка тошнота, рвота. Тахикардия умеренная, АД не снижено, ОЦК понижен на 10%. Большинство пострадавших этой группы удается вывести из шока к концу первых суток
Слайд 57
Ожоговый шок
Ожоговый шок средней тяжести (II
степень) характерен при ожогах 20—40% поверхности тела, когда глубокие
ожоги составляют не более 20%. Он характеризуется возбуждением, сменяющимся заторможенностью. Сознание сохранено. Кожа в области ожога бледная, сухая, холодная. Больного беспокоят озноб, жажда, тошнота, часто рвота. Дыхание учащено, АД снижено, ОЦК понижен на 10—20%. Функция почек нарушается, отмечается олигурия, на 2-е сутки в крови повышается уровень остаточного азота до 41,3—44,1 ммоль/л, часто возникают гематурия и альбуминурия. Большинство пострадавших удается вывести из состояния шока в течение 2 суток.
Слайд 59
Ожоговый шок
Тяжелый (Ill степень) развивается при
обширных ожогах, захватывающих 40—60% поверхности тела (глубокий ожог не
более 40%). Состояние крайне тяжелое, сознание спутанное, пострадавший заторможен. Кожный покров бледно-серого цвета, холодный. Отмечаются выраженная жажда, частая рвота, мышечные судороги, одышка, цианоз, тахикардия до 120—130 ударов в 1 мин, ОЦК снижен на 20—30%. Существенно страдает функция почек, развивается олигурия, а у больных старше 50 лет — анурия. Количество остаточного азота в крови возрастает до 50,7—56,4 ммоль/л. Борьба с шоком этой группы пострадавших очень трудна и далеко не всегда эффективна
Слайд 60
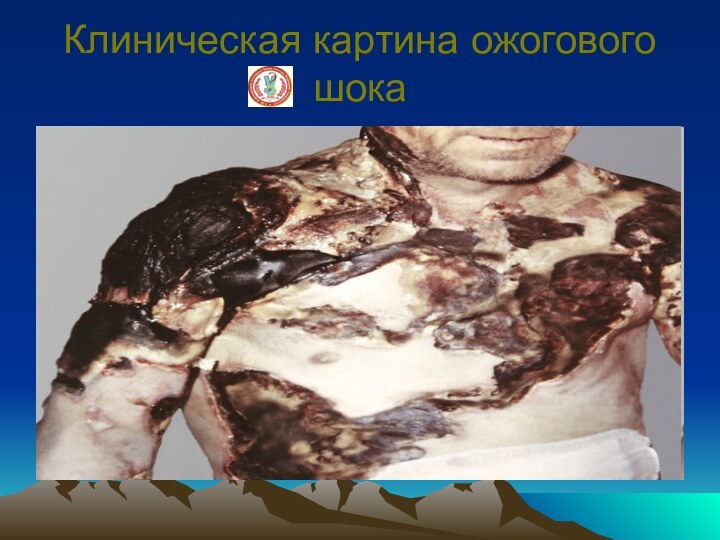
Клиническая картина ожогового шока
Слайд 61
Ожоговый шок
Крайне тяжелый (IV степень)
наблюдается у пострадавших с ожогами, занимающими свыше 60% поверхности
тела (из них глубокие ожоги — не менее 40%). Состояние крайне тяжелое, сознание спутанное или отсутствует. Кожный покров бледный с мраморным оттенком. Температура тела снижена. Пульс нитевидный, АД ниже 100 мм рт.ст. Наблюдается выраженная одышка, в легких выслушиваются влажные хрипы. Больных мучит жажда, частая рвота типа кофейной гущи, развивается парез желудочно-кишечного тракта, нарастает метаболический ацидоз. Резко нарушается функция почек с развитием анурии, постоянной гематурии, альбуминурии, гемоглобинурии. Количество остаточного азота крови с первых часов более 60,0 ммоль/л. ОЦК снижен на 20—40%. Большинство пострадавших погибает в первые сутки, а остальные — в ближайшие дни. Благоприятный исход наблюдается крайне редко
Слайд 62
Ожоговый шок
Ожоговый шок характеризуется своеобразной клинической
картиной: в первые часы после травмы больной возбужден, неадекватно
оценивает свое состояние, затем возбуждение сменяется заторможенностью и адинамией, развивается гиповолемия, степень которой зависит от тяжести ожога
Слайд 63
Ожоговый шок
При более глубоких ожогах объем
цирку
лирующей крови уменьшается вследствие как депонирования крови,
так и ее гемолиза. Для клинической картины ожогового шока характерны бледность кожных покровов, уменьшение выделения мочи вплоть до анурии, жажда, тошнота, артериальное давление однако меняется только при тяжелых степенях ожогового шока
Слайд 64
Лечение ожогового шока
ЛЕЧЕНИЕ такое же, как
и травматического шока, с наложением асептических повязок на ожоговую
поверхность.
Слайд 66
Лечение ожогового шока
Противошоковая терапия включает
комплекс мероприятий, имеющих целью купирование болевого синдрома и снятие
эмоционального напряжения, восстановление эффективной гемодинамики, нормализацию внешнего дыхания и газообмена, устранение ацидоза, профилактику и лечение нарушений функции почек, коррекцию нарушений водно-электролитного баланса, восполнение белкового дефицита и устранение нарастающей интоксикации и метаболических расстройств. Из общих мероприятий при лечении ожогового шока рекомендуется согревание больного. Если нет рвоты, необходимо дать пить горячий сладкий чай или кофе, щелочные минеральные воды или простой соляно-щелочной раствор (1-2 г питьевой соды и 3-4 г поваренной соли на 1 л воды)
Слайд 67
Лечение ожогового шока
Пострадавшие с тяжелыми ожогами
и подозрением на ожоговый шок должны быть экстренно госпитализированы
в реанимационное отделение ожогового центра. Лечение начинают во время транспортировки на догоспитальном этапе и продолжают в стационаре. Ожоговые поверхности закрывают асептическими бинтовыми или контурными сухими или влажно-высыхающими повязками, пропитанными растворами антисептиков
Слайд 69
Лечение ожогового шока
Больного согревают, укрывая его
одеялами. Не рекомендуется контактное согревание грелками. При отсутствии рвоты
пострадавшего поят минеральной водой, щелочно-солевым раствором (1/2 чайной ложки гидрокарбоната натрия и 1 чайная ложка хлорида натрия на 1 л воды). Прием большого количества бессолевых жидкостей может привести к так называемому водному отравлению
Слайд 70
Лечение ожогового шока
Противошоковую терапию начинают с
обезболивания наркотическими и ненаркотическими анальгетиками в сочетании с антигистаминными
препаратами (2 мл 50% раствора анальгина, 1—2 мл 2% раствора промедола, 1—2 мл 1% раствора димедрола и др.). Хороший обезболивающий и седативный эффект дает нейролептаналгезия: дроперидол (0,25% раствор, по 1—5 мл) в сочетании с фентанилом (0,005% раствор, по 1—2 мл)
Слайд 71
Лечение ожогового шока
Уже во время транспортировки
можно эффективно применять масочный наркоз с закисью азота, фторотаном
и внутривенное введение барбитуратов (гексенала, тиопентал-натрия). В стационаре производят новокаиновые блокады, оказывающие не только обезболивающее действие, но и благотворно влияющие на вегетативные и трофические функции нервной системы
Слайд 72
Лечение ожогового шока
Для нормализации внешнего дыхания
больному придают полусидячее положение, через носовой катетер осуществляют ингаляцию
кислорода, вводят бронхолитические препараты (эуфиллин, эфедрин и др.). Если ожоговый струп в виде панциря охватывает и сдавливает грудную клетку, то для улучшения дыхания продольными разрезами производят декомпрессионную некротомию
Слайд 73
Лечение ожогового шока
Инфузионная терапия является основным
методом коррекции нарушенного гомеостаза. Объем и характер переливаемых жидкостей,
темп и последовательность введения определяются клиническими и лабораторными показателями, главными из которых являются ОЦК, гематокрит, кислотно-щелочное состояние, содержание электролитов в плазме, суммарные критерии функции почек, состояние центральной гемодинамики, микроциркуляторные расстройства
Слайд 74
Лечение ожогового шока
Точное установление этих показателей
на начальных этапах лечения не всегда возможно, поэтому в
первые 6—8 ч лечения объем вливаемых жидкостей рассчитывают по правилу «двойного нуля» (прибавляют к площади ожога, выраженной в процентах, два нуля; не менее половины полученного объема составляют кристаллоиды). Например, при ожоговом шоке с поражением 20% поверхности тела нужно перелить 2000 мл жидкости, в т.ч. 500 мл 5% раствора глюкозы, 300 мл изотонического раствора хлорида натрия, 200 мл 4% раствора гидрокарбоната натрия, 500 мл полиглюкина, 500 мл желатиноля
Слайд 75
Лечение ожогового шока
Для борьбы с гиповолемией
и гипопротеинемией широко применяют нативные коллоидные растворы (нативную, сухую
и свежезамороженную плазму крови, протеин, альбумин). При развитии олигурии или анурии показано введение осмотических диуретиков (маннита, мочевины, 40% раствора глюкозы), назначаемых только после полного восполнения ОЦК. Снижению ожоговой токсемии способствует переливание низкомолекулярных декстранов (реополиглюкина, реоглюмана, рондекса) и препаратов на основе поливинилпирролидона (гемодеза, неогемодеза, неокомпенсана, полидеза)
Слайд 76
Лечение ожогового шока
Реополиглюкин улучшает микроциркуляцию, благодаря
дезагрегации эритроцитов, ликвидации стаза в прекапиллярной и капиллярной сети,
что особенно важно на фоне гемоконцентрации и повышения вязкости крови. Критериями адекватности инфузионной терапии являются центральное венозное давление в пределах 70—150 мм вод.ст., почасовой диурез 1,5—2,0 мл/кг/ч, гематокрит 38—42%
Слайд 77
Лечение ожогового шока
Для восполнения энергетических потерь
и коррекции обменных процессов вводят 10—20% растворы глюкозы, гидролизаты
белков (раствор гидролизина, гидролизат казеина), аминокислотные смеси (полиамин, аминон, аминосол), кокарбоксилазу (100—200 мг в сутки). ДТФ (1—2 мл 1% раствора в сутки), витамины группы В, аскорбиновую кислоту.
Коррекцию кислотно-щелочного состояния устранение ацидоза проводят вливаниями щелочных растворов: 4% раствора гидрокарбоната натрия, трисамина, лактасола и др.
Слайд 78
Лечение ожогового шока
Профилактика и лечение сердечно-сосудистых
нарушений при ожоговом шоке заключается во введении сердечных гликозидов
(коргликона, дигоксина), аналептиков (кордиамина, сульфо-камфокаина).
Слайд 79
Лечение ожогового шока
Количество, темп и
последовательность инфузий определяются клиническим течением шока. При тяжелом шоке
инфузию начинают со струйного введения 500 мл за 1—2 мин, в дальнейшем переходят к капельному вливанию, регулируя его в зависимости от ЦВД, почасового диуреза и др. В среднем на каждого тяжелообожженного расходуется около 6 л жидкостей, причем в первые 8 ч противошоковой терапии больной должен получить половину суточного объема
Слайд 80
Лечение ожогового шока
На 2-е сутки пострадавшему
вводят примерно половину объема жидкостей, полученного им в первый
день. Нередко инфузионная терапия проводится на фоне дробной гепаринизации (до 20 000 ЕД в сутки) под контролем свертывающей системы крови.
Слайд 81
Лечение ожогового шока
Профилактику инфекционных осложнений начинают
как можно раньше. Она включает профилактику столбняка по обычной
схеме и массивную парентеральную терапию антибиотиками широкого спектра действия