- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Методы диагностики плода
Содержание
- 2. ИНСТРУМЕНТАЛЬНЫЕ НЕИНВАЗИВНЫЕ МЕТОДЫДИАГНОСТИКИ: УЗИДопплерография, КардиотокографияОпределение биофизического профиля плода.
- 3. ИНСТРУМЕНТАЛЬНЫЕ ИНВАЗИВНЫЕ МЕТОДЫДИАГНОСТИКИ: АмниоскопияХорионбиопсияАмниоцентезКордоцентез.
- 4. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ Ультразвуковое исследование (эхография, сканирование) —
- 5. В основе ультразвуковой диагностики лежит обратный пьезоэлектрический
- 6. ЦЕЛЬ УЗИ Основные задачи эхографии в акушерстве: ·
- 7. Задачи УЗИ в I триместре беременности: ·
- 8. Задачи УЗИ во II триместре беременности: ·
- 9. Задачи УЗИ в III триместре беременности: ·
- 10. Рис. 11-2. Фетометрия. б —
- 11. ДОППЛЕРОГРАФИЯ В последние годы допплерография, наряду с
- 12. ЦЕЛЬНаибольшую практическую ценность во время беременности имеют исследования маточноплацентарного
- 13. ПОКАЗАНИЯОсновные показания для допплеровского исследования кровотока в
- 14. Рис. 11-5. Спектр скоростей кровотока. а — в маточной артерии; б — в спиральных артериях.
- 15. АЛЬТЕРНАТИВНЫЕ МЕТОДЫ Новый метод, основанный на эффекте
- 16. КАРДИОТОКОГРАФИЯ Показатели сердечной деятельности наиболее точно характеризуют
- 17. ЦЕЛЬЦель кардиомониторного наблюдения — своевременная диагностика нарушения
- 18. ПОКАЗАНИЯПоказания к КТГ во время беременности —
- 19. МЕТОДИКАРазличают непрямую (наружную) и прямую (внутреннюю) КТГ.
- 20. Рис. 11-10. Базальная частота сердечных сокращений.
- 21. ОПРЕДЕЛЕНИЕ БИОФИЗИЧЕСКОГО ПРОФИЛЯ ПЛОДА В настоящее время
- 22. Понятие «биофизический профиль плода» включает в себя
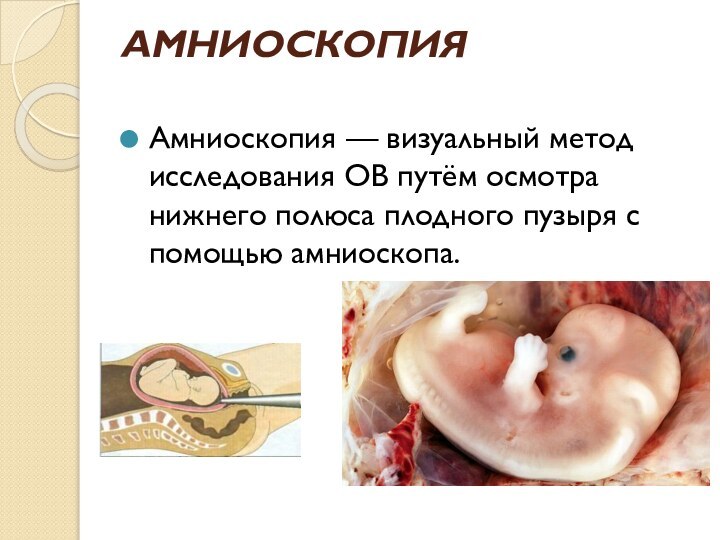
- 23. АМНИОСКОПИЯ Амниоскопия — визуальный метод исследования ОВ путём осмотра нижнего полюса плодного пузыря с помощью амниоскопа.
- 24. ПОКАЗАНИЯ Хроническая гипоксия плодаПеренашивание беременностиПРОТИВОПОКАЗАНИЯКольпитЦервицитПредлежание плацентыТазовое предлежание плода.
- 25. МЕТОДИКАПеред амниоскопией беременную укладывают в гинекологическое кресло
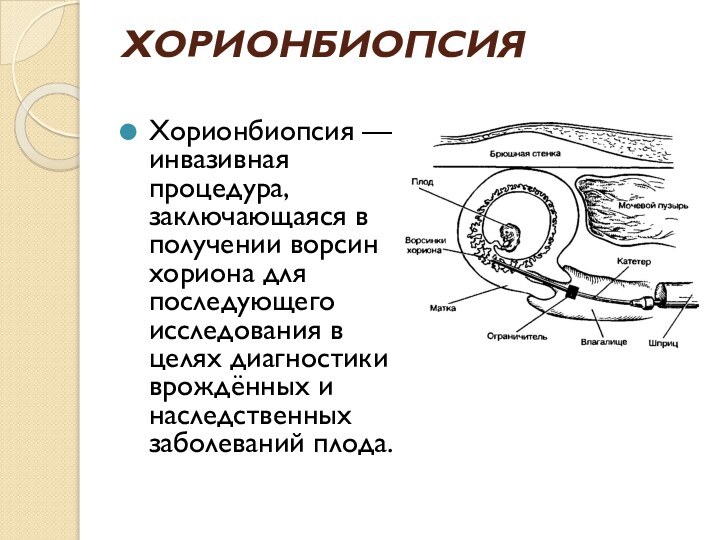
- 26. ХОРИОНБИОПСИЯ Хорионбиопсия — инвазивная процедура, заключающаяся в
- 27. КЛАССИФИКАЦИЯПо технике доступа: · трансабдоминальная;
- 28. ПОКАЗАНИЯ· Возраст беременной 35 лет и старше.
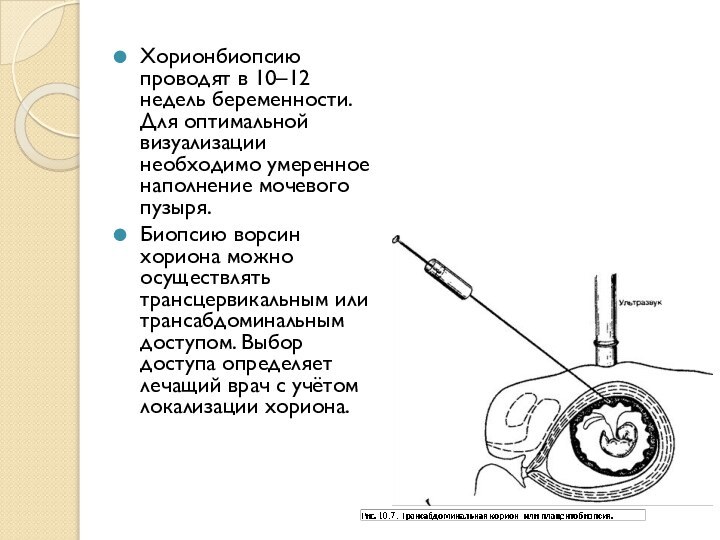
- 29. Хорионбиопсию проводят в 10–12 недель беременности. Для
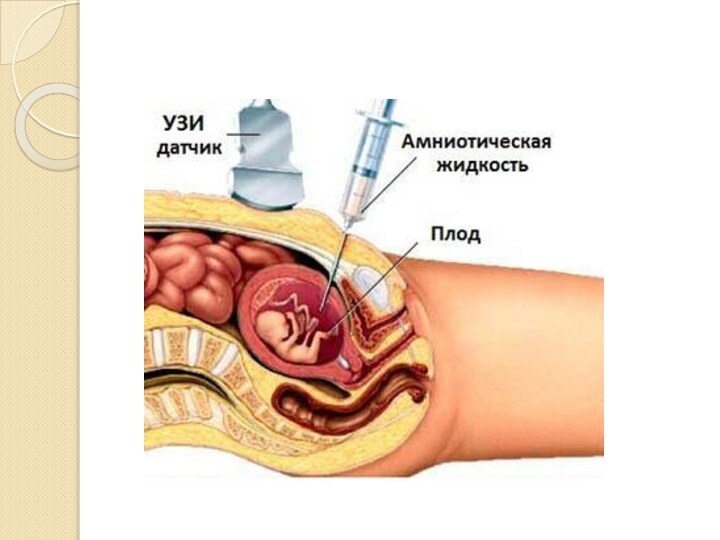
- 30. АМНИОЦЕНТЕЗ Амниоцентез — инвазивная процедура, заключающаяся в
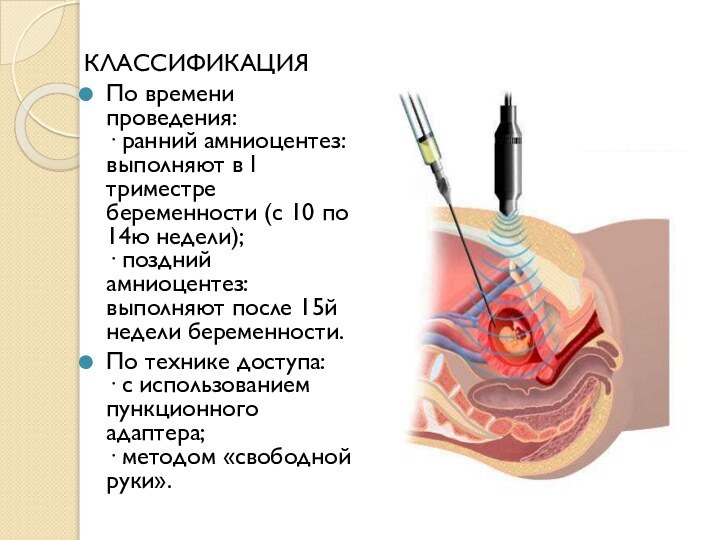
- 31. КЛАССИФИКАЦИЯПо времени проведения: · ранний амниоцентез: выполняют
- 32. ПОКАЗАНИЯ· Пренатальная диагностика врождённых и наследственных заболеваний.
- 33. ТЕХНИКА ОПЕРАЦИИПод контролем УЗИ выбирают место пункции.
- 35. КОРДОЦЕНТЕЗ -это исследование пуповинной крови плода, которая
- 36. КЛАССИФИКАЦИЯПо технике доступа: · с использованием пункционного
- 37. ПОКАЗАНИЯ· Пренатальная диагностика врождённых и наследственных заболеваний.
- 38. Скачать презентацию
- 39. Похожие презентации
ИНСТРУМЕНТАЛЬНЫЕ НЕИНВАЗИВНЫЕ МЕТОДЫДИАГНОСТИКИ: УЗИДопплерография, КардиотокографияОпределение биофизического профиля плода.























Слайд 2
ИНСТРУМЕНТАЛЬНЫЕ НЕИНВАЗИВНЫЕ МЕТОДЫДИАГНОСТИКИ:
УЗИ
Допплерография,
Кардиотокография
Определение биофизического профиля плода.
Слайд 3
ИНСТРУМЕНТАЛЬНЫЕ ИНВАЗИВНЫЕ МЕТОДЫДИАГНОСТИКИ:
Амниоскопия
Хорионбиопсия
Амниоцентез
Кордоцентез.
Слайд 4
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
Ультразвуковое исследование (эхография, сканирование) — единственный высокоинформативный,
Слайд 5 В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект.
Ультразвуковые волны, поразному отражаясь от органов и тканевых структур,
улавливаются приёмником, расположенным внутри датчика, и преобразуются в электрические импульсы. Данные импульсы воспроизводятся на экране пропорционально расстоянию от датчика до соответствующей структуры.В акушерстве наибольшее распространение получили два основные метода: трансабдоминальное и трансвагинальное сканирование. При трансабдоминальном сканировании применяют датчики (линейные, конвексные) с частотой 3,5 и 5,0 мГц, при трансвагинальном — секторальные датчики с частотой 6,5 мГц и выше. Использование трансвагинальных датчиков позволяет в более ранние сроки установить факт беременности, с большей точностью изучить развитие плодного яйца (эмбриона и экстраэмбриональных структур), уже с I триместра диагностировать большинство грубых аномалий развития эмбриона/плода.
Слайд 6
ЦЕЛЬ УЗИ
Основные задачи эхографии в акушерстве:
· установление факта беременности,
наблюдение за её течением; · определение числа плодных яиц; · эмбриометрия
и фетометрия; · диагностика аномалий развития плода; · оценка функционального состояния плода; · плацентография; · осуществление контроля при проведении инвазивных исследований [биопсии хориона, амниоцентеза, кордоцентеза, внутриутробной хирургии (фетохирургии)].
Слайд 7
Задачи УЗИ в I триместре беременности:
· установление маточной
беременности на основании визуализации плодного яйца в полости матки; ·
исключение внематочной беременности; · диагностика многоплодной беременности, типа плацентации (бихориальная, монохориальная); · оценка роста плодного яйца (средний внутренний диаметр плодного яйца, КТР эмбриона/плода); · оценка жизнедеятельности эмбриона (сердечной деятельности, двигательной активности); · исследование анатомии эмбриона/плода, выявление эхомаркёров хромосомной патологии; · изучение экстраэмбриональных структур (желточного мешка, амниона, хориона, пуповины); · диагностика осложнений беременности (угрожающий аборт, начавшийся аборт, полный аборт, пузырный занос); · диагностика патологии гениталий (миом матки, аномалий строения матки, внутриматочной патологии, образований яичников).
Слайд 8
Задачи УЗИ во II триместре беременности:
· оценка роста
плода; · диагностика пороков развития; · исследование маркёров хромосомной патологии; · диагностика
ранних форм ЗРП; · оценка локализации, толщины и структуры плаценты; · определение количества ОВ.
Слайд 9
Задачи УЗИ в III триместре беременности:
· диагностика пороков
развития с поздней манифестацией; · определение ЗРП; · оценка функционального состояния
плода (оценка двигательной и дыхательной активности, допплерометрия кровотока в системе «мать–плацента–плод»).
Слайд 10
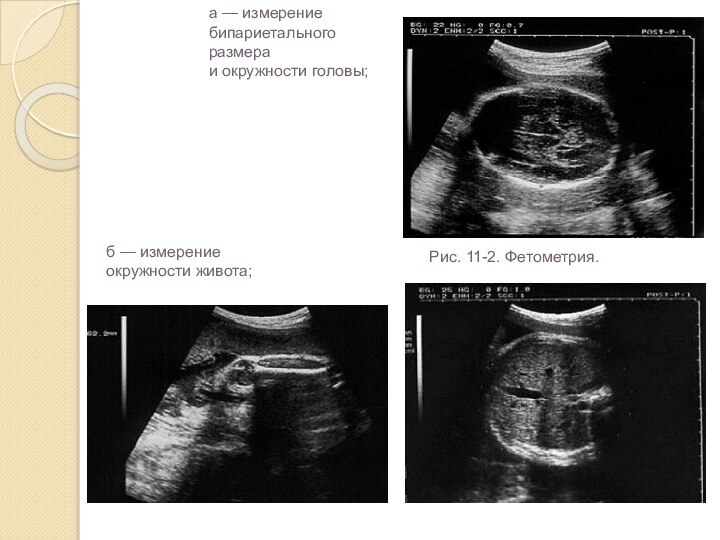
Рис. 11-2. Фетометрия.
б — измерение
окружности живота;
а — измерение бипариетального размера
и окружности головы;
Слайд 11
ДОППЛЕРОГРАФИЯ
В последние годы допплерография, наряду с кардиотокографией (КТГ),
стала одним из ведущих методов исследования в акушерстве, так
как позволяет оценить функциональное состояне плода.
Слайд 12
ЦЕЛЬ
Наибольшую практическую ценность во время беременности имеют исследования маточноплацентарного кровотока
в маточных артериях, их ветвях (спиральные артерии) и в
артерии пуповины; а также плодовой гемодинамики в аорте и церебральных сосудах плода. В настоящее время важный метод диагностики — исследование венозного кровотока у плода в венозном протоке.
Слайд 13
ПОКАЗАНИЯ
Основные показания для допплеровского исследования кровотока в системе
«мать–плацента–плод» — экстрагенитальные заболевания и осложнения беременности: гипертоническая болезнь,
гипотония, заболевания почек, коллагенозы, сосудистые заболевания, СД, гестоз, задержка роста или перенашивание плода, маловодие, многоводие, многоплодие, резуссенсибилизация.МЕТОДИКА ИССЛЕДОВАНИЯ И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
При проведении допплерометрии в акушерской практике используют фильтры частотой 100–150 Гц. Получение качественных кривых скоростей кровотока обеспечивается при угле инсонации 30–45° (не более 60°).
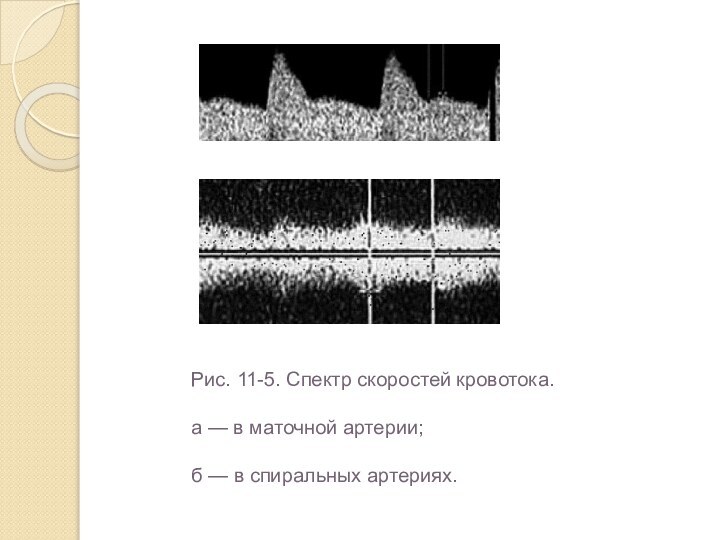
Кровоток в маточных артериях характеризуется наличием двухфазных кривых с высокой диастолической скоростью (рис. 11-5, а); в спиральных артериях — низкой пульсацией и высокой диастолической скоростью (рис. 11-5, б).
Визуализация кровотока в спиральных артериях возможна уже с 6 нед беременности.
Слайд 15
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Новый метод, основанный на эффекте Допплера, —
цветовое допплеровское картирование (ЦДК) — совмещение двухмерной эхоимпульсной и
цветовой информации о скоростях потоков крови в исследуемых органах. Благодаря высокой разрешающей способности приборов возможно визуализировать и идентифицировать мельчайшие сосуды микроциркуляторного русла. Это делает метод незаменимым в диагностике сосудистой патологии, в частности для выявления ретроплацентарного кровотечения; сосудистых изменений в плаценте (ангиома) и их анастомозов, приводящих к обратной артериальной перфузии у близнецов; обвития пуповины. Кроме того, с помощью ЦДК возможно оценить пороки развития сердца и внутрисердечные шунты, идентифицировать анатомические особенности сосудов малого калибра (почечные артерии, виллизиев круг в головном мозге плода), исследовать кровоток в ветвях маточной артерии (вплоть до спиральных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве.
Слайд 16
КАРДИОТОКОГРАФИЯ
Показатели сердечной деятельности наиболее точно характеризуют функциональное состояние
плода в анте и интранатальном периодах. Мониторный контроль за
сердечной деятельностью плода осуществляется с помощью специально предназначенных для этих целей приборов — кардиотокографов).
Слайд 17
ЦЕЛЬ
Цель кардиомониторного наблюдения — своевременная диагностика нарушения функционального
состояния плода. Это позволяет выбрать адекватную тактику лечебных мероприятий,
а также оптимальные срок и метод родоразрешения.
Слайд 18
ПОКАЗАНИЯ
Показания к КТГ во время беременности — наличие
факторов риска гипоксии плода: гестоза, гипертонической болезни, СД, анемии,
изоиммунизации, переношенной беременности, многоплодной беременности, ЗРП, маловодия, отягощённого акушерского анамнеза (перинатальные потери), снижения двигательной активности плода, гемодинамических нарушений в системе «мать–плацента–плод» по данным допплерометрии. Во время родовпроведение непрерывного кардиомониторирования плода показано всем роженицам.
Слайд 19
МЕТОДИКА
Различают непрямую (наружную) и прямую (внутреннюю) КТГ. Во
время беременности используется только непрямая КТГ; в настоящее время
её применение наиболее распространено и в родах.При непрямой кардиотографии наружный ультразвуковой датчик помещают на переднюю брюшную стенку матери в месте наилучшей слышимости сердечных тонов плода. На поверхность датчика наносят слой специального геля для обеспечения оптимального контакта с кожей. Наружный тензометрический датчик накладывают в области дна матки, на его поверхность гель не наносят. Пациентка с помощью специального устройства для регистрации шевелений плода самостоятельно отмечает каждый эпизод шевеления.
Слайд 20
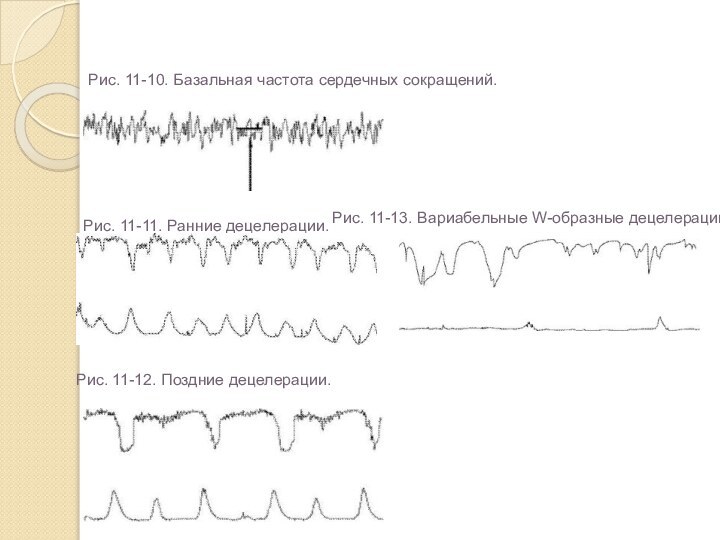
Рис. 11-10. Базальная частота сердечных сокращений.
Рис.
11-11. Ранние децелерации.
Рис. 11-12. Поздние децелерации.
Рис.
11-13. Вариабельные W-образные децелерации.
Слайд 21
ОПРЕДЕЛЕНИЕ БИОФИЗИЧЕСКОГО ПРОФИЛЯ ПЛОДА
В настоящее время для оценки
внутриутробного состояния плода используется так называемый биофизический профиль плода.
Определение биофизического профиля плода для получения объективной информации возможно уже с начала III триместра беременности.Слайд 22 Понятие «биофизический профиль плода» включает в себя данные
нестрессового теста (при КТГ) и показатели, определяемые при ультразвуковом
сканировании: дыхательные движения плода, двигательная активность, тонус плода, объём ОВ, степень зрелости плаценты. Каждый параметр оценивают в баллах от 0 (патология) до 2 (норма).
Слайд 23
АМНИОСКОПИЯ
Амниоскопия — визуальный метод исследования ОВ путём осмотра
нижнего полюса плодного пузыря с помощью амниоскопа.
Слайд 24
ПОКАЗАНИЯ
Хроническая гипоксия плода
Перенашивание беременности
ПРОТИВОПОКАЗАНИЯ
Кольпит
Цервицит
Предлежание плаценты
Тазовое предлежание плода.
Слайд 25
МЕТОДИКА
Перед амниоскопией беременную укладывают в гинекологическое кресло и
производят влагалищное исследование для определения проходимости цервикального канала и
внутреннего зева. При необходимости производят его осторожное пальцевое расширение. В асептических условиях по пальцу или после обнажения шейки матки с помощью зеркал в шеечный канал за внутренний зев вводят тубус с мандреном. Размер тубуса подбирают в зависимости от диаметра цервикального канала (12–20 мм). После извлечения мандрена в тубус направляют свет.Тубус располагают таким образом, чтобы был виден нижний полюс плодного пузыря. Если осмотру мешает слизистая пробка, её осторожно удаляют с помощью тупфера. При амниоскопии обращают внимание на цвет ОВ, наличие примеси крови, мекония, присутствие хлопьев казеозной смазки. При низком расположении плаценты на плодных оболочках видны сосуды.
Слайд 26
ХОРИОНБИОПСИЯ
Хорионбиопсия — инвазивная процедура, заключающаяся в получении ворсин
хориона для последующего исследования в целях диагностики врождённых и
наследственных заболеваний плода.
Слайд 27
КЛАССИФИКАЦИЯ
По технике доступа:
· трансабдоминальная;
· трансцервикальная.
По технике
выполнения (трансабдоминальная хоринбиопсия):
· одноигольная;
· двухигольная.
Слайд 28
ПОКАЗАНИЯ
· Возраст беременной 35 лет и старше.
· Наличие
в семье ребёнка или выявление при предыдущих беременностях плода
с синдромом Дауна или другими хромосомными болезнями. · Наличие в семье ребёнка с множественными ВПР. · Аномалии кариотипа у родителей. · Наличие биохимических и/или ультразвуковых маркёров хромосомных болезней или ВПР у плода. · Определение пола плода при наличии Xсцепленных генных заболеваний.Слайд 29 Хорионбиопсию проводят в 10–12 недель беременности. Для оптимальной
визуализации необходимо умеренное наполнение мочевого пузыря.
Биопсию ворсин хориона можно
осуществлять трансцервикальным или трансабдоминальным доступом. Выбор доступа определяет лечащий врач с учётом локализации хориона.
Слайд 30
АМНИОЦЕНТЕЗ
Амниоцентез — инвазивная процедура, заключающаяся в пункции амниотической
оболочки с целью получения ОВ для последующего лабораторного исследования,
амниоредукции или введения в амниотическую полость лекарственных средств. Амниоцентез можно выполнять в I, II и III триместрах беременности (наиболее оптимально — в 16–20 недель беременности).
Слайд 31
КЛАССИФИКАЦИЯ
По времени проведения:
· ранний амниоцентез: выполняют в I
триместре беременности (с 10 по 14ю недели); · поздний амниоцентез:
выполняют после 15й недели беременности.По технике доступа: · с использованием пункционного адаптера; · методом «свободной руки».
Слайд 32
ПОКАЗАНИЯ
· Пренатальная диагностика врождённых и наследственных заболеваний. Лабораторная
диагностика врождённых и наследственных заболеваний основана на цитогенетическом и молекулярном
анализе амниоцитов. · Амниоредукция (при многоводии). · Интраамниальное введение препаратов для прерывания беременности во II триместре. · Оценка состояния плода во II и III триместрах беременности: степень тяжести гемолитической болезни плода (ГБП), зрелость сурфактантов лёгких, диагностика внутриутробных инфекций. · Фетотерапия. · Фетохирургия.
Слайд 33
ТЕХНИКА ОПЕРАЦИИ
Под контролем УЗИ выбирают место пункции. Пункцию
предпочтительно проводить внеплацентарно, в свободном от петель пуповины наибольшем
кармане АЖ. Если иглу необходимо ввести трансплацентарно, выбирают наиболее тонкий участок плаценты, не имеющий расширенных межворсинковых пространств. Амниоцентез проводят с помощью игл, имеющих диаметр 18–22G. Технически амниоцентез производят методом «свободной руки» или с использованием пункционного адаптера, помещённого на конвексный абдоминальный датчик. Его использование позволяет контролировать траекторию движения и глубину погружения пункционной иглы с помощью трассы на экране монитора. Убедившись в том, что игла после пункции расположена в полости плодного пузыря, из неё извлекают мандрен, присоединяют шприц и аспирируют необходимое количество ОВ. После этого в просвет иглы вновь помещают мандрен и удаляют её из полости матки.По окончании процедуры пробу АЖ отправляют для необходимого лабораторного анализа. Объём ОВ, необходимый для цитогенетического анализа, составляет 20–25 мл.
Слайд 35
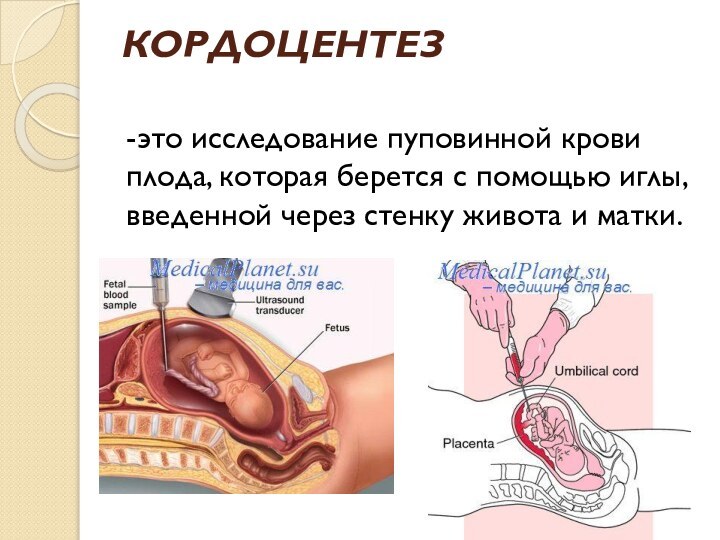
КОРДОЦЕНТЕЗ
-это исследование пуповинной крови плода, которая берется с
помощью иглы, введенной через стенку живота и матки.
Слайд 36
КЛАССИФИКАЦИЯ
По технике доступа:
· с использованием пункционного адаптера. Использование
пункционного адаптера позволяет контролировать траекторию движения и глубину проникновения
пункционной иглы с помощью трассы на экране монитора; · методом «свободной руки».По технике выполнения кордоцентеза: · одноигольная методика; · двухигольная методика.
Слайд 37
ПОКАЗАНИЯ
· Пренатальная диагностика врождённых и наследственных заболеваний. Кордоцентез
— метод выбора получения плодового материала у сенсибилизированных по
эритроцитарным Аг беременных. · Диагностика и оценка степени тяжести заболеваний плода (ГБП, внутриутробных инфекций). · Оценка функционального состояния плода (КОС, биохимические показатели крови, содержание гормонов). · Фетотерапия (инфузии препаратов крови и/или лекарственных средств).ПРОТИВОПОКАЗАНИЯ
· Острый воспалительный процесс или обострение хронического воспалительного процесса любой локализации. · Угрожающее или начавшееся прерывание беременности.





























