Слайд 2
ВНЕЗАПНАЯ ОСТАНОВКА КРОВООБРАЩЕНИЯ
Возникает в результате:
1. Заболеваний сердечно-сосудистой системы
(внезапная сердечная смерть):
коронарная
некоронарная
2. Электротравмы
3. Утопления
4. Удушения
5. Обструкции дыхательных путей
инородными телами
6. Кровоизлияний в головной мозг
Слайд 3
ВНЕЗАПНАЯ ОСТАНОВКА КРОВООБРАЩЕНИЯ
Временные рамки, первоначально используемые для описания
внезапной смерти (ВС), составляли 24 часа.
Сейчас они уменьшены
до 1 часа от времени начала развития клинических симптомов/ухудшения состояния.
Слайд 4
Не модифицируемые ФАКТОРЫ РИСКА
Пожилой и старческий возраст
Мужской пол
Отягощенный
наследственный анамнез по ЗССС
Слайд 5
модифицируемые ФАКТОРЫ РИСКА
Артериальная гипертензия и ГЛЖ.
механизм – гипертрофия
левого желудочка. Риск внезапной смерти растет с увеличением массы
миокарда
Липиды
- связь между высоким уровнем ЛПНП и ОХ и риском внезапной смерти
Физическая активность
- лица с нерегулярной чрезмерной физической активностью
- лица ведущий малоподвижный образ жизни
Слайд 6
модифицируемые ФАКТОРЫ РИСКА
Алкогольная зависимость
тяжелая алкогольная зависимость, наличие запоев
увеличивают риск ВС
умеренные количества алкоголя (30 г этанола/сут) уменьшают
риск ВС
ЧСС и вариабельность ритма
увеличение ЧСС увеличивает риск ВС (уменьшение парасимпатической активности)
Курение
- независимый фактор риска ВКС и развития ИМ
Изменения на ЭКГ
Слайд 7
модифицируемые ФАКТОРЫ РИСКА
Изменения на ЭКГ
связь между депрессией ST
и изменениями зубца Т и ВКС, ВС
удлинение интервала QT
без признаков поражения сердца – прогностически неблагоприятный признак
Генетические предпосылки
- Синдром удлиненного QT,
- Гипертрофическая кардиомиопатия
- Аритмогенная правожелудочковая кардиомиопатия
- Полиморфная желудочковая тахикардия
- Дилатационная кардиомиопатия
Наследуются по моногенному типу
Слайд 8
ПРИЧИНЫ РАЗВИТИЯ
Причиной внезапной смерти чаще всего является фибрилляция
желудочков (ФЖ) 75-80% и желудочковая тахикардия (ЖТ), реже электромеханическая
диссоциация (ЭМД) и асистолия
Остановка кровообращения обычно случается дома (2/3 случаев), у мужчин в возрасте старше 50 лет (3/4 случаев) в течение (8-18 часов)
Слайд 9
Виды остановки кровообращения
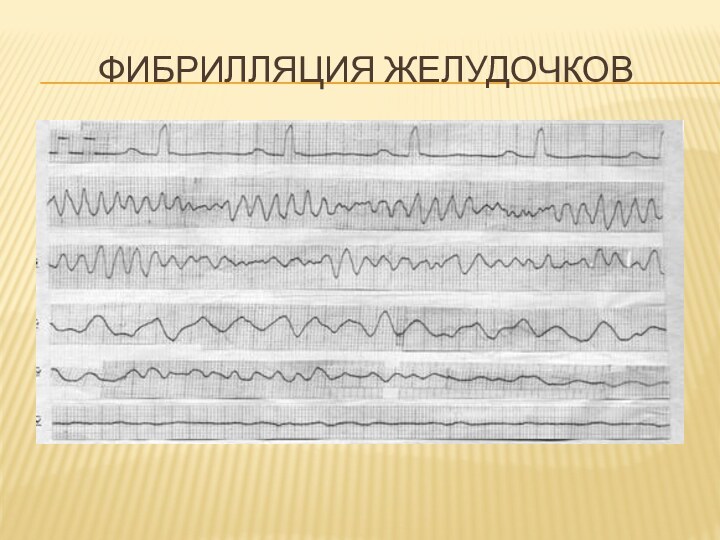
Фибрилляция желудочков - это аритмичные, некоординированные
и неэффективные сокращения отдельных групп мышечных волокон желудочков с
частотой более 300 в 1 мин.
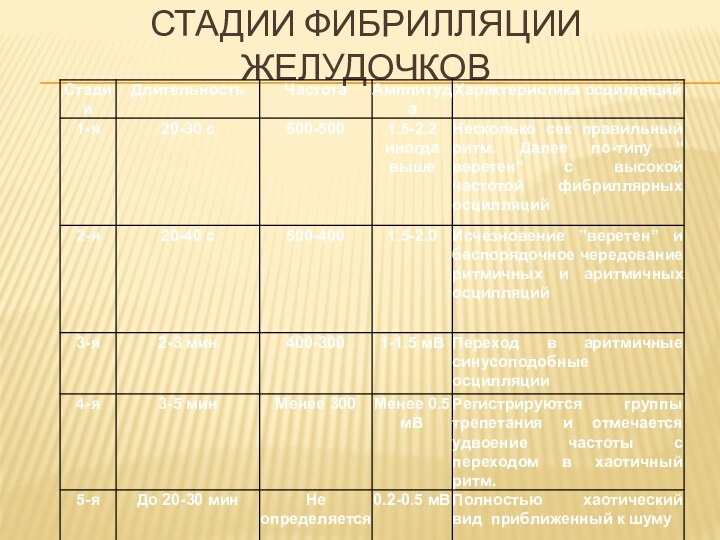
Развитие фибриллярных сокращений желудочков, по сравнению с тахисистолией, характеризуется:
1) возрастанием частоты возбуждения примерно вдвое (с 300 при тахисистолии до 500-600 при ФЖ)
2) полным исчезновением желудочковых комплексов на ЭКГ, которая принимает вид непрерывно следующих друг за другом двухфазных отклонений неравномерной амплитуды;
3) тотальной десинхронизацией миофибриллярных сокращений – «полный функциональный распад и дефрагментация сердца»
Слайд 12
ФЖ - КЛИНИКА
через 15-30 секунд от начала ФЖ
больной теряет сознание
через 40- 50 секунд развиваются характерные судороги
- однократное тоническое сокращение скелетных мышц
расширяются зрачки, достигая максимального размера через 1,5 мин
шумное и частое дыхание прекращается на 2-й минуте клинической смерти
Слайд 13
ФЖ - причины
ИБС. Острая фаза ИМ (первые 2
часа) – электрическая нестабильность миокарда
Гипертрофическая кардиомиопатия – обструкция выходного
тракта
Идиопатическая дилатационная кардиомиопатия
Аритмогенная кардиомиопатия правого желудочка
Специфические кардиомиопатии
Клапанные пороки сердца
Миокардит
Синдром удлинения интервала QT
ТЭЛА
Применение антиаритмических препаратов
Гипокалиемия
Применение психостимуляторов
Электротравма
Прямая стимуляция
Слайд 14
Виды остановки кровообращения
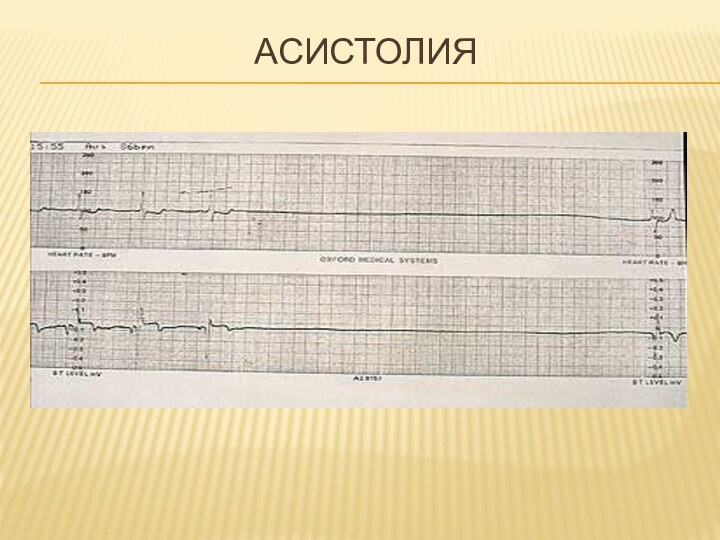
Асистолия – характерно отсутствие сокращений всех
отделов сердца.
Встречается несколько реже
Прогностически неблагоприятна
Может быть исходом ФЖ
Может
быть следствием прогрессирующей брадиаритмии (токсическое воздействие препаратов, ИМ, тяжелая гипотермия, синкопальное утопление)
Асистолия, возникшая на догоспитальном этапе, как правило, необратима
Слайд 16
Асистолия - причины
4- Н
Гипоксия
Гиповолемия
Гипотермия
Гипер-К (выше 6 ммоль/л), гипер-Мg
(10-15 ммоль/л) , гипер-Сa
4- Т
Тромбоз
Токсическое воздействие
Напряженный пневмоТоракс
Травма
Слайд 17
ДРУГИЕ МЕХАНИЗМЫ ОСТАНОВКИ СЕРДЦА
Гемодинамически неэффективная электрическая активность миокарда:
электромеханическая диссоциация, желудочковые замещающие ритмы, медленный идиовентрикулярный ритм, брадиаритмии
характеризуются
неэффективным кровообращением при регистрируемой на ЭКГ электрической активности миокарда, отличной от желудочковой тахикардии и фибрилляции желудочков
Слайд 18
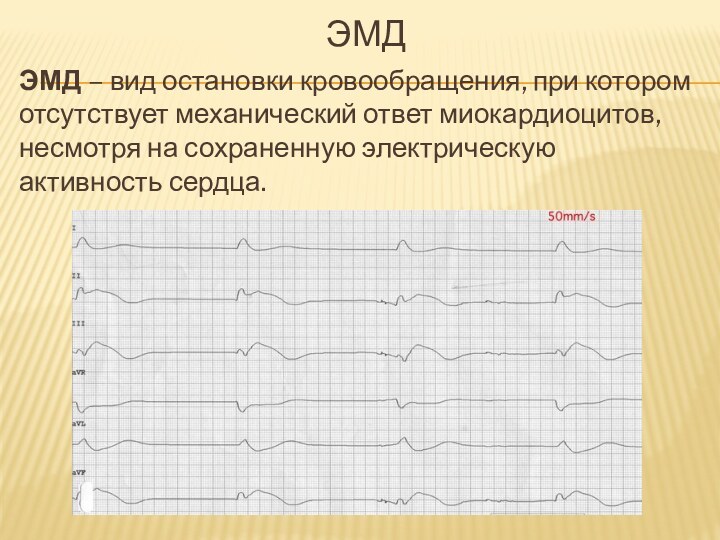
ЭМД
ЭМД – вид остановки кровообращения, при котором отсутствует
механический ответ миокардиоцитов, несмотря на сохраненную электрическую активность сердца.
Слайд 20
Безопасный доступ
Ответ на осмотр?
Призыв о помощи
Доступ воздуха
Наличие дыхания
Звонок
103
30 компрессий
2 вдоха
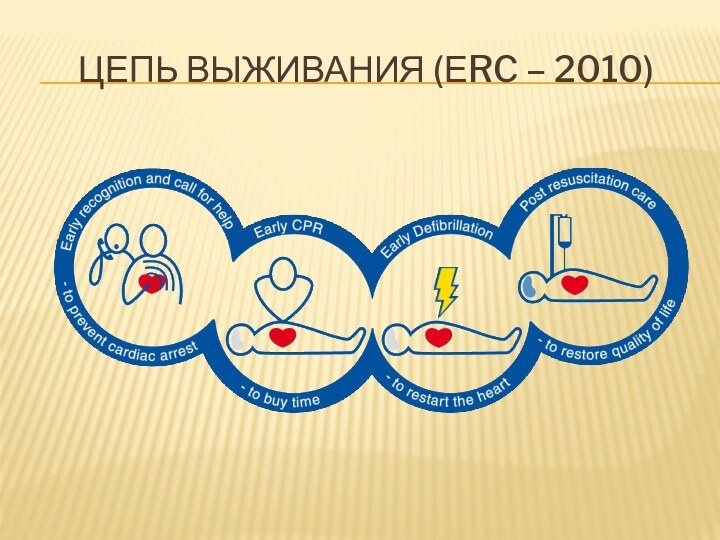
Остановка сердца - тактика
Слайд 21
НАЛИЧИЕ СОЗНАНИЯ
Если пациент в сознании:
Оставить его в
том же положении.
Собрать анамнез.
Регулярный контроль симптомов.
Слайд 22
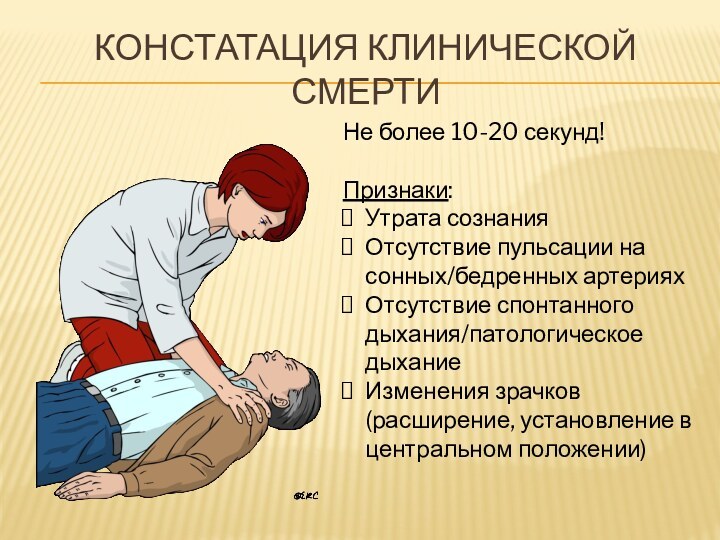
КОНСТАТАЦИЯ клинической смерти
Не более 10-20 секунд!
Признаки:
Утрата сознания
Отсутствие пульсации
на сонных/бедренных артериях
Отсутствие спонтанного дыхания/патологическое дыхание
Изменения зрачков (расширение, установление
в центральном положении)
Слайд 23
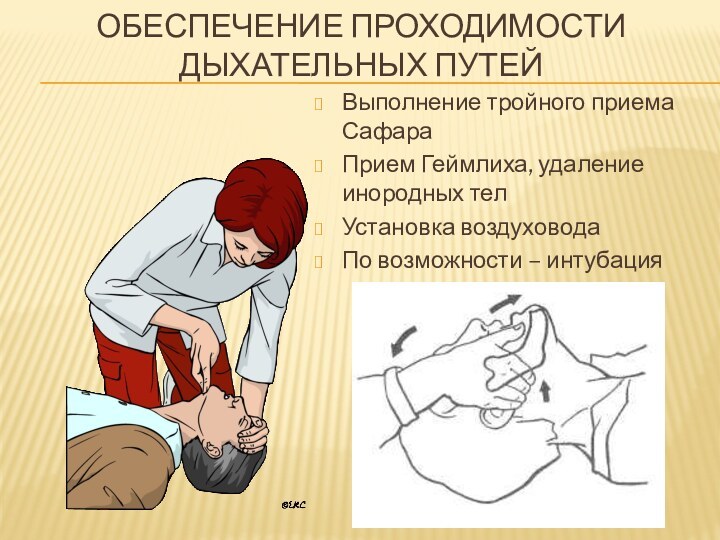
Обеспечение проходимости дыхательных путей
Выполнение тройного приема Сафара
Прием Геймлиха,
удаление инородных тел
Установка воздуховода
По возможности – интубация
Слайд 24
ОЦЕНКА СПОНТАННОГО ДЫХАНИЯ
В 40% случаев остановки сердца сохраняются
дыхательные движения (Куссмауля, Чейн-Стокса, Биота)
Патологическое дыхание не обеспечивает адекватной
вентиляции
Патологическое дыхание является признаком клинической смерти!
Слайд 26
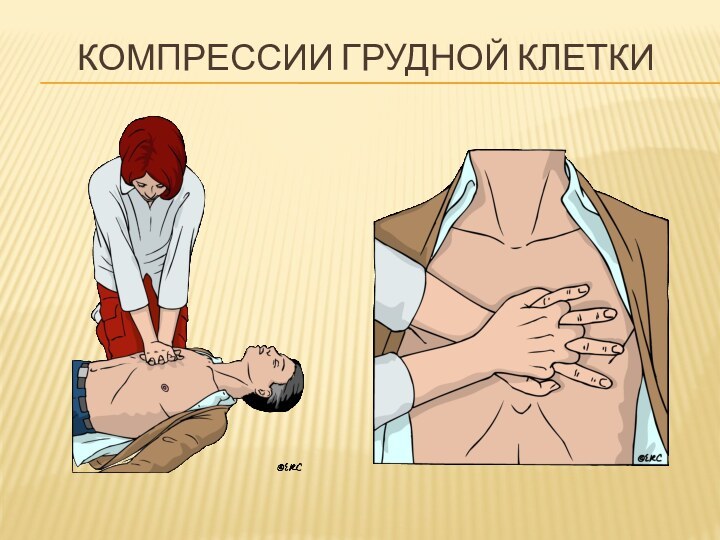
Компрессии грудной клетки
Пациент лежит на твердой, ровной поверхности
Основание
ладони располагается на границе средней и нижней трети грудины
по срединной линии
Руки реаниматора прямые, расположены вертикально
Помогать массажу массой своего тела
Компрессии
Частота 100-120 в мин
Глубина 5 – 6 см
Равноценные компрессия и расслабление
Прекращать массаж только для осуществления вдоха
Немного задерживать массажные движения в положении максимальной компрессии
Если возможно, сменять реаниматора каждые 2 мин
Контроль эффективности: уменьшение цианоза, пульсовая волна
Слайд 27
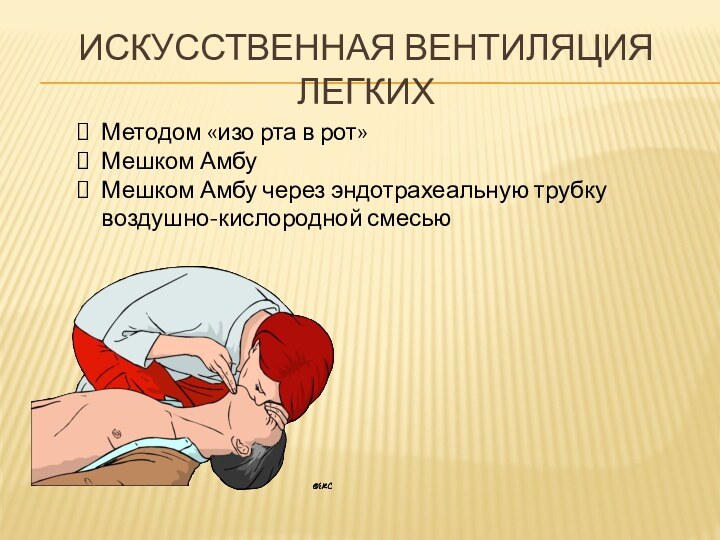
Искусственная вентиляция легких
Методом «изо рта в рот»
Мешком Амбу
Мешком
Амбу через эндотрахеальную трубку воздушно-кислородной смесью
Слайд 28
Дыхание «изо рта в рот»
Закрыть нос пациента
Сделать глубокий
вдох
Обхватить рот пациента своими губами
Сделать полный выдох
Частота 10-12 вдохов/мин
Контроль
эффективности:
движение грудной клетки
Слайд 29
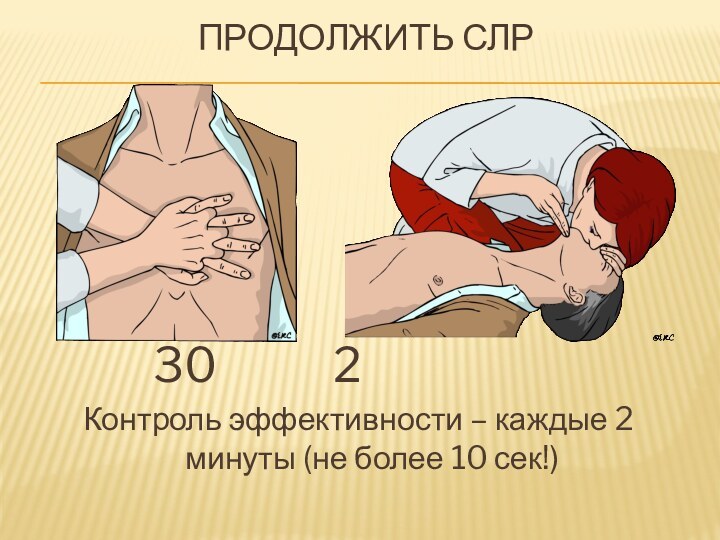
Продолжить СЛР
30 2
Контроль эффективности – каждые
2 минуты (не более 10 сек!)
Слайд 31
Прекардиальный удар
Эффективен только в случае нанесения в первые
секунды после остановки сердца!
Возможно более эффективен в отношении ЖТ
без пульса.
Применим, если помощь оказывают несколько человек.
Применим при отсутствии быстрого
доступа к дефибриллятору.
Слайд 32
Дефибрилляция
и/или подключение
кардиомонитора
Слайд 33
Дефибрилляция
Показана только при ФЖ и ЖТ без пульса!!!
Используются
монофазные (360 Дж) или бифазные (150-360 Дж) дефибрилляторы
Использовать хорошо
смоченные прокладки или гель;
В момент нанесения разряда с силой прижать электроды к грудной клетке;
Наносить разряд в момент выдоха, соблюдая правила техники безопасности;
При отсутствии эффекта повторить ЭИТ, удвоив энергию разряда;
При отсутствии эффекта повторить ЭИТ разрядом максимальной энергии;
При отсутствии эффекта ввести в/в препарат, показанный при данном нарушении ритма и повторить ЭИТ разрядом максимальной энергии.
Слайд 34
Тактика при ФЖ/ЖТ без пульса
При фиксации ФЖ/ЖТ –
немедленное проведение дефибрилляции
при невозможности немедленной ЭИТ – нанести прекардиальный
удар и начать СЛР
при неэффективности ЭИТ или асистолии - 1 мл 0,1% р-ра адреналина каждые 3-5 мин (не прерывая СЛР)
при сохранении или рецидивировании ФЖ – лидокаин в/в медленно 120 мг (6 мл 2% раствора) + в/в капельно (200-400 мг на 200 мл физ р-ра - 30-40 капель в минуту)
или амиодарон: медленно 300 мг (5 мг/кг) (5% -6 мл на 5% глюкозе) в теч 20 минут + в/в капельно до 1000-1200 мг/сут;
лидокаин нельзя вводить после амиодарона!! (усиление отрицательного инотропного эффекта)
При отсутствии эффекта – ЭИТ повторно после введения лидокаина
Слайд 35
Тактика при ФЖ/ЖТ без пульса
При отсутствии эффекта –
ЭИТ повторно после введения лидокаина.
При ацидозе, гиперкаликемии, передозировке трициклическими
антидепрессантами или затянувшейся реанимации (более 8-9 минут) - 8,4 % раствор натрия гидрокарбоната в/в по 20 мл
При гипомагниемии, ЖТ типа «пируэт» - магния сульфата 2 г (20% раствор 10 мл) в/в медленно
Слайд 37
Тактика при асистолии
Продолжить СЛР;
Вводить 1 мл 0,1% р-ра
адреналина каждые 3-5 мин (не прерывая СЛР)
Вводить атропин по
1 мг (0,1% раствор – 1 мл) в/в на 10 мл физ р-ра через 3-5 минут (до получения эффекта или общей дозы 0,04 мг/кг) – тактика отменена последними рекомендациями ЕСР (2010);
При ацидозе, гиперкаликемии, передозировке трициклическими антидепрессантами или затянувшейся реанимации (более 8-9 минут) - 8,4 % раствор натрия гидрокарбоната в/в по 20 мл
вводить 10 % раствор кальция хлорида 10 мл в/в при гиперкалиемии, гипокальциемии, передозировке кальциевых блокаторов
Слайд 38
Тактика при ЭМД
Продолжить СЛР;
Устранить причину ЭМД
Вводить 1 мл
0,1% р-ра адреналина каждые 3-5 мин (не прерывая СЛР)
Вводить
атропин по 1 мг (0,1% раствор – 1 мл) в/в на 10 мл физ р-ра через 3-5 минут (до получения эффекта или общей дозы 0,04 мг/кг) – оправдано при наличии запредельной брадикардии
вводить 10 % раствор кальция хлорида 10 мл в/в при гиперкалиемии, гипокальциемии, передозировке кальциевых блокаторов
Слайд 39
Медикаментозная терапия
Введение препаратов осуществляется:
Внутривенно (лучше в центральную) –
быстрое введение препарата, разведенного в 10-15 мл р-рителя. Вслед
за препаратом вводится 20-30 мл физ. р-ра.
Эндотрахеально – в эндотрахеальную трубку или через перстне-щитовидную мембрану в 10 мл физ. р-ра.
Внутрисердечное введение препаратов противопоказано!
Слайд 40
Медикаментозная терапия
Фибринолиз при СЛР:
Проводить СЛР после введения фибринолитиков
(например, при ТЭЛА) длительностью не менее 60 мин (до
90 мин).
В/в введение растворов: показано при предшествующей гиповолемии (кристаллоиды).
Слайд 41
Общие правила
СЛР продолжается не менее 30 мин в
условиях нормотермии
Отказ от проведения СЛР:
С момента остановки прошло более
10 мин
При наличии признаков биологической смерти
У терминальных больных (документально подтвержденное заболевание!)
При заболеваниях ЦНС с поражением интеллекта
При травме, несовместимой с жизнью
Слайд 44
При восстановлении ритма
больного не экстубировать;
продолжение ИВЛ дыхательным аппаратом
при неадекватном дыхании;
поддержание адекватного кровообращения – 200 мг допамина
(5-10 мкг/кг/мин) в/в капельно в 400 мл 5% раствора глюкозы, 0,9% раствора хлорида натрия;
для защиты коры головного мозга, с целью седации и купирования судорог – диазепам 5-10 мг (1-2 мл 0,5% раствора) в/в или внутримышечно (далее-в/м).
Слайд 45
Постреанимационная поддержка
Возможно развитие постреанимационной болезни :
Повреждение головного мозга
Миокардиальная
дисфункция
Системный ответ на ишемию/реперфузию
Наличие сопутствующей патологии
Слайд 46
Постреанимационная болезнь – 1 стадия
I стадия (6–8 часов
постреанимационного периода) – нестабильность основных функций организма.
снижение в
4–5 раз перфузии тканей,
наличие циркуляторной гипоксии
Наличие анемии;
Наличие лактоацидоза;
Повышение уровня продуктов деградации фибриногена (ПДФ) и растворимых комплексов фибрин-мономеров (РКФМ), отсутствущих в норме.
Слайд 47
Постреанимационная болезнь – 2 стадия
II стадия (10–12 часов
постреанимационного периода) - стабилизация основных функций организма, улучшение состояния
больных, часто только временным.
выраженные нарушения перфузии тканей,
лактоацидоз,
дальнейшая тенденция к повышению уровня ПДФ
достоверно возрастает уровень РКФМ,
замедляется фибринолитическая активность плазмы — признаки гиперкоагуляции.
Это стадия «метаболических бурь» с явлениями выраженной гиперферментемии.
Слайд 48
Постреанимационная болезнь – 3 стадия
III стадия (конец 1-х
— 2-е сутки постреанимационного периода) - повторное ухудшение состояния
больных
гипоксемия
одышка до 30/мин, тахикардия, повышение АД до 150/90–160/90 мм рт.ст.
у лиц молодого и среднего возраста — признаки острого респираторного дистресс-синдрома (СОЛП/ОРДС) с возрастающим шунтированием крови.
Максимум признаков ДВС-синдрома: тромбинемия, гиперкоагуляция, нарастание уровня ПДФ на фоне снижения фибринолитической активности плазмы крови, развитие микротромбозов и блокирование органной микроциркуляции.
Повреждения почек, легких и печени – могут носить функциональный характер
Слайд 49
Постреанимационная болезнь – 4 стадия
IV стадия (3-и —
4-е сутки постреанимационного периода) имеет различное течение:
период стабилизации
и последующего улучшения функций организма с выздоровлением без осложнений или
период ухудшения состояния с нарастанием синдрома полиорганной недостаточности (СПОН) в связи с прогрессированием синдрома системного воспалительного ответа (ССВО).
гиперкатаболизм,
развитие интерстициального отека легких и мозга,
углубление гипоксии и гиперкоагуляции
кровотечения из органов ЖКТ,
психозы с галлюцинаторным синдромом,
вторичная сердечная недостаточность
панкреатиты и нарушения функций печени.
Слайд 50
Постреанимационная болезнь – 5 стадия
. V стадия (5–7-е
сутки и более постреанимационного периода) --- развивается только при
неблагоприятном течении ПРБ:
прогрессирование воспалительных гнойных процессов (массивные пневмонии, нередко абсцедирующие, нагноение ран, перитониты у оперированных больных и пр.),
генерализация инфекции — развитие септического синдрома.
новая волна поражения паренхиматозных органов,
развитие фиброза легких, резко сокращающий дыхательную поверхность, что ведет к необратимости критического состояния.
Слайд 51
Контроль поражения цнс
Контроль судорожного синдрома – диазепам, фенитоин,
вальпроат, пропофол или барбитураты.
Контроль глюкозы – уровень гликемии ниже
10 ммоль/л (чем выше уровень глюкозы – тем хуже прогноз для ЦНС)
Контроль гипертермии (развивается в первые 48 ч постреанимационного периода)
Лечебная гипотермия – с целью нейропротекции