- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Тема: ЧУМА
Содержание
- 2. ЧУМА (Pestis) Ни одна болезнь не вписала в
- 3. Чума - острое, зоонозное, природно-очаговое инфекционное заболевание,
- 4. ЭТИОЛОГИЯВозбудитель Yersinia pestis, открыт в 1894 г.
- 5. ЭПИДЕМИОЛОГИЯИсточник Y. pestis – грызуны: сурки, суслики,
- 6. Механизм зараженияТрансмиссивный – переносчик инфекции блоха. Заражение
- 7. ЭТАПЫ зооэпидпроцессаПервый этап - передача возбудителя по
- 8. ПАТОГЕНЕЗПервая фаза – внедрение, размножение возбудителя в
- 9. Третья фаза – лимфогенного заноса. ( при
- 10. Классификация (МКБ - 10) А 20.0. Бубонная
- 11. Классификация по Г.П.Рудневу. 1972 A
- 12. КЛИНИКА Общие клинические симптомыИнкуб. период - 2-6
- 14. При тяжёлом течении : кровавая или
- 15. Кожная форма-(3-5%). В месте внедрения возбудителя изменения
- 16. Бубонная форма (80%) Лимфатические узлы
- 17. Стадии разрешения бубона: - рассасывание, вскрытие и
- 18. Кожно-бубонная форма чумы. Карбункул в области
- 19. Первично-септическая форма ( нет входных ворот ?)
- 20. Вторично-септическая форма как осложнение других клинических форм
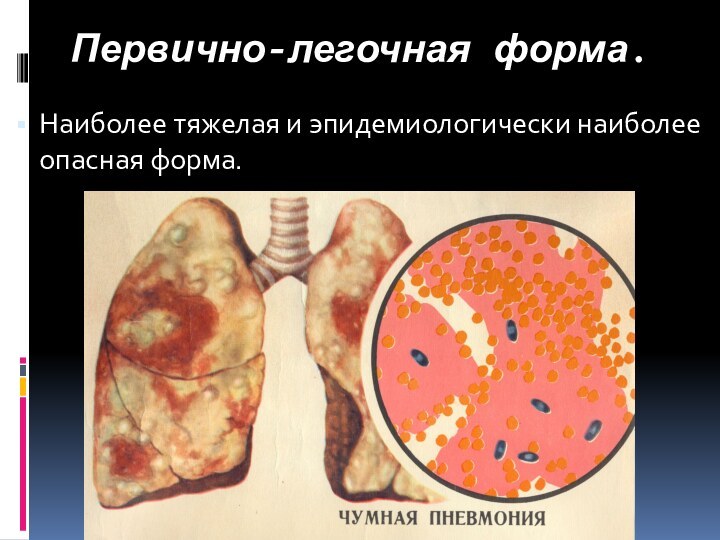
- 21. Первично-легочная форма.Наиболее тяжелая и эпидемиологически наиболее опасная форма.
- 22. Периоды болезни начальный: внезапнное повышение температуры,
- 23. Кашель с выделением пенистой,
- 24. Период разгара - продолжается от нескольких часов
- 25. Сопорозный (терминальный):одышка, дыхание поверхностное; А/Д не
- 26. Вторично-легочная форма развивается как осложнение бубонной
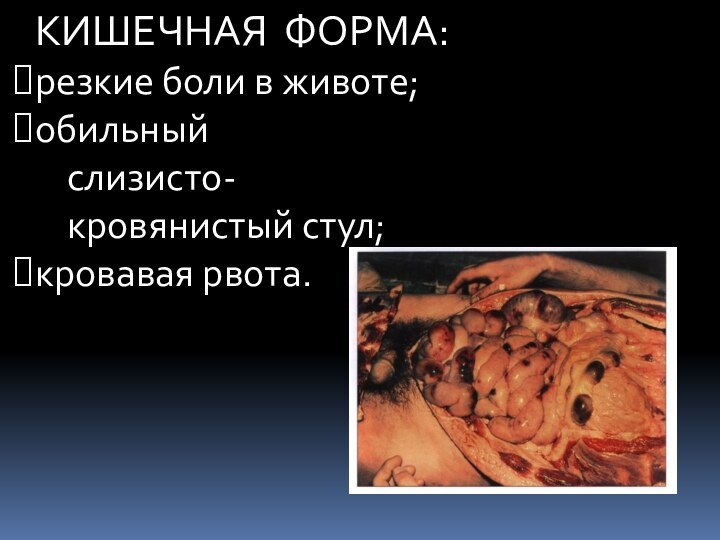
- 27. КИШЕЧНАЯ ФОРМА:резкие боли в животе;обильный слизисто- кровянистый стул;кровавая рвота.
- 28. Особенности клинического течения чумы у детейРедко бывает
- 29. ПРОГНОЗвсегда серьёзный.
- 30. ДИАГНОСТИКА1.Эпидданные2.Клиническая картина3.Лабораторная диагностика.
- 32. Дифференциальная диагностикаОт бубонной формы туляремии. Чумные бубоны
- 33. продолжениеОт сибиреязвенной пневмонии. При СЯ пневмонии –
- 34. ЛЕЧЕНИЕ Больные чумой подлежат строгой
- 35. Лечение септической и легочной формы чумыцефтриаксон -
- 36. Дезинтоксикационная и патогенетическая терапия: полиглюкин, реополиглюкин, гемодез,
- 37. «Местное» назначение антибиотиков внутрь бубона (цефтриаксон
- 38. Выписка больных из стационара производится при полном клиническом
- 39. ПРОФИЛАКТИКАа) в природных очагах;б) спец. профилактика лиц, работающих с
- 40. В очаге инфекции вводится карантин. Подвергшиеся риску
- 41. Работа в госпиталях для больных чумой проводится в специальных защитных костюмах.
- 42. ДЕЙСТВИЯ МЕДИЦИНСКИХ РАБОТНИКОВ при выявлении больного (трупа)
- 44. ДЕЙСТВИЯ МЕДРАБОТНИКОВ ПРИ ВЫЯВЛЕНИИ БОЛЬНОГО (ТРУПА)НА АМБУЛАТОРНОМ
- 47. Генерал Бонапарт не побоялся прикоснуться
- 48. ЛИТЕРАТУРАРуководство по инфекционным болезням / Под ред.
- 49. Контрольные вопросы преподавателя
- 50. Скачать презентацию
- 51. Похожие презентации









































Слайд 2
ЧУМА (Pestis)
Ни одна болезнь не вписала в историю
человечества так много трагических глав, как это сделала чума.
или «Чёрная» смерть.
Слайд 3
Чума -
острое, зоонозное, природно-очаговое инфекционное заболевание, вызываемое
Y.pestis.
Характеризуется:
тяжелейшей интоксикацией, лихорадкой;
поражением кожи;
лимфатических узлов;
легких;
развитием
специфического сепсиса.Относится к особо опасным, конвенционным инфекциям.
Слайд 4
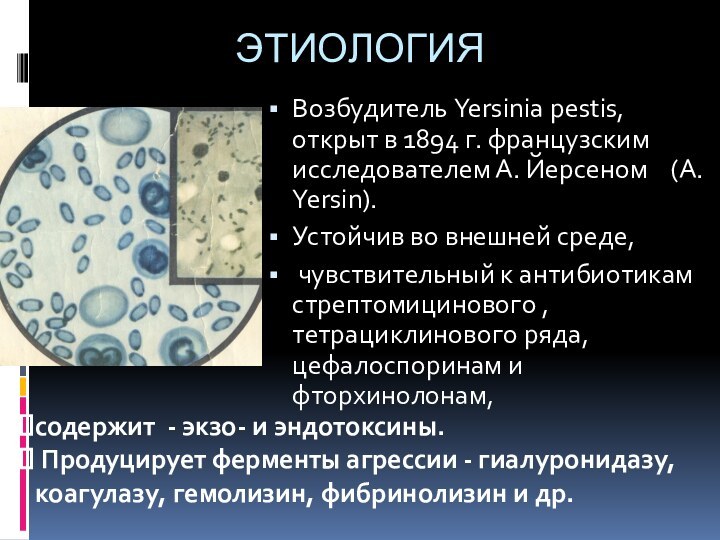
ЭТИОЛОГИЯ
Возбудитель Yersinia pestis, открыт в 1894 г. французским
исследователем А. Йерсеном (A. Yersin).
Устойчив во внешней среде,
чувствительный к антибиотикам стрептомицинового , тетрациклинового ряда, цефалоспоринам и фторхинолонам,содержит - экзо- и эндотоксины.
Продуцирует ферменты агрессии - гиалуронидазу, коагулазу, гемолизин, фибринолизин и др.
Слайд 5
ЭПИДЕМИОЛОГИЯ
Источник Y. pestis – грызуны:
сурки, суслики, песчанки,
тарбаганы (около 200 видов мелких грызунов) и верблюды.
хищники,
уничтожающие грызунов (кошки, лисы, собаки). На территории России 14 природных очагов чумы:
(Центрально-Кавказский, Прикаспийский, Забайкальский, Тувинский – сусликовые;
Таньшанский, Гисарский, Алтайский горный – сурочьи;
Среднеазиатский пустынный, Волго-Уральский, Приаракский – песчаночьи, в антропургических очагах – городская черная, серая и рыжая крысы).
Слайд 6
Механизм заражения
Трансмиссивный – переносчик инфекции блоха.
Заражение происходит
при укусе блохой, вшами и клещами.
Контактный – при обработке
охотниками шкур зараженных животных.Аспирационный (аэрозольный) - от больных легочной формой чумы, бакнападение.
Фекально - оральный при употреблении в пищу продуктов, обсемененных бактериями.
Слайд 7
ЭТАПЫ зооэпидпроцесса
Первый этап - передача возбудителя по схеме:
грызун - блоха - грызун.
На втором этапе —
грызун—блоха -человек. Третий этап - аэрозольный путь заражения - от человека к человеку, инфекция получает распространение как антропоноз. ?
Слайд 8
ПАТОГЕНЕЗ
Первая фаза – внедрение, размножение возбудителя в фагоцитах
или его гибель.
Вторая фаза – интоксикация.
Токсин, действует на
клетки крови, эндотелий сосудов и, активирует нейтрофилы, изменяет микроциркуляцию и нарушает баланс систем свертывания и противосвертывания.
( ВСЁ КРОВОТОЧИТ) - при легочных и септических формах )
Слайд 9
Третья фаза – лимфогенного заноса.
( при бубонных
формах и кожных )
Подвижными макрофагами возбудитель заносится в регионарные
лимфатические узлы, где и размножается.Четвертая фаза – генерализация .
Пятая фаза – развитие шока, ИТШ и ДВС-синдрома.
Слайд 10
Классификация (МКБ - 10)
А 20.0. Бубонная чума
А 20.1.
Целлюлярно-кожная чума
А 20.2. Легочная чума
А 20.3. Чумной менингит
А 20.7.
Септическая чумаА 20.8. Другие формы чумы
А 20.9. Чума неуточнённая
Слайд 11
Классификация по Г.П.Рудневу. 1972
A Локальные формы:
кожная, бубонная, кожно-бубонная.
Б. Генерализованные, формы:
первично-септическая;
вторично-септическая.B. Внешнедиссеминированные:
первично-легочная;
вторично-легочна;
кишечная.
Слайд 12
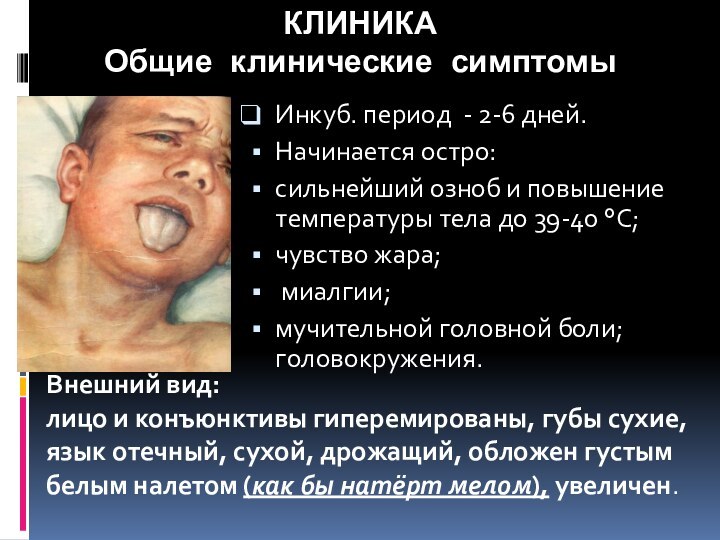
КЛИНИКА
Общие клинические симптомы
Инкуб. период - 2-6 дней.
Начинается остро:
сильнейший
озноб и повышение температуры тела до 39-40 °С;
чувство
жара;миалгии;
мучительной головной боли; головокружения.
Внешний вид: лицо и конъюнктивы гиперемированы, губы сухие, язык отечный, сухой, дрожащий, обложен густым белым налетом (как бы натёрт мелом), увеличен.
Слайд 13 Речь,
неразборчивая, заторможенность, бред, галлюцинации, стремление убежать, нарушается координация движений,
появляется чувство страха, ужаса.Границы сердца расширены, тоны сердца глухие, тахикардия (до 120-160 уд. в мин, аритмия пульса, снижается А/Д ), цианоз.
Слайд 14
При тяжёлом течении :
кровавая или
цвета кофейной гущи рвота;
жидкий стул со
слизью и кровью; в моче - примесь крови и белка, олигурия;
печень и селезенка увеличены;
в крови - нейтрофильный лейкоцитоз со сдвигом формулы влево;
СОЭ повышена.
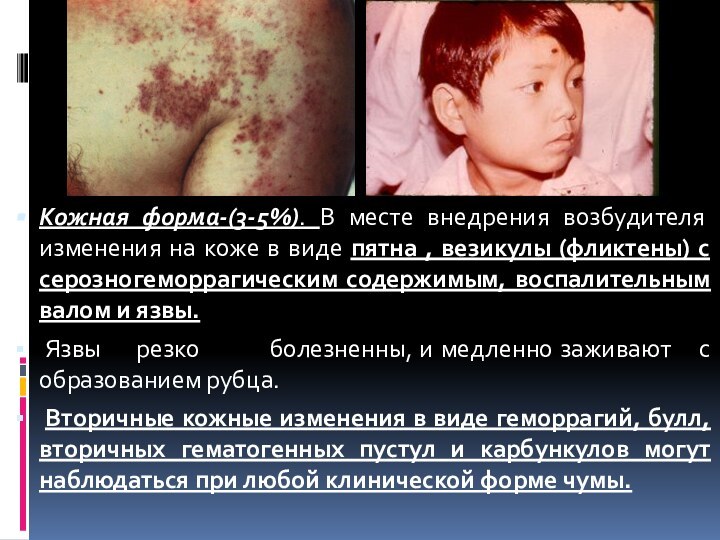
Слайд 15 Кожная форма-(3-5%). В месте внедрения возбудителя изменения на
коже в виде пятна , везикулы (фликтены) с серозногеморрагическим
содержимым, воспалительным валом и язвы.Язвы резко болезненны, и медленно заживают с образованием рубца.
Вторичные кожные изменения в виде геморрагий, булл, вторичных гематогенных пустул и карбункулов могут наблюдаться при любой клинической форме чумы.
Слайд 16
Бубонная форма (80%)
Лимфатические узлы резко
болезненные увеличенные (4-8 см в d), с отёком
окружающих тканей, гиперимией кожи.Локализация чумных бубонов - паховая, подмышечная, шейная области. Вскрываются на 11 день.
Ранний признак формирующегося бубона - резкая болезненность, отечность тканей, спаивание л/у друг с другом и окружающей их тканью, гиперимией кожи над ними.
Лимфангитов не наблюдается.
Слайд 17
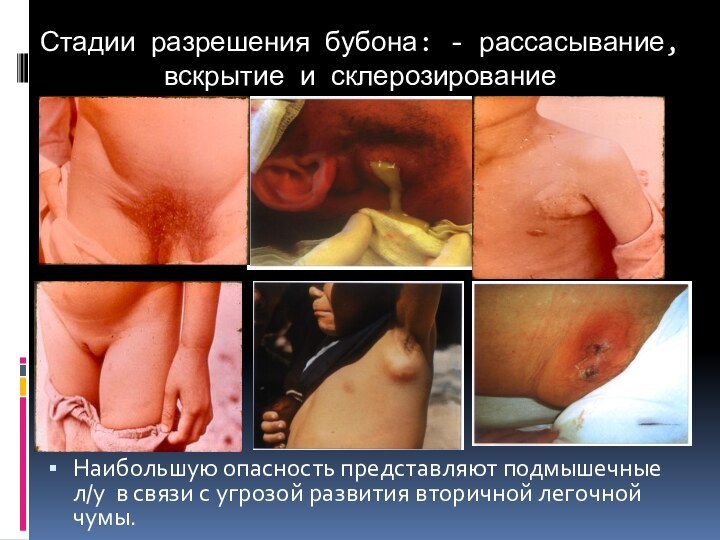
Стадии разрешения бубона: - рассасывание, вскрытие и склерозирование
Наибольшую
опасность представляют подмышечные л/у в связи с угрозой развития
вторичной легочной чумы.
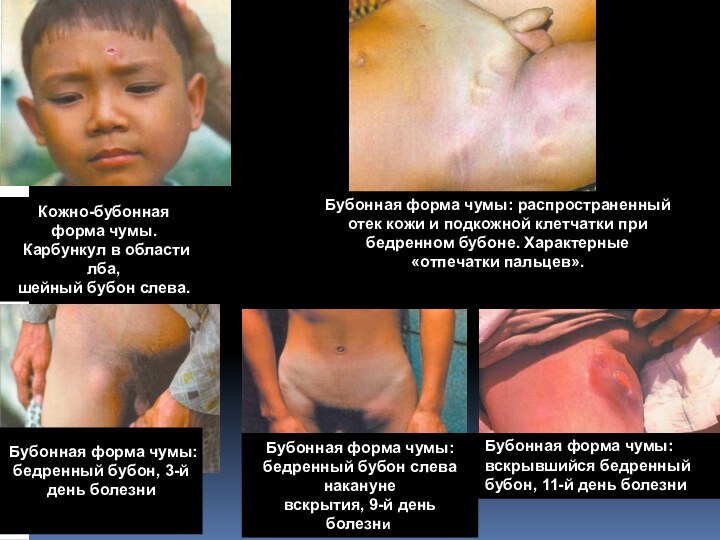
Слайд 18
Кожно-бубонная
форма чумы.
Карбункул в области лба,
шейный
бубон слева.
Бубонная форма чумы: распространенный отек кожи и подкожной
клетчатки при бедренном бубоне. Характерные «отпечатки пальцев».Бубонная форма чумы: бедренный бубон, 3-й день болезни
Бубонная форма чумы: бедренный бубон слева накануне
вскрытия, 9-й день болезни.
Бубонная форма чумы: вскрывшийся бедренный бубон, 11-й день болезни
Слайд 19 Первично-септическая форма ( нет входных ворот ?) Начинается
бурно:
озноб, круто повышается температура, сильная головная боль, возбуждение,
бред;признаки менингоэнцефалита;
развивается картина ИТШ;
быстро наступает кома.
Продолжительность заболевания - от нескольких часов до трех суток.
Больные погибают при явлениях тяжелейшей интоксикации и выраженного геморрагического синдрома;
нарастающей сердечно-сосудистой недостаточности.
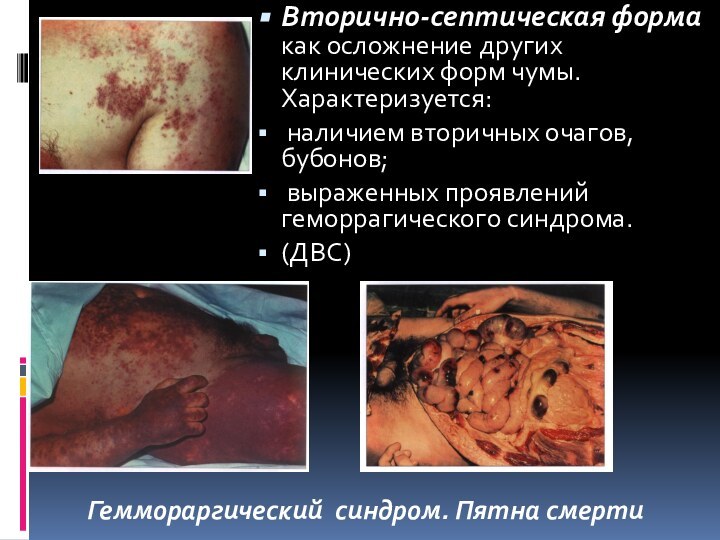
Слайд 20 Вторично-септическая форма как осложнение других клинических форм чумы.
Характеризуется:
наличием вторичных очагов, бубонов;
выраженных проявлений геморрагического синдрома.
(ДВС)
Геммораргический
синдром. Пятна смерти
Слайд 22
Периоды болезни
начальный:
внезапнное повышение температуры, с
ознобом;
рвота;
сильная головная боль.
В
конце первых суток появляются режущиеболи в груди;
тахикардия;
одышка;
бред.
Слайд 23 Кашель с выделением пенистой,
кровянистой , кровавой, жидкой мокроты–( типичный признак легочной чумы).
В мокроте - огромное количество чумных бактерий.Физикальные данные судные и не соответствуют общему тяжелому состоянию больных.
Слайд 24 Период разгара - продолжается от нескольких часов до
2-3 суток:
температура тела высокая;
гиперемия
лица;красные, «налитые кровью» глаза,
резкая одышка и тахипноэ (до 50-60 дыханий в 1 мин.);
тоны сердца глухие, пульс 160 уд. В мин., аритмичный, А/Д снижено;
угнетенное состояние больных сменяется общим возбуждением, появляется бред.
Слайд 25
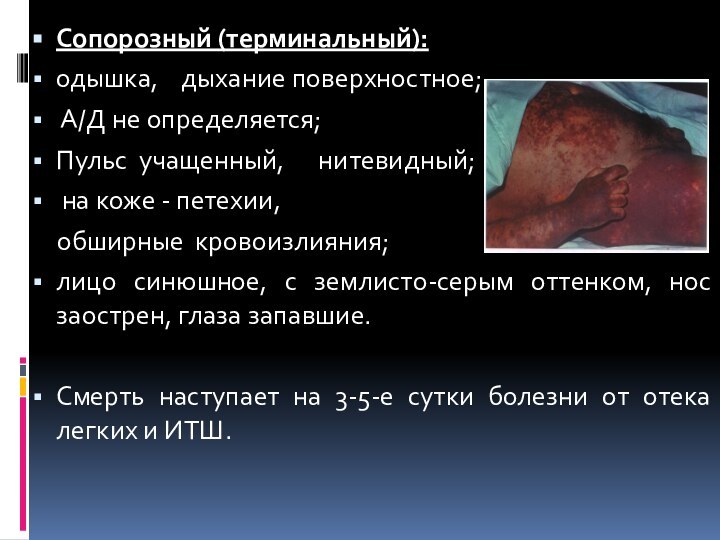
Сопорозный (терминальный):
одышка, дыхание поверхностное;
А/Д не определяется;
Пульс
учащенный, нитевидный;
на коже - петехии,
обширные кровоизлияния;лицо синюшное, с землисто-серым оттенком, нос заострен, глаза запавшие.
Смерть наступает на 3-5-е сутки болезни от отека легких и ИТШ.
Слайд 26
Вторично-легочная форма
развивается как осложнение бубонной чумы (5-10%),
клинически сходна с первично-легочной.
Чума у вакцинированных больных. Характеризуется удлинением
инкубационного периода до 10 дней и замедлением развития инфекционного процесса, при отсутствии лечения заболевание принимает типичную клиническую форму.
Слайд 28
Особенности клинического течения чумы у детей
Редко бывает кожная
форма – 0,01%, у взрослых – 3-5%.
Чаще, чем у
взрослых возникает первично-септическая форма и всевозможные сыпи на коже.Медленное выздоровление.
Лечение детей – стрептомицин 30 мг/кг в сутки в 2-3 приема, курс 7-10 дней.
В тяжелых случаях дополняют внутрь тетрациклин 30 мг/кг в сутки в 4 приема или левомицетин 50 мг/кг в 4 приема, цефалоспорины 15мг/кг х 2р/сут.
Слайд 31
Лабораторная диагностика - (бактериоскопический,бактериологический, биологический и серологический)
МАТЕРИАЛ:
пунктаты из бубона, содержимое везикул, пустул, карбункулов, отделяемое из язв, мокроту, материал из зева, отёчную жидкость, кровь, мочу, рвотные массы, пробы воздуха из комнаты больного, смывы с предметов , секционный
патологоанатомический материал.
Серологические методы: ИФА, РНГА, РНАт, РНАг, РТНГА.
Слайд 32
Дифференциальная диагностика
От бубонной формы туляремии.
Чумные бубоны резко
болезненны, с выраженным периаденитом, отсутствием лимфангита, сильной интоксикацией.
От гнойного
лимфаденита – отсутствие тяжелой интоксикации.От крупозной пневмонии.
При чуме физикальные данные скудные, сильнейшая интоксикация, обильная пенистая, кровенитсая мокрота, сильные боли за грудиной.
Слайд 33
продолжение
От сибиреязвенной пневмонии.
При СЯ пневмонии – катар
верхних дыхательных путей в начале заболевания, большое количество физикальных
данных.От кожной формы СЯ.
При чуме язвы резко болезненны, при СЯ – безболезненны.
Слайд 34
ЛЕЧЕНИЕ
Больные чумой подлежат строгой изоляции
и обязательной госпитализации.
Стол А
Бубонная
формаАнтибиотикотерапия:
- цефтриаксон - 2 г 1 раз в сутки, в/м -7 дней;
- гентамицин по 0,16 * 3 раза в сутки, в/м - 7дней;
- доксициклин по 0,2 * 2 раза /сут. ; - 10 дней, внутрь;
ципрофлоксацин , левофлоксацин по 0,5 * 2 раза в суки – внутрь, 7- 10 дней;
тобрамицин по 0,1 * 2 р. в/м – 7 дней;
пефлоксацин по 0,4 * 2 р. внутрь – 7- 10 дней.
Курс лечения антибиотиками составляет не менее 7-10 суток.
Слайд 35
Лечение септической и легочной формы чумы
цефтриаксон - по
2 г * 2 раза в сутки в течение
7-10 дней, в/м,в/в;ципрофлоксацин по 0,2 * 2 раза в сутки - 7 дней, в/в;
стрептомицин по 0,5 г * 3 р /сут.,в/м -10 дней;
Комбинированная антибактериальная терапия:
Цефтриаксон -1,0 + гентамицин – 0,08;
Ципрофлоксацин – 0,2+ цефтриаксон -1,0
Слайд 36
Дезинтоксикационная и патогенетическая терапия:
полиглюкин, реополиглюкин, гемодез, неокомпенсан,
альбумин, сухая или нативная плазма, стандартные солевые растворы.
Мочегонных средств:
фуросемид, или лазикс, маннитол.Глюкокортикостероиды.
Сосудистые и дыхательные аналептики, сердечные гликозиды, витамины.
Слайд 37 «Местное» назначение антибиотиков внутрь бубона (цефтриаксон по
2 г и др. - 3-5 введений). Местно -
различные мазевые повязки.Через 2-6 дней после лечения производят трехкратный бактериологический контроль пунктата из бубонов, мокроты, слизи дыхательных путей и каловых масс.
Слайд 38
Выписка
больных из стационара производится при полном клиническом выздоровлении
и отрицательных результатах бактериологического контроля.
При бубонной
форме – через 1 месяц;при легочной – через 6 недель.
Слайд 39
ПРОФИЛАКТИКА
а) в природных очагах;
б) спец. профилактика лиц, работающих с зараженным
чумой материалом проводится-
живой вакциной, из штамма EV чумных бактерий.
Вакцину применяют накожно по 1 капле детям в возрасте 7 лет, по 2 капли – 7-9 лет, по 3 капли – 10-60 лет или подкожно однократно по 05, мл, ревакцинация через 1 год. Иммунитет продолжительностью до 6 месяцев.
в) предупреждение завоза чумы на территорию страны.
Лица, подозрительные на заболевание чумой, немедленно изолируются и госпитализируются.
Слайд 40
В очаге инфекции вводится карантин.
Подвергшиеся риску заражения
подлежат изоляции и наблюдению в течение
6 дней.Экстренная профилактика :
офлоксацин (0,2 * 2 раза - 5 дней - внутрь;
доксициклин (0,2 * 1 раз - 7 дней ); цефтриаксон-
(1,0 * 1 раз - 5 дней - в/м;) стрептомицин (0,5 * 2раза -7 дн. в/м).
Слайд 42 ДЕЙСТВИЯ МЕДИЦИНСКИХ РАБОТНИКОВ при выявлении больного (трупа) особо опасными
инфекциями
КОЖНАЯ, БУБОННАЯ ФОРМЫ, основания для подозрения
КЛИНИЧЕСКИЕ:
Острое начало заболевания, озноб,
температура до 39-40 °С.Резкие симптомы интоксикации, нарушение сознания, бред, беспокойство, возбуждение, страдальческое выражение лица, сухость слизистых.
Нарастание недостаточности со стороны ССС, тахикардия.
Через сутки - на коже быстро меняющиеся фазы поражений: пятно, папула, везикула, пустула, язва.
Появление резко болезненных бубонов, плотно спаянных с подкожной клетчаткой (пах, подмышка, шея и др.), отсутствие лимфангоитов.
Вынужденное положение конечности.
Слайд 43
ЭПИДЕМИОЛОГИЧЕСКИЕ:
Пребывание в предшествующие шесть дней в неблагополучной по чуме стране, местности.
Контакт с больным чумой человеком.
Контакт с грызунами в неблагополучной местности, морском порту.
Наличие укусов блохами.
Снятие шкурок, разделка тушек грызунов, зайцеобразных и др. диких животных на территории природного очага чумы, употребление их мяса в пищу.
Участие в убое, разделке туши верблюда, употребление его мяса в пищу.
Работа с заразным материалом в лаборатории.
Слайд 44
ДЕЙСТВИЯ МЕДРАБОТНИКОВ ПРИ ВЫЯВЛЕНИИ БОЛЬНОГО (ТРУПА)
НА АМБУЛАТОРНОМ ЭТАПЕ:
Поставить
в известность руководителей ЛПУ.
Прекратить прием больных.
Запросить, не выходя
из кабинета противочумный костюм, дезсредства, медикаменты.Изолировать больного на месте до госпитализации.
Обработать себе слизистые глаз, носа, рта раствором стрептомицина;
руки и др. части тела 0,5 – 1% раствором хлорамина или 70% спиртом.
Надеть противочумный костюм.
Оказать больному медпомощь, подготовить к госпитализации.
Установить перечень контактных лиц.
Проводить текущую дезинфекцию.
Слайд 45
В СТАЦИОНАРЕ:
сообщить руководителю ЛПУ;
запросить спецодежду;
прекратить прием, выписку, перевод больных; изолировать отделение, прекратить хождение больных, посетителей;
выставить посты;
изолировать больного до прибытия консультантов, эвакуаторов, оказать медпомощь;
в палате плотно закрыть окна, двери, вентиляционные отверстия заклеить лейкопластырем;
максимально сократить численность персонала, общающегося с больным. Работу вести в противочумном костюме;
при выявлении больного в инфекционном стационаре отобрать материал для лабораторного исследования.
Составить списки контактных лиц из числа больных, персонала, посетителей и по месту жительства.
Организовать проведение текущей и заключительной дезинфекции всех помещений, где был больной.
Слайд 46
В МОРГЕ:
Прекратить вскрытие трупов до прибытия консультантов.
Сообщить руководителю ЛПУ.
Закрыть окна, форточки, двери, заклеить вентиляционные отверстия.
Прекратить спуск промывных вод в канализацию без дезинфекции.
Одеть противочумные костюмы, обработать кожные и слизистые покровы, как в п.5 амбулаторного этапа.
Уточнить по истории болезни клинико-эпидемиологические данные.
Под руководством консультантов отобрать материал для лабораторного исследования.
Проводить текущую дезинфекцию помещений морга, инструментария и оборудования.
Вскрытый труп орошается дезраствором.
Слайд 47 Генерал Бонапарт не побоялся прикоснуться к бубонам
больного чумой и …
стал
императором
Наполеоном
Слайд 48
ЛИТЕРАТУРА
Руководство по инфекционным болезням / Под ред. Ю.В.
Лобзина. – С-Пб, 1996 –
С. 82-92.Инфекционные болезни / Под ред. Е.П. Шуваловой. – Ростов-на-Дону, 2001. – С. 248-266.
Н.Д.Ющук,Ю.Я.Венгеров «Лекции по инфекционным болезням» Москва, «Медицина 2007 с.374-383.