Слайд 2
КИРОВСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
Кафедра безопасности жизнедеятельности и медицины
катастроф
Заведующий кафедрой
КАСАТКИН Евгений Николаевич
Лекция № 6
Безопасность жизнедеятельности в медицинских организациях, подготовка к работе при ЧС
Слайд 3
Учебные вопросы:
Проблема БЖД в медицинских организациях (МО).
Безопасность труда медицинского персонала.
Безопасность пациентов в МО.
Охрана
труда, управление и контроль БЖД в МО.
Безопасность и устойчивость работы МО в ЧС.
Организация ГО и ЧС в МО.
Слайд 4
БЖД в медицинских организациях
Безопасная больничная среда – идеально

сформированная больничная среда, не причиняющая вреда всем участникам лечебного
процесса
АКТУАЛЬНОСТЬ:
Заболеваемость медицинских работников является одной из наиболее высоких – ежегодно более 300 тыс. не выходят на работу по болезни.
Уровень смертности медицинских работников в возрасте до 50 лет
на 32% выше, чем средний по стране.
Профессиональные заболевания регистрируются, как правило, в трех профессиональных группах средних медицинских работников – медсестер (43,5%), лаборантов (2,5%), фельдшеров (3%), а также у санитарок (10%).
На долю врачей пришлось 24,5%, работников судмедэкспертизы – 2%.
Профессиональная заболеваемость регистрируется в основном у женщин (более 80%).
В структуре профзаболеваний у медицинских работников первое место стабильно занимают инфекционные заболевания (от 75,0 до 83,8%,
в среднем – 80,2%); второе – аллергические заболевания (от 6,5 до 18,8%,
в среднем – 12,3%); третье – интоксикации и заболевания опорно-двигательного аппарата.
Слайд 6
Безопасность труда медперсонала
Медицинский труд – совокупность факторов трудового
процесса и окружающей среды (производственной, медицинской, госпитальной, больничной, внутрибольничной).
Вредные и опасные факторы медицинской среды, воздействующие на медицинских работников:
физические,
химические,
биологические,
психофизиологические,
комбинированные.
Слайд 7
Безопасность труда медперсонала
Вредные и опасные физические факторы медицинской
среды:
механические (движущиеся предметы),
термические (температура поверхностей, тепловое излучение),
микроклиматические (температура
воздуха, влажность, скорость движения воздуха),
радиационные (ионизирующие излучения, неионизирующие электромагнитные поля и излучения, в том числе лазерное и ультрафиолетовое),
акустические (шум, ультразвук, инфразвук),
вибрация (локальная, общая),
твердые аэрозоли (пыль) преимущественно фиброгенного действия,
освещение естественное (отсутствие или недостаточность) и искусственное (недостаточная освещенность, пульсация освещенности, избыточная яркость, высокая неравномерность распределения яркости, прямая и отраженная слепящая блесткость).
Слайд 8
Безопасность труда медперсонала
Вредные и опасные химические факторы медицинской
среды:
дезинфицирующие средства, антибиотики, витамины, гормоны, ферменты, белковые препараты, средства
для ингаляционного наркоза (фторотан, диэтиловый эфир, закись азота), химические реактивы и другие вещества.
Вредные и опасные биологические факторы:
микроорганизмы-продуценты, живые клетки и споры, содержащиеся в бактериальных препаратах;
вирусы и микроорганизмы – возбудители инфекционных болезней;
переносчиков возбудителей инфекционных болезней.
Вредные и опасные психофизиологические факторы:
физические перегрузки (статические и динамические перегрузки, гиподинамия, перенапряжение анализаторов (при работе с УЗИ, микроскопами и видеоэндоскопами и т.п.);
нервно-психические перегрузки (умственное перенапряжение, монотонность труда, эмоциональные перегрузки при работе с пациентами, коллегами и руководителями).
Слайд 9
Безопасность труда медперсонала
Факторы риска возникновения профпатологии:
неудовлетворительное устройство
рабочих помещений,
несовершенство оборудования и инструментария,
несовершенство технологических процессов,
длительный контакт с медикаментами и вредными веществами,
отсутствие или несовершенство СИЗ,
повышенная чувствительность организма к химическим веществам (идиосинкразия, аллергия).
Слайд 11
Безопасность пациентов в МО
Вредные и опасные факторы медицинской
среды,
воздействующие на пациента:
физические (механические, термические (повышенная или пониженная
температура поверхностей и воздуха), радиационные (повышенные уровни ионизирующего излучения, ультрафиолетовой радиации, ультразвука), высокие уровни напряжения в электрической цепи, резкие перепады барометрического давления и др.);
химические (лекарственные средства, продукты горения и отсутствие кислорода при возгораниях, ртуть);
биологические (вирусы и микроорганизмы (бактерии, риккетсии, спирохеты, грибы, простейшие), гельминты, клещи и насекомые, грызуны и другие животные);
психофизиологические (физические (травмирующие операции, гиподинамия) и нервно-психические (эмоциональный стресс) перегрузки);
комбинированные.
Обеспечение радиационной, пожарной, химической, биологической, психологической безопасности пациентов
Слайд 12
Безопасность пациентов в МО
Источники угрозы безопасности пациентов:
системы жизнеобеспечения
МО, т.е. системы лечебного питания, водоснабжения, отопления, энергоснабжения, газоснабжения,
вентиляции, канализации и удаления отходов;
внутрибольничный транспорт (лифты, тележки, каталки) и мед. техника;
персонал, другие пациенты и посетители
Формы реализации угрозы безопасности пациентов:
внутрибольничные инфекции;
профессиональные медицинские ошибки персонала (диагностические, лечебно-тактические, лечебно-технические, деонтологические, организационные врачебные ошибки);
неадекватные психические реакции пациентов и персонала;
падения;
отравления;
лучевые поражения;
переохлаждения;
термические поражения;
хулиганские действия;
террористические акты.
Слайд 13
Безопасность пациентов в МО
Меры по охране здоровья и
обеспечению БЖД пациентов:
санитарно-топографические, архитектурно-планировочные, инженерно-технические и санитарно-технические мероприятия;
правильная эксплуатация
и своевременное техническое обслуживание зданий, сооружений, технологического оборудования и медицинской техники;
действия по созданию и поддержанию особых режимов функционирования подразделений и запретных зон;
систематическая рационализация штатного расписания, прием на работу и подготовка работников с учетом обеспечения безопасности пациентов;
непрерывная организационно-методическая работа;
производственный контроль.
Средства обеспечения безопасности пациентов:
организационно-распорядительные и методические документы,
технические средства охраны и защиты,
медицинские средства профилактики и защиты,
технические средства сбора и передачи информации.
Слайд 14
Безопасность пациентов в МО
Проблемы обеспечения безопасности пациентов:
чистота рук
медицинского персонала,
стерилизация инструментов,
предупреждение падения пациентов,
безопасность фармакотерапии,
общение с пациентами,
взаимодействие персонала,
обеспечение качества медицинских вмешательств,
предупреждение ошибок при выборе места хирургических вмешательств,
предупреждение возгораний, электрических, радиационных и иных опасных воздействий на пациента.
Слайд 16
Охрана труда в МО
«Охрана труда» - система сохранения
жизни и здоровья работников в процессе трудовой деятельности, включающая
правовые, социально-экономические, организационно-технические, санитарно-гигиенические, лечебно-профилактические, реабилитационные и иные мероприятия.
Система охраны труда медицинской организации - сформированная ее руководителем упорядоченная совокупность органов, должностных лиц и организационных связей, предназначенных для управления деятельностью по сохранению жизни и здоровья работников в процессе труда.
Основные направлениями функционирования системы ОТ МО:
управление охраной труда;
обучение и профессиональная подготовка работников в области ОТ, проведение вводных, первичных, повторных, внеплановых и целевых инструктажей;
предупреждение несчастных случаев и заболеваний у работников;
контроль соблюдения нормативных требований охраны труда, приказов, должностных инструкций и инструкций по ТБ.
Слайд 17
Охрана труда в МО
Общее руководство системой ОТ –
руководитель (директор,
главный врач) МО.
Непосредственное управление – уполномоченные
должностные лица:
начальник службы охраны труда, специалист по ОТ;
председатель комиссии или комитета по ОТ;
председатель временной комиссии по проведению разового
мероприятия (например, расследование несчастного случая,
аттестация рабочих мест и других);
заместитель руководителя МО;
начальник структурного подразделения.
Мероприятия по обеспечению безопасности труда в МО:
соблюдение строительных норм и правил,
санитарно-топографические мероприятия,
архитектурно-планировочные мероприятия,
санитарно-технические мероприятия,
расстановка и эксплуатация медицинского и технического оборудования осуществляется в соответствии с правилами ОТ.
Слайд 18
Управление БЖД в МО
Основные принципы управления БЖД в
МО:
поддержание постоянной готовности всех элементов системы к действиям в
привычных и экстремальных условиях,
непрерывность,
надежность,
твердость,
контроль деятельности подчиненных и обеспечение их взаимодействия между собой и внешними системами (службами) ликвидации патогенной ситуации,
плановость работы,
своевременность отдачи распоряжений и проверки исполнения.
Слайд 19
Управление БЖД в МО
Основные подходы к управлению безопасностью:
системный (заблаговременное формирование эффективной системы сил и средств, подготовка
распорядительных и нормативных документов);
технологический (предварительная научная разработка всех применяющихся технологических процессов, составление комплекта технологической документации, материальное оснащение, соответствующая подготовка персонала, систематический контроль его деятельности, дисциплина);
творческий (принятие нестандартных, а иногда даже необычных, но эффективных решений, обусловленных конкретной обстановкой).
Слайд 20
Основные требования к БЖД персонала МО
1. Требования к

поведению медицинского персонала.
1.1. Знать и строго выполнять правила ТБ
при работе с технологическим оборудованием и лекарственными средствами.
1.2. При обслуживании пациентов проявлять постоянную бдительность в отношении радиационной, химической и биологической опасности. Помнить о возможности психических нарушений и уметь общаться с пациентами и сотрудниками.
2. Требования к медицинской одежде.
2.1. Обеспечение комплектами сменной одежды: халатами (костюмами), шапочками или косынками, масками, сменной обувью (тапочками) в количестве, обеспечивающем ежедневную смену одежды. В наличии постоянно должен быть комплект санитарной (рабочей) одежды для экстренной замены в случае загрязнения.
2.2. В подразделениях хирургического и акушерского профиля смена рабочей одежды должна осуществляться ежедневно и по мере загрязнения. В подразделениях терапевтического профиля – 2 раза в неделю и по мере загрязнения. Сменная обувь персонала операционных, реанимационных, перевязочных, процедурных и т.п. должна быть изготовлена из материала, доступного для дезинфекции.
2.3. Стирка рабочей одежды должна осуществляться централизовано и раздельно от белья пациентов.
2.4. Хранение надлежит осуществлять в индивидуальных шкафчиках. Верхняя одежда должна храниться в гардеробе для персонала.
2.5. «Нахождение в медицинской одежде и обуви за пределами лечебного или родовспомогательного учреждения не допускается» (СанПиН 2.1.3.1375-03).
Слайд 21
Основные требования к БЖД персонала МО
3. Требования к

кожным покровам.
3.1. Медработникам в целях личной безопасности необходимо содержать
кожу и ее придатки в чистоте и целостности. Надо регулярно мыться и ухаживать за ногтями, менять белье и одежду, пользоваться косметическими защитными и дезсредствами, избегать контактов с потенциально загрязненными предметами, защищать (ограждать) кожу и волосы рабочей (санитарной, специальной) одеждой и СИЗ кожи.
3.2. Врачи, медсестры, акушерки обязаны мыть и дезинфицировать руки не только перед осмотром каждого пациента или перед выполнением процедур, но и после, а также после выполнения «грязных процедур» (в том числе: уборки помещений, смены белья больным, посещения туалета и т.д.).
3.3. При загрязнении рук кровью, сывороткой, выделениями необходимо тщательно протирать их тампоном, смоченным кожным антисептиком, после чего мыть проточной водой с мылом и повторно обрабатывать кожным антисептиком.
3.4. При попадании биологической жидкости пациента на слизистые оболочки ротоглотки, нужно немедленно рот и горло прополоскать 70% раствором этилового спирта или 0,05% раствором марганцево-кислого калия. При попадании биологических жидкостей в глаза следует промыть их раствором марганцево-кислого калия в воде в соотношении 1:10000.
3.5. При уколах и порезах вымыть руки, не снимая перчаток, проточной водой с мылом, снять перчатки, выдавить из ранки кровь, вымыть руки с мылом и обработать ранку 5% спиртовой настойкой йода.
3.6. При наличии на руках микротравм, царапин, ссадин, заклеивать поврежденные места лейкопластырем.
Слайд 22
Основные требования к условиям труда в МО
1. Воздействие

на человека вредных и опасных факторов должно быть исключено.
1.1.
Устройство и оборудование производственных помещений и рабочих мест персонала должно соответствовать санитарным правилам и обеспечивать нормативные (безопасные) параметры факторов госпитальной среды (температура, влажность, скорость движения воздуха, химический состав, биологическое загрязнение, шум, электромагнитные поля, ионизирующие излучения и т.п.).
1.2. Расстановка медицинского и технического оборудования, его эксплуатация должны проводиться в соответствии с правилами ОТ и возможностью его обработки.
2. Должны быть созданы условия для поддержания высокой работоспособности врача в течение рабочего времени, особенно при суточных дежурствах.
2.1. Правильное устройство рабочих мест и рациональное использование мебели и оборудования необходимы при вынужденном положении тела во время работы с повышенным напряжением органов зрения, локальными мышечными нагрузками.
2.2. Должны быть оборудованные помещения для внутрисменного отдыха персонала и проведения физкультурных пауз 15 мин через каждые 3 ч работы.
2.3. Для врачей, работа которых связана со значительными психо-эмоциональными и физическими нагрузками, организуются комнаты психологической разгрузки.
2.4. В каждом структурном подразделении должен иметься необходимый состав санитарно-бытовых помещений для персонала: комната персонала, гардеробная, душевые комнаты и туалеты (в т.ч. оснащенные для женщин).
2.5. Для обеспечения персонала горячим питанием должны быть предусмотрены столовая или буфет из расчета 10-12 мест на 100 работающих.
Слайд 23
Основы ЛП обслуживания работников МО
1. Работники МО

обязаны проходить профилактические медицинские осмотры: первичный (при приеме на
работу) и периодические (в течение работы).
1.1. В процессе первичного медицинского осмотра необходимо определить соответствие (пригодность) работника к конкретной работе, выявить наличие соматических и психических болезней, в первую очередь – инфекционных и профессиональных.
1.2. Проведение периодических медосмотров должно обеспечивать динамическое наблюдение за состоянием здоровья работающих в условиях профессиональных вредностей или неблагоприятных условий труда, установление начальных признаков профзаболеваний, выявление общих заболеваний, препятствующих продолжению работы в МО и представляющих риск возникновения внутрибольничных инфекций.
1.3. После проведения периодического медосмотра в отношении каждого лица должны намечаться лечебно-оздоровительные мероприятия: динамическое наблюдение и необходимое амбулаторно-поликлиническое лечение, стационарное или санаторно-курортное лечение, временный перевод по состоянию здоровья на другую работу с исключением противопоказанных факторов госпитальной среды.
1.4. За всеми лицами, у которых выявлены отклонения в состоянии здоровья, где основную этиологическую роль играет профессиональный фактор госпитальной среды, должно быть установлено диспансерное наблюдение у специалистов.
1.5. В случаях выявления признаков профболезней медработники должны направляться в центр профпатологии на специальное обследование и установление связи заболевания с профессиональной деятельностью.
2. В условиях эпидемического неблагополучия медработники должны подвергаться иммунопрофилактике.
Слайд 24
Контроль требований ОТ и БЖД в МО
Виды
контроля соблюдения нормативных требований ОТ:
государственный надзор и контроль,
ведомственный
контроль,
общественный контроль,
производственный контроль,
расследование несчастных случаев и профессиональных заболеваний.
Виды ответственности
(работодателей и должностных лиц, виновных в нарушении законодательных или иных нормативных правовых актов по ОТ,
в невыполнении обязательств, установленных коллективными договорами или соглашениями по охране труда):
административная,
дисциплинарная,
уголовная.
Слайд 26
Чрезвычайная ситуация для здравоохранения – это обстановка, сложившаяся
на объекте, определённой территории (зоне, районе, акватории) в результате
аварии, катастрофы, опасного природного явления, эпидемии, эпизоотии, эпифитотии, военных действий, характеризующаяся наличием или возможностью появления значительного числа поражённых (больных), резким ухудшением условий жизнедеятельности населения и требующая привлечения для медико-санитарного обеспечения сил и средств здравоохранения, находящихся за пределами объекта (зоны, района, акватории) ЧС, а также особой организации работы медицинских учреждений и формирований, участвующих в ликвидации медико-санитарных последствий ЧС.
Слайд 27
Предупреждение чрезвычайных ситуаций –
комплекс мероприятий, проводимых заблаговременно
и направленных на максимально возможное уменьшение риска возникновения ЧС,
а также на сохранение здоровья людей, снижение размеров ущерба окружающей природной среде и материальных потерь в случае их возникновения.
Предотвращение чрезвычайных ситуаций –
комплекс правовых, организационных, экономических, инженерно-технических, экологозащитных, санитарно-гигиенических, санитарно-эпидемиологических и специальных мероприятий, направленных на организацию наблюдения и контроля за состоянием окружающей природной среды и потенциально опасных объектов, прогнозирования и профилактики возникновения источников ЧС, а также на подготовку к ЧС.
Слайд 28
Подготовка территории к функционированию в ЧС –
комплекс
заблаговременно проводимых экономических, организационных, инженерно-технических и специальных мероприятий, заблаговременно
проводимых на территории субъектов Российской Федерации с целью обеспечения безопасности населения, объектов народного хозяйства и окружающей природной среды в ЧС.
Подготовка объекта народного хозяйства к работе в ЧС – комплекс заблаговременно проводимых экономических, организационных, инженерно-технических, технологических и специальных мероприятий РСЧС, осуществляемых на объекте народного хозяйства с целью обеспечения его работы с учетом риска возникновения источников ЧС, создания условий для предотвращения аварий или катастроф, противостояния поражающим факторам и воздействиям источников ЧС, предотвращения или уменьшения угрозы жизни и здоровью персонала, проживающего вблизи населения, а также оперативного проведения неотложных работ в зоне ЧС.
Слайд 29
Устойчивость работы объекта экономики (функционирования организации, учреждения) –
способность их противостоять разрушительному воздействию поражающих факторов ЧС, производить
продукцию в запланированных объемах и номенклатуре в условиях повторяющихся поражающих воздействий и восстанавливать свое производство при получении слабых и средних разрушений в минимально короткие сроки, а также при частичном нарушении системы снабжения и связей по кооперации. Для объектов не связанных с производством материальных ценностей (транспорт, связь, линии электропередач, ЗО и т.п.), устойчивость определяется его способностью выполнять свои функции.
Устойчивость технической системы –
возможность сохранения ее работоспособности при нештатном (чрезвычайном) внешнем воздействии.
Слайд 30
Причины ЧС, влияющие на работу МО
Стихийные бедствия
– наводнения, лесные и торфяные пожары, ураганы, смерчи, снежные
заносы.
Антропогенные катастрофы – терроризм, захват заложников, аварии на радиационных, биологических и химических объектах.
Чрезвычайные ситуации внутри больницы – нарушение энерго- и водоснабжения, работы системы связи и лифтов, радиационные и химические аварии, утечки и угроза взрыва медицинских газов, паника среди пациентов и медицинского персонала.
Слайд 31
Факторы, влияющие на работу МО при ЧС
особенности контингента

пациентов: нозология заболевания, степень тяжести состояния, пол, возраст, прогноз,
транспортабельность, необходимость оказания специализированной медицинской помощи при транспортировке и др.;
на фоне повседневной обращаемости населения за медицинской помощью на станцию скорой помощи, в учреждения амбулаторно-поликлинической сети, непосредственно в приемное отделение больницы, а так же планового направления больных в стационары города;
наличие посетителей в МО при ограниченном количестве медицинского персонала;
сложность эвакуации стационаров в ночное время суток, выходные и праздничные дни (ограниченное количество рабочей смены, дежурного медицинского персонала больницы, отсутствие на рабочих местах главного врача и его заместителей, заведующих отделениями и старших медицинских сестер);
«физиологическое утяжеление» больных во второй половине ночи;
отсутствие технического персонала служб обеспечения больницы в ночное время;
паника, растерянность, неспособность или ограничение способности дежурного персонала к целенаправленной деятельности в ночное время;
время транспортировки, удаленность принимающего стационара, возможность повторного использования бригады скорой медицинской помощи, осуществляющей эвакуацию (определяет количество и вид привлекаемого санитарного транспорта, количество и профиль принимающих стационаров, возможность их эшелонированного включения в работу).
Слайд 32
Элементы устойчивости работы МО при ЧС
медико-технические требования
к строительству МО;
технические требования к организации МО;
система внутрибольничной безопасности;
защитные
сооружения;
средства связи;
система экстренной эвакуации больных;
резервы медицинского имущества на случай ЧС.
Мероприятия
по повышению устойчивости функционирования
МО в ЧС
Слайд 33
Медико-технические требования
к строительству МО
Слайд 34
Технические требования
к организации МО
Слайд 35
Технические требования
к организации МО
Слайд 36
Технические требования
к организации МО
Слайд 37
Критерии готовности МО к ЧС
наличие в МО формирований
ГО и ЧС,
подготовленность к проведению мероприятий в ЧС,
обученность персонала,
обеспеченность необходимым имуществом,
организация четкого управления в соответствии с имеющимися планами и конкретной обстановкой в ЧС.
Слайд 38
Задачи по предупреждению последствий ЧС
Общие задачи:
прогнозирование возможной обстановки
и ее оценка при ЧС;
планирование работы объекта в ЧС;
организация
мероприятий по подготовке объекта к работе в ЧС;
организация защиты персонала и материальных средств от воздействия поражающих факторов с учетом прогнозируемой обстановки;
повышение устойчивости функционирования объекта в ЧС.
Специфические задачи:
определяются для каждой группы объектов здравоохранения, исходя из предназначения в системе здравоохранения и возложенных задач в ЧС.
Слайд 40
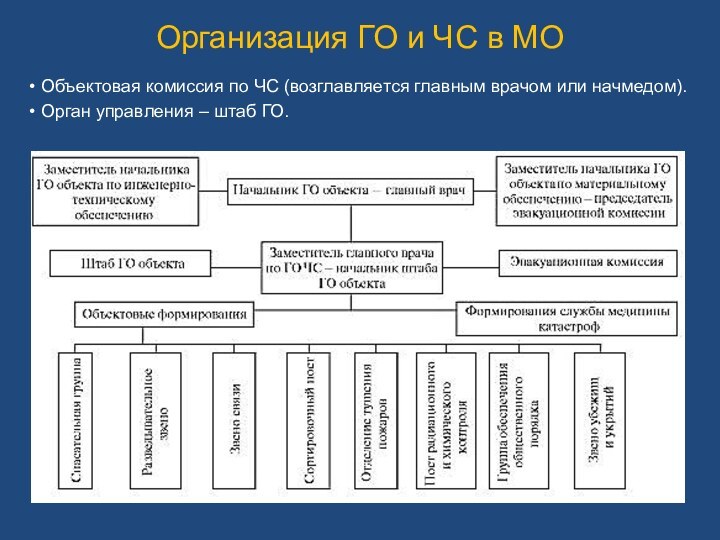
Организация ГО и ЧС в МО
Объектовая комиссия по
ЧС (возглавляется главным врачом или начмедом).
Орган управления –
штаб ГО.
Слайд 41
Задание для подготовки МО к работе в ЧС
Задание

выдается руководству МО для обеспечения плановой, целенаправленной подготовки МО
к работе в ЧС.
В задании кратко излагается возможная (прогнозируемая) обстановка в границах административной территории при возникновении ЧС.
В задании определяется: какие медицинские формирования и с каким сроком готовности создать, порядок их обеспечения медицинским и другим имуществом, транспортом. С учетом профиля больницы, ее возможностей предписывается: какого профиля пораженных и в каком количестве необходимо принять, срок готовности к приему и время приема, порядок дальнейшей эвакуации пораженных.
Получив задание, начальник штаба готовит проект приказа по лечебному учреждению, в соответствии с которым к работе привлекают весь состав штаба и персонал отделений, участвующий в ликвидации ЧС.
Основные формы подготовки персонала больницы, ее штаба ГО и формирований: штабные тренировки и учения, командно-штабные учения, комплексные учения и тренировки на объектах.
Слайд 42
Планирование мероприятий по работе в ЧС
Работа в ЧС

организуется в соответствии с планом работы штаба ГО в
мирное время.
План мероприятий – комплект документов, обеспечивающий чёткий и своевременный перевод МО в режим повышенной готовности к ЧС, эффективную организацию медико-санитарного обеспечения при ликвидации последствий ЧС.
Исходные данные для планирования:
прогнозируемая возможная обстановка в административной территории;
характеристика объекта и его кадрового состава (с учетом специфических исходных данных: планировка размещений функциональных отделений, их профиль и коечная мощность; состояние подъездных путей, площадок разгрузки поражённых; планировка приёмного отделения и возможность его перепрофилизации в приёмно-сортировочное с высокой интенсивностью приёма до 30-50 поражённых за1 ч);
состояние оснащения функциональных подразделений объекта здравоохранения медицинским имуществом с учётом задач, возложенных на них;
состояние защиты объекта от возможного воздействия поражающих факторов прогнозируемой катастрофы.
Работа штаба организуется в зависимости от режимов функционирования больницы.
Слайд 43
Режим повседневной деятельности
разработка планов защиты от поражения радиоактивными,
ядовитыми веществами и биологическими средствами;
решение организационных вопросов оказания
медицинской помощи при прогнозируемых ЧС в соответствии с возложенными задачами;
подготовка (обучение) личного состава формирований;
проведение мероприятий по подготовке МО к устойчивой работе в условиях ЧС.
Слайд 44
Режим повышенной готовности
оповещение и сбор персонала МО;
введение круглосуточного

дежурства руководящего состава;
установление постоянного наблюдения, уточнение порядка работы постов
наблюдения, выдача персоналу СИЗ, приборов радиационной и химической разведки;
подготовка больницы к приему пораженных;
прогнозирование возможной обстановки на территории больницы;
проверка готовности органов управления и врачебно-сестринских бригад к оказанию медпомощи пораженным в районе бедствия и медицинскому обслуживанию населения в местах его проживания (сосредоточения);
усиление контроля за соблюдением правил противопожарной безопасности на объекте и готовностью звеньев пожаротушения;
повышение защиты больницы от поражающих факторов;
проверка готовности сил и средств МО к эвакуации в безопасное место;
закладка медицинского имущества в убежища города и объектов народного хозяйства, в стационары для нетранспортабельных;
уточнение знания медицинским персоналом особенностей патологии поражения возможными факторами ожидаемой ЧС.
Слайд 45
Режим чрезвычайной ситуации
о случившемся и о проводимых мероприятиях

информируется вышестоящий начальник;
осуществляется сбор и оповещение сотрудников;
организуется медицинская разведка;
в
район бедствия выдвигаются силы и средства больницы;
продолжается освобождение коечного фонда от легкобольных и дополнительное развертывание больничных коек;
выдаются средства индивидуальной и медицинской защиты, проводится (по показаниям) экстренная профилактика, вакцинация и др.;
организуется (при необходимости) эвакуация в безопасные места персонала и больных, ценного имущества и документов больницы;
осуществляется укрытие персонала и больных в защитных сооружениях;
уточняется порядок дальнейшей эвакуации пораженных;
организуется оказание медицинской и других видов помощи пораженным сотрудникам и больным объекта здравоохранения;
поддержание общественного порядка, наблюдение за окружающей средой;
поддерживается взаимодействие с другими службами, местными органами здравоохранения, штабами по делам ГОЧС;
проводятся обеззараживание территории района бедствия, экспертиза воды, продовольствия и другие мероприятия.
Слайд 46
Угроза ЧС в границах территории МО
Основные мероприятия

при угрозе возникновения ЧС непосредственно в границах территории больницы
(при пожарах, взрывах, затоплениях, террор. актах и др.),
на других близко расположенных к больнице объектах:
приведение в готовность в установленные сроки штаба ГОЧС больницы;
приведение в готовность мед. формирований в установленные сроки, их использование в соответствии с предназначением и с учетом обстановки;
приведение в готовность объектовых формирований ГО общего назначения (спасательных, пожарных, радиационного и хим. наблюдения и др.), предназначенных для защиты больных и персонала, ведения спасательных работ в МО; определение порядка их использования;
выделение медицинского персонала для доукомплектования медицинских формирований и лечебно-диагностических подразделений других больниц, получивших задание для работы в ЧС;
выделение мед. персонала и мед. имущества в целях медико-санитарного обеспечения населения при его эвакуации из города и возможных опасных зон, в местах расселения, при его размещении в защитных сооружениях;
выделение с учетом прогнозируемой обстановки медперсонала для проведения СГПЭ мероприятий среди населения;
Слайд 47
Угроза ЧС в границах территории МО
определение порядка использования

кадров и транспортных средств при ликвидации медико-санитарных последствий ЧС;
доукомплектование
больницы медицинским, санитарно-хозяйственным, специальным имуществом, транспортом;
приведение в готовность защитных сооружений (в том числе стационаров для нетранспортабельных больных);
эвакуация больниц из городов (если она предусмотрена) и развертывание в загородной зоне в составе больничной базы;
организация защиты персонала и больных, членов семей персонала больницы в загородной зоне;
мероприятия, проводимые на территории МО, по ликвидации последствий ЧС при их возникновении в масштабе больницы и при авариях, катастрофах, стихийных бедствиях территориального или регионального уровня, в зависимости от конкретной обстановки (характера воздействия поражающих факторов);
прием пораженных (больных) при возникновении ЧС, оказание квалифицированной, специализированной мед. помощи и лечение;
организация управления, учета и отчетности.
Слайд 49
Защита медперсонала, больных и имущества
ЗАДАЧИ:
Если больница подвергается
воздействию поражающих факторов ЧС, то необходимо, прежде всего, обеспечить
защиту больных, персонала, уникального оборудования, других материальных средств и, в зависимости от обстановки, приступить к оказанию медицинской помощи пораженным, в том числе и своему персоналу, а также больным, которые могут подвергаться воздействию поражающих факторов.
Если больница не подвергается воздействию поражающих факторов, она, в соответствии с имеющимся заданием, приводит в готовность создаваемые на ее базе медицинские формирования службы медицины катастроф, перепрофилирует коечную сеть некоторых отделений, обеспечивает прием пораженных и оказание им квалифицированной и специализированной медицинской помощи. Медицинские формирования, созданные в больнице, используются в соответствии со сложившейся обстановкой и полученным распоряжением вышестоящего органа ЗО.
Слайд 50
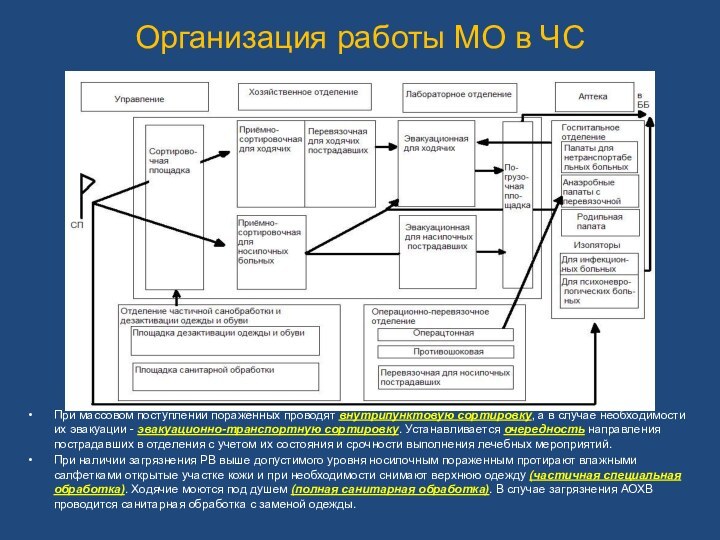
Организация работы МО в ЧС
Ответственный дежурный по больнице

задействует схему оповещения и сбора руководящего состава и одновременно
принимает меры к выполнению мероприятий, предусмотренных планом:
ставятся в известность вышестоящие органы здравоохранения;
организуется работа штаба ГО и ставятся конкретные задачи подчиненным;
приводятся в готовность к выдвижению соответствующие формирования (сбор персонала, получение имущества и т.п.);
выставляется (при необходимости) пост наблюдения радиационной и химической разведки;
на улице и внутри помещения устанавливается пикетаж с указанием направления движения потока пораженных;
приводятся в готовность СИЗ и МСИЗ, а также средства коллективной защиты персонала и больных;
при необходимости повышаются защитные свойства здания больницы;
уточняются списки больных, которые могут быть выписаны на амбулаторно-поликлиническое лечение;
принимаются меры к увеличению коечной емкости за счет использования дополнительных площадей (ординаторских, коридоров и т.п.);
Слайд 51
Организация работы МО в ЧС
увеличивается численность персонала приемного

отделения; проверяется знание персоналом инструкции по приему и сортировке
пораженных, готовность санитарного пропускника к проведению частичной и полной санитарной обработки, наличие обменного фонда носилок и белья;
в операционно-перевязочном отделении, в отделении реанимации и интенсивной терапии принимаются меры к увеличению коечной емкости и увеличению пропускной способности. Устанавливается дополнительное количество операционных, перевязочных столов, штативов и др. для крепления инфузионных средств, кислородной аппаратуры и др.;
устанавливается круглосуточное дежурство медицинского персонала. При возможности привлекаются к работе пенсионеры, студенты старших курсов медицинских учебных заведений;
замена медперсонала, убывающего в составе формирований;
проверяется наличие аварийного освещения и водоснабжения.
В соответствии с заданием и складывающейся обстановкой больница может развертываться по нескольким вариантам: для приема пораженных с механической травмой, для приема пораженных с механической травмой и ожогами, для приема пораженных АОХВ и др.
Слайд 52
Организация работы МО в ЧС
При массовом поступлении поражённых
проводят внутрипунктовую сортировку, а в случае необходимости их эвакуации
- эвакуационно-транспортную сортировку. Устанавливается очередность направления пострадавших в отделения с учетом их состояния и срочности выполнения лечебных мероприятий.
При наличии загрязнения РВ выше допустимого уровня носилочным пораженным протирают влажными салфетками открытые участке кожи и при необходимости снимают верхнюю одежду (частичная специальная обработка). Ходячие моются под душем (полная санитарная обработка). В случае загрязнения АОХВ проводится санитарная обработка с заменой одежды.
Слайд 53
Эвакуация МО
Цели эвакуации МО:
защита больных, медицинского персонала, личного
состава медицинских формирований, членов их семей, а также защита
и сохранение медицинского и санитарно-хозяйственного имущества;
развертывание на территории вне района ЧС сети лечебных учреждений совместно с местными МО для оказания КМП и СМП поражённым и необходимой МП эвакуируемому и постоянно проживающему населению.
Эвакуации подлежат:
медицинский и обслуживающий персонал вместе с нетрудоспособными членами их семей,
транспортабельные больные,
медицинское имущество, твердый и мягкий инвентарь первой необходимости.
Эвакуация может осуществляться автомобильным, железнодорожным и водным транспортом.
Ответственным за эвакуацию МО является главный врач.
Для планирования, организации, осуществления эвакуационных мероприятий и заблаговременной подготовки места размещения медицинского учреждения в загородной зоне приказом главного врача создаётся рабочий орган –
объектовая эвакуационная комиссия.
Слайд 54
Эвакуация МО
Документы, разрабатываемые для подготовки и проведения эвакуации

МО:
схема оповещения для сбора персонала учреждения;
обязанности персонала на период
подготовки и проведения эвакуации учреждения;
распределение медперсонала учреждения по подразделениям и по предназначению;
план размещения нетранспортабельных больных и список выделяемого медицинского и обслуживающего персонала;
расчёт распределения медицинского и санитарно-хозяйственного имущества;
схема эвакуации учреждения с указанием порядка и последовательности эвакуации больных, персонала и имущества;
тематика и график проведения тренировочных занятий с персоналом;
план проведения учений по эвакуации учреждения.
Органы управления ЗО выдают МО план-задание, в котором указывается:
профиль развертываемого лечебного учреждения,
количество коек,
перечень медицинских формирований для работы вне больницы (поликлиники),
место размещения эвакуируемого учреждения,
необходимое количество помещений.
данные о видах и количестве предоставляемого транспорта, наименование организаций, выделяющих автотранспорт, с указанием сроков их прибытия.
Слайд 55
Эвакуация МО
Расчеты штаба ГО при планировании эвакуации МО:
количество

врачей, среднего медицинского и обслуживающего персонала, подлежащего выделению в
распоряжение органов ЗО (в медформирования, в эвакопункты и др.), для медобслуживания нетранспортабельных больных и для развертывания МО вне зоны ЧС;
количество медработников для сопровождения транспортабельных больных;
количество медработников в оперативную группу (в составе 3-4 чел.: врач, медсестра, член эвакокомиссии и др.) для заблаговременного направления на место нового размещения МО с целью подготовки к приему и распределению прибывающих по подразделениям в соответствии с планом развертывания учреждения;
количество нетранспортабельных больных, находящихся дома, которые подлежат перевозу в стационары для этой категории больных;
количество больных в стационаре и на дому с указанием способа их транспортировки;
количество транспортных средств в машино-рейсах (следование туда и обратно), время на путь следования из расчета скорости движения в колонне (25-30 км/час);
порядок и последовательность эвакуации несколькими рейсами;
время для эвакуации МО в зависимости от количества машино-рейсов;
количество помещений для размещения больных вне района ЧС (в загородной зоне) и потребность в помещениях для укрытия нетранспортабельных больных в стационаре для нетранспортабельных; необходимое количество медицинского персонала, обслуживающего персонала для организации питания, водоснабжения и обеспечения этой категории больных лекарственными средствами и т.д.
Слайд 56
Эвакуация МО
Группы больных по эвакуационному предназначению:
больные, не нуждающиеся

в дальнейшем продолжении стационарного лечения и подлежащие выписке (около
50%); они после выписки самостоятельно следуют до места жительства, а затем, при необходимости, до сборного эвакопункта или пункта посадки, откуда эвакуируются наравне с другим населением; при выписке, если необходимо, их следует обеспечить медикаментами на 2-3 дня, так как в этот период из города эвакуируются поликлинические и аптечные учреждения;
транспортабельные больные, которые по состоянию здоровья не могут быть выписаны из больницы, но в состоянии без значительного ущерба для здоровья эвакуироваться с этим учреждением (около 45%);
нетранспортабельные больные, которые не способны без ущерба для здоровья перенести эвакуацию (около 5%). Эта группа больных должна быть оставлена в городе и укрыта в специально оборудованном убежище МО (лечебном стационаре для нетранспортабельных больных); нетранспортабельность больных определяется «Перечнем неотложных форм и состоянии, при которых больные не могут подлежать транспортировке», утвержденным Минздравом России.
Рекомендуется в истории болезни транспортабельных больных делать пометку «эвакуируется с больницей», нетранспортабельных – «остается в больнице как «нетранспортабельный», больным, выписывающимся на амбулаторное лечение – «выписан на амбулаторное лечение».
Слайд 57
Эвакуация МО
Эвакуация МО:
частичная – эвакуируются только больные и
персонал (при загрязнении территории АОХВ, если позволяет ситуация);
полная –
эвакуация персонала и материальных средств.
При поступлении распоряжения на эвакуацию руководитель учреждения обязан:
оповестить об этом подчиненный личный состав;
направить оперативную группу в район эвакуации;
организовать выписку больных, подлежащих амбулаторному лечению;
разместить нетранспортабельных больных в убежище стационара, оставив для их обслуживания часть медицинского персонала;
организовать эвакуацию медицинских формирований, созданных на базе данного учреждения, в заранее намеченные районы;
последовательно эвакуировать транспортабельных больных, персонал, членов семей, необходимое медицинское и санитарно-хозяйственное имущество, запасы питания и воды.
Заключительный этап эвакуационных мероприятий – консервация здания и сдача его под охрану.