- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Гипоксия плода и асфиксия новорожденного
Содержание
- 2. КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.Гипоксемическая гипоксия у матери –
- 3. КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.Гемическая – за счет снижения
- 4. КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.Постгеморрагическая. причины: фетоплацентарная потеря, внутриутробно кровоизлияние плода: лекарственная гипоксия, интоксикация (развиваются токсические гемоглобинопатии)
- 5. КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.Гемодинамическая – развивается при дефиците
- 6. ПО ТЕЧЕНИЮ:Острая: преждевременная отслойка нормально расположенной плаценты,
- 7. ДИАГНОСТИКА:аускультация (стетоскоп), частота сердцебиения плода: 120-160 уд/мин,
- 8. ДИАГНОСТИКА:Допплерометрия – определение скорости пуповинного и маточного
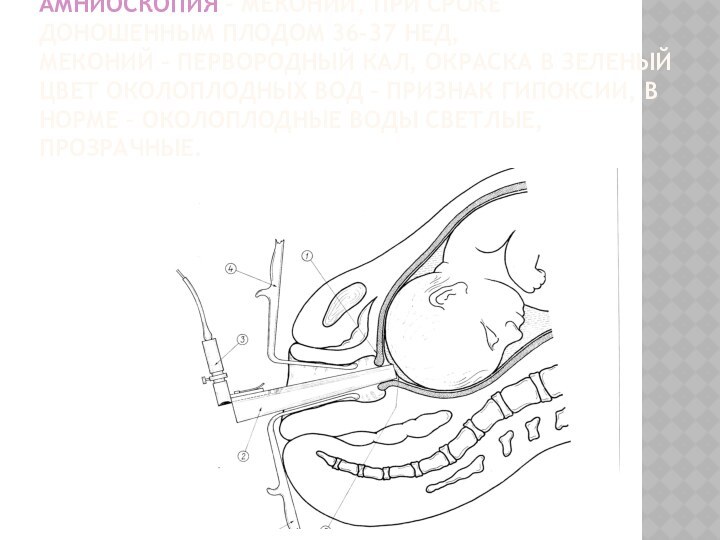
- 9. АМНИОСКОПИЯ – МЕКОНИЙ, ПРИ СРОКЕ ДОНОШЕННЫМ ПЛОДОМ
- 10. ДИАГНОСТИКА:Частота движений (за 30 мин не менее
- 11. ДИАГНОСТИКА:Снижение эстриола – эстриол вырабатывается в плаценте,
- 12. ФУНКЦИОНАЛЬНЫЕ ПРОБЫ
- 13. ДИАГНОСТИКА:Амниоцентез – пункция амниотической полости через переднюю
- 14. ОСЛОЖНЕНИЯ ГИПОКСИИ:Поражение ЦНС – так как ткань
- 15. ЛЕЧЕНИЕ ГИПОКСИИ.Должно быть этиопатогенетическим. Необходимо устранить причину.Применение
- 16. ЛЕЧЕНИЕ ГИПОКСИИ.Реокорректоры, антиагреганты: курантил, реополиглюкин, (реополиглюкин +
- 17. ЛЕЧЕНИЕ ГИПОКСИИ.Гипоксия плода – относительное показание к
- 18. АСФИКСИЯ НОВОРОЖДЕННЫХ.Оценка асфиксии новорожденных по Апгар у
- 19. АСФИКСИЯ НОВОРОЖДЕННЫХ.Асфиксия: легкой степени – 6-7 баллов,
- 20. АСФИКСИЯ НОВОРОЖДЕННЫХ.В случае асфиксии новорожденного оказывается реанимационная
- 21. ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:1. Прогнозирование необходимости реанимации еще до
- 22. ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:2. Подготовка к реанимации – неонатолог-реаниматолог
- 23. ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:При рождении ребенка – оценка признаков
- 24. ЭТАПЫ ОКАЗАНИЯ ПЕРВИЧНОЙ ПОМОЩИПервичная помощь - Отсасывание
- 25. ЭТАПЫ ОКАЗАНИЯ ПЕРВИЧНОЙ ПОМОЩИПосле пересечения пуповины –
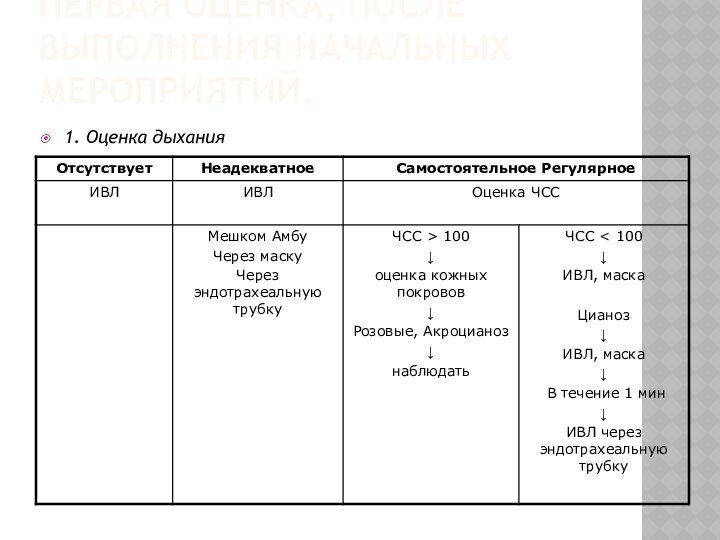
- 26. ПЕРВАЯ ОЦЕНКА, ПОСЛЕ ВЫПОЛНЕНИЯ НАЧАЛЬНЫХ МЕРОПРИЯТИЙ.1. Оценка дыхания
- 27. ПОКАЗАНИЯ К ИВЛ:ИВЛ необходимо проводить в том
- 28. ПРИ ЧСС < 80 В МИНможет быть
- 29. Реанимацию в родзале прекращают если в течение 20 мин после рождения нет сердцебиения.
- 30. Скачать презентацию
- 31. Похожие презентации
КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.Гипоксемическая гипоксия у матери – нарушение доставки кислорода к плоду является следствием плацентарной недостаточности (диффузионно-перфузионная)Причины: поздний гестоз, переношенная беременность, анемия беременной, преждевременная отслойка НРП, экстрагенитальные заболевания,




























Слайд 2
КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.
Гипоксемическая гипоксия у матери – нарушение
доставки кислорода к плоду является следствием плацентарной недостаточности (диффузионно-перфузионная)
поздний гестоз, переношенная беременность, анемия беременной, преждевременная отслойка НРП, экстрагенитальные заболевания,
Слайд 3
КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.
Гемическая – за счет снижения фетального
гемоглобина, наблюдается при гемолитической болезни плода (из-за серологической несовместимости
плода и матери по Rh – фактору и резус-конфликт)
Слайд 4
КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.
Постгеморрагическая.
причины: фетоплацентарная потеря, внутриутробно кровоизлияние
плода: лекарственная гипоксия, интоксикация (развиваются токсические гемоглобинопатии)
Слайд 5
КЛАССИФИКАЦИЯ ПО ЭТИОПАТОГЕНЕЗУ.
Гемодинамическая – развивается при дефиците ОЦК,
при пороках сердца, недостаточности кровообращения, анемии, нарушении проходимости пуповинных
сосудовСмешанная – чаще всего
Слайд 6
ПО ТЕЧЕНИЮ:
Острая: преждевременная отслойка нормально расположенной плаценты, разрыв
матки, при тазовых предлежаниях во время родов
Хроническая
Сочетанная: при гестозе
– хроническая гипоксия – ДВС – синдром – отслойка нормально расположенной плаценты – острая гипоксия
Слайд 7
ДИАГНОСТИКА:
аускультация (стетоскоп), частота сердцебиения плода: 120-160 уд/мин, ясное
или приглушенное, ритмичное или аритмичное, ультразвук, портативный датчик типа
«Беби», «Малыш». Если монотонно 140 уд/мин – признак тяжелой гипоксииКТГ (кардиотахограмма) – или монитор - оценка по Фишеру – информативность с 30 недельного срока
Слайд 8
ДИАГНОСТИКА:
Допплерометрия – определение скорости пуповинного и маточного кровотока
- судят о плацентарном кровотоке – критические, нулевые значения
– угроза жизни плодаЭКГ, ФКГ плода, частота, продолжительность систолы, диастолы и т.д.
Слайд 9 АМНИОСКОПИЯ – МЕКОНИЙ, ПРИ СРОКЕ ДОНОШЕННЫМ ПЛОДОМ 36-37
НЕД, МЕКОНИЙ – ПЕРВОРОДНЫЙ КАЛ, ОКРАСКА В ЗЕЛЕНЫЙ ЦВЕТ
ОКОЛОПЛОДНЫХ ВОД – ПРИЗНАК ГИПОКСИИ, В НОРМЕ – ОКОЛОПЛОДНЫЕ ВОДЫ СВЕТЛЫЕ, ПРОЗРАЧНЫЕ.
Слайд 10
ДИАГНОСТИКА:
Частота движений (за 30 мин не менее 5
раз) в N женщина должна ощущать движения плода. Необходимо
подсчитывать в утренние часы: если менее 5 раз или более 20-40 раз, то гипоксия плодаУЗИ – причина гипоксии, (плацентарная недостаточность, преждевременная отслойка, обвитие пуповины, врожденный порок развития, синдром задержки внутриутробного развития плода
Слайд 11
ДИАГНОСТИКА:
Снижение эстриола – эстриол вырабатывается в плаценте, но
предшественники в надпочечниках плода
Функциональные пробы – проводятся для диагностики
гипоксии, когда ее нет:Стрессовый
Не стрессовый
Функциональные пробы проводят при кардиомониторировании
Слайд 13
ДИАГНОСТИКА:
Амниоцентез – пункция амниотической полости через переднюю брюшную
стенку (трансабдоминальный) или трансцервикально (через цервикальный канал)
Для определения состава
околоплодных вод
Слайд 14
ОСЛОЖНЕНИЯ ГИПОКСИИ:
Поражение ЦНС – так как ткань мозга
наиболее чуствительна к гипоксии – умственная недостаточность – поражение
сосудов – кровоизлияния (гипоксическая травма) – вроде травмы нет, а кровоизлияние в головной мозг вследствие незначительных поворотов головкиСиндром ЗВУР плода
Антенатальная гибель плода
Асфиксия новорожденного
Слайд 15
ЛЕЧЕНИЕ ГИПОКСИИ.
Должно быть этиопатогенетическим. Необходимо устранить причину.
Применение вазоактивных
препаратов: расширение сосудов маточно-плацентарного кровообращения (имеются избирательные средства) –
сигетин, эстрогены, эуфиллин, компламин, трентал.Препараты расслабляющие мускулатуру матки: токолитики, β-миметики (при угрожающих преждевременных родах).
Слайд 16
ЛЕЧЕНИЕ ГИПОКСИИ.
Реокорректоры, антиагреганты: курантил, реополиглюкин, (реополиглюкин + гепарин),
трентал.
Метаболические препараты, воздействующие на энергетический обмен: ККБ, глюкозо-инсулиновая смесь,
фолиевая кислота, витамины В6, В1, В12, С, Е, эссенциале, глютаминовая кислота, метионин, оротат калия, антиоксиданты: унитиол, гипербарическая оксигенация (триада Николаева – сейчас не применяют), ноотропы.
Слайд 17
ЛЕЧЕНИЕ ГИПОКСИИ.
Гипоксия плода – относительное показание к операции
кесарево сечение (если выраженная гипоксия)
При острой гипоксии – акушерские
щипцы или экстракция плода за тазовый конец, перинеотомия.
Слайд 18
АСФИКСИЯ НОВОРОЖДЕННЫХ.
Оценка асфиксии новорожденных по Апгар у детей
Определяют
сердцебиение.
Рефлексы: на отсасывание слизи катетером, подключить к электроотсосу.
Гримаса у
ребенка – 1 балл, крик, движения – 2 балла.
Оценка проводится в конце 1 мин и через 5 мин
Слайд 19
АСФИКСИЯ НОВОРОЖДЕННЫХ.
Асфиксия:
легкой степени – 6-7 баллов,
средней
степени – 4-5 баллов,
тяжелая – 3-2-1 баллов.
Ребенок
без гипоксии 8-10 баллов.
Слайд 20
АСФИКСИЯ НОВОРОЖДЕННЫХ.
В случае асфиксии новорожденного оказывается реанимационная помощь
– Приказ № 372 «О совершенствовании первичной и реанимационной
помощи новорожденным в родзале».
Слайд 21
ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:
1. Прогнозирование необходимости реанимации еще до рождения
ребенка – неонатолог в родзале. Анализ антенатального и интранатального
анамнеза (неонатолог прогнозирует реанимацию).
Слайд 22
ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:
2. Подготовка к реанимации –
неонатолог-реаниматолог +
медсестра
оборудование (врач проверяет все ли есть в наличии)
температурный режим
(должен быть +24°С, не ниже), подогрев ножного конца кровати Рахманинова, пеленального столика.
Слайд 23
ПОСЛЕДОВАТЕЛЬНОСТЬ МЕРОПРИЯТИЙ:
При рождении ребенка – оценка признаков живорожденности
Дыхание
Сердечные
сокращения
Движения
При отсутствии всех 4 признаков – мертворожденный, реанимацию не
проводятНаличие хотя бы одного признака – реанимация
Слайд 24
ЭТАПЫ ОКАЗАНИЯ ПЕРВИЧНОЙ ПОМОЩИ
Первичная помощь - Отсасывание слизи
из верхних дыхательных путей катетером или электроотсосом – при
рождении головки до рождения плечиков, после рождения плечиков, повторное отсасывание слизи при околоплодных водах с меконием и других примесями – отсасывание из трахеи интубационной трубкой, ларингоскоп под контролем прямой ларингоскопии
Слайд 25
ЭТАПЫ ОКАЗАНИЯ ПЕРВИЧНОЙ ПОМОЩИ
После пересечения пуповины – под
источник лучистого тепла
Время 20-40 сек
Далее реанимация не откладывается до
окончания 1-ой мин, когда будет произведена первая оценка по шкале Апгар (еще 20 сек?). Дыхание появляется через 20-40 сек после рождения и частота 40-60 в минуту
Слайд 27
ПОКАЗАНИЯ К ИВЛ:
ИВЛ необходимо проводить в том случае,
если после проведения начальных мероприятий (20-40 сек) у ребенка:
Отсутствует дыхание (апное)
Неадекватное (нерегулярное) дыхание
При ЧСС < 80 в мин
Слайд 28
ПРИ ЧСС < 80 В МИН
может быть применен
непрямой массаж сердца, после 30 сек непрямого массажа сердца
на фоне ИВЛ если ЧСС < 80 или отсутствует проводится лекарственная терапия – через катетеризацию в пупочную вену:Адреналин в разведении 1: 10 000 воды, 0,1-0,3 мл на кг массы тела.
Альбумин 5% раствор 10 мл на 1 кг массы внутривенно за 5-10 мин струйно или капельно через инфузоматор
Растворр Рингер-лактат
NaCl 0,85% - все так же как альбумин
NaHCO3 – 4% раствор 4мл на кг массы