- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Лекция №17. Отморожение, замерзание
Содержание
- 2. Отморожение - совокупность клинических симптомов, возникающих под
- 3. ЭтиологияОсновная причина – длительное воздействие низкой температуры
- 4. Патогенез:Спазм сосудов при охлаждении, в последующем сменяющийся
- 5. Изменения общего характера:I фаза – приспособительная реакция.
- 6. Классификация:По течению:Острое:ЗамерзаниеОтморожениеХроническое:Холодовой нейроваскулитОзноблениеПо механизму развития:От действия холодного воздухаКонтактные отморожения
- 7. По глубине поражения:I степень – признаков некроза
- 8. Отморожение пальцев обеих кистей II–III степени Отморожение
- 9. Периоды течения отморожений:Дореактивный – ткани находятся в
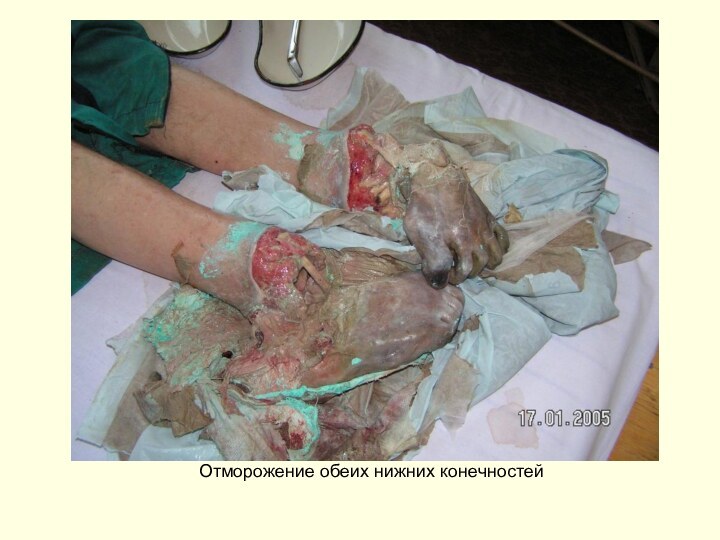
- 10. Отморожение обеих нижних конечностей
- 11. Отморожение кистей рук
- 12. Диагностика глубины поражений:Сцинтикрафия с Тс99КапилляроскопияКожная электротермометрияТермографияРеовазографияДопплерографияРентгеновская ангиография
- 13. Осложнения:В дореактивном периоде – шокВ раннем реактивном
- 14. Первая помощь:Устранить действие повреждающего фактора – холодаПереодеть
- 15. Лечение в дореактивном периоде:Согревание тканейВосстановление кровообращенияСпазмолитики (дротаверин,
- 16. Лечение в реактивном периоде:Общее лечениеОбщее согреваниеНормализация кровообращенияДезинтоксикация
- 17. Электротравма - комплекс изменений в организме пострадавшего
- 18. Знаки тока Электрическая метка входнаяЭлектрическая метка в месте выхода
- 19. Клиника:Местные симптомы «знаки тока»:Небольшие (2-3 см) участки
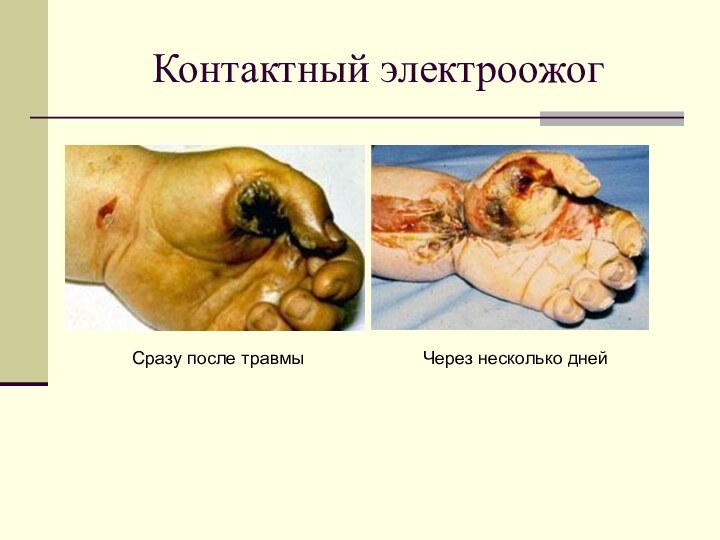
- 20. Контактный электроожогСразу после травмыЧерез несколько дней
- 21. Клиника:Общие симптомы:Со стороны сердечно-сосудистой системы – брадикардия,
- 22. Первая помощь:Прекратить воздействие электрического тока (!!! Больного
- 23. Скачать презентацию
- 24. Похожие презентации
Отморожение - совокупность клинических симптомов, возникающих под влиянием низких температур и проявляющихся некрозом и реактивным воспаление тканей.Общее охлаждение (замерзание) – тяжелое патологическое состояние организма, которое начинается при снижении температуры тела до 340С.





















Слайд 2
Отморожение
- совокупность клинических симптомов, возникающих под влиянием
низких температур и проявляющихся некрозом и реактивным воспаление тканей.
охлаждение (замерзание) – тяжелое патологическое состояние организма, которое начинается при снижении температуры тела до 340С.
Слайд 3
Этиология
Основная причина – длительное воздействие низкой температуры на
ткани тела человека.
Отягощающие факторы:
погодные условия (повышенная влажность, ветер):
Степень теплоизоляции
конечности (сдавление конечности тесной обувью, лыжными креплениями и т.д.)Снижение общей резистентности организма
Местные нарушения в тканях (облитерирующие заболевания конечностей, диабетическая ангиопатия, заболевания вен, травмы конечностей)
Слайд 4
Патогенез:
Спазм сосудов при охлаждении, в последующем сменяющийся парезом
при отогревании
Нарушение микроциркуляции
Стаз, выделение БАВ, повышение проницаемости сосудов, тромбоз
Возрастающая
потребность тканей в кислороде после отогреванияНекроз тканей
Слайд 5
Изменения общего характера:
I фаза – приспособительная реакция. Температура
тела 34-310С. Преобладают изменения в ЦНС и системе кровообращения,
носящие обратимый характер.II фаза - ступорозная. Температура тела 31-290С
III фаза – угасание жизненных функций. Температура тела ниже 290С. Дальнейшее угасание жизненных функций организма, судороги, окоченение. При достаточной длительности приводит к смерти.
Слайд 6
Классификация:
По течению:
Острое:
Замерзание
Отморожение
Хроническое:
Холодовой нейроваскулит
Ознобление
По механизму развития:
От действия холодного воздуха
Контактные
отморожения
Слайд 7
По глубине поражения:
I степень – признаков некроза кожи
нет. Отмечаются умеренная гиперемия и отек. Жалобы на незначительные
боли, чувство жжения. Характерны непродолжительный скрытый период (несколько часов) и быстрое восстановление (5-6 дней)II степень – некроз эпителия. Отмечают гиперемию и отек кожи с образованием пузырей, заполненных прозрачной жидкостью. Выраженный болевой синдром, парестезии. Восстановление через 2-3 недели
III степень – некроз всех слоев кожи с возможным переходом на подкожную клетчатку. На фоне отека и гиперемии с цианотичным оттенком очаги некроза и пузыри с геморрагическим содержимым. После отторжения некротических тканей идет краевая эпителизация с рубцеванием. Восстановление через 1-2 мес.
IV степень – некроз всех тканей конечности. Развивается сухая или влажная гангрена. Демаркационная линия формируется через 2 недели (при отсутствии инфекции), после чего необходимо выполнить ампутацию конечности.
Слайд 8
Отморожение пальцев обеих кистей II–III степени
Отморожение пальцев
правой кисти IV степени (сухая гангрена пальцев) и левого
предплечья.
Слайд 9
Периоды течения отморожений:
Дореактивный – ткани находятся в состоянии
гипотермии. Жалобы на ощущение холода, появление парестезии (покалывания и
жжения в области поражения). Затем полная утрата чувствительности. Кожные покровы белые (спазм периферических сосудов). Чем длительнее этот период, тем больше необратимых последствий в тканях. Общее состояние может быть удовлетворительным. Тяжесть обусловливается общей гипотермией.Реактивный – начинается после согревания тканей. Тяжесть обусловлена токсемией, а позднее септикотоксемией. Состояние ухудшается, появляются признаки интоксикации. Возможны падение АД и аритмии. Выявляются морфологические изменения в почках, печени, миокарде и мозге. Появляются боли, иногда очень сильные. Кожа цианотичная. Отек. Выраженные гиперестезии и парестезии. Местные изменения выявляются не сразу. Различают:
Ранний реактивный период (до 5 сут)
Поздний реактивные период (после 5 сут)
Слайд 12
Диагностика глубины поражений:
Сцинтикрафия с Тс99
Капилляроскопия
Кожная электротермометрия
Термография
Реовазография
Допплерография
Рентгеновская ангиография
Слайд 13
Осложнения:
В дореактивном периоде – шок
В раннем реактивном периоде
– шок, токсемия (с возможностью развития почечной и печеночной
недостаточности)В позднем реактивном периоде – гнойные осложнения (флегмоны, артриты, остеомиелиты, сепсис)
Слайд 14
Первая помощь:
Устранить действие повреждающего фактора – холода
Переодеть пострадавшего
в сухую теплую одежду, дать горячее питье
При появлении болей
применить анальгетикиСогреть отмороженные части тела. Важно соблюдать следующие условия:
Согревание проводится «изнутри» - обильное горячее питье, препараты, улучшающие кровообращение, термоизолирующие повязки
Согревание проводится постепенно – теплые ванны с постепенным повышением температуры с 22-240 до 360 в течение 1-2 часов (на 50 через 20-30 мин)
Сразу согревать конечность в горячей ванне нельзя – это может вызвать тромбоз сосудов и усугубить степень нарушения кровообращения и глубину некроза
Согревание у костра или печки приводить к развитию глубоких повреждений из-за неравномерного прогревания тканей снаружи.
Можно использовать растирания спиртом или водкой. Растирать снегом нельзя, т.к. его кристаллика приводят к появлению микротравм, которые становятся входными воротами для инфекции.
Слайд 15
Лечение в дореактивном периоде:
Согревание тканей
Восстановление кровообращения
Спазмолитики (дротаверин, папаверин)
Дезагреганты
(ацетилсалициловая кислота, пентоксифиллан)
Препараты, улучшающие реологические свойства крови (декстран)
При тяжелых
отморожениях – антикоагулянты (гепарин)Футлярная новокаиновая блокада по Вишневскому.
Общее лечение – анальгетики, симптоматическая терапия. Профилактика столбняка.
Слайд 16
Лечение в реактивном периоде:
Общее лечение
Общее согревание
Нормализация кровообращения
Дезинтоксикация (электролитные
растворы, кровезаменители)
обезболивание
Местное лечение
Консервативное (I, II, III степень) – первичный
туалет раны, влажно-высыхающая повязка с антисептиками. При наличии пузырей их срезают. При некрозах используют ферментативные препараты. После очищения раны переходят на мазевые повязкиХирургическое лечение (III степень с обширными некрозам, IV степень). Этапы:
Некротомия – 1 неделя – продольное рассечение в межплюсневых или межфаланговых промежутках до кровоточащих тканей
Некрэктомия – 2-3 неделя - удаление погибших тканей в пределах зоны омертвения
Ампутация – после окончательного стихания воспалительного процесса. Культю формируют на несколько см проксимальнее демаркационной линии
Восстановительные и реконструктивные операции
Слайд 17
Электротравма
- комплекс изменений в организме пострадавшего при
воздействии электрического поля.
Патогенез:
Тепловое действие (закон Джоуля). Максимальные изменения обнаруживаются
в месте входа и выхода тока – «знаки тока» - глубокие некрозы с поражением мышц и костей.Общебиологическое действие – изменение концентрации ионов и нарушение поляризации заряженных частиц в организме. Особенно опасны петли тока, проходящие через сердце и головной мозг (от одной руки к другой или от руки к ногам), которые вызывают изменения в проводящей системе сердца вплоть до фибрилляции, повреждение мозга и всей нервной системы.
Слайд 19
Клиника:
Местные симптомы «знаки тока»:
Небольшие (2-3 см) участки сухого
некроза округлой или линейной формы; в центре – втяжение,
края приподняты, полосы скручены;Гиперемия вокруг очага отсутствует;
Нет болевых ощущений;
Может возникать металлизация пораженных участков кожи.
Электроожоги всегда глубокие.
Осложнения – вторичный некроз из-за тромбоза магистральных сосудов вплоть до развития гангрены.
При поражении молнией – древовидные разветвления и полосы гиперемии на коже (следствие паралича сосудов)
Поражение молнией
электроожог
Слайд 21
Клиника:
Общие симптомы:
Со стороны сердечно-сосудистой системы – брадикардия, аритмия,
пульс напряжен, тоны сердца глухие. В тяжелых случаях –
фибрилляция желудочковСо стороны нервной системы – ощущение разбитости, головокружение, нарушения зрения, развитие парезов, параличей и невритов. Судорожные сокращения мышц вплоть до из разрывов, компрессионных и отрывных переломов костей. В тяжелых случаях – потеря сознания.
Со стороны дыхательной системы – спазм мышц гортани и дыхательной мускулатуры, развитие асфиксии.
В позднем периоде – развитие недостаточности печени и почек.
Слайд 22
Первая помощь:
Прекратить воздействие электрического тока (!!! Больного касаться
можно только после обесточивания электрической сети или в изоляционном
костюме)Провести реанимационные мероприятия
Наложить сухие асептические повязки на область ожогов
Доставить больного в стационар.