Слайд 2
Методы исследования
Рентгенография органов грудной клетки
Рентгенография брюшной полости
(вертикальное и горизонтальное положение
на левом боку)
УЗИ
Контрастное исследование жкт
Водорастворимые контрастные вещества
КТ
Слайд 3
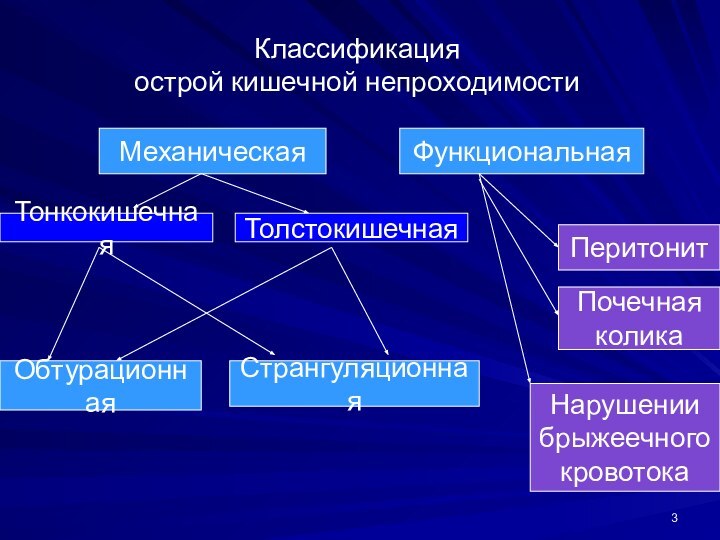
Классификация
острой кишечной непроходимости
Механическая
Функциональная
Тонкокишечная
Толстокишечная
Обтурационная
Перитонит
Почечная
колика
Нарушении
брыжеечного
кровотока
Странгуляционная
Слайд 4
Механическая непроходимость составляет 90% всех случаев кишечной
непроходимости, которая у 2/3 является тонкокишечной
Наиболее часто механическую
тонкокишечную непроходимость вызывают спайки и грыжи (обычно наружные)
Слайд 5
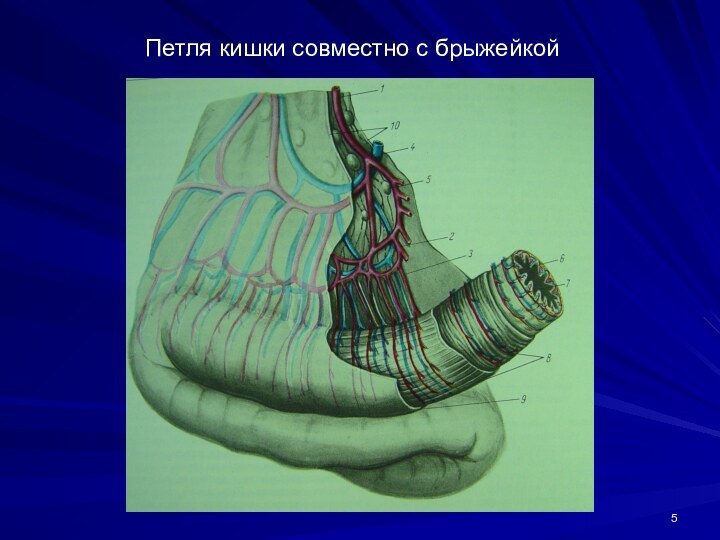
Петля кишки совместно с брыжейкой
Слайд 6
Причины странгуляционной непроходимости:
ущемления петли спайками,
внутренними и наружными грыжами,
заворотом,
инвагинацией
Патогенез
странгуляционной непроходимости нарушение кровоснабжения и раздражение нервного аппарата вследствие вовлечения в процесс брыжейки с развитием ишемии, некроза стенки кишки и возникновению перитонита
Гангрена кишки сопровождается выбросом эндо- и экзотоксинов, что приводит к токсическому шоку
Слайд 7
Причины обтурационной непроходимости
спайки
рубцовые стриктуры
опухоли
Кровоснабжение кишки в случае обтурационной непроходимости не страдает
Клинические
проявления обтурационной непроходимости менее выражены. По мере растяжения проксимальных отделов возникает рвота, усугубляющая потерю жидкости
Без лечения развивается гиповолемический шок с высокой смертностью
Слайд 8
Основные рентгенологические симптомы механической
кишечной непроходимости
1.Чаши Клойбера
2.Арки
3.Переливание жидкости из одной кишки в другую
4.Постстенотическое
спадение кишки
Слайд 9
Косвенные признаки
деформация и смещение желудка
и толстой кишки петлями тонкой, содержащими газ и жидкость
наличие жидкости в брюшной полости, обнаруживаемое при УЗИ
Слайд 10
На основании обзорных Р-грамм необходимо ответить на вопросы:
есть или нет признаки ОКН?
являются ли обнаруженные изменения признаками
тонкокишечной или толстокишечной непроходимости?
Слайд 11
Р-картина тонкокишечной непроходимости
уровни жидкости и газ образуют характерные
арки
горизонтальные уровни широкие с невысоким газовым пузырем
характерен
симптом переливания жидкости из одной петли в другую
отсутствие газа в толстой кишке
Слайд 12
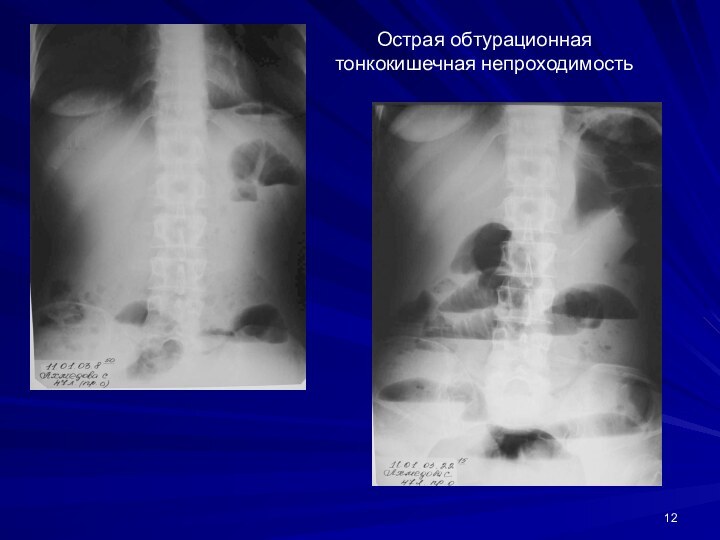
Острая обтурационная тонкокишечная непроходимость
Слайд 13
Тонкокишечная непроходимость, обтурация тонкой кишки желчным камнем
Слайд 15
Характерные рентгенологические признаки обтурационной непроходимости тонкой кишки
удается определить только у половины больных
В.И.Петров
Слайд 16
Странгуляционная тонкокишечная непроходимость
Рентгенологически стадии развития СТК
различают по степени вздутия кишки, форме пузыря, их размерам
и расположению
Слайд 17
1стадия – изолированное вздутие кишки без горизонтальных уровней
2стадия – р - признаки нарастают, происходит
увеличение вздутия кишки с появлением горизонтальных уровней жидкости
перемещение жидкости из одной петли в другую с изменением расположения уровней
3стадия– резкое вздутие тонкой кишки, множественные горизонтальные уровни
Слайд 18
4 стадия – наступает некроз всех слоев ущемленной
части кишки, тонус ее резко снижается - это проявляется
уменьшением высоты газового пузыря, а длина уровней жидкости резко увеличивается, они располагаются на одной линии. Газ в толстой кишке не определяется
При 1 и 2 стадиях допустимы динамическое наблюдение за развитием процесса и контрастное исследование
При выявлении 3 и 4 стадии болезни необходимо провести лишь однократное рентгенологическое исследование, показана срочная операция
Слайд 19
Увеличение вздутия тонкой кишки, уменьшение газа в толстой
кишке, увеличение количества горизонтальных уровней жидкости, несмотря на кажущееся
улучшение клинической симптоматики от проведенной консервативной терапии, свидетельствуют о наличии механической КН и являются важными критериями при определений показаний к оперативному вмешательству
Слайд 21
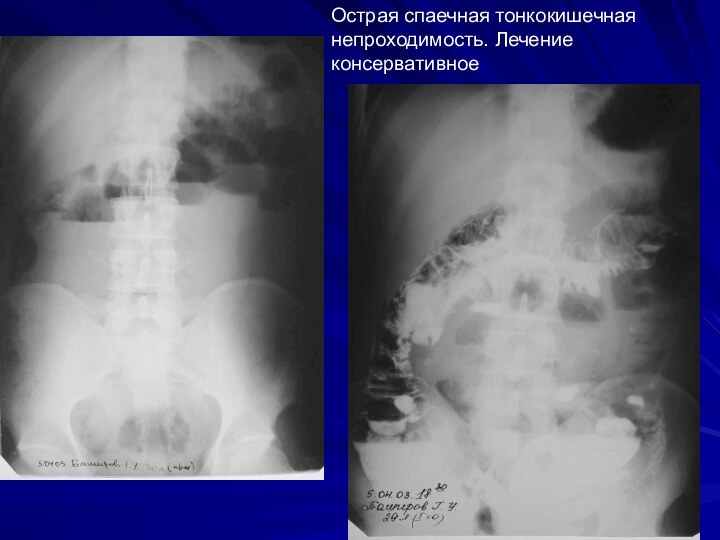
Острая спаечная тонкокишечная непроходимость. Лечение консервативное
Слайд 22
Острая спаечная тонкокишечная непроходимость. Лечение консервативное
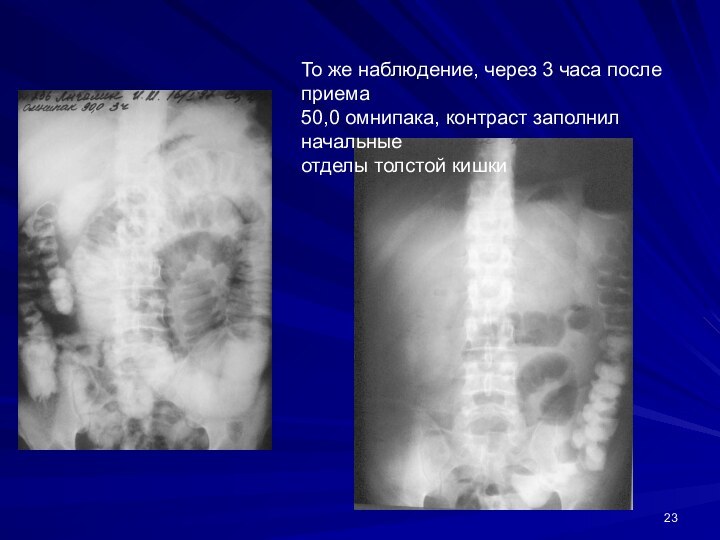
Слайд 23
То же наблюдение, через 3 часа после приема
50,0
омнипака, контраст заполнил начальные
отделы толстой кишки
Слайд 24
Ранняя (на 4-е сутки) спаечная тонкокишечная непроходимость, 25.12.02-
повторная релапаротомия - рассечение спаек
Слайд 25
Р-картина толстокишечной непроходимости
ширина чаш Клойбера меньше
высоты газового пузыря над ними
значительное вздутие толстой кишки
и скопление каловых масс выше препятствия
при медленно развивающейся толстокишечной непроходимости особенно в ее правых отделах, развиваются признаки тонкокишечной непроходимости
Решающее значение в установлении правильного диагноза имеет определение стойкой задержки контрастного вещества над препятствием с сохранением уровне жидкости в тонкой кишке
Слайд 26
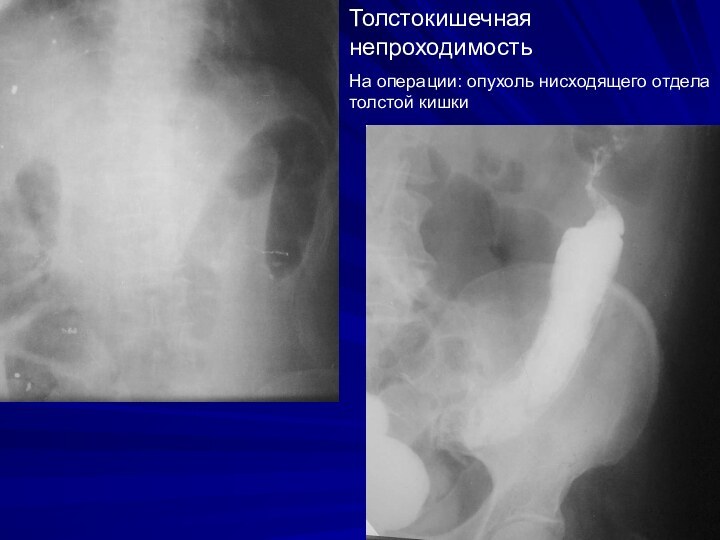
Толстокишечная непроходимость
На операции - опухоль сигмовидной кишки
Слайд 27
Толстокишечная непроходимость
На операции: опухоль нисходящего отдела толстой кишки
Слайд 28
Толстокишечная непроходимость
СИМПТОМ «ВОРОТНИЧКОВОЙ ИНВАГИНАЦИИ»
Операция: опухоль сигмовидного отдела толстой
кишки
Слайд 29
Кишечная непроходимость,
рак нисходящего отдела толстой кишки, инфильтративная
форма
Слайд 30
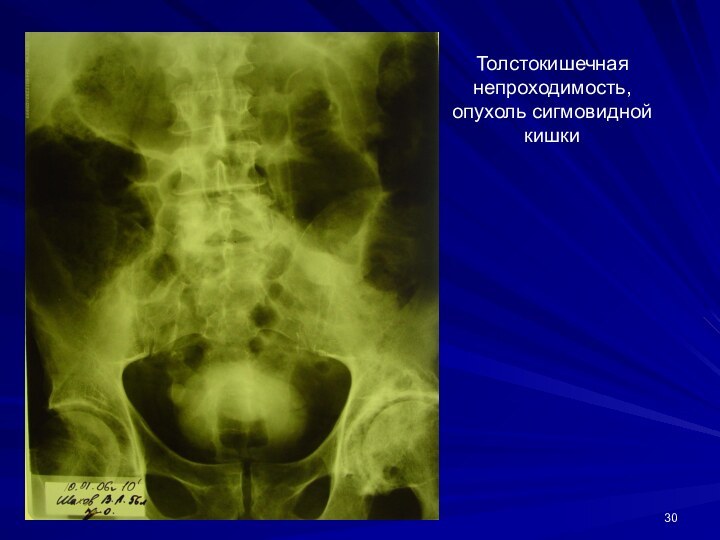
Толстокишечная непроходимость,
опухоль сигмовидной кишки
Слайд 32
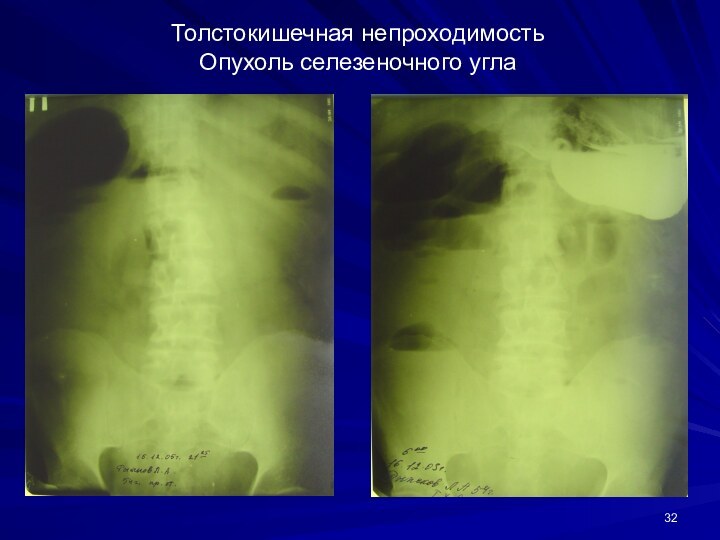
Толстокишечная непроходимость
Опухоль селезеночного угла
Слайд 33
Толстокишечная непроходимость
mts печень, ПЖ, забрюшинные л/у. Асцит
Слайд 34
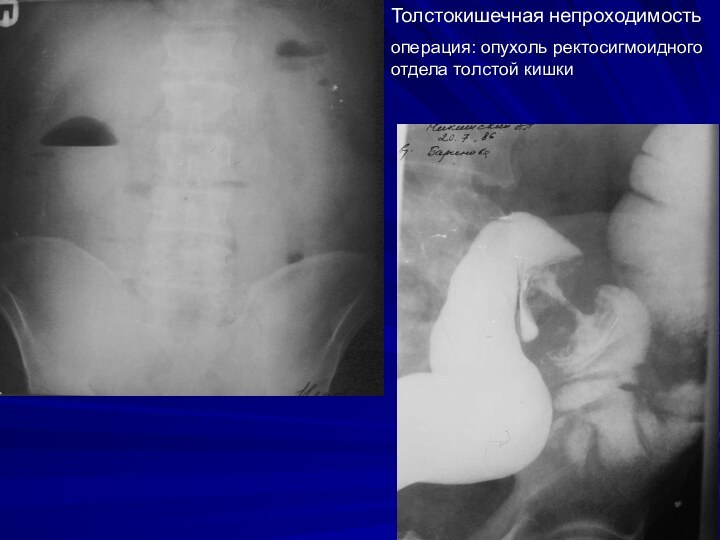
Толстокишечная непроходимость
операция: опухоль ректосигмоидного отдела толстой кишки
Слайд 35
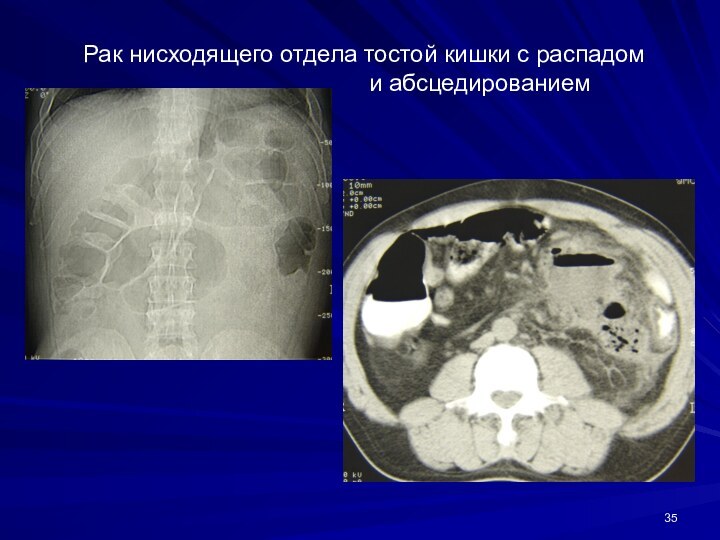
Рак нисходящего отдела тостой кишки с распадом
и абсцедированием
Слайд 36
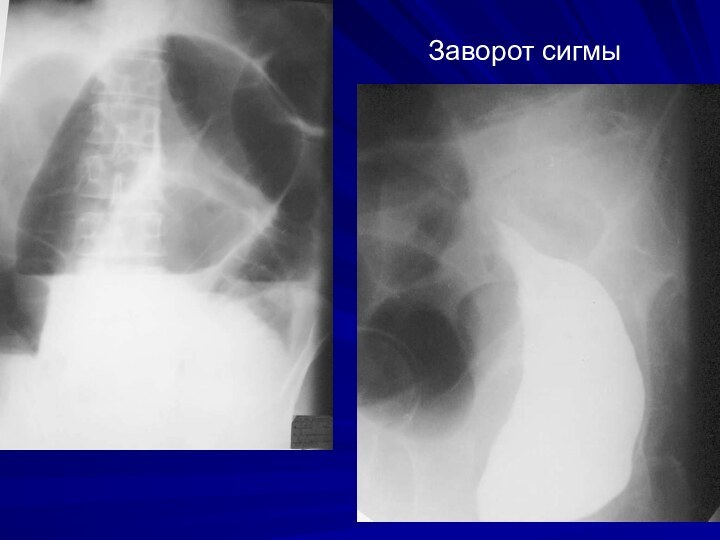
Заворот сигмовидной кишки
наиболее частый вид странгуляционной непроходимости
толстой кишки
Основной Р-признак – резкое удлинение и
расширение сигмовидной кишки, превращение ее в «автомобильную шину» или «двустволку» при завертывании кишки вокруг оси
Слайд 37
Заворот сигмовидной кишки
Классические симптомы выражены только
в разгар болезни. При небольшом скоплении газа в сигмовидной
кишке и значительно большем содержании в других отделах толстой кишки, рентгенологическая картина не характерна.
Решающую роль в диагностике играет контрастное исследование – ирригоскопия. Контрастная масса туго заполняет ампулу прямой кишки и дистальную часть сигмы до места перекрута, где выявляется сужение в виде «клюва».
Слайд 40
Функциональная (динамическая)
кишечная непроходимость
Причины
гнойно-воспалительных процессах
в брюшной полости (перитоните)
отравлениях
вследствие
нарушения кровообращения в брыжейке
поражениях рефлексогенных зон забрюшинного пространства (почечная колика, травма забрюшинного пространства и пр.)
Слайд 41
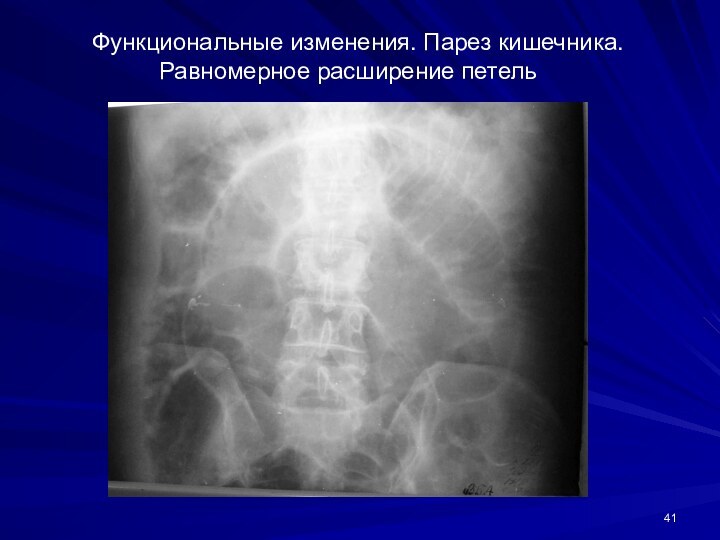
Функциональные изменения. Парез кишечника.
Равномерное расширение
петель
Слайд 42
Перитонит
гнойное или иное воспаление брюшины в ответ
на ее непосредственное раздражение
Причины
ишемические,
воспалительные
инфекционные поражения
Специфических и несомненных рентгенологических признаков перитонита не существует
Слайд 43
Обзорная рентгенография живота
Перитонит сопровождается реактивной паралитической кишечной непроходимостью,
при этом
газ в просвете кишки с
удлиненными горизонтальными уровнями
увеличивается диаметр тонкой кишки до 4-5см и более
складки слизистой в тонкой кишке чаще нечетко дифференцируются, в отдельных петлях могут быть утолщенными,
неравномерное расширение и затемнение промежутков между петлями (поражение брюшины и наличие жидкости в брюшной полости)
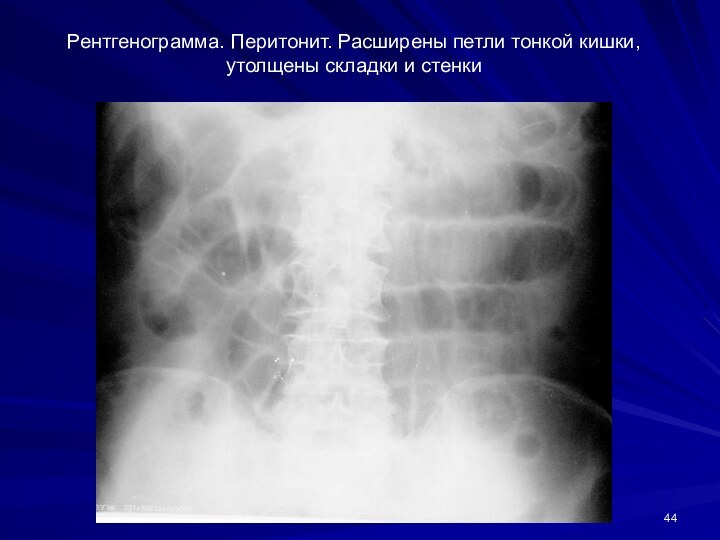
Слайд 44
Рентгенограмма. Перитонит. Расширены петли тонкой кишки, утолщены складки
и стенки
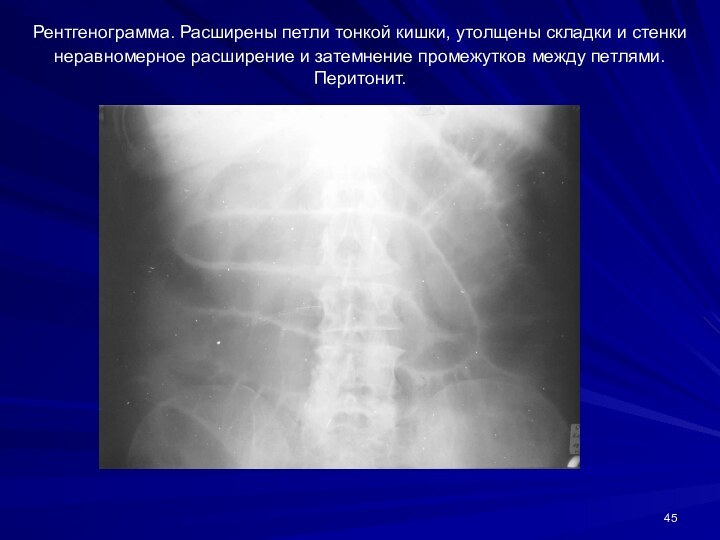
Слайд 45
Рентгенограмма. Расширены петли тонкой кишки, утолщены складки и
стенки неравномерное расширение и затемнение промежутков между петлями. Перитонит.
Слайд 46
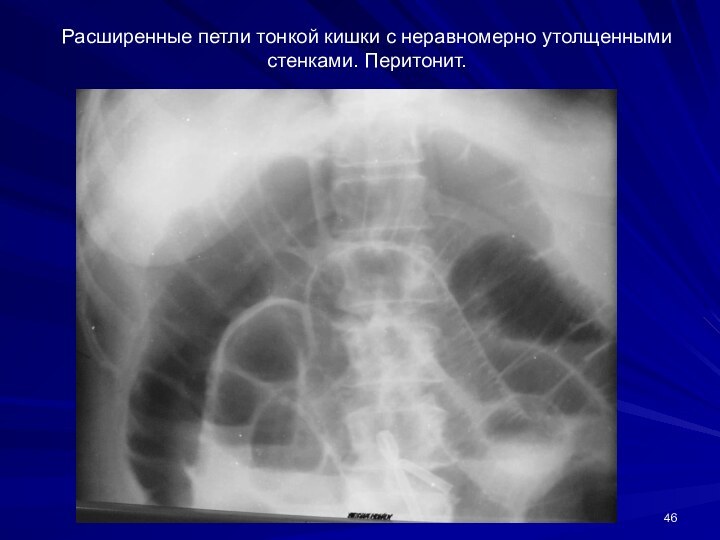
Расширенные петли тонкой кишки с неравномерно утолщенными
стенками.
Перитонит.
Слайд 48
Методика перитонеографии
В качестве контрастного вещества используют 30% раствор
водорастворимого контрастного вещества (урографин 76%), который вводят в брюшную
полость через дренажную трубку в количестве 50,0. Первую рентгенограмму выполняют сразу после завершения введения, контрольные – через 30мин, 60мин. и 120мин.
- сразу после введения обращает на себя внимание характер его распределения в брюшной полости
- через 30мин, если нет перитонита, на рентгенограмме остаются следы контраста или он вовсе не определяется, а наблюдается его выделение МВП
- через 60мин. при отсутствии перитонита следов контраста в брюшной полости не определяется.
- при перитоните на контрольных рентгенограммах картина не измениться
Слайд 49
Ультразвуковые признаки перитонита диагностического значения не имеют; к
ним относят:
заполненные жидкостью петель кишок,
свободную жидкость
в брюшной полости, которая может скапливаться в отдельных участках
(в околоободочном, околопеченочном, околоселе зеночном пространстве, мориссоновой сумке и малом тазу.
Слайд 50
ИМЕЮЩИЙСЯ ВЫПОТ В БРЮШНОЙ ПОЛОСТИ В КОЛИЧЕСТВЕ ДО
100мл ПРИ ПРОВЕДЕНИИ УЗИ НЕ ОПРЕДЕЛЯЕТСЯ
УЛЬТРАЗВУК НЕ МОЖЕТ РАЗЛИЧИТЬ
АСЦИТ, КРОВЬ, ЖЕЛЧЬ, ГНОЙ И МОЧУ
Слайд 51
В практике предлагается определять количество свободной жидкости
по трем градациям :
-незначительное (небольшое) количество которому соответствует
объем до 200мл, при этом жидкость визуализируется вблизи источника перитонита и в межпетельных пространтсвах;
-умеренное количество, что соответствует объему 200-500мл, эксудат определяется в отлогих местах брюшной полости (поддиафрагмально, в малом тазу, боковых каналах); сонографическое определение
-значительного количества выпота более 500мл констатируется в случаях, когда петли кишечника «плавают» в жидкости.
Слайд 52
Свободная жидкость под левым куполом
Диафрагмы. УЗИ
Слайд 53
Наибольшую информацию о состоянии кишечника УЗ-методом
можно получить при выявлении симптома внутрипросветного депонирования жидкости
Слайд 54
При скоплении жидкости в просвете кишки можно определить
следующие эхографические параметры:
диаметр кишки,
толщину ее стенки,
структуру
стенки и внутреннего содержимого кишки,
характер перистальтики,
скопление жидкости в межпетельном пространстве и в брюшной полости
Совокупность данных изменений трактуется как ультразвуковой синдром кишечной недостаточности (СКН)
Слайд 55
УЗ признаками структурных изменений тонкой кишки является:
расширение
просвета петель более 2,5см в диаметре
утолщение стенок более
1-2мм.
Слайд 56
Функциональные изменения тонкой кишки характеризуются:
замедлением или
полным прекращением перистальтических сокращений,
уменьшением плотности и постепенным
исчезновением эхогенных включений в просвете расширеной кишки,
накоплением жидкости в просвете кишки.
Слайд 57
Наивысшей степенью структурных и функциональных изменений тонкой кишки
или «синдрома кишечной недостаточности» является :
расширение просвета до
4-4,5см и более,
заполнение ее жидкостью, не содержащей эхогенных включений,
ограничение подвижности петель, окруженных слоем жидкости.
может быть реактивный выпот в плевральных полостях.
Слайд 58
Динамическое УЗ наблюдение позволяет определить критерии оценки прогрессирования
перитонита:
динамику количества свободной жидкости в брюшной полости
динамику
структурных и функциональных изменений тонкой кишки
выявление абсцессов органной или внеорганной локализации
-
Слайд 59
Разрешение перитонита характеризуется :
уменьшением количества свободной жидкости
в брюшной полости
уменьшение диаметра и постепенное восстановление подвижности
кишечника
появлением эхогенных включений в петлях тонкой кишки и постепенное увеличение их плотности
-
Слайд 60
УЗИ. Расширен просвет тонкой кишки, утолщены стенки
Слайд 61
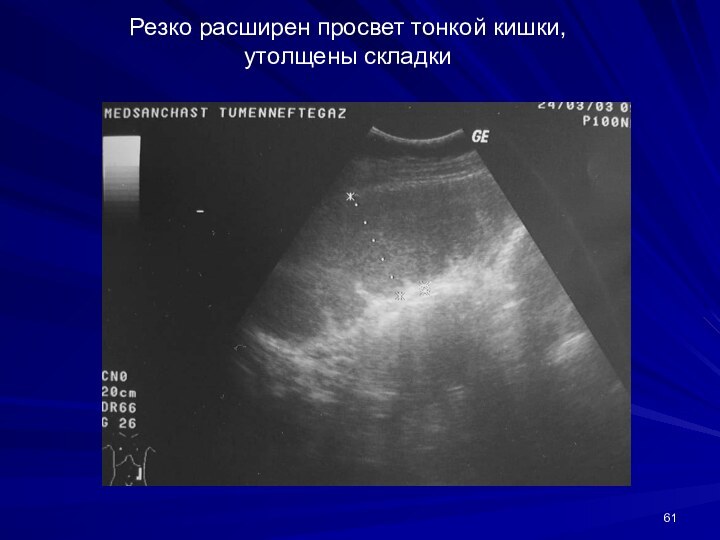
Резко расширен просвет тонкой кишки, утолщены складки
Слайд 62
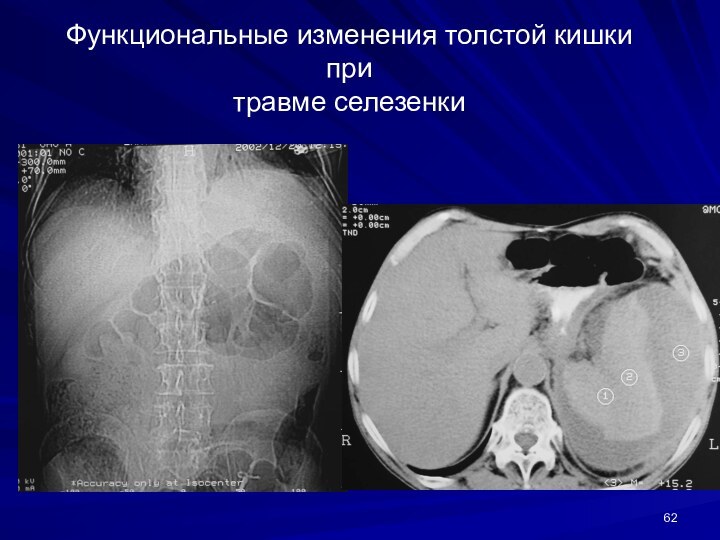
Функциональные изменения толстой кишки при
травме селезенки
Слайд 63
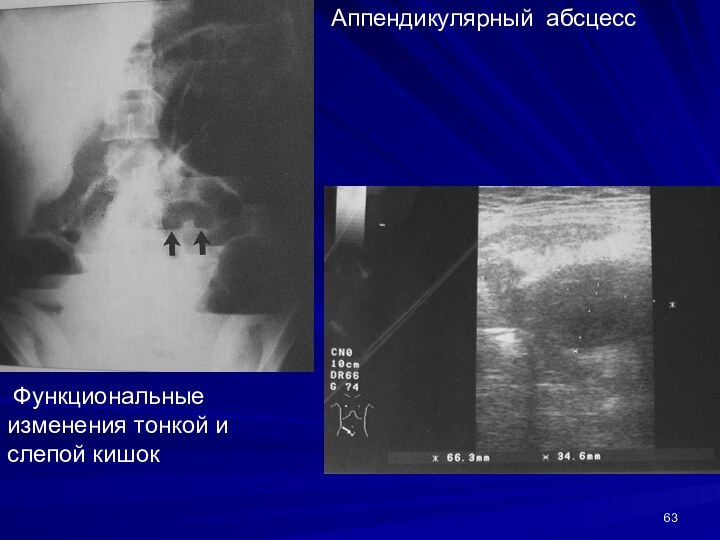
Аппендикулярный абсцесс
Функциональные изменения тонкой и слепой кишок
Слайд 64
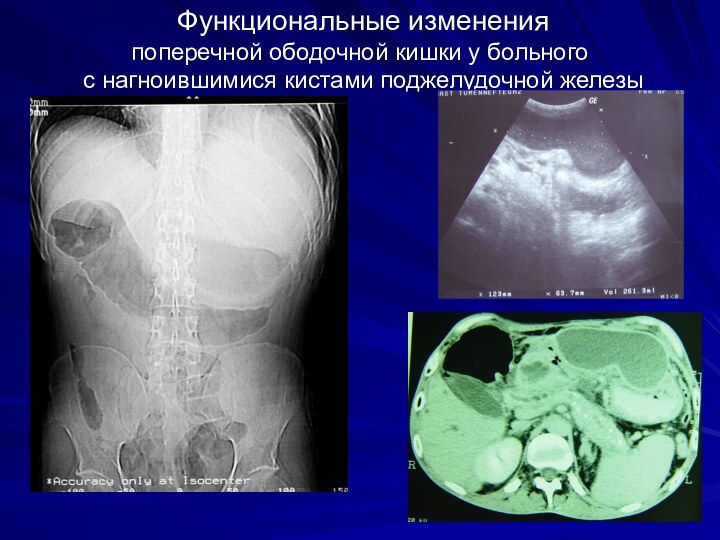
Функциональные изменения
поперечной ободочной кишки у больного
с нагноившимися кистами поджелудочной железы
Слайд 65
Компьютерная томография
КТ признаками перитонита являются асцит,
инфильтрация сальника, брыжейки и утолщение париетальной брюшины.
Эти симптомы
неспецифичны и их интерпртируют в зависимости от клинической картины.
Аналогичные признаки выявляются при карциноматозеи миксоматозе брюшины, при которых клиническая симптоматика менее выражена.
Слайд 66
Точность методов лучевой диагностики
В выявлении разлитого перитонита:
КТ- 95%,
УЗИ – 94%
рентгенологическое исследование –41%,
При отграниченном
перитоните соответственно :
КТ – 93% ,
УЗИ – 86%,
рентгенологическое исследование – 57%.
Слайд 67
Анализируя достоинства и недостатки методов инструментальной диагностики острых
хирургических заболеваний брюшной полости и их осложнений, можно сделать
вывод, что ни один из методов не является абсолютно точным.
Наилучшие результаты диагностики достигаются при их комплексном использовании в определенной последовательности.
Слайд 68
Нарушение мезентериального кровообращения
Спектр клинических проявлений оклюзии брыжеечной артерии
или вены широк - от небольшого дискомфорта (брюшная жаба)
до угрожающего жизни инфаркта кишечника.
Слайд 69
Источник артериальной эмболии
тромбы, образующиеся в постинфарктной
аневризме левого желудочка,
тромбы в левом предсердии у
больных с митральным стенозом или недостаточностью
мерцательная аритмия
Тромбоз брыжеечной вены
может быть идиопатическим или
возникнуть патологии: портальной гипертензии, сепсисе, различных коагулопатиях, травмах, паранеоплас тических процессах, эритремии
Слайд 70
В клинике различают три стадии:
начальную, латентную и
терминальную
Начальная стадия
эмболии брыжеечной артерии
характерно острое
возникновение боли, мучительной, без четкой локализации
типично несоответствие между выраженностью боли и мягкой брюшной стенкой
вначале появляется диарея без крови, рвота, усиление перистальтики, позднее в кале появляется кровь
прогрессируют симптомы шока
Слайд 71
Латентная стадия
Боль наступает через 6-12 часов,
ослабевает
В просвете кишки накапливается газ и возникает
чувство переполнения
Перистальтика отсутствует или ослаблена
При пальпации болезненность и мышечное напряжение
Терминальная стадия
развивается через 12-48 часов от начала болей и
проявляется классической картиной острого живота с признаками разлитого перитонита
Слайд 72
Обзорная рентгенография живота
Исследование проводят в положении лежа на
спине, на левом боку и стоя
Косвенные признаки
мезентериального тромбоза
1)
симптом «безгазового живота» - когда в тонкой и толстой кишке газа нет или очень мало и диффузное матовое затемнение
Слайд 73
Обзорная рентгенография живота
2) изолированное растяжение тонкой кишки
(у2/3),которое иначе называют ложной тонкокишечной непроходимостью
Оно
обусловлено растяжением кишки газами, образующимися из-за активации микрофлоры при ишемии стенки кишки
Наблюдается в латентной стадии
Слайд 74
Прямые признаки нарушения мезентериального кровообращения
утолщение стенки
кишки (из-за ее отека и кровоизлияний) Оно почти всегда
сопровождается
расширением кишки, при этом просвет ее сужен, а петли отдалены друг от друга Кишечная стенка становится ригидной
Слайд 75
при рентгенографии лежа на спине и
на левом боку положение петель не меняется
характерный
прямой признак терминальной стадии - пузырьки газа в стенке кишки и в сосудах, которые почти всегда сочетаются с расширение тонкой и толстой кишки
Слайд 76
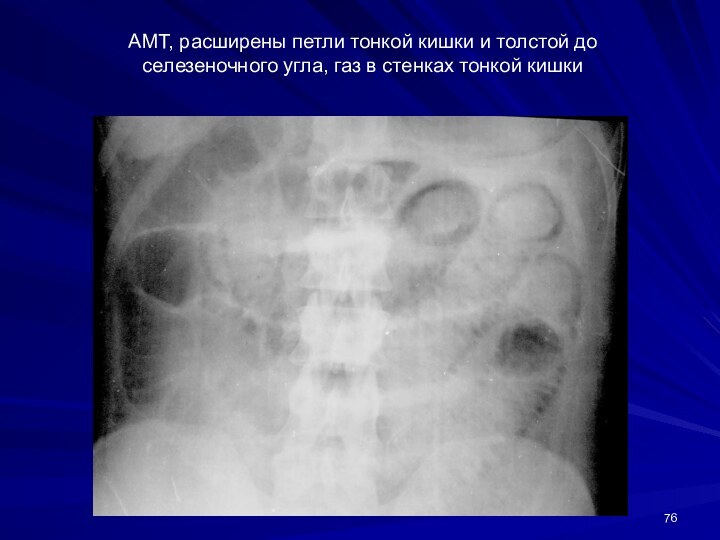
АМТ, расширены петли тонкой кишки и толстой до
селезеночного угла, газ в стенках тонкой кишки
Слайд 77
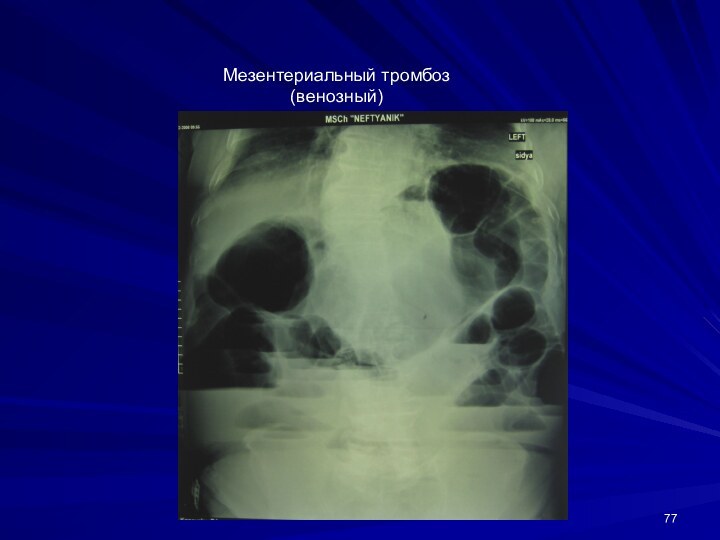
Мезентериальный тромбоз (венозный)
Слайд 80
Соногрфия
утолщение кишечной стенки
сопутствующий асцит
Эти признаки не специфичны, и отличить ишемию от воспалительной
инфильтрации не возможно
Наличие газа в стенке кишки или в воротной вене – симптом специфичный, но его трудно выявить из-за эффекта реверберации
Визуализировать оклюзию брыжеечной артерии можно при цветном дуплексном сканировании
Слайд 81
Компьютерная томография
Расширение петель тонкой кишки и утолщение
ее стенок, асцит и инфильтрация брыжейки, которые характерны для
перитонита хорошо видны на КТ
Иногда визуализируется тромб в артерии или вене
Очень хорошо виден газ в сосудах и в стенке кишки
Если некроз значительный, газ обнаруживается по всему корню брыжейки, воротной вене и ее ветвях
Окончательный диагноз нарушения мезентериального кровообращения ставят с помощью ангиографии