- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Острый панкреатит
Содержание
- 2. Анатомия поджелудочной железы
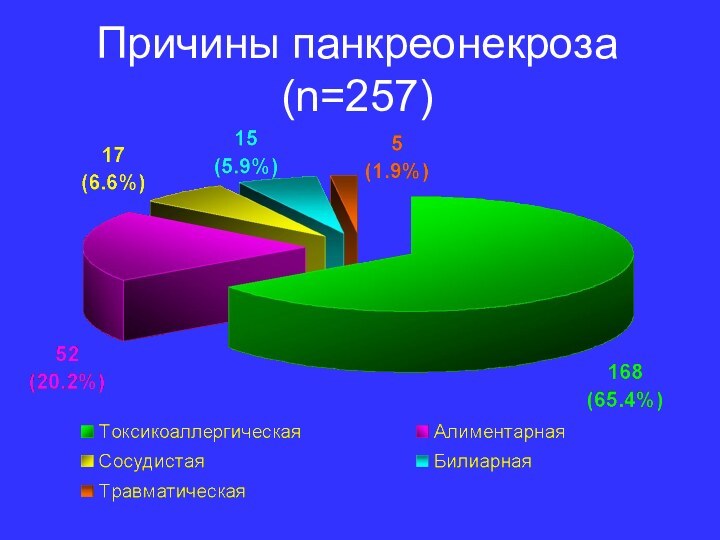
- 3. Причины панкреонекроза (n=257)
- 4. Формы острого панкреатитаI.Отечный(интерстициальный)панкреатит.II. Панкреонекроз стерильныйпо характеру некротического
- 5. Осложнения острого панкреатитаI.Перипанкреатический инфильтратII.Инфицированный панкреонекрозIII.Панкреатогенный абсцессIV.Псевдокиста:стерильная,инфицированнаяV.Перитонит:ферментативный,бактериальныйVI.Септическая флегмона
- 6. клинические синдромы1) болевой 2) перитонеальный 3) динамической непроходимости кишечника 4) гемодинамических расстройств
- 7. Стандарт диагностических исследованийУльтразвуковая томографияЛабораторные исследованияЛапароскопия
- 8. Ультразвуковые признаки панкреонекрозаУвеличение размеров поджелудочной железыНаличие жидкостных образований в сальниковой сумке
- 9. Динамическое ультразвуковое исследованиеЖидкость в сальниковой сумкеАбсцесс забрюшинного пространства
- 10. Ультразвуковая диагностика причин билиарного панкреонекрозаСтеноз большого дуоденального сосочкаВклиненный конкремент ампулы большого дуоденального сосочка
- 11. Лабораторные показатели ферменты поджелудочной железы1 Амилаза (
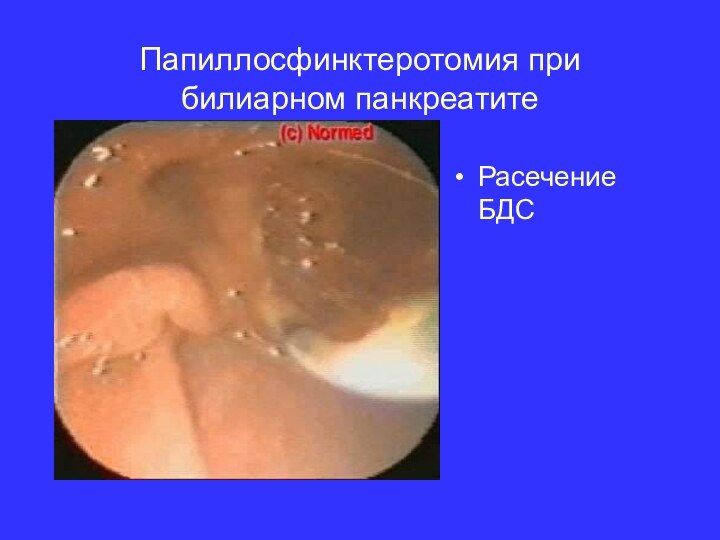
- 12. Папиллосфинктеротомия при билиарном панкреатитеРасечение БДС
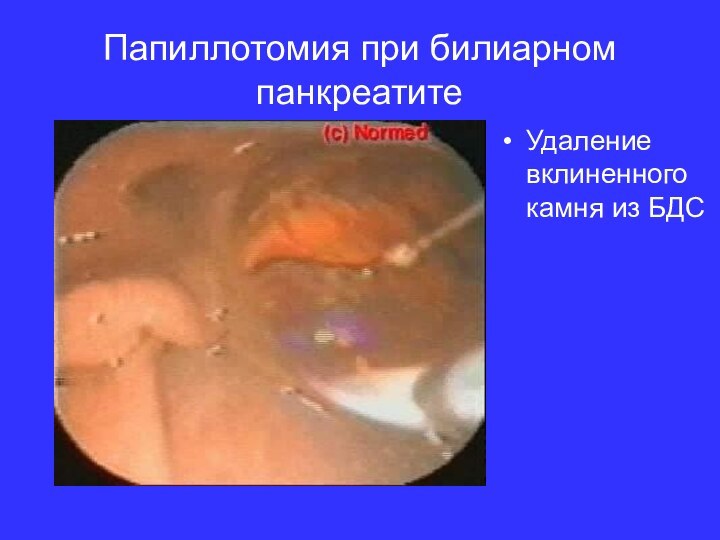
- 13. Папиллотомия при билиарном панкреатитеУдаление вклиненного камня из БДС
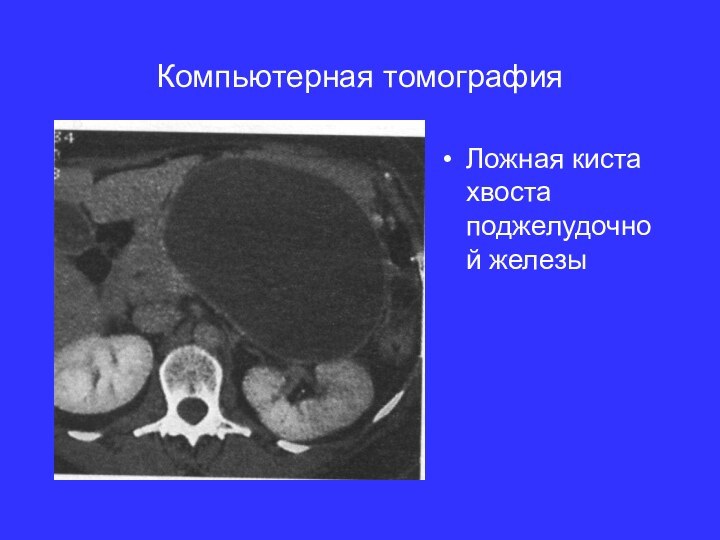
- 14. Компьютерная томографияЛожная киста хвоста поджелудочной железы
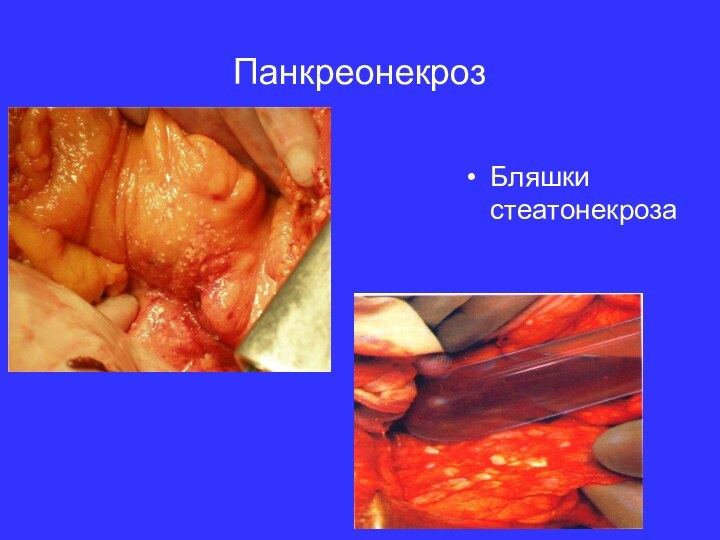
- 15. ПанкреонекрозБляшки стеатонекроза
- 16. I фаза – ферментативная В первые пять
- 17. Нетяжёлый острый панкреатит. Частота встречаемости 95%, летальность
- 18. Тяжёлый острый панкреатитЧастота встречаемости 5%, летальность –
- 19. II фаза – реактивная (2-я неделя заболевания)
- 20. III фаза – расплавления и секвестрации (начинается
- 21. Современная концепция лечения больных с панкреонекрозомКонсервативные мероприятияМалоинвазивные вмешательства
- 22. Принципы консервативной терапииИнфузионная терапияАнтибиотикотерапияПрименение сандостатина и ингибиторов протеазАнтиоксидантная терапия (микседол, Вит С)Кишечный лаважРаннее энтеральное зондовое питаниеГирудотерапия
- 23. Протоколы диагностики и лечения острого панкреатита в
- 24. Для лечения нетяжёлого панкреатита достаточно проведения базисного
- 25. . Протокол интенсивной терапии тяжёлого панкреатита 1.
- 26. Лапароскопия показана: • пациентам с перитонеальным
- 27. Задачи лапароскопической операцииа) подтверждение диагноза острого панкреатита
- 28. Протоколы диагностики и лечения острого панкреатита в
- 29. Протокол тактики лечения перипанкреатического инфильтрата Продолжение базисной
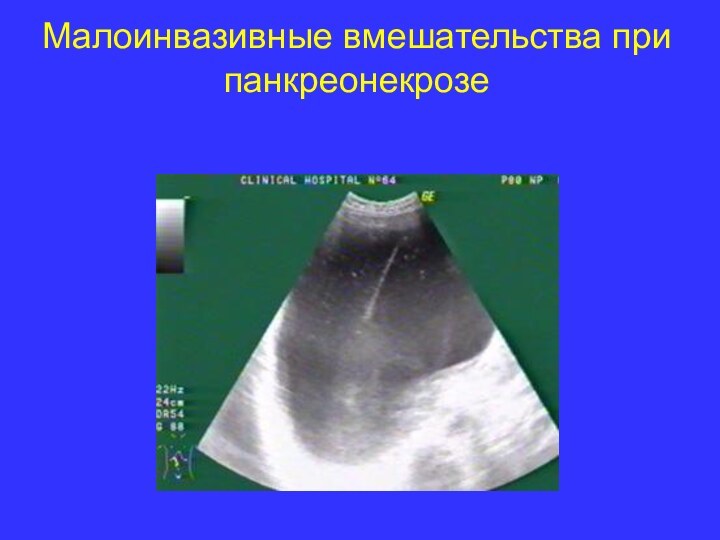
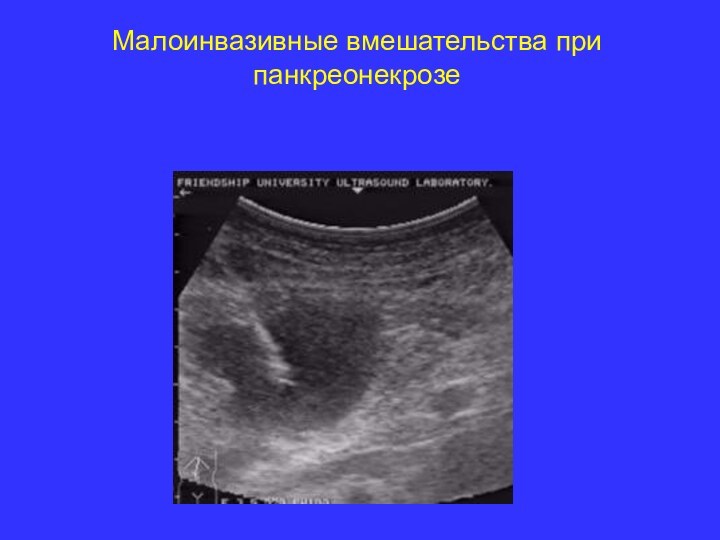
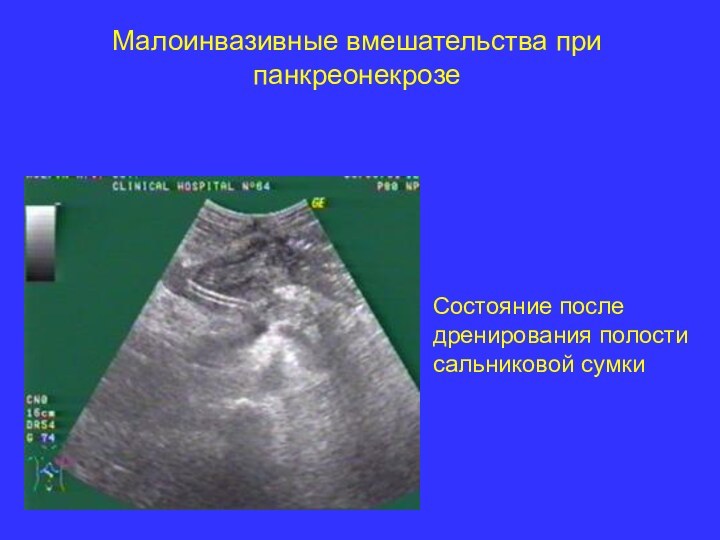
- 30. Малоинвазивные вмешательства при панкреонекрозе
- 31. Малоинвазивные вмешательства при панкреонекрозе
- 32. Протокол лечения гнойных осложнений острого панкреатита При
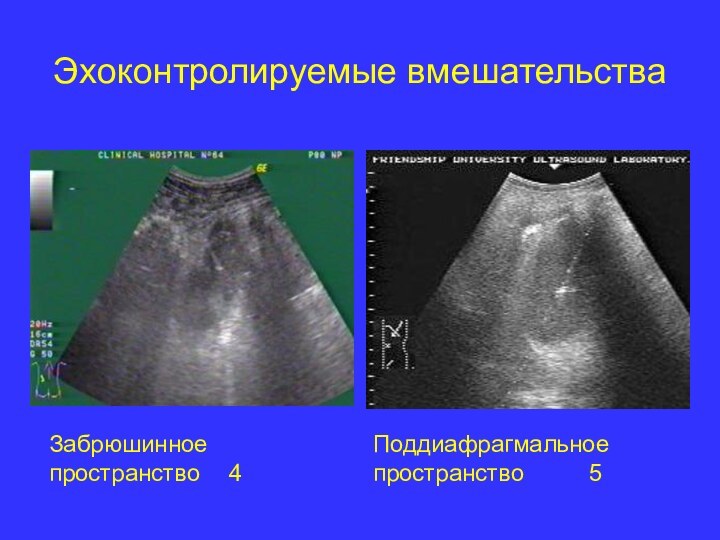
- 33. Забрюшинное пространство 4Эхоконтролируемые вмешательства Поддиафрагмальное пространство 5
- 34. Скачать презентацию
- 35. Похожие презентации
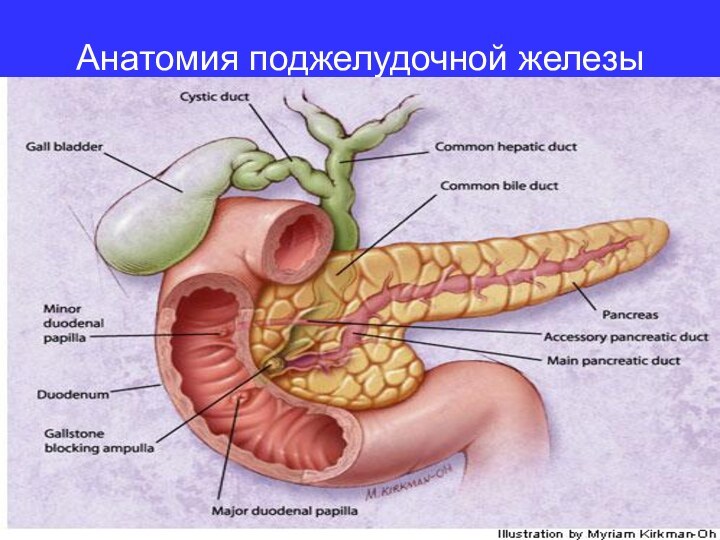
Анатомия поджелудочной железы





















Слайд 4
Формы острого панкреатита
I.Отечный(интерстициальный)панкреатит.
II. Панкреонекроз стерильный
по характеру некротического поражения:
жировой, геморрагический, смешанный
Слайд 5
Осложнения острого панкреатита
I.Перипанкреатический инфильтрат
II.Инфицированный панкреонекроз
III.Панкреатогенный абсцесс
IV.Псевдокиста:стерильная,инфицированная
V.Перитонит:ферментативный,бактериальный
VI.Септическая флегмона забрюшинной
клетчатки: парапанкреатической, параколической, тазовой
VII.Механическая желтуха
VIII.Аррозивное кровотечение
IX.Внутренние и наружные дигестивные
свищи.
Слайд 6
клинические синдромы
1) болевой
2) перитонеальный
3) динамической непроходимости
кишечника
4) гемодинамических расстройств
Слайд 7
Стандарт диагностических исследований
Ультразвуковая томография
Лабораторные исследования
Лапароскопия
Слайд 8
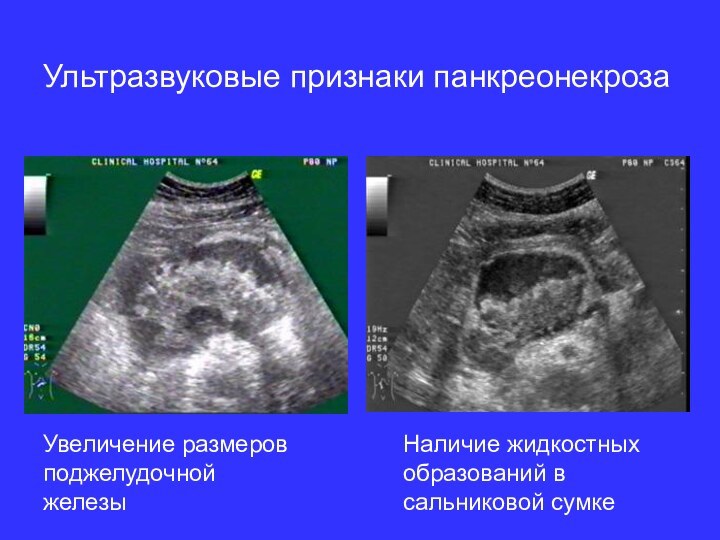
Ультразвуковые признаки панкреонекроза
Увеличение размеров поджелудочной железы
Наличие жидкостных образований
в сальниковой сумке
Слайд 9
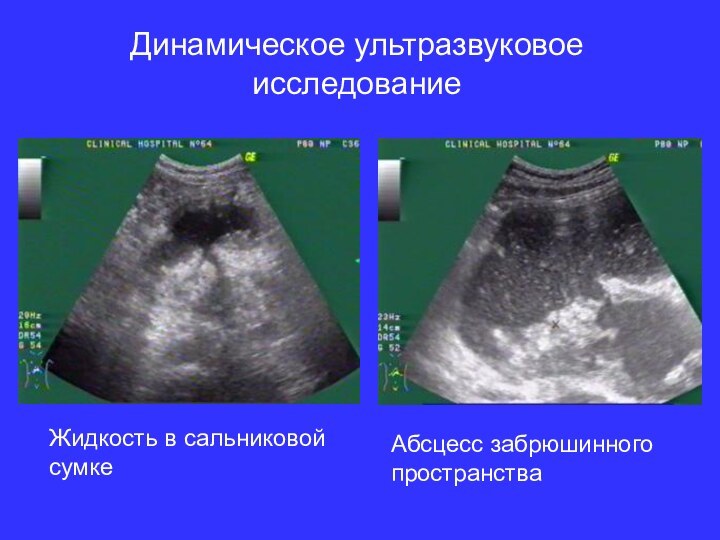
Динамическое ультразвуковое исследование
Жидкость в сальниковой сумке
Абсцесс забрюшинного пространства
Слайд 10
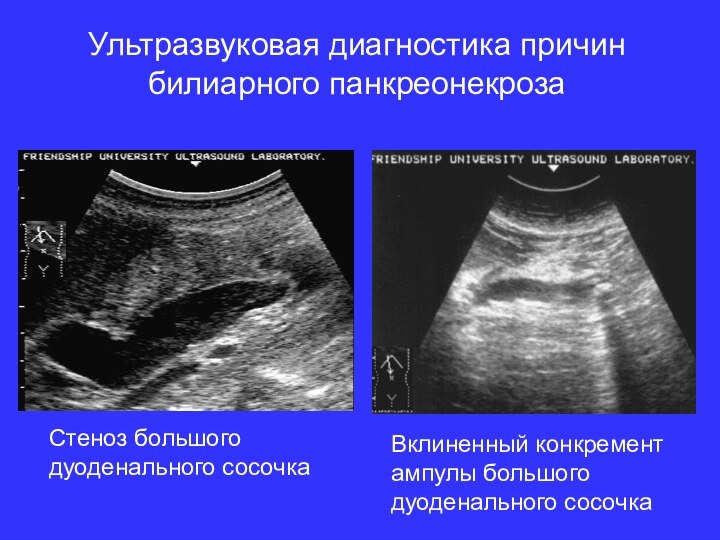
Ультразвуковая диагностика причин билиарного панкреонекроза
Стеноз большого дуоденального сосочка
Вклиненный
конкремент ампулы большого дуоденального сосочка
Слайд 11
Лабораторные показатели
ферменты поджелудочной железы
1 Амилаза ( общая) N
до 100 ед/л
2 Амилаза (панкреатическая) N до 50 ед/л
3
Липаза N 21 - 67 МЕ/л
Слайд 16
I фаза – ферментативная
В первые пять суток
заболевания происходит формирование некроза различной протяжённости, развитие эндотоксикоза (средняя
длительность гиперферментемии составляет 5 суток), а у части пациентов полиорганной недостаточности и эндотоксинового шока. Максимальный срок формирования панкреонекроза составляет трое суток, после этого срока он в дальнейшем не прогрессирует. Однако при тяжёлом панкреатите период формирования панкреонекроза гораздо меньше(24-36часов).Выделяют две клинические формы: нетяжёлый и тяжёлый ОП.
Слайд 17
Нетяжёлый острый панкреатит.
Частота встречаемости 95%, летальность –
2-3%. Панкреонекроз при данной форме острого панкреатита либо не
образуется (отёк поджелудочной железы), либо носит ограниченный характер и широко не распространяется (очаговый панкреонекроз – до 1,0 см). Нетяжёлый ОП сопровождается эндотоксикозом, выраженность которого не достигает тяжёлой степени.
Слайд 18
Тяжёлый острый панкреатит
Частота встречаемости 5%, летальность – 50-60%.
Морфологическим субстратом тяжёлого острого панкреатита является распространённый панкреонекроз (крупноочаговый
и тотально-субтотальный), которому соответствует эндотоксикоз тяжёлой степени.
Слайд 19
II фаза – реактивная
(2-я неделя заболевания)
характеризуется реакцией
организма на сформировавшиеся очаги некроза (как в поджелудочной железе,
так и в парапанкреатической клетчатке). Клинической формой данной фазы является перипанкреатический инфильтрат.Слайд 20 III фаза – расплавления и секвестрации (начинается с
3-ей недели заболевания, может длиться несколько месяцев).
Секвестры в
поджелудочной железе и в забрюшинной клетчатке начинают формироваться с 14-х суток от начала заболевания.
Слайд 21
Современная концепция лечения больных с панкреонекрозом
Консервативные мероприятия
Малоинвазивные вмешательства
Слайд 22
Принципы консервативной терапии
Инфузионная терапия
Антибиотикотерапия
Применение сандостатина и ингибиторов протеаз
Антиоксидантная
терапия (микседол, Вит С)
Кишечный лаваж
Раннее энтеральное зондовое питание
Гирудотерапия
Слайд 23 Протоколы диагностики и лечения острого панкреатита в ферментативной
фазе
(первые пять суток заболевания)
Первичный протокол диагностики и тактики при
остром панкреатите Осуществляется в хирургическом отделении или отделении экстренной помощи.
а) типичная клиническая картина (интенсивные некупируемые спазмолитиками боли опоясывающего характера, неукротимая рвота, вздутие живота; употребление алкоголя, острой пищи или наличие ЖКБ в анамнезе и др.);
б) УЗИ (увеличение размеров, снижение эхогенности, нечёткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости);
в) лабораторные показатели (гиперамилаземия, гиперамилазурия);
Слайд 24 Для лечения нетяжёлого панкреатита достаточно проведения базисного лечебного
комплекса:
• голод;
• зондирование и аспирация желудочного содержимого;
• местная гипотермия (холод на живот);
• анальгетики;
• спазмолитики;
• инфузионная терапия в объёме 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов.
Базисную терапию целесообразно усиливать антисекреторной и антиферментной терапией
• препарат выбора – сандостатин (октреотид) 100мкгх3р подкожно
Слайд 25
.
Протокол интенсивной терапии тяжёлого панкреатита
1. Антисекреторная
терапия (оптимальный срок – первые трое суток заболевания):
•
препарат выбора – сандостатин (октреотид) 100мкгх3р подкожно (300х3); 2. Реологически активная терапия (клексан до 0.6 х1и др.).
3. Возмещение плазмопотери (коррекция водно-электролитных, белковых потерь и др.: в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела
4. Гистопротекция:
• антиферментная терапия (контрикал-не менее 50 тыс. ед., оптимальный срок – первые 5 суток заболевания);
• антиоксидантная и антигипоксантная терапия.
5. Детоксикация: в том числе экстракорпоральная
6. Антибиотикотерапия широкого спектра действия (цефалоспорины III - IV поколений или фторхинолоны II - III поколений в сочетании с метронидазолом)
7. Кишечный лаваж и энтеральное зондовое питание (2000ккал)
Слайд 26
Лапароскопия показана:
• пациентам с перитонеальным синдромом, в
том числе при наличии УЗ-признаков свободной жидкости в брюшной
полости;• при необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости.
Слайд 27
Задачи лапароскопической операции
а) подтверждение диагноза острого панкреатита •
наличие отёка корня брыжейки поперечной ободочной кишки;
• наличие
выпота с высокой активностью амилазы • наличие стеатонекрозов;
б) выявление признаков тяжёлого панкреатита:
• геморрагический характер ферментативного выпота • распространённые очаги стеатонекрозов;
• обширное геморрагическое пропитывание забрюшинной клетчатки
в) лечебные задачи:
• удаление перитонеального экссудата и дренирование брюшной полости;
Слайд 28
Протоколы диагностики и лечения
острого панкреатита в реактивной фазе
Реактивная
(промежуточная) фаза занимает вторую неделю заболевания и характеризуется наступлением
периода асептической воспалительной реакции на очаги некроза в поджелудочной железе и парапанкреальной клетчатке, которая клинически выражается перипанкреатическим инфильтратом (местный компонент) и резорбтивной лихорадкой (системный компонент воспаления). Перипанкреатический инфильтрат (ПИ) и резорбтивная лихорадка являются закономерными признаками реактивной фазы деструктивного (тяжёлого или среднетяжёлого) панкреатита.УЗ-признаки ПИ: сохраняющееся увеличение размеров поджелудочной железы, нечёткость её контуров и появление жидкости в парапанкреатической клетчатке.
Слайд 29
Протокол тактики лечения перипанкреатического инфильтрата
Продолжение базисной инфузионно-трансфузионной
терапии, направленной на восполнение водно-электролитных, энергетических и белковых потерь
по показаниям.Энтеральная нутриционная поддержка (тяжёлый ОП).
Системная антибиотикотерапия (цефалоспорины III - IV поколений или фторхинолоны II - III поколений в сочетании с метронидазолом, препараты резерва - карбапенемы).
Иммуномодуляция (два подкожных или внутривенных введения ронколейкина по 250 000 ЕД (при массе тела менее 70 кг) – 500 000 ЕД (при массе тела более 70 кг) с интервалом в 2-3 дня) или введение в назоинтестинальный зонд суспензии арбидола.
5. Пункция и дренирование жидкостных скоплений под УЗ-контролем