Слайд 2
Вертебрально-базилярная недостаточность (ВБН) - это «обратимое нарушение функций
мозга, вызванное уменьшением кровоснабжения области, питаемой позвоночными и основной
артериями» (определение группы экспертов ВОЗ, 1970)
В соответсвии с МКБ-10
VI класс «Болезни нервной системы»
разделу G45 «Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы».
G45.0 «Синдром вертебробазилярной артериальной системы»
Слайд 3
История
1926г. Вагге описал эту патологию как «задний шейный
симпатический синдром»
После издания в 1949 г. монографии Bartschi-Rochaix
болезнь получила название шейной мигрени.
Впервые термин «синдром позвоночной артерии» был применен F.Uterharnscheidt в 1956 г. и в дальнейшем поддержан нашими ведущими специалистами
В зарубежной литературе ВБН чаще встречается как синдром «недостаточности кровообращения в задней черепной ямке».
Слайд 4
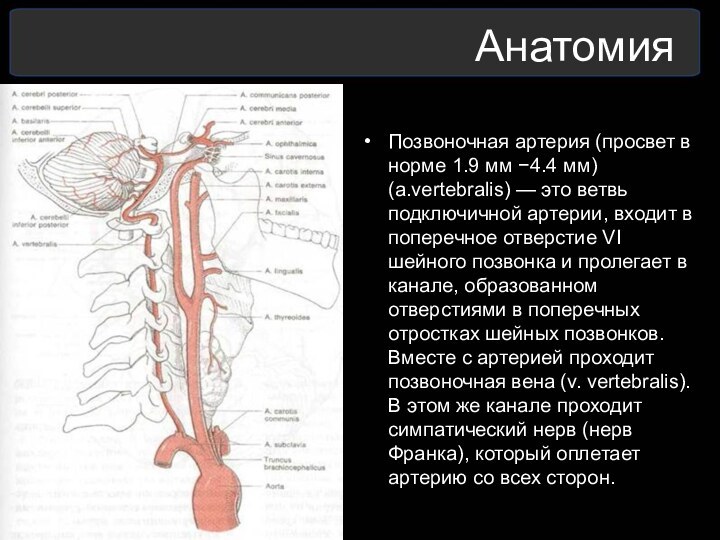
Анатомия
Позвоночная артерия (просвет в норме 1.9 мм −4.4
мм) (a.vertebralis) — это ветвь подключичной артерии, входит в
поперечное отверстие VI шейного позвонка и пролегает в канале, образованном отверстиями в поперечных отростках шейных позвонков. Вместе с артерией проходит позвоночная вена (v. vertebralis). В этом же канале проходит симпатический нерв (нерв Франка), который оплетает артерию со всех сторон.
Слайд 5
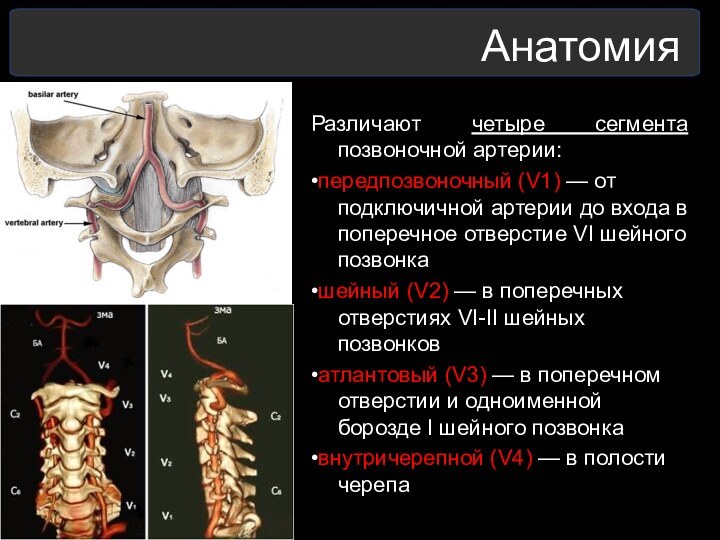
Анатомия
Различают четыре сегмента позвоночной артерии:
•передпозвоночный (V1) — от
подключичной артерии до входа в поперечное отверстие VI шейного
позвонка
•шейный (V2) — в поперечных отверстиях VI-II шейных позвонков
•атлантовый (V3) — в поперечном отверстии и одноименной борозде I шейного позвонка
•внутричерепной (V4) — в полости черепа
Слайд 6
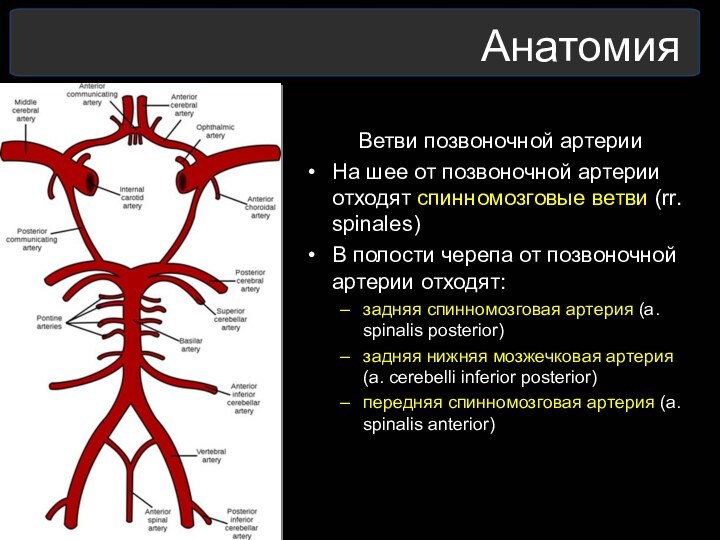
Ветви позвоночной артерии
На шее от позвоночной артерии отходят
спинномозговые ветви (rr. spinales)
В полости черепа от позвоночной артерии
отходят:
задняя спинномозговая артерия (a. spinalis posterior)
задняя нижняя мозжечковая артерия (a. cerebelli inferior posterior)
передняя спинномозговая артерия (a. spinalis anterior)
Анатомия
Слайд 7
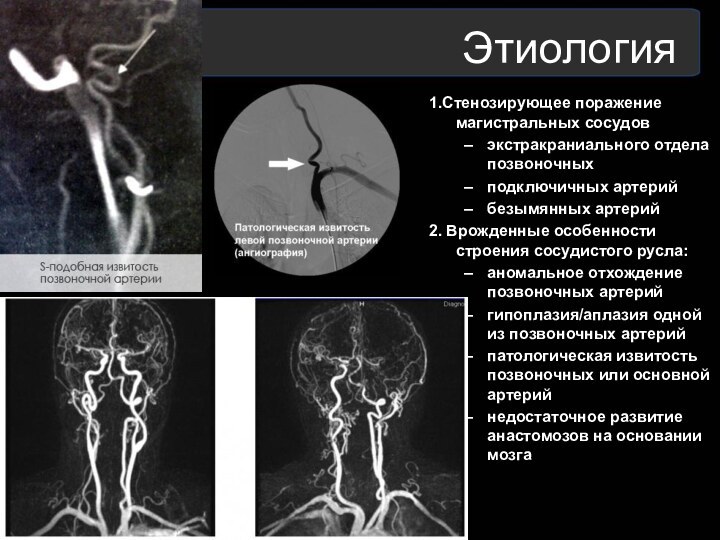
Этиология
1.Стенозирующее поражение магистральных сосудов
экстракраниального отдела позвоночных
подключичных артерий
безымянных артерий
2. Врожденные особенности строения сосудистого русла:
аномальное отхождение позвоночных
артерий
гипоплазия/аплазия одной из позвоночных артерий
патологическая извитость позвоночных или основной артерий
недостаточное развитие анастомозов на основании мозга
Слайд 8
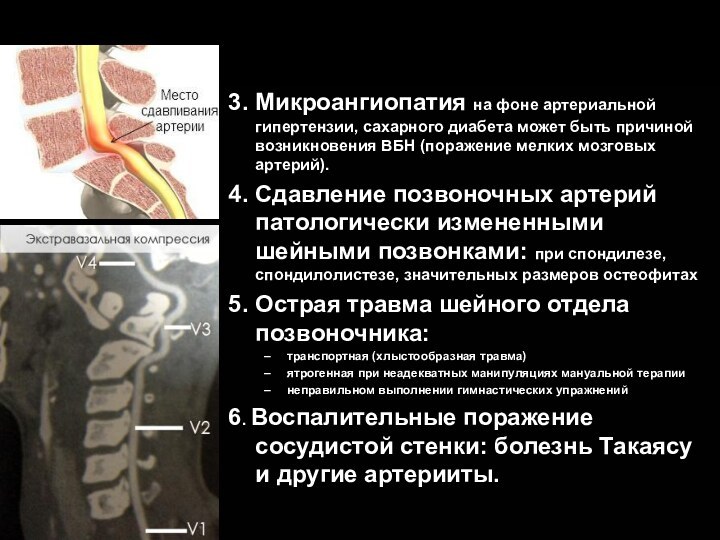
3. Микроангиопатия на фоне артериальной гипертензии, сахарного диабета
может быть причиной возникновения ВБН (поражение мелких мозговых артерий).
4.
Сдавление позвоночных артерий патологически измененными шейными позвонками: при спондилезе, спондилолистезе, значительных размеров остеофитах
5. Острая травма шейного отдела позвоночника:
транспортная (хлыстообразная травма)
ятрогенная при неадекватных манипуляциях мануальной терапии
неправильном выполнении гимнастических упражнений
6. Воспалительные поражение сосудистой стенки: болезнь Такаясу и другие артерииты.
Слайд 9
7. Антифосфолипидный синдром: может быть причиной сочетания нарушения
проходимости экстра- и интракраниальных артерий и повышенного тромбообразования у
лиц молодого возраста.
8.Ущемление затылочного нерва (возможны затылочная боль, иногда с распространением в висок и глаз, реже выпадение волос на затылке или темени) вызывает невралгию затылочного нерва. При этом происходит рефлекторный спазм сосудов головного мозга.
9.Сдавление позвоночных артерий спазмом подзатылочных мышц также приводит к недостаточности кровообращения мозга. Мышцы патологически напрягаются при Аномалии Киммерли, аномалиях развития верхних шейных позвонков, синдроме нижней косой мышцы головы.
Слайд 10
Схема возникновения синдрома позвоночно-подключичного обкрадывания (по Дж. Тулу,
2007)
10. Нарушение кровотока в ВБС может наблюдаться и при
синдроме позвоночно-подключичного обкрадывания, когда в результате окклюзии или выраженного стеноза одной из подключичных артерий кровоснабжение руки осуществляется через оставшуюся позвоночную артерию.
Слайд 11
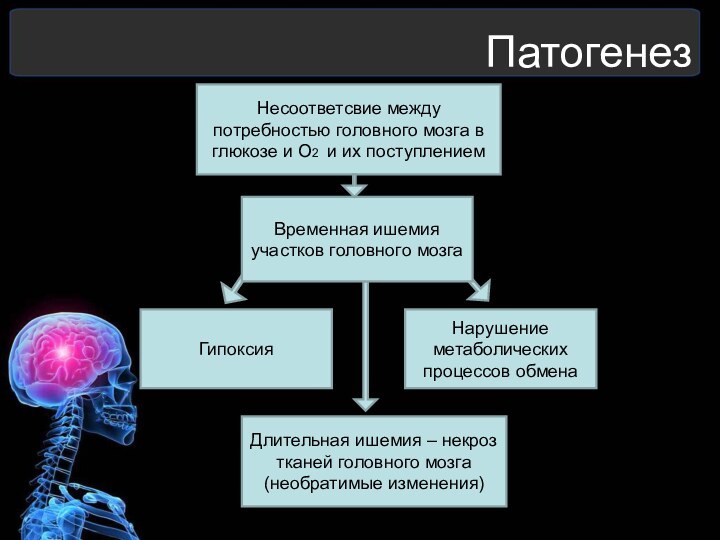
Патогенез
Несоответсвие между потребностью головного мозга в глюкозе и
О2 и их поступлением
Временная ишемия участков головного мозга
Гипоксия
Нарушение метаболических
процессов обмена
Длительная ишемия – некроз тканей головного мозга (необратимые изменения)
Слайд 12
Клиническая картина
Временные (пароксизмальные) симптомы
Слайд 13
Клиническая картина
Постоянные симптомы
Зрительные нарушения.
Кроме жалоб на шум
в ушах, некоторых пациентов беспокоит снижение слуха.
Нарушение памяти,
рассеянность, снижение концентрации внимания.
Эмоциональная лабильность
Общая слабость. Быстрая утомляемость.
Из представленных жалоб наиболее часто встречающимися симптомами этого заболевания являются головная боль , кохлеовестибулярные и зрительные расстройства
Слайд 14
Головная боль
распространяется от шеи через затылок к вискам;
изменяется
в зависимости от движений головой (в некоторых ее положениях
может совсем проходить);
ощущается болезненность при прощупывании позвонков шейного отдела;
характер может быть любым: пульсирующий, стреляющий, распирающий, стягивающий;
длительность приступа может быть любой: от минут до нескольких часов;
Кохлеовестибулярные расстройства
Проявляются эти расстройства в виде системных или несистемных головокружений, обычно сопровождаемых вестибуловегетативными нарушениями и спонтанным нистагмом.
Возникают они, как правило, после длительного, неправильного положения шеи.
Зрительные нарушения
Жалобы на «туман в глазах»
«темные мушки перед глазами»
«двоение объектов»-диплопия
выпадение полей зрения – «скотома»
Слайд 15
Шум в ушах
Для периода ремиссии характерен слабый
и низкочастотный шум в ухе,
перед началом приступа он
усиливается, становится более высоким.
Если синдром был вызван остеохондрозом шейного отдела, то такой шум чаще возникает ночью, в предутренние часы.
Характер шума меняется при поворотах головы.
Нарушение движений
Связанное с плохим кровоснабжением мозжечка.
слабость и неловкость в конечностях,
нарушение походки,
дрожание,
невозможность сидеть или стоять.
Для повреждения двигательных нейронов пирамидного пути характерно расстройство движения.
Парезы
Параличи
Слайд 16
Нарушение чувствительности
по типу её снижения вплоть до
полной утраты, либо по типу парестезий (ощущение ползания мурашек,
покалывания иголок) в конечностях и на лице.
Нарушение функции черепно-мозговых нервов. (Изменения имеют сочетанный характер и редко встречаются как единичные эпизоды.)
Возможен парез лицевого нерва.
Наиболее частыми являются бульбарный синдром (характеризуется нарушением глотания, расстройством речи),
глазодвигательные расстройства в виде косоглазия, паралича мышц, отвечающих за движение глазных яблок, диплопии.
Слайд 17
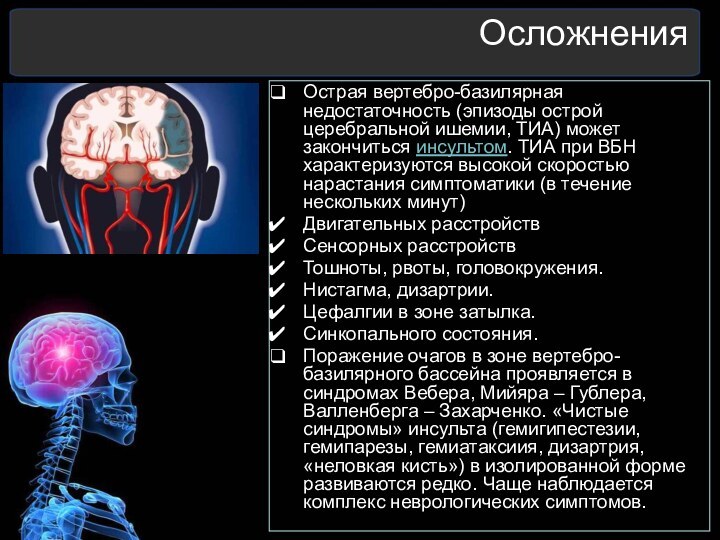
Осложнения
Острая вертебро-базилярная недостаточность (эпизоды острой церебральной ишемии, ТИА)
может закончиться инсультом. ТИА при ВБН характеризуются высокой скоростью
нарастания симптоматики (в течение нескольких минут)
Двигательных расстройств
Сенсорных расстройств
Тошноты, рвоты, головокружения.
Нистагма, дизартрии.
Цефалгии в зоне затылка.
Синкопального состояния.
Поражение очагов в зоне вертебро-базилярного бассейна проявляется в синдромах Вебера, Мийяра – Гублера, Валленберга – Захарченко. «Чистые синдромы» инсульта (гемигипестезии, гемипарезы, гемиатаксиия, дизартрия, «неловкая кисть») в изолированной форме развиваются редко. Чаще наблюдается комплекс неврологических симптомов.
Слайд 18
Дифференциальный диагноз
Доброкачественное приступообразное позиционное головокружение.
Вестибулярный нейронит.
Острый
лабиринтит.
Болезнь Меньера. Характеризается следующей симптоматикой:
Периодические приступы системного
головокружения;
Расстройство равновесия (больной не может ходить, стоять и даже сидеть);
Тошнота, рвота;
Усиленное потоотделение;
Понижение, редко повышение, артериального давления, побледнение кожных покровов;
Звон, шум в ухе (ушах).
Нарушение координации.
Невринома слухового нерва.
Демиелинизирующие заболевания головного мозга.
Нормотензивная гидроцефалия.
Слайд 19
Диагностика
1. При неврологическом осмотре пациента можно выявить
общемозговой синдром
(70%),
частичные дефекты полей зрения (30%),
фотопсии (30%),
amavrosis
fugas (10%),
диплопию (20%),
нистагм (30%),
дизартрию (40%),
мышечную гипотонию (50%),
атаксию (80%),
когнитивные нарушения (20%),
вегетативные нарушения — побледнение лица,
дистальный гипергидроз (50%).
2. Исследование крови (электролиты, показатели гемостаза, глюкоза, липидный спектр, антифосфолипидные антитела).
3. ЭКГ, измерение артериального давления.
4. Аускультация сосудов конечностей,
5. дуплексное сканирование
6. ТКДГ церебральных артерий.
Транскраниальная допплерография: снижение интенсивности кровотока и индекса пульсации в артериях вертебробазилярного бассейна
Слайд 20
Диагностика
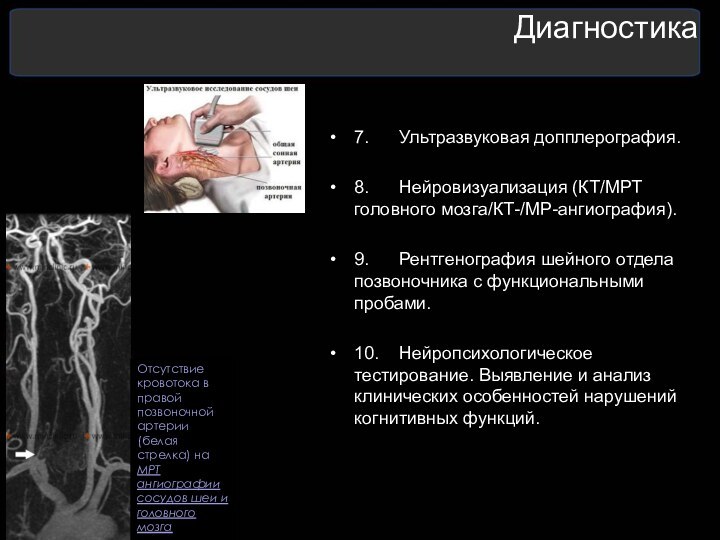
7. Ультразвуковая допплерография.
8. Нейровизуализация (КТ/МРТ головного мозга/КТ-/МР-ангиография).
9. Рентгенография шейного
отдела позвоночника с функциональными пробами.
10. Нейропсихологическое тестирование. Выявление и
анализ клинических особенностей нарушений когнитивных функций.
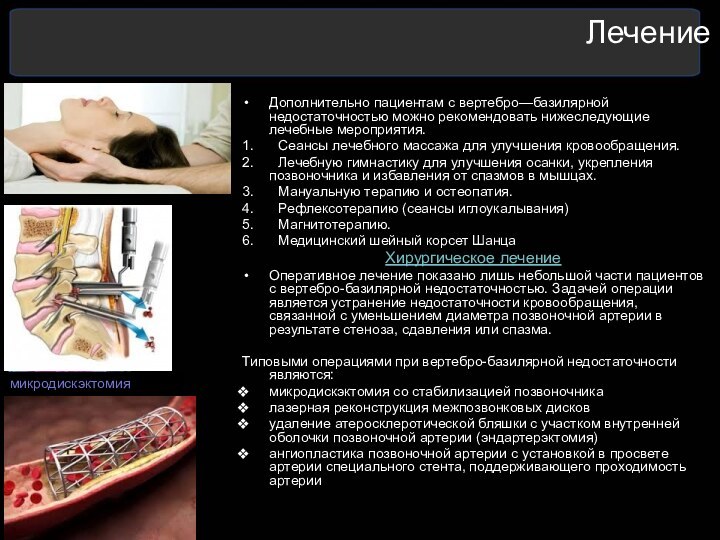
Отсутствие кровотока в правой позвоночной артерии (белая стрелка) на МРТ ангиографии сосудов шеи и головного мозга
Слайд 21
Диагностика
11. Отоневрологическое исследование. комплексное обследование пациента для выявления нарушения
иннервации ЛОР-органов при поражении периферического или центрального отделов слухового
и вестибулярного аппаратов, определение уровня поражения вестибулярного аппарата, диагностика функционального состояния черепно-мозговых нервов и соответствующих центров в головном мозге
12. Исследование слуховых вызванных потенциалов.
13. Консультация нейроофтальмолога.
Для верификации диагноза основными методами исследования являются ультразвуковая допплерография или дуплексное сканирование сосудов и магнитно-резонансная томография.
Слайд 22
Лечение
Если учитывать тот факт, что ВБН - это

своего рода нарушение кровообращения, то лечение должно придерживаться цели
— восстановить нормальный кровоток и кровенаполнение сосудов головного мозга, устранить ишемию и развившуюся местную гипоксию.
При ситуации, когда вертебро-базилярная недостаточность — это осложнение атеросклероза, проводят рациональную атерогенную терапию. Здесь имеет смысл назначить пациенту сначала правильную диету и режим дня и уже потом (при отсутствии положительного результата) рекомендовать применение медикаментозных препаратов.
Препараты, снижающие уровень липидов
Средства, применяемые при сахарном диабете
Антиагреганты.
Антигипертензивные средства: диуретики, антагонисты кальция, ингибиторы АТФ (ангиотензинпревращающего фермента), бета-адреноблокаторы.
Антигипоксанты — препараты, снижающие развитие гипоксии: ингибиторы окисления жирных кислот, сукцинатобразующие средства, естественные компоненты дыхательной цепи.
Вазодилататоры — расслабляют гладкую мускулатуру эндотелия, оказывая сосудорасширяющий эффект: никотиновая кислота и ее производные, альфа-адреноблокаторы.
Нейрометаболические стимуляторы.
Для лечения больных с различными формами цереброваскулярной патологии широко применяются препараты, обладающие положительным влиянием на метаболизм головного мозга, оказывающие нейротрофическое и нейропротективное действие. Применяются пирацетам, церебролизин, актовегин, семакс, глицин, большое число других препаратов.
Симптоматическое лечение – направлено на устранение симптомов болезни.