Слайд 2
Клинический пример АРП (Школьникова М.А. с соавт., 2006)
Девочка
Л., 1 г. 10 мес. жалобы на рецидивирующие приступы
потери сознания.
Анамнез жизни: от 2 беременности, протекавшей благоприятно, срочных физиологических родов. Масса тела при рождении 3300 гр, длина 55 см. Оценка по Апгар 6/8б. В родах асфиксия в связи с тугим обвитием пуповины вокруг шеи. Закричала после реанимационных мероприятий. Период новорожденности без особенностей. Грудное вскармливание до 3 месяцев. Психомоторное, физическое развитие по возрасту. Профилактические прививки в декретированные сроки, патологических реакций не было. Перенесенные заболевания: частые ОРВИ, острый бронхит. Наследственность отягощена по материнской линии: у мамы в возрасте до 3 лет было 3 кратковременных обморока, провоцируемых плачем, сопровождавшихся непроизвольным мочеиспусканием, без судорог.
Слайд 3
Клинический пример АРП
Впервые приступ потери сознания у ребенка
возник в возрасте 7 мес., на фоне плача, сопровождался
цианозом кожных покровов, тоническими судорогами, непроизвольным мочеиспусканием. После приступа отмечался сон в течение 30 мин. За медицинской помощью не обращались. В последующем приступы рецидивировали до 1 раза в неделю, всегда возникали при плаче, сопровождались прекращением дыхания, тоническими судорогами, периодически непроизвольным мочеиспусканием. Неоднократно мамой проводился непрямой массаж сердца.
Слайд 4
Клинический пример АРП
К 10 мес. частота приступов наросла
до 5 раз в день, продолжительность от 1,5 до
3м.
Консультация невропатолога - диагностированы АРП, лечения не проводилось.
Приступы продолжались, в 1,5 лет повторно консультирован невропатологом, назначен депакин, приступы участились. Ребенок обследован в ОДБ: ЭЭГ - внутричерепная гипертензия, во время плача - синкопальное состояние без регмстрации эпиактивости. Получала фенобарбитал 30 мг/сут, курс пантогама, аспаркама, диакарба. Частота приступов уменьшилась до 3 раз в месяц, но наросла их продолжительность, периодически требовалось проведение реанимационных мероприятий.
Слайд 5
Клинический пример АРП
Объективно: правильного телосложения, удовлетворительного питания. Рост
85 см (75‰), вес 13 кг, (90‰). Кожные покровы,
видимые слизистые бледные, чистые. Дыхание везикулярное, 22 в минуту. Границы сердца не изменены. Тоны сердца звучные, ритмичные, ЧСС 105 уд/мин. Живот мягкий, печень + 1 см. Пульс на бедренных артериях симметричный, удовлетворительного наполнения.
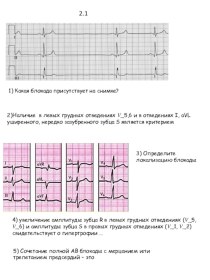
При записи ЭКГ, на фоне плача, возник приступ потери сознания с отсутствием тонов сердца при аускультации. Сердечная деятельность восстановилась после реанимационных мероприятий. Стандартная ЭКГ вне приступа: регистрируется синусовый ритм с ЧСС 110-120 уд/мин.
Слайд 6
Клинический пример АРП
В клиническом анализе крови выявлено снижение
гемоглобина до 78 г/л, пойкилоцитоз, микроцитоз, сывороточное железо составляло
2,1 мкмоль/л. Невролог - эпилептический характер приступов был исключен.
Эхо-КГ –ООО до 2х3 мм без признаков объемной перегрузки правых отделов сердца, незначительная дилатация коронарного синуса. Размеры полостей сердца, сократительная функция миокарда в пределах нормы. При проведении холтеровского мониторирования во время АРП зарегистрирована асистолия длительностью 40 сек., возникшая после учащения синусового ритма до 154-170 в минуту на фоне плача .
Слайд 8
Принято решение об имплантации постоянного ЭКС
Установлена минимальная частота
60 имп/мин. В послеоперационном периоде дважды произведена ЭКГ, выявлялся
ритм ЭКС с ЧСС 60 имп/мин во время плача.
Слайд 9
После имплантации ЭКС, несмотря на сохранения приступов беспокойства,
приступов потери созна ния зарегистрировано не было. В течение
последующих 6 месяцев наблюдения у пациентки отмечалось хорошее самочувствие, АРП протекали без асистолического компонента и потери сознания.
Анамнез, клиническое обследование, ЭКГ
Диагностика ОГ
или Причины синкопе не выявлена
нейрокардиальной синкопе
ЭХО-КГ, тесты с физ.нагрузками
Выявлено-лечение структурных
аномалий сердца и ишемии Причина не выявлена или норма
ФВЛЖ мене 30% - имплантация
дефибрилятора
Одиночные эпизоды Частые эпизоды Редкие эпизоды
Обследование завершено ХМ Взаимосвязь с
аритмией
Взаимосвязь с синус.
ритмом Лечение
Слайд 12
Приёмы, позволяющие предотвращать развитие обморока.
— За 10–15 мин
до воздействия факторов, которые провоцируют обморок, выпить большое количество
жидкости (0,5 л).
— При появлении первых продромальных симптомов обморока как можно быстрее принять горизонтальное положение тела.
— При отсутствии такой возможности следует:
скрестить ноги и плотно прижать их друг к другу, одновременно напрягая мышцы ног, живота и ягодиц; сцепив кисти в «замок», пытаться развести руки.
присесть на корточки
Подобные приёмы необходимо проводить приблизительно в течение 2 мин (или в течение как минимум 30 с после исчезновения симптомов)
Слайд 13
Неотложная помощь при синкопе
устранить провоцирующие факторы,
перевести больного
в горизонтальное положение,
обеспечить доступ свежего воздуха,
освободить от
стесняющей одежды,
провести легкий массаж тела
вдыхание паров нашатырного спирта, обрызгивание лица холодной водой.
при нарушениях сердечного ритма показаны антиаритмические препараты.
при тяжелых и продолжительных обмороках с грубыми нарушениями сердечной деятельности и дыхания необходимо проведение всего комплекса реанимационных мероприятий с обеспечением срочной госпитализации больного.