Слайд 2
Антенатальный период
Антенатальный, или внутриутробный период длится 280 дней
от зачатия до наступления родов. В акушерстве и педиатрии
принято исчислять срок беременности в неделях (так как в неделе всегда 7 дней, а в месяце количество дней колеблется·от 28 до 31).
Следовательно, длительность антенатального периода составляет 38-42 недели.
Роды ранее 38 недель называют преждевременными. а новорожденного - недоношенным. Роды после 42 недель называют запоздавшими, а новорожденного - переношенным.
условно беременность делится на три триместра:
1-13 нед. 1-3 мес. -1-й триместр;
14-27 нед. 4-6 мес. - 2-й триместр;
28-42 нед. 7-9 мес. - 3-й триместр.
Слайд 3
Антенатальный период
Классификация антенатального периода
I. По состоянию и степени
развития ребенка:
1-15-й день - зародышевый период;
16-75-й день
- эмбриональный период;
76-181-й день - ранний фетальный (плодный)период;
182-280-й день - поздний фетальный (плодный) период.
II. По течению и срокам беременности:
от оплодотворения до окончания 22-й недели - ранний антенатальный период; рождение плода в этом периоде считают ранним или поздним выкидышем вследствие невынашивания беременности.
от 22 полных недель до 38--42 недель - поздний антенатальный период, включая:
а) с 22 до 27 недель - сверхранние роды вследствие недонашивания беременности плодом с экстремально низкой массой тела;
б) с 28 до 37 недель - преждевременные роды вследствие недонашивания беременности плодом с низкой или очень низкой массой тела;
в) с 38 до 42 полных недель - срочные роды доношенным новорожденным ребенком.
Слайд 4
Значение дородовых патронажей.
В плановом порядке проводится два таких

патронажа, по назначению врача их может быть три, четыре
и более.
1-й дородовой патронаж проводится после постановки на учет в ЖК и поступления информации об этом в регистратуру детской поликлиники (оптимально до 8-12 недель).
Цели: а) выявление факторов риска беременной и определение групп риска и расчет степени перинатального риска в баллах;
б) составление индивидуального плана наблюдения за беременной и антенатальной охраны плода на основе полученной информации, под руководством и контролем врача.
2-й дородовой патронаж проводится перед оформлением декретного отпуска, т.е. в сроке 30-32-й недели.
Цели: а) Оценивание состояния беременной, результатов выполнения данных ей рекомендаций, прогнозирование отклонений в поздних сроках и в течении -родов.
б) Подготовка семьи к рождению ребенка (информирование о признаках родовой деятельности о необходимости косметического ремонта в комнате будущего ребенка, о необходимой мебели, белье, предметах ухода и лекарственных средствах, обучение правилам подготовки молочных желез к кормлению).
Слайд 6
Факторы влияющие на здоровье плода
Факторы, влияющие на плод
во время беременности. К ним относят:
Желанность беременности, отношение
к ней самой женщины и членов семьи.
Социальные, жилищно-бытовые и материальные условия.
Вредные привычки беременной и членов семьи.
Профессиональные вредности у беременной и у отца ребенка.
Применение лекарственных средств
Стрессовые воздействия.
Физические нагрузки.
Питание беременной.
Экологические обстоятельства.
Режим дня беременной (прогулки, сон, отдых).
Наследственность со стороны родителей будущего ребенка и членов их семьи.
Состояние здоровья женщины до и во время беременности.
Наличие очагов хронической инфекций
У беременной; контакты с инфицированными больными и острые инфекционные заболевания беременной.
Уровень ответственности за здоровье ребенка беременной и членов ее семьи.
Постоянный динамический врачебный контроль.
Слайд 7
Скрининг программа
Действует скрининг-программа для защиты новорожденных от инвалидизации
и ранней гибели по пяти заболеваниям:
- фенилкетонурии;
-
врожденному гипотиреозу;
- муковисцидозу;
- галактоземии; .
- адреногенитальному синдрому.
Она заключается в том, что у 100% детей, родившихся в России, берется кровь на анализ по названным заболеваниям. Анализ проводится в условиях медико-генетической консультации. В случае положительного результата ребенку назначают, например:
при фенилкетонурии - специальную диету (до 5-6 лет);
при врожденном гипотиреозе - гормоны щитовидной железы (пожизненно).
В результате развиваются полноценные во всех отношениях дети (т. е. 100% результат лечения). В противном случае у детей развивается тяжелая и необратимая умственная отсталость.
С первыми признакам и родовой деятельности начинается интранатальный этап, и женщина поступает в родильный дом.
С появлением ребенка начинается неонатальный период.
Слайд 8
ПЕРИОД НОВОРОЖДЕННОСТИ, ЕГО ХАРАКТЕРИСТИКА.
Признаки доношенности новорожденного
Новорождённый, родившийся в
сроки 38-42 недели, с массой тела 2501 и более
граммов и длиной тела 46 и более сантиметров, имеющий ряд признаков морфологической и функциональной зрелости, считается доношенным.
Основные признаки - срок беременности, масса и длина тела. Однако существует ряд дополнительных признаков, которые характеризуют степень зрелости новорожденного, то есть его способность к самостоятельному внеутробному существованию.
Слайд 9
ПЕРИОД НОВОРОЖДЕННОСТИ, ЕГО ХАРАКТЕРИСТИКА.
1. Внешние (анатомические) признаки: -

голос громкий, требовательный;
· кожа розовея, чистая, бархатистая;
· подкожно-жировой слой развит хорошо,
выражен равномерно;
· открыт только большой родничок (в 15% случаев открыт и малый родничок);
· ушные раковины сформированы;
· пупочное кольцо расположено посередине живота; ногтевые пластинки полностью покрывают ногтевые фаланги пальцев;
· лануго расположено только на головке, на плечиках и между лопатками;
· половая щель у девочек закрыта и клитор не виден, так как большие половые губы прикрывают малые;
· оба яичка у мальчиков опущены в мошонку.
2. Функциональные признаки:
· движения конечностей активны, хаотичны, конечности согнуты в суставах;
· тонус мышц повышен с преобладанием тонуса сгибателей;
· температура тела относительно устойчива и колеблется в пределах не более 0,5-0,6 ос в сутки;
· дыхание относительно стабильное, 40-60 в минуту, апноэ отсутствуют;
· сердцебиение относительно ритмичное, стабильное, 120- 140 ударов в минуту;
· рефлексы живые, симметричные, вызываются специфические рефлексы новорожденных.
Слайд 10
Анатомо-физиологические особенности
Нервная система к моменту рождения наименее развита. Масса
головного мозга по отношению к массе тела составляет 1/8-1/9
часть (у взрослого - 1/40 часть).
Борозды и извилины сформированы, но выражены недостаточно рельефно.
Мозжечок развит слабо, движения ребенка не скоординированы.
Миелиновые оболочки нервных волокон отсутствуют.
Ткань мозга богата водой; кровоснабжение ее более обильное, чем у взрослых, при этом артериальная сеть развита лучше, чем венозная.
Количество нервных клеток такое же, как у взрослых, но взаимосвязи между ними развиты слабо.
Спинной мозг к моменту рождения развит лучше, чем головной, поэтому у ребенка хорошо выражены безусловные рефлексы. Часть из них сохраняется пожизненно (глотательный, кашлевой, чихательный), а часть постепенно и неодновременно угасает, являясь функциональной особенностью первых 3 мес. жизни (несколько рефлексов сохраняются до б месяцев)
Слайд 11
Анатомо-физиологические особенности
1. Поисковый - при поглаживании угла рта
(не касаясь губ) происходит опускание угла рта и поворот
головы в сторону раздражителя (если нижней губы, то открывается рот, опускается нижняя челюсть, наклоняется голова кпереди).
2. Хоботковый - при быстрых Коротких прикосновениях к губам они вытягиваются в виде хоботка.
3. Сосательный - при помещении в рот ребенка соски он начинает совершать активные ритмичные сосательные движения.
4. Хватательный (рефлекс Робинсона) - если поместить указательные пальцы на ладони новорожденного и слегка надавить на них, ребенок согнет свои пальцы и захватит пальцы исследователя так плотно, что его таким образом можно приподнять вверх.
5. 3ащитный- при выкладывании ребенка на живот он поворачивает голову в сторону.
6. Опоры - при поддержке под мышки и фиксации головки (если ребенка поставить на опору) он упирается в нее полной стопой и как бы. стоит на полусогнутых ногах с выпрямленным туловищем и т. д.
Слайд 12
Кожа нее придатки
Роговой слой тонкий, эпидермис сочный, рыхлый;

базальная мембрана развита слабо, вследствие чего связь эпидермиса и
дермы очень слабая. Кровеносные сосуды кожи широкие, образуют густую сеть, что и придает коже ребенка розовый цвет.
Подкожно-жировой слой - хорошо развит, особенно на щеках, голенях, бедрах, плечах, и образует многочисленные естественные кожные складки, требующие тщательного ухода.
Потовые железы - к рождению сформированы, но протоки их развиты слабо и закрыты эпителиальными клетка и, поэтому до 1 мес. потоотделения не наблюдается.
Сальные железы. - начинают функционировать внутриутробно; их секрет с клетками эпидермиса образует «творожистую смазку», которая облегчает прохождение плода по родовым путям.
Волосы - отличаются отсутствием в них сердцевины, поэтому они легкие - «пушковые» (лануго). Кроме головки лануго может располагаться на плечиках и между лопатками. Через 4-8 недель они выпадают ("выкатываются») и заменяются более жесткими, с сердцевиной.
Слайд 13
Кожа нее придатки
Функции кожи:
Защитная - несовершенна, так как

кожа тонкая, нежная, легко ранимая.
2. Выделительная - развита хорошо,
так как имеется большая площадь
поверхности кожи с обильной васкуляризацией. Однако выделение пота начинается только с одного месяца.
3. Терморегуляторная - развита недостаточно, так как из-за обильного кровоснабжения и большой поверхности кожи ребенок легко переохлаждается и перегревается.
4. Дыхательная - развита значительно лучше, чем у взрослых. Если газообмен через кожу у взрослого составляет 2% от всего газообмена, то у новорожденных детей - 40%. Отсюда строгие требования к уходу за кожей и к одежде ребенка.
5. Восстановительная (регенераторная) - развита лучше, чем у взрослых, за счет обильного кровоснабжения и высокого уровня обменных процессов.
6. Витаминообразующая - развита хорошо. Под воздействием солнечных лучей в коже ребенка образуется витамин D, являющийся обязательным компонентом фосфорно-кальциевого обмена, который лежит в основе остеогенеза и ряда других процессов. Следовательно, пребывание на воздухе - обязательное условие нормального развития и роста. ребенка.
Слайд 14
Кожа нее придатки
Пупочная ранка - остается после отпадения пупочного
остатка на 3-4-е сутки. Заживает к 7-10-му дню жизни,
эпителизируется к 3-4 неделям. Является основными входными воротами инфекции и требует тщательного ухода!
Уход за кожей и слизистыми новорожденного включает:
1. Ежедневный туалет:
- пупочной ранки;
- складок кожи;
-лица;
-глаз.
2. Ежедневную гигиеническую ванну.
З. Подмывание после каждой дефекации.
4. По мере необходимости:
- туалет носовых ходов;
-туалет наружных слуховых ходов;
- стрижка ногтей и волос.
5. Ежедневные прогулки на свежем воздухе.
6. Использование рациональной одежды из натурального сырья.
7. Костно-мышечная система
Слайд 15
Костная ткань
Имеет грубо волокнистое строение, бедна минеральными солями,
богата водой, органическими веществами. Вследствие этого кости гибкие, они
редко ломаются, но легко деформируются. Костная ткань имеет обильное кровоснабжение, необходимое для быстрого роста костей.
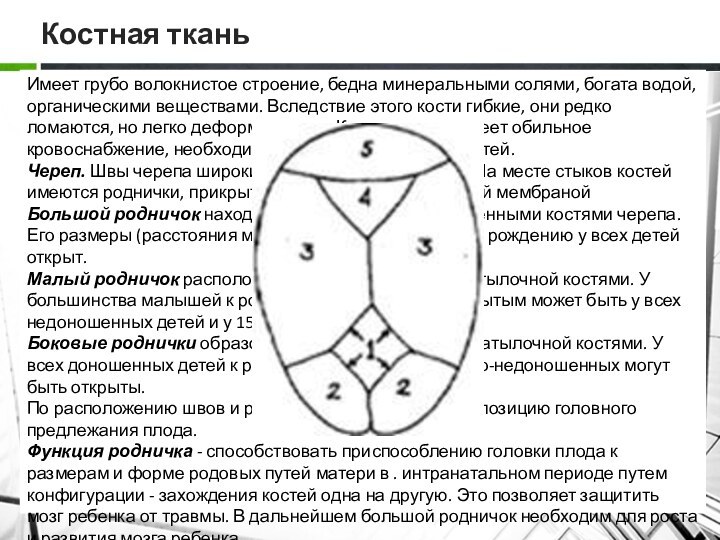
Череп. Швы черепа широкие, закрыты не полностью. На месте стыков костей имеются роднички, прикрытые соединительной тканной мембраной
Большой родничок находится между лобными и теменными костями черепа. Его размеры (расстояния между сторонами) 2х2,5 см. К рождению у всех детей открыт.
Малый родничок расположен между теменными и затылочной костями. У большинства малышей к рождению закрыт (85%). Открытым может быть у всех недоношенных детей и у 15% доношенных.
Боковые роднички образованы лобной, теменной и затылочной костями. У всех доношенных детей к рождению закрыты, у глубоко-недоношенных могут быть открыты.
По расположению швов и родничка определяют вид и позицию головного предлежания плода.
Функция родничка - способствовать приспособлению головки плода к размерам и форме родовых путей матери в . интранатальном периоде путем конфигурации - захождения костей одна на другую. Это позволяет защитить мозг ребенка от травмы. В дальнейшем большой родничок необходим для роста и развития мозга ребенка.
Слайд 16
Костная ткань
Позвоночник новорожденного в отличие от взрослого не имеет
физиологических изгибов, так как они начинают формироваться по мере
развития моторных навыков на l-м году жизни
Ребра содержат красный костный мозг, расположены более горизонтально, чем у взрослых (как бы в состоянии «вдоха»). Это связано с преимущественно горизонтальным положением малыша.
Зубы у новорожденного не видны, хотя имеются зачатки и молочных, и постоянных зубов. Для подсчета молочных зубов используется формула:
х = п - 4, где п - число месяцев ребенка до 24 мес., так как к 24 мес. (к 2 годам) молочный прикус (20 зубов) полностью сформирован.
Слайд 17
Костная ткань
Меры по предупреждению деформации костей у детей
1-года жизни:
1. Рациональное грудное вскармливание.
2. Длительное пребывание на свежем
воздухе.
3. Своевременное начало и регулярное проведение массажа и гимнастики.
4. Адекватные физические нагрузки (не заставлять ребенка делать то, чего он еще не может).
5. Сон на твердом матрасе без подушки.
6. Смена положения ребенка на руках и в кроватке.
7. Свободное пеленание.
Мышцы развиты слабо. До. 3-4 мес. характерен физиологический гипертонус мышц с преобладанием тонуса сгибателей. Поэтому распеленатый ребенок сгибает ручки и ножки во всех суставах.
Движения хаотичны, не скоординированы. По мере роста ребенка крупные мышцы развиваются быстрее, чем мелкие.
Слайд 18
Дыхательная система
Общая характеристика:
на всем протяжении дыхательные пути
(ДП) относительно узкие, выстланы рыхлой слизистой оболочкой, имеющей обильное
кровоснабжение. Слизистые железы , сформированы, но функции их снижены. Поэтому защитной слизи вырабатывается мало и содержание в ней секреторных иммуноглобулинов А низкое. Вследствие этих особенностей слизистая относительно сухая, плохо защищенная, то. есть легко. ранимая, а также склонна к развитию отека.
Носовые ходы малых размеров, нижний носовой ход отсутствует из-за нависания носовых раковин. Это. приводит к быстрому нарушению носового дыхания даже при незначительном воспалении.
Придаточные пазухи носа развиты, слабо. или отсутствуют, поэтому синуитов у новорожденных практически не бывает.
Пещеристая ткань в подслизистой оболочке развита слабо, вследствие чего у новорожденных носовые кровотечения не отмечаются.
Слайд 19
Дыхательная система
Глотка узкая, но слуховая (евстахиева) труба, соединяющая ее

со. средним ухом, короткая и широкая, что способствует частому
развитию такого осложнения, как отит (коша секрет из глотки проникает в среднее ухо).
Гортань широкая; короткая, воронкообразной формы с отчетливым сужением в области подсвязочного пространства., Голосовые связки над гортанью короткие, голосовая щель между ними узкая. эти особенности способствуют быстрому развитию стеноза гортани при ларингите, требующего оказания неотложной помощи.
Трахея узкая, хрящи, ее образующие, мягкие, податливые, могут спадаться и вызывать так называемый врожденный стридор - грубое храпящее дыхание и экспираторную одышку (с затруднением выдоха).
Бронхи сформированы, хрящи мягкие, как и трахея, склонны к спадению. Правый бронх, являясь как бы продолжением трахеи, занимает почти вертикальное положение, поэтому в нем чаще обнаруживают инородные тела. Левый -отходит под углом и имеет несколько. меньший диаметр просвета.
Слайд 20
Дыхательная система
Легкие богаты соединительной тканью, мало эластичны, маловоздушны, имеют
богатую васкуляризацию, поэтому, склонны к развитию отека, ателектаза (спадению
альвеол) и эмфиземы (перерастяжению альвеол),
Плевра характеризуется эластичностью, растяжимостью, что может привести к смещению органов средостения, если в плевральной полости накопится жидкость.
Диафрагма расположена относительно выше, чем у взрослых, сокращения ее слабые.
Функциональные особенности дыхания. Для новорожденных характерен диафрагмальный тип дыхания; при этом дыхание поверхностное, частое, аритмичное. и особенности заставляют считать частоту дыханий у ребенка за 60 с. а не 15 или 30 с, как у взрослого). При выслушивании фонендоскопом определяется несколько ослабленное дыхание. Частота дыхания у новорожденного 40-60 в минуту; соотношения частоты дыхания и пульса
(ЧД:Рs) = 1:2,5 (1:3).
Слайд 21
Сердечно-сосудистая система Функциональные особенности.
С перевязкой пуповины прекращается плацентарное

кровообращение. С первым вдохом новорожденного кровеносные сосуды легких расширяются,
их сопротивление току крови снижается, наполнение легких кровью через легочную артерию резко увеличивается, и начинается функционирование малого круга кровообращения.
2. Вследствие снижения давления в малом круге давление в легочном стволе становится ниже, чем давление в аорте; поступление крови из легочных артерий в аорту прекращается, то есть происходит функциональное закрытие артериального (боталлова) протока между аортой и легочной артерией.
3. Поскольку из легких в левое предсердие поступает больше крови, давление в нем повышается. В результате кровь из правого предсердия в левое более не поступает, то есть происходит функциональное закрытие овального окна (отверстия в межпредсердной перегородке).
Таким образом, происходит полное разобщение кругов кровообращения.
Анатомическое закрытие плодных коммуникаций происходит к 1,5-2 мес., реже - к 3-4 мес. Если этого не происходит, диагностируется врожденный порок сердца, требующий немедленного оперативного лечения (перевязки боталлова протока или ушивания дефекта межпредсердной перегородки).
Слайд 23
Сердечно-сосудистая система Функциональные особенности.
Сердце новорожденного относительно велико, его вес
примерно 20-25 г. оно обладает мощной сосудистой сетью, но
слабо , развитой соединительной тканью. Расположено «поперечно» и как бы «лежит» на диафрагме.
Сосуды во всех органах и тканях хорошо развиты, однако артерии развиты лучше, чем вены. Диаметр легочного ствола несколько шире диаметра аорты (21 мм и 16 мм).
Пульс относительно ускорен и аритмичен, поэтому подсчитывается в течение 60 с.
Частота пульса - 120-140 в мин.
АД (артериальное давление) систолическое (или верхнее) ~ 70- 75 мм рт. ст. Скорость кровообращения- 12 С.
Слайд 24
Мочевыделительная система
Почки к моменту рождения характеризуются анатомической и функциональной

незрелостью. Почечная ткань обильно васкуляризирована. Лучше других развита выделительная
функция, однако почки уязвимы, и при любых патологических воздействиях их функции легко нарушаются.
Объем одной порции мочи у новорожденного составляет 50 МЛ, относительная плотность мочи-1002-1004 (в связи с недостаточностью концентрационной функции).
Мочеточники относительно широкие, более извитые, чем у взрослых, умеренно гипотоничны из-за слаборазвитого мышечного слоя.
Мочевой пузырь расположен относительно выше, чем у взрослых, и ближе к передней брюшной стенке, поэтому его можно пропальпировать над лобком." Мышечный слой мочевого пузыря развит слабо. Отмечается непроизвольное мочеиспускание из-за недоразвития регулирующих функций ЦНС. Количество мочеиспусканий в сутки 20-25 раз.
Мочеиспускательный канал относительно короче, чем у взрослых: у девочек 0,5-1 см, у мальчиков 5-6 см. Поскольку отверстие канала у девочек расположено близко к анусу (заднепроходному отверстию), высок риск инфицирования половых органов, мочеиспускательного канала и мочевого пузыря. С целью избежать инфицирования подмывание девочек проводится только в направлении спереди назад. у мальчиков канал имеет несколько большую кривизну, чем у взрослых, поэтому часто нарушается процесс мочеиспускания и может появляться болезненность во время него.
Слайд 25
Пищеварительная система
Общая характеристика. Длина пищеварительного тракта относительно длиннее, чем

у взрослых. Слизистая оболочка на всем протяжении нежная, рыхлая,
богатая сосудами, относительно сухая, с пониженным количеством слюны и слизи и низкой концентрацией в них секреторных иммуноглобулинов. Вследствие этих особенностей слизистая легко инфицируется и воспаляется с нарушением пищеварительных и всасывающих функций. Ферментативная активность всех отделов пищеварительной трубки низкая.
Ротовая полость относительно не велика, жевательные мышцы хорошо развиты. Имеется ряд приспосо6лений к акту сосания: - подушечки Биша (жировые комочки в толще щек);
- валикоо6разное утолщение вдоль десен;
- складчатость на слизистой оболочке губ;
- относительно большой язык.
Слюноотделение слабое из-за недостаточности функций слюнных желез.
Пищевод относительно длинный - 10-11 см, имеет почти воронкообразную форму; мышечный слой развит слабо.
Желудок расположен почти горизонтально, имеет те же отделы, что и у взрослых.
«Мышечный замок" - сфинктер входной части желудка (кардиальный) - развит слабо, пилорический (выходной) части - развит хорошо.
Вследствие этих особенностей ребенок склонен к срыгиваниям после кормления.
Емкость желудка, новорожденного - 30-35 см2
Слайд 26
Пищеварительная система
Кишечник относительно длиннее, чем у взрослых; подслизистый слой

развит слабо. Мышечный слой имеет недостаточно сформированную иннервацию, поэтому
может легко нарушаться перистальтика кишечника, что проявляется вздутием, болезненностью живота, беспокойством ребенка, плачем и поджиманием ножек к животу.
Проницаемость кишечной стенки значительно выше, чем у взрослых, поэтому при желудочно-кишечных заболеваниях токсины через кишечную стенку легко проникают в кровь, вызывая токсикоз и даже нейротоксикоз, т. е. генерализованное поражение организма.
Микрофлора. Ребенок рождается со стерильным кишечником, который в течение l-й недели жизни заселяется микробами (микрофлорой). Микрофлора кишечника зависит от вида вскармливания:
· при естественном - преобладают бифидум-бaктерии, лактобактерии и энтерококки;
· при искусственном - преобладает кишечная палочка.
Функции нормальной микрофлоры, кишечника:
· подавление роста болезнетворных микробов (антимикробная);
· участие в пищеварении в роли ферментов (ферментативная);
· участие в синтезе ряда витаминов (витаминообразующая).
Слайд 27
Пищеварительная система
Стул ребенка (в неонатальном периоде):
· меконий (первородный кал),
густая вязкая масса темно-зеленого ("оливкового») цвета, без запаха; выделяется
первые 2-3 дня жизни;
· при естественном вскармливании: с 4-,5-го дня жизни стул 1-4 раза в сутки, мазеобразный, однородный, золотисто-желтого цвета с кисловатым запахом;
· при искусственном вскармливании: 1-2 раза в сутки, плотный, светло-желтого цвета, однородный, с гнилостным запахом.
Обозначения стула:
О - оформлен;
V - кашицеобразный; V - жидкой кашицей; - - водянистый. Примеси в стуле:
- сл. - слизь;
- зел. - зелень;
кр - кровь;
Печень - самый крупный орган ребенка, который занимает половину объема брюшной полости,. выступает из-под правого подреберья на 1,5-2 см; Дольки сформированы, но функции печени развиты слабо, особенно детоксикационная.
Слайд 28
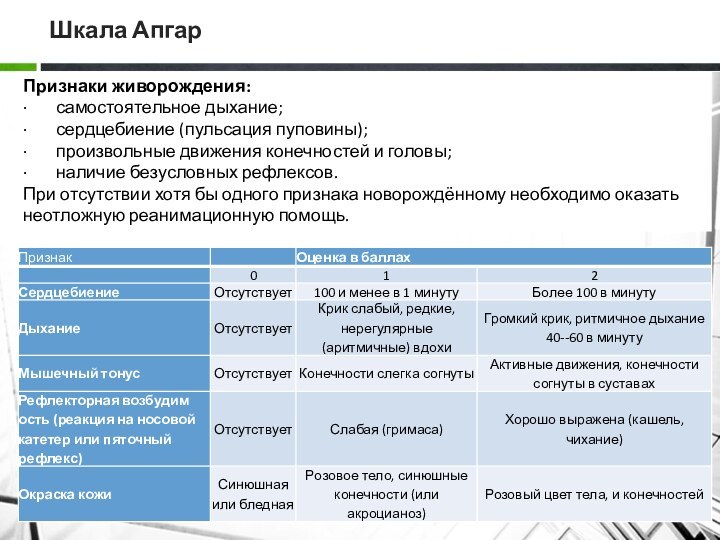
Шкала Апгар
Признаки живорождения:
· самостоятельное дыхание;
· сердцебиение (пульсация пуповины);
· произвольные движения конечностей
и головы;
· наличие безусловных рефлексов.
При отсутствии хотя бы одного признака
новорождённому необходимо оказать неотложную реанимационную помощь.
Слайд 29
Вскармливание новорожденного
Вскармливание новорожденных - очень важная задача в неонатологии

так как при рождении изменяется тип питания, его источник
и режим. Приспособление к этой перемене - важный аспект адаптации к внеутробной жизни.
ВОЗ и ЮНИСЕФ сформировали следующее: "10 принципов успешного грудного вскармливания":
1. Строго придерживаться установленных правил грудного вскармливания и регулярно доводить эти правила до сведения медицинского персонала и рожениц.
2. Обучать медицинский персонал необходимым навыкам для осуществления правил грудного вскармливаня.
3. Информировать всех беременных женщин о преимущесгеах и технике грудного вскармливания.
4. Помогать матерям начать грудное вскармливание в течении первого получаса после родов,
5. Показывать матерям, как кормить грудью и как сохранить лактацию, даже если они временно отделены от своих детей.
6. Не давать новорожденным никакой иной пищи, кроме грудного молока. За исключением случаев, обусловленных медицинскими показаниями.
7. Практиковать круглосуточное нахождение матери и новорожденного рядом в одной палате.
8. Поощрять грудное вскармливание по требованию младенца, а не по расписанию.
9. Не давать новорожденным, находящимся на грудном вскармливании, никаких успокаивающих средств и устройств, имитирующих материнскую грудь (соски и др.).
10. Поощрять организацию групп поддержки грудного вскармливания и направлять матерей в эти группы после выписки из родильного дома или больницы.
Слайд 30
Вскармливание новорожденного
Первое прикладывание к груди ЗДОРОВЫХ доношенных новорожденных

осуществляется в первые полчаса после рожденя.
Техника прикладывания:
В первый день
после родов мать кормит ребенка лежа в постели. Перед кормлением она моет руки с мылом, надевает косынку, обрабатывает область соска и ареолы стерильным тампоном, смоченным раствором фурациллина или калия перманганата (1:5000-8000). Ребенка кладут на стерильную пеленку так, чтобы ему было удобно захватывать ртом сосок. Мать II и III пальцами руки, поддерживающей грудь, несколько ее оттягивает, для того чтобы носовое дыхание ребенка не было затруднено сильным прижатием грудной железы. Сосок, находящийся между пальцами, мать вкладывает в рот ребенку так, чтобы он захватывал и околососковый кружок (ареолу). При этом голова ребенка не должна быть слишком запрокинута назад. Первые капли молока до начала кормления лучше сцедить. По окончании кормления грудь надо обмыть проточной водой с мыло, тщательно обсушить стерильной пеленкой, смазать сосок и окружность его вазелином и прикрыть сосок кусочком стерильной марли.
Слайд 31
Вскармливание новорожденного
Последующие кормления уже с 3-4 дня мать
кормит ребенка, находясь в положении сидя или стоя. Длительность
кормления до 20-30 мин. во 2-й половине 1-й недели жизни более 15-20 мин. здорового ребенка кормить не рекомендуется, ибо продолжительное оставление его у груди способствует возникновению трещин сосков. После кормления мать должна тщательно сцедить оставшееся молоко. При каждом кормлении, ребенкаприкладывают обычно к одной молочной железе. В первые дни жизни иногда можно сделать исключение - прикладывать к обеим.
В условиях совместного пребывания матери и ребенка считается рациональным в первые дни жизни кормить ребенка по появлению у него беспокойства, ориентируясь на интервал между кормлениями 3 часа, т.е. 7 раз в сутки.
Слайд 32
Вскармливание новорожденного
Расчет питания для доношенного новорожденного:
Объемный метод:
от 2-6
недель - 1/5 массы тела;
от 6 недель до 4
месяцев - 1/6 массы тела;
от 4 до 6 месяцев - 1/7 массы тела.
Формула Шкарина:
< 2 мес. количество молока = 800 - 50(8-N), где N - число недель жизни;
> 2 мес. количество молока = 800 + 50(N-2), где N - число месяцев ребенку,
Калорийный метод:
в I четверть года 125 ккал. в сутки на 1 кг. массы;
в II четверть года 120 ккал. в сутки на 1 кг. массы;
в III четверть года 115 ккал. в сутки на 1 кг. массы;
в IV четверть года 110 ккал. в сутки на 1 кг. массы.
В 1 л. женского молока 700 ккал.
Слайд 33
Вскармливание новорожденного
Затруднения при осуществленном вскармливании со стороны матери:
а)

гипогалактия - сниженная деятельность молочных желез в период лакгации. Она
бывает ранней (выявляется в первые 10 дней после родов) и поздней (спусти 10 дней); первичной (обусловленная гормональными изменениями у женщин) и вторичной (возникает на фоне соматических заболеваний у матеря, после тяжелых родов, психических травм, при нерациональном питании).
6) галакторея - самопроизвольное истечение молока. Патологической считается непрерывное истечение молока в промежутке между кормлениями и трактуют ее как проявление невроза. Лечение - нормализация режима дня, психотерапия, диета, валериана, иглотерапия и т.д.;
в) тугая грудь - устраняется путем небольшого сцеживания молока перед прикладыванием ребенка к груди;
г) неправильная форма сосков (инфантильные, втянутые, плоские, расщепленные и др.) - их еще до родов начинают вытягивать и дети приспосабливаются к ним;
д)ссадины и трещины сосков - из-за болезненности при сосании ребенка кормят через накладку. Очень важно сцеживать молоко после кормления для профилактики развития мастита. Трещины обрабатывают облепиховым маслом, мазью календулы, 5-10% раствором танина в глицерине, витамином А и др. При воспалении смазывают мазью или эмульсией с антибиотиками (синтомицичовая эмульсия), соком калэнхоэ, бальзамом Шостаковскго, 0,2% раствором Фурациллина, местно - УФ-облучение;
ж) мастит - воспаление молочной железы. Рэбенка продолжают кормить грудью и тщательно сцеживают молоко после кормления (несмотря на боль), используя электрсотсос. Кормление грудью прекращают при тяжелом заболевании у матери, наличии гноя в молоке, других инфекционных заболеваниях у матери, диареи у ребенка.
Слайд 34
Вскармливание новорожденного
Затруднения, при вскармливании грудю со стороны ребёнка
1.
Расщеплины губы и твердого неба. Ребенка кормят через соску,
с ложечки и даже через желудочный катетер до -тех пор, пока не будет изготовлен индивидуальный обтуратор, закрывающий дефект. Оперативное лечение проводят в возрасте около 6 мес,
2. Синдром Пьера Робсна- характеризуется маленькой нижней челюстью, глоссор тозом и расщелиной мягкого неба. Если ребенок не приспосабливается к сосанию и нижня челюсть слишком мала с тенденцией к западанияю ребенка кормят с ложечки.
3. Короткая уздечка языка чаще не являегся препятствием к сосанию и со временем растягиваегся или ее подрезает хирург.
4. Молочница - кандиозный стомажт, лишь при большом саспоостранании затрудняет сосание
5. Острый средний катаральный отите возможным пеоеходом в гнойный отит.
6. Ринит - воспаление слизистой оболочки полости носа, проявляется проявлением ОРВИ.