Слайд 3
ИММУНИТЕТ
Иммунитет – это невосприимчивость или устойчивость
организма к
воздействию различных чужеродных агентов.
При туберкулезе иммунитет только приобретенный:
-
искусственный вакцинный;
- естественный инфекционный;
- нестерильный;
- активный (постоянно вырабатываются антитела на внедрение возбудителя);
- нестойкий( 5-7 лет)
- клеточный ( Т лимфоциты)
Слайд 4
История вакцинации туберкулеза
24 марта 1882 г. Роберт
Кох выделил возбудитель туберкулеза и доказал его роль в
патогенезе болезни
1890 г. Кох выделяет туберкулин и предпринимает неудачную попытку его использования для лечения болезни. В дальнейшем он определяет, что туберкулиновая проба может эффективно использоваться во время диагностики туберкулеза.
1919 г. Кальмет и Герен вывели ослабленный штамм возбудителя – вакцина БЦЖ.
Слайд 6
Вакцинация против туберкулеза в РФ.
В настоящее время в
нашей стране проводят вакцинацию согласно:
Приказ Минздрава РФ №109
от 21.03.2003 "О совершенствовании противотуберкулёзных мероприятий в Российской Федерации«
Специфическую профилактику туберкулеза можно проводить только зарегистрированными в Российской Федерации препаратами -вакциной туберкулезной (БЦЖ) сухой для внутрикожного введения и вакциной туберкулезной (БЦЖ-М) сухой (для щадящей первичной иммунизации)
Цель: предупреждение заболевания распространенными и осложненными формами туберкулеза у детей и подростков.
Слайд 7
Применение БЦЖ
Показания:
- всем новорожденным перед выпиской из
роддома;
- доношенным;
- здоровым детям.
Противопоказания:
1) Недоношенность 2-4 степени
(при массе тела при рождении менее 2500 г).
2) Вакцинацию откладывают при острых заболеваниях и обострениях хронических заболеваний до исчезновения клинических проявлений заболевания
3) Иммунодефицитное состояние (первичное).
4) Генерализованная инфекция БЦЖ, выявленная у других детей в семье.
5) ВИЧ-инфекция у матери.
Слайд 8
МЕТОДИКА ВЫПОЛНЕНИЯ
Вакцину БЦЖ применяют внутрикожно в дозе
0,05 мг в объеме 0,1мл. Первичную вакцинацию осуществляют здоровым
новорожденным детям на 3-7 день жизни.
Сухую вакцину разводят непосредственно перед употреблением стерильным 0,9% раствором натрия хлорида, приложенным к вакцине. Растворитель должен быть прозрачным, бесцветным и не иметь
посторонних примесей.
Слайд 9
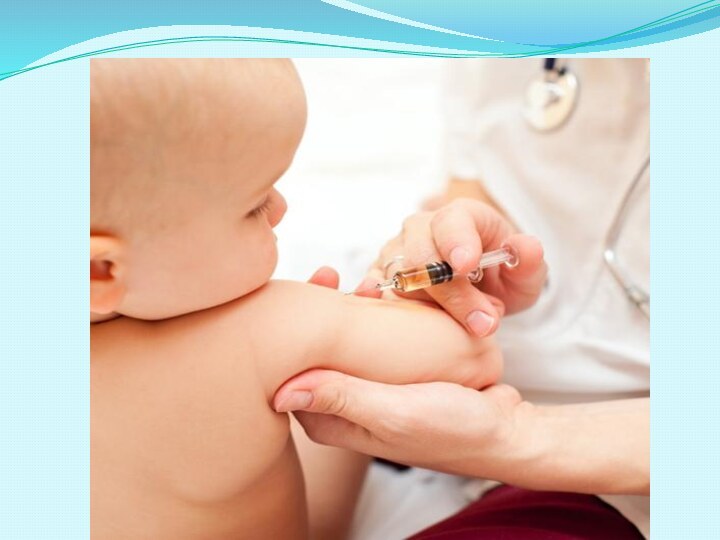
Вакцину БЦЖ вводят строго внутрикожно на границе верхней
и средней трети наружной поверхности левого плеча после предварительной
обработки кожи 70% спиртом. Иглу вводят срезом вверх в поверхностный слой натянутой кожи. Сначала вводят незначительное количество вакцины, чтобы убедиться, что игла вошла точно внутрикожно, а затем всю дозу препарата (всего 0,1 мл). При правильной технике введения должна образоваться папула беловатого цвета диаметром 7-9 мм, исчезающая обычно через 15-20 мин.
Слайд 11
Реакция на введение.
На месте внутрикожного введения
вакцины БЦЖ развивается специфическая реакция в виде папулы размером
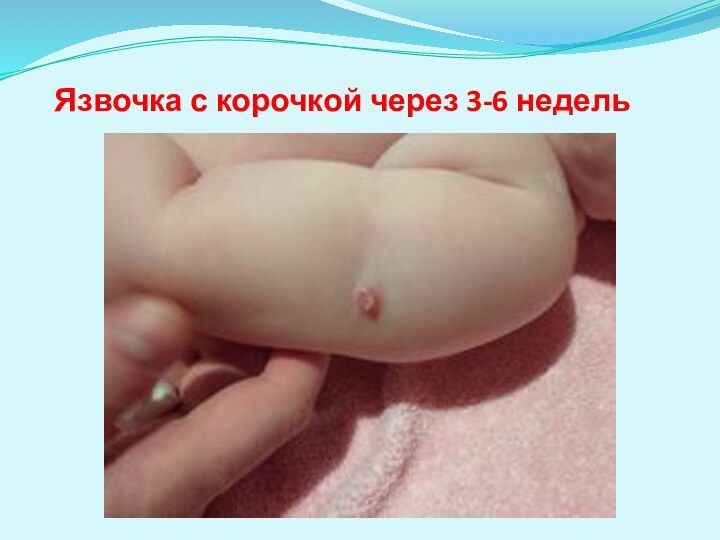
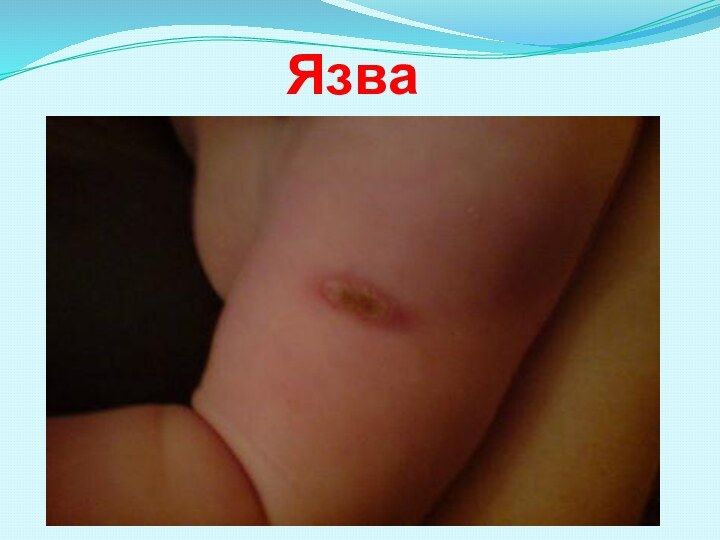
5-10 мм в диаметре, инфильтрат, язвочка с корочкой и через 2-3 месяца образуется рубчик.
У новорожденных нормальная прививочная реакция появляется через 4-6 недель. У ревакцинированных местная реакция развивается через 1-2 недели.
Реакция подвергается обратному развитию в течение 2-3 месяцев, иногда и в более длительные сроки.
У 90-95% вакцинированных на месте прививки должен образоваться поверхностный рубчик до 10,0 мм в диаметре.
Иммунитет формируется в среднем через 6-9 недель после вакцинации.
Объективным критерием наличия искусственного иммунитета служит положительная реакция на туберкулин после постановки пробы Манту с 2 ТЕ.
Слайд 12
Документация.
Наблюдение за вакцинированными и ревакцинированными детьми и
взрослыми осуществляет общая лечебная сеть.
Через 1, 3, 6, 12
месяцев после БЦЖ и РБЦЖ прививочная реакция проверяется и регистрируется у организованных детей в учетных формах №063/у и №026/у;
у неорганизованных детей – в учетной форме №063/у и в истории развития ребенка ( форма №112).
Сведения о характере и размере осложнений после введения БЦЖ и БЦЖ-М фиксируются в учетных формах №0633/у; №026/у.
Слайд 13
Поствакцинальные осложнения.
При выявлении осложнений БЦЖ алгоритм действий врача

включает четыре этапа.
1 этап. Участковый педиатр направляет ребенка к
фтизиатру, если
-поствакцинальная язвочка больше 10 мм,
-один из периферических лимфатических узлов увеличен свыше 10 мм,
-длительное не заживление местной прививочной реакции свыше 6 месяцев.
2 этап. В условиях детской поликлиники фтизиатр после клинико-рентгенологического обследования (включающего общие анализы крови, мочи, пробу Манту с 2ТЕ, обзорную рентгенограмму органов грудной клетки), ребенка с подозрением на осложнение направляют в ПТД для верификации диагноза и назначения лечения.
3 этап. В условиях ПТД по показаниям проводят дополнительное рентгено-томографическое обследование в двух проекциях, бактериологические и молекулярно-биологические методы идентификации возбудителя. Лечение проводит фтизиатр в условиях ПТД. Проведение других профилактических прививок в этот момент категорически запрещается.
4 этап. Информирование о выявленном осложнении
-руководителя медицинского учреждения,
-экстренное извещение в ЦГСЭН,
-»карту регистрации больного» направляют в Республиканский центр по вакцинальным осложнениям Минздрава России при НИИ фтизиопульмонологии МЗ РФ.
Слайд 14
Язвочка с корочкой через 3-6 недель
Слайд 15
Применение БЦЖ-М
Назначение:
Препарат предназначен для щадящей специфической
профилактики
туберкулеза.
Вакцину БЦЖ-М применяют внутрикожно в дозе 0,025
мг в 0,1 мл растворителя.
Вакциной БЦЖ-М прививают:
1. В роддоме недоношенных новорожденных с массой тела 2000 г
и более, при восстановлении первоначальной массы тела - за день
перед выпиской.
2. В отделениях выхаживания недоношенных новорожденных
лечебных стационаров (2-ой этап выхаживания) - детей с массой тела
2300 г и более перед выпиской из стационара домой.
3. В детских поликлиниках - детей, не получивших
противотуберкулезную прививку в роддоме по медицинским
противопоказаниям и подлежащих вакцинации в связи со снятием
противопоказаний.
4. На территориях с удовлетворительной эпидемиологической
ситуацией по туберкулезу вакцину БЦЖ-М применяют для
вакцинации всех новорожденных.
Слайд 16
Детям старше 2-месячного возраста перед вакцинацией
необходима предварительная постановка пробы Манту с 2 ТЕ ППД-Л.
Вакцинируют детей с отрицательной реакцией на туберкулин.
Реакцию считают отрицательной при полном отсутствии инфильтрата (гиперемии) или наличия уколочной реакции (1,0 мм).
Интервал между пробой Манту и вакцинацией должен быть не менее 3 дней и не более 2 недель.
Слайд 17
Ревакцинация
Проводят БЦЖ вакциной в школах 1 класс(7 лет)
и 9 класс (14лет) Бригадным способом:
- школьная медсестра;
- 2 медсестры, делающие прививки;
- педиатр;
- фтизиатр;
- эпидемиолог.
Реакция на введение - лимонная корочка 7-9мм рассасывается через 20 минут.
Слайд 18
Осложнения после введения вакцины БЦЖ и БЦЖ-М
Осложнения делят
на четыре категории:
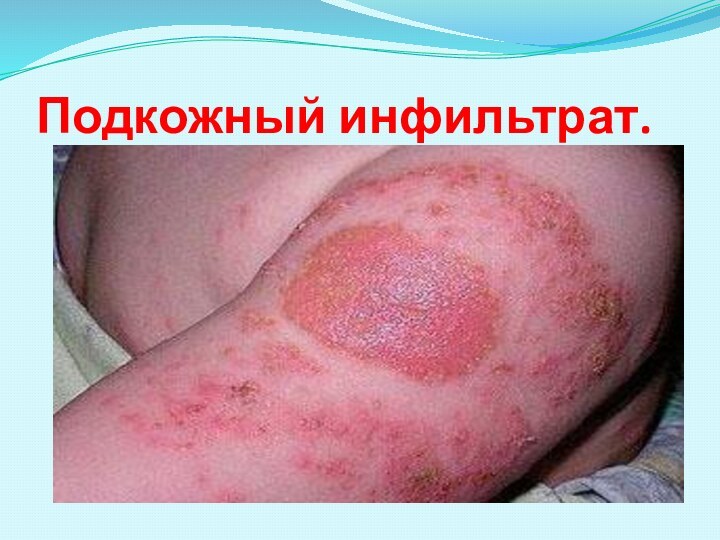
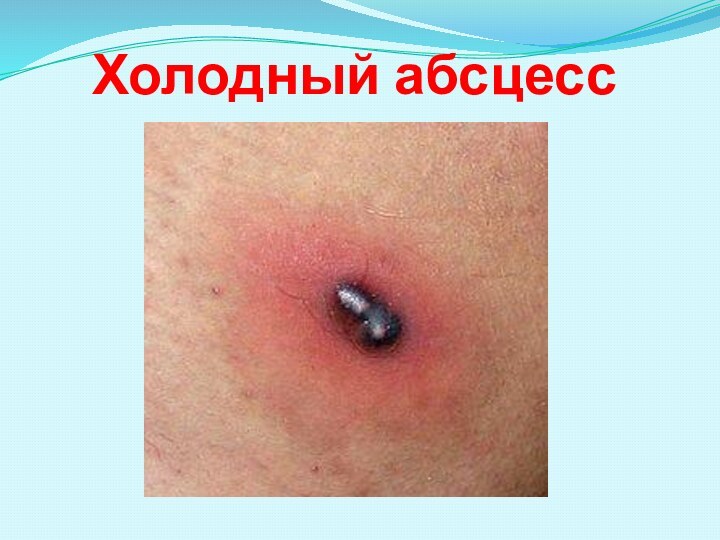
1-я категория - локальные кожные поражения (подкожные
инфильтраты,
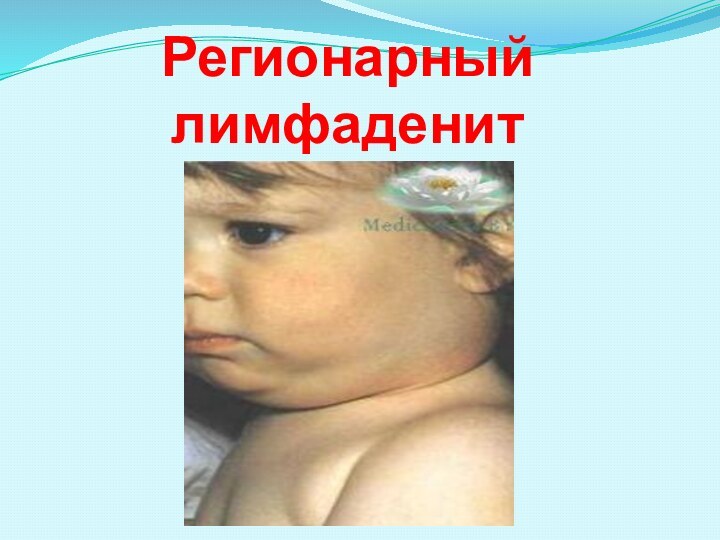
холодные абсцессы, язвы) и регионарные лимфадениты;
2-я категория - персистирующая и диссеминированная БЦЖ -инфекция без летального исхода (волчанка, оститы и др.);
3-я категория - диссеминированная БЦЖ - инфекция,
генерализованное поражение с летальным исходом, которое отмечают при врожденном иммунодефиците;
4-я категория - пост-БЦЖ - синдром (проявления заболевания, возникшего вскоре после вакцинации БЦЖ, главным образом аллергического характера: узловатая эритема, кольцевидная гранулема, сыпи и т.п.).
Слайд 23
Аллергия и туберкулинодиагностика
Аллергия – повышенная чувствительность организма
на внедрение чужеродного Антигена.
Туберкулинодиагностика диагностический тест
для
определения специфической сенсибилизации организма к микобактериям туберкулеза (МБТ).
Массовая туберкулинодиагностика как специфический тест применяется при массовых обследованиях населения на туберкулез.
Индивидуальная туберкулинодиагностика для индивидуальных обследований на туберкулез.
Слайд 24
Виды туберкулина
Туберкулин - неполный антиген (гаптен)
МБТ.
Виды: АТК, ППП-Л, PPD-S.
1) АТК или -старый туберкулин Коха
автоклавированный фильтрат 6-9-недельной бульонной культуры М. tuberculosis, сгущённый до 1/10 первоначального объёма. 1 мл АТК содержит примерно 100 тыс. ТЕ (туберкулиновых единиц).
2) Очищенный туберкулин М.А. Линниковой - PPD-Л. Он освобождён от белковых фракций питательной среды, что существенно увеличивает специфичность аллергических реакций на него. Его выпускают в двух формах: стандартный раствор и сухое вещество для разведения.
Стандартный раствор ППД-Л выпускается в ампулах по 3 мл (30 доз), где в 0,1 мл содержится 2 ТЕ и готов к употребленю. Сухое вещество для разведения выпускается в ампула в количестве 50 000 ТЕ.
3) Стандартный туберкулин Зейберта - PPD-S применяют за рубежом.
Слайд 25
Цели массовой туберкулинодиагностики
- выявление лиц впервые инфицированных МБТ
(«вираж»
туберкулиновых проб);
- выявление лиц с гиперергическими и усиливающимися
реакциями на
туберкулин;
- отбор контингентов для противотуберкулезной прививки
вакциной БЦЖ-М детей в возрасте 2 месяцев и старше, не получивших прививку в роддоме, и для ревакцинации вакциной БЦЖ;
- ранняя диагностика туберкулеза у детей и подростков;
- определение эпидемиологических показателей по туберкулезу (инфицированность населения МБТ, ежегодный риск инфицирования МБТ).
Слайд 26
Цели индивидуальной туберкулинодиагностики
-дифференциальная диагностика поствакцинальной и
инфекционной аллергии к
туберкулину;
- диагностика и дифференциальная диагностика туберкулеза и других заболеваний;
-
определение «порога» индивидуальной чувствительности к туберкулину;
- определение активности туберкулезного процесса;
- оценка эффективности противотуберкулезного лечения.
Слайд 27
Австрийский врач Пирке первым ввел термин аллергия, стал
использовать старый туберкулин Коха для выявления специфической аллергии и
предложил пробу Пирке, названную в честь автора.
Слайд 28
Туберкулиновые пробы
1) Проба Пирке — скарификационная накожная проба,
проводимая путём нанесения на кожу внутренней поверхности предплечья капли
старого туберкулина Коха (АТК) и скарификации кожи через нанесённую каплю.
Цель: определение инфицированности МБТ.
Результат через 48ч:
- ничего нет – отрицательная;
- папула 1-2мм – сомнительная;
- папула 3-9 мм – положительная;
- папула 10 мм и больше–резко положительная
Слайд 29
Проба Коха
Туберкулиновая проба, предложенная Р. Кохом в 1890
г.
Цель: провокация.
Задачи:
-диагностика туберкулеза,
- дифференциальная диагностика,
определение активности
туберкулеза,
локализации специфического процесса,
степень излечения от туберкулеза.
Показания:
Применяется только в туберкулезных стационарах у легочных больных в сложных диагностических случаях.
Методика:
Для подбора дозировки туберкулина предварительно определяют порог чувствительности к нему путем титрования с последовательным увеличением дозы.
Доза у детей составляет 10-20 ТЕ, у взрослых 20-50 ТЕ. Туберкулин вводят подкожно в области в верхней трети плеча , иногда в области угла лопатки.
Пробу Коха следует проводить с осторожностью, так как она может провоцировать прогрессирование туберкулезного процесса.
Слайд 30
Методика проведения и чтения пробы Коха.
Перед пробой Коха

больного тщательно обследуют:
-выясняют жалобы больного,
-объективный статус (перкуссия, аускультация легких),
-за
пять дней до пробы Коха начинают измерять температуру каждые три часа,
-перед пробой Коха проводят общий анализ крови, биохимические анализы крови,
рентген обследование,
анализ мокроты на МБТ.
В день пробы Коха в 12 часов вводят туберкулин подкожно в верхнюю треть плеча.
Пробу Коха проводят три дня и читают через 24часса, 48часов и 72 часа:
-продолжают измерять и записывать температуру тела каждые три часа,
-больного осматривают ежедневно,
-проводят анализ мокроты на МБТ ежедневно,
-анализы крови повторяю через 48 часов,
-рентгено-томографическое обследование повторяю через 72 часа или позднее.
Результат.
Оценивается путем сравнения результатов, полученных до, в течение и после проведения пробы Коха. Проба Коха являясь наиболее чувствительной может дать три вида реакций: местную, общую и очаговую.
Местная реакция считается положительной при наличие инфильтрата размером 10-20 мм в месте введения туберкулина.
Общая реакция характеризуется ухудшением самочувствия, нарастанием симптомов, характерных для туберкулеза, появлением или нарастанием патологических изменений в анализах крови.
Очаговая реакция возникает в месте локализации специфического процесса. Легочные симптомы проявляются увеличение кашля, мокроты, хрипов в легких, отрицательной динамикой на рентгенограммах, МБТ (+).
Проба Коха оценивается положительно при наличии шести показателей.
Слайд 31
Туберкулиновые пробы
1) Проба Пирке — скарификационная накожная проба,
проводимая путём нанесения на кожу внутренней поверхности предплечья капли
старого туберкулина Коха (АТК) и скарификации кожи через нанесённую каплю.
Цель: определение инфицированности МБТ.
Результат через 48ч:
- ничего нет – отрицательная;
- папула 1-2мм – сомнительная;
- папула 3-9 мм – положительная;
- папула 10 мм и больше–резко положительная
Слайд 32
Туберкулиновые пробы
1) Проба Пирке — скарификационная накожная проба,
проводимая путём нанесения на кожу внутренней поверхности предплечья капли
старого туберкулина Коха (АТК) и скарификации кожи через нанесённую каплю.
Цель: определение инфицированности МБТ.
Результат через 48ч:
- ничего нет – отрицательная;
- папула 1-2мм – сомнительная;
- папула 3-9 мм – положительная;
- папула 10 мм и больше–резко положительная
Слайд 33
Градуированная скарификационная накожная проба
Градуированную кожную пробу производят одновременно
растворами сухого очищенного туберкулина 100%, 25%, 5% и 1%.
Капли
с приготовленным раствором туберкулина наносят пипетками на подготовленную кожу предплечья на расстоянии 2-3 см друг от друга. В верхней части предплечья наносят каплю 100% раствора, а ниже капли убывающей концентрации. Еще ниже в качестве контроля наносят каплю растворителя. Для каждого раствора используют отдельные маркированные пипетки.
Слайд 34
Кожу фиксируют как при постановке внутрикожной пробы. Затем
оспопрививательным ланцетом нарушают целостность поверхностных слоев кожи в виде
царапины длиной 5 мм,проведенной через каплю туберкулина в направлении продольной оси руки. Плоской стороной ланцета производят втирание туберкулина (2-3 раза). Скарификацию проводят сначала через каплю растворителя,затем последовательно через капли 1%, 5%, 25% и 100% растворов туберкулина. Скарифицированный участок кожи оставляют открытым на 5 мин для подсушивания капель туберкулина.
Слайд 35
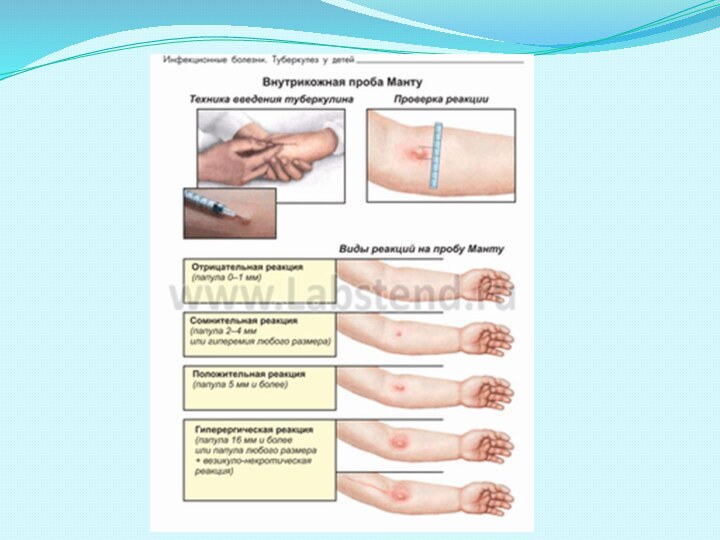
Учет результатов. Результаты накожной и внутрикожных туберкулиновых проб
оценивают через 72 часа, измеряя прозрачной миллиметровой линейкой поперечный
к оси руки диаметр инфильтрата (папулы). Зону гиперемии при этом не учитывают. При
величине папулы от 0 до 1 мм реакцию считают отрицательной, от 2 до 4 мм сомнительной, от 5 мм и более положительной. У детей и подростков реакцию 17 мм и более, у взрослых 21 мм и более, а также
везикуло-некротическую реакцию независимо от размера инфильтрата считают гиперергической.
Слайд 36
Градуированная скарификационная накожная проба
Слайд 37
Проба Манту
С целью раннего выявления туберкулеза пробу Манту
с 2 ТЕ ставят всем вакцинированным против туберкулеза детям
с 12-месячного возраста и подросткам ежегодно независимо от предыдущего результата.
Детям, не привитым вакциной БЦЖ в период новорожденности при сохранении медицинских противопоказаний, пробу Манту ставят 2 раза в год, начиная с 6-ти месячного возраста до получения ребенком прививки вакциной БЦЖ-М.
Туберкулиновая единица – минимальное количество туберкулина, которое можно вводить без опасения вызвать у испытуемых контингентов слишком сильные реакции и способное выявить 80-90 проц. положительных реакций у спонтанно инфицированных туберкулезом лиц.
Слайд 38
Противопоказания:
- кожные заболевания, острые и хронические инфекционные и
соматические заболевания (в том числе эпилепсия) в период обострения;
- аллергические состояния, ревматизм в острой и подострой фазах,бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения;
- Не допускается проведение пробы Манту в тех детских коллективах, где имеется карантин по детским инфекциям. Пробу Манту ставят через 1 месяц после исчезновения клинических симптомов или сразу после снятия карантина.
Слайд 39
Методика проведения.
На внутренней поверхности средней трети предплечья участок
кожи
обрабатывают 70° этиловым спиртом, просушивают стерильной
ватой. Тонкую иглу вводят
срезом вверх в верхние слои натянутой
кожи (внутрикожно) параллельно ее поверхности. После введения
отверстия иглы в кожу из шприца вводят 0,1 мл раствора туберкулина,
т. е. одну дозу. При правильной технике в коже образуется папула в
виде «лимонной корочки» размером не мене 7-9 мм в диаметре
беловатого цвета.
Слайд 41
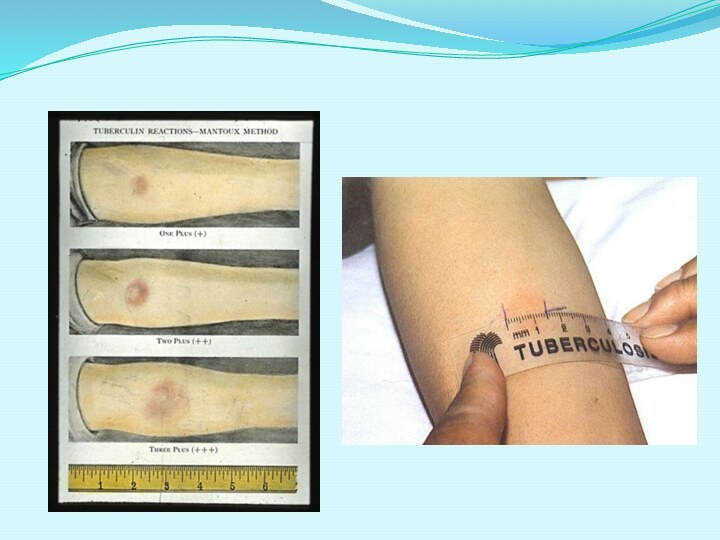
Результат пробы Манту оценивают через 72 часа путем

измерения
размера инфильтрата (папулы) в миллиметрах (мм). Линейкой с
миллиметровыми делениями
измеряют и регистрируют поперечный
(по отношению к оси предплечья) размер инфильтрата. При
отсутствии инфильтрата при учете реакции на пробу Манту измеряют
и регистрируют гиперемию.
При постановке пробы Манту реакцию считают:
- отрицательной при полном отсутствии инфильтрата (папулы)
или гиперемии или при наличии уколочной реакции (0-1мм);
- сомнительной при инфильтрате размером 2-4 мм или только
гиперемии любого размера без инфильтрата;
- положительной при наличии инфильтрата диаметром 5 мм и
более.
Слабоположительными считают реакции с размером инфильтрата
5-9 мм в диаметре, средней интенсивности - 10-14 мм, выраженными -
15-16 мм. Гиперергическими у детей и подростков считают реакции с
диаметром инфильтрата 17 и более, у взрослых 21 мм и более, а также
везикуло-некротические реакции независимо от размера инфильтрата с лимфангоитом или без него; усиливающейся реакцией на туберкулин
считают увеличение инфильтрата на 6 мм и более по сравнению с
предыдущей реакцией.
Слайд 44
ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ПОСТВАКЦИНАЛЬНОГО ИММУНИТЕТА И ИНФИЦИРОВАНИЯ
Послевакционная аллергия
Инфекционная аллергия
Контакт
с больным туберкулезом отсутствует
Проба Пирке сомнительная или отриц. инфильтрат
5-6мм
Град. Скар. Проба на 100%- слабо+, на 1% и 5% -
Проба Манту отр, сомн, полож инф.до 12 мм
Имеется контакт с туберкулезным больным
Проба Пирке + инфильтрат - 7 мм
Град.Скар.Проба + на все разведения.
Проба Манту положительная инфильтрат до 17мм
Слайд 45
Папула плоская, не возвышается, нечетко очерченная, плохо контурируется,
быстро угасает, уменьшается в размерах через 24 часа, нет
экссудат. проявлений, не оставляет пигментац.
Тенденция к ослаблению через год и более после прививки по пробе Манту через 3-4 года наблюдаются отр и слаб полож реакции с инфильтратом 5-8 мм.
Папула высокая, яркая, четко очерченная, может нарастать на 2-3 сут после постановки. Может носить экссудат.характер, возможны лимфангит и лимфаденит. Оставляет пигментацию.
Стойкое сохранение и нарастание чувствительности к туберкулину.
Слайд 46
Проба Коха отрицательная, отмечается уколочная реакция.
Симптомы интоксикации отсутствуют.
Реакция
периферических лимф.узлов выражена умеренно.
Проба Коха положительная с общей реакцией
организма.
Признаки интоксикации в момент виража.
Реакция нарастает в динамике, явления микрополиаденита.
Слайд 48
Направление к фтизиатру
С целью установления первичного
инфицирования при массовой туберкулинодиагностике необходимо направлять к фтизиатру следующих
детей:
- с подозрением на «вираж» туберкулиновых проб;
- с усиливающейся чувствительностью к туберкулину;
- с гиперергической чувствительностью к туберкулину.
Дети, направляемые к фтизиатру, должны иметь при себе
сведения:
- о вакцинации (ревакцинации БЦЖ);
- о результатах туберкулиновых проб по годам;
- о контакте с больным туберкулезом;
- о флюорографическом обследовании окружения ребенка;
- о перенесенных хронических и аллергических заболеваниях;
- о предыдущих обследованиях у фтизиатра;
- данные клинико-лабораторного обследования (общий анализ
крови и мочи);
- заключение соответствующих специалистов при наличии
сопутствующей патологии.
Слайд 49
Препараты для выявления антител к микобактериям туберкулеза
Диагностикум эритроцитарный
туберкулезный антигенный сухой.
Предназначен для выявления в реакции непрямой
гемагглютинации (РНГА)
специфических антител к антигенам МБТ. В
клинике туберкулеза используют как иммунологический тест для
определения активности процесса и эффективности лечения. Тест-
система иммуноферментная для определения антител к возбудителю
туберкулеза. Представляет собой набор ингредиентов для проведения
иммуноферментного анализа на твердофазном носителе.
Предназначена для выявления антител к возбудителю туберкулеза в
сыворотке крови больных. Используют для лабораторного
подтверждения диагноза туберкулез различной локализации, оценки
эффективности лечения, назначения специфической
иммунокоррекции. Чувствительность иммуноферментного анализа при
туберкулезе составляет 60-70%, а специфичность около 90%, что не
позволяет использовать тест-систему для скрининга туберкулезной
инфекции.
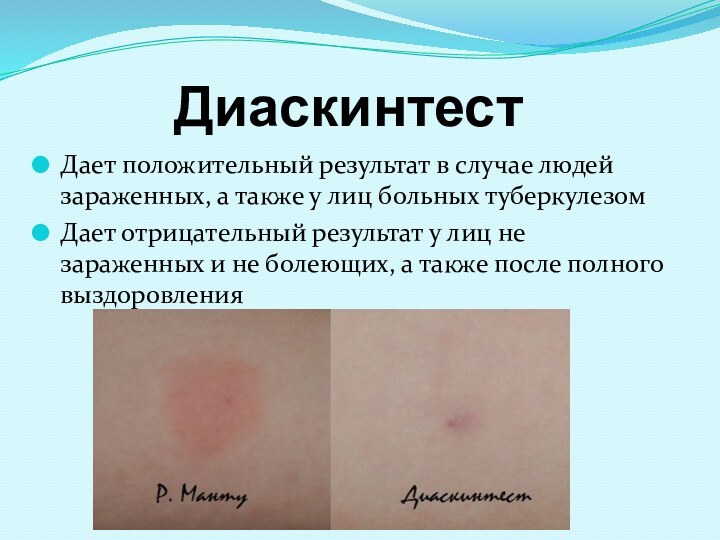
Слайд 50
Дает положительный результат в случае людей зараженных, а
также у лиц больных туберкулезом
Дает отрицательный результат у лиц
не зараженных и не болеющих, а также после полного выздоровления
Диаскинтест