- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Методы диагностики в торакальной хирургии
Содержание
- 3. Все методы диагностики в торакальной хирургии можно разделить на инвазивные и неинвазивные, основные и дополнительные.
- 4. ОСНОВНЫЕ МЕТОДЫ Расспрос больного, изучение его жалоб,
- 5. Наиболее доступные методы исследования — осмотр, пальпация,
- 6. Вильге́льм Ко́нрад Рентге́н (27.03.1845 – 10.02.1923)Первый в истории физики лауреат Нобелевской премии (1901)
- 7. Его рука…
- 8. Рентгенографияисследование внутренней структуры объектов, которые проецируются при
- 9. Это открытие стало первым в мире методом
- 11. В настоящее время рентгенография остается основным методом
- 12. Важным достоинством рентгенографии являются объективность и достоверность
- 13. Рентгеногра́фия органов грудной клетки — классическое проекционное рентгенографическое исследование грудной клетки,
- 14. Рентгенографическое обследование в двух проекциях позволяет с
- 16. Для получения первой, наиболее общей, информации о
- 17. Как вы думаете: что это?
- 18. Компьютерная томографияСущность метода заключается в поперечном сканировании
- 19. 50 оттенков серого? – чепуха…специализированные медицинские аппараты способны показывать до 1024 оттенков серого цвета!!!
- 20. Компьютерная томография широко используется в медицине для
- 21. Поколения компьютерных томографов: от первого до четвёртого
- 22. 3-е поколение компьютерных томографов ввело понятие спиральной компьютерной
- 23. Спиральная кт Спиральное сканирование заключается в одновременном
- 24. Многослойная компьютерная томография (МСКТ) Принципиальное отличие мсКТ
- 26. Преимущества МСКТ перед обычной спиральной - улучшение
- 27. Контрастное усилениеДля улучшения дифференцировки органов друг от
- 28. КТ-ангиографияКТ-ангиография позволяет получить послойную серию изображений кровеносных
- 30. МРТ— томографический метод исследования внутренних органов и тканей с
- 31. За изобретение метода МРТ (1973) Питер Мэнсфилд и Пол Лотербур получили
- 32. Томография позволяет визуализировать с высоким качеством головной,
- 34. ПротивопоказанияСуществуют как относительные противопоказания, при которых проведение
- 35. Относительные противопоказанияинсулиновые насосынервные стимуляторынеферромагнитные имплантаты внутреннего уха,протезы
- 36. клаустрофобия (панические приступы во время нахождения в тоннеле
- 37. Пункция плевральной полостиПункция плевральной полости относится к
- 39. Показания к пункции определяют при выявлении физикальными
- 40. Показания к пункции определяют при выявлении физикальными
- 41. Вид и характер жидкости в полости, ее
- 42. При скоплении в плевральной полости воздуха и
- 43. БронхографияОсновными показаниями к применению этого метода в
- 44. После завершения исследования бронхиальное дерево с помощью
- 45. Кого волнует – это нормальная бронхограмма… )))
- 46. Ангиография Этот метод исследования можно сравнить с бронхографией,
- 47. Принцип исследования состоит в том, что контрастное вещество
- 48. В настоящее время для ангиографии чаще используют
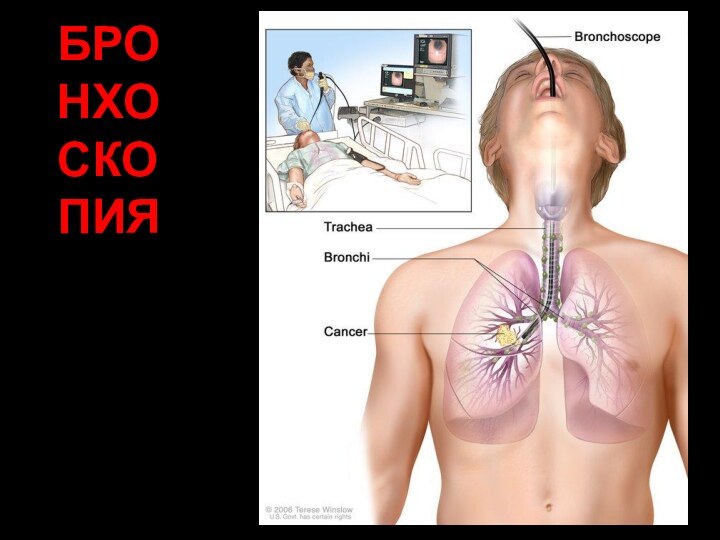
- 50. БРОНХО СКОПИЯ
- 51. это метод непосредственного осмотра и оценки состояния
- 52. Современный бронхофиброскоп — это сложный прибор, состоящий из
- 54. Бронхоскопия применяется с диагностическими и лечебными целями.
- 55. В педиатрической практике Е. В. Климанская (1964)
- 56. Относительными показаниями к бронхоскопии у детей Е.
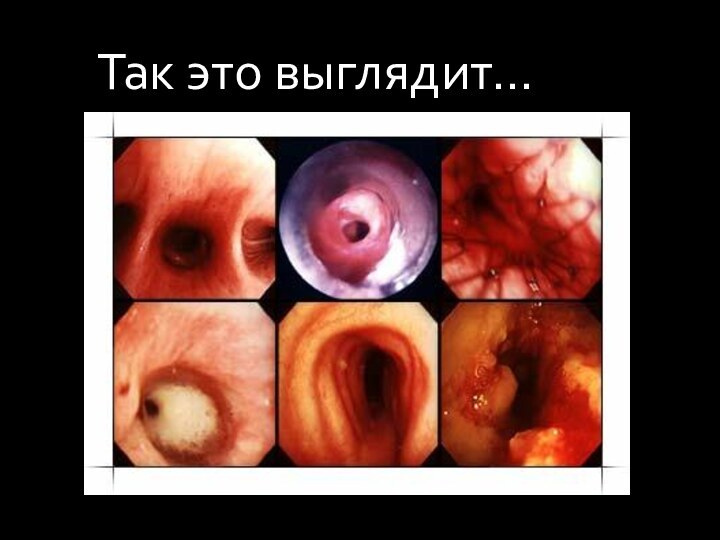
- 57. Так это выглядит…
- 59. Проведение фибробронхоскопии Бронхоскопию проводят обученные врачи-эндоскописты, прошедшие
- 60. Больным с бронхоспастическим компонентом (хронический обструктивный бронхит, БА) за
- 61. Бронхоскопия проводится в положении сидя или лежа.
- 62. При необходимости проводится фото- или видеосъёмка и
- 63. Показания для жесткой бронхоскопии. Жесткий дыхательный операционный
- 64. Жесткий бронхоскоп позволяет удалять инородные тела дыхательных
- 65. ВСЕМ НАМ ТАКИХ ЛАПОЧЕК…
- 66. Скачать презентацию
- 67. Похожие презентации
Все методы диагностики в торакальной хирургии можно разделить на инвазивные и неинвазивные, основные и дополнительные.





























































Слайд 3 Все методы диагностики в торакальной хирургии можно разделить
на инвазивные и неинвазивные, основные и дополнительные.
Слайд 4
ОСНОВНЫЕ МЕТОДЫ
Расспрос больного, изучение его жалоб, особенностей возникновения
и развития заболевания, сведений о перенесенных болезнях, образе жизни
и работе, вредных привычках являются отправным пунктом для построения плана дальнейшего специального, более углубленного и направленного обследования, определения последовательности применения как простых (физикальных), так и более сложных (инструментальных) методов диагностики.Слайд 5 Наиболее доступные методы исследования — осмотр, пальпация, перкуссия,
аускультация — нередко позволяют отметить совокупность признаков или отдельные
симптомы, с большой достоверностью характеризующие развитие изменений, которые в сочетании с данными анамнеза дают возможность правильно решить вопрос не только о диагнозе, но зачастую — и лечебной тактике.Полученные сведения позволяют не делать более сложные, часто сопряженные с определенным риском инструментальные исследования.
Слайд 6
Вильге́льм Ко́нрад Рентге́н
(27.03.1845 – 10.02.1923)
Первый в истории физики лауреат
Нобелевской премии (1901)
Слайд 8
Рентгенография
исследование внутренней структуры объектов, которые проецируются при помощи
рентгеновских лучей на специальную плёнку или бумагу.
История рентгенологии начинается
в 1895 году, когда Вильгельм Конрад Рентген впервые зарегистрировал затемнение фотопластинки под действием рентгеновского излучения. Им же было обнаружено, что при прохождении рентгеновских лучей через ткани кисти на фотопластинке формируется изображение костного скелета. Слайд 9 Это открытие стало первым в мире методом медицинской
визуализации, до этого нельзя было прижизненно, не инвазивно получить
изображение органов и тканей. Рентгенография очень быстро распространилась по всему миру. В 1896 году в России был сделан первый рентгеновский снимок.Слайд 11 В настоящее время рентгенография остается основным методом диагностики
поражений костно-суставной системы. Важную роль играет при обследовании легких,
особенно в качестве скринингового метода. Методы контрастной рентгенографии позволяют оценить состояние внутреннего рельефа полых органов, распространённость свищевых ходов и др.Слайд 12 Важным достоинством рентгенографии являются объективность и достоверность полученных
результатов, возможность сопоставления с данными ранее проведенных рентгенографических обследований,
т. е. возможность динамического наблюдения. Последнее нередко является одним из важнейших факторов для установления правильного диагноза.
Слайд 13
Рентгеногра́фия органов грудной клетки
— классическое проекционное рентгенографическое исследование грудной клетки, применяемое
для диагностики патологических изменений грудной клетки, органов грудной полости и близлежащих
анатомических структур. Рентгенография грудной клетки является одним из наиболее распространённых рентгенографических исследований.Слайд 14 Рентгенографическое обследование в двух проекциях позволяет с наибольшей
точностью определить локализацию и распространенность поражения легких, изменения в
средостении, состояние междолевых щелей, оценка и сопоставление степени прозрачности участков легкого в различных его отделах, мельчайшие очаговые тени, что особенно ценно при проведении дифференциального диагноза между туберкулезом легких, саркоидозом, пневмокониозом и другими заболеваниями, дающими исходные рентгенологические изменения.Слайд 16 Для получения первой, наиболее общей, информации о характере
рентгенологических изменений в легких и грудной полости (наряду с флюорографией)
в некоторых клиниках стала использоваться электрорентгенография. Важнейшим достоинством метода электрорентгенографии являются его высокая экономическая эффективность (исключение расходов на оснащение специальных фотолабораторий и реактивов, необходимых для рентгенографии). Процесс электрорентгенографии не зависит от водоснабжения, получение крупноформатных снимков происходит на свету. Изображение воспроизводится на селеновой пластине и затем переносится на бумагу.
Слайд 18
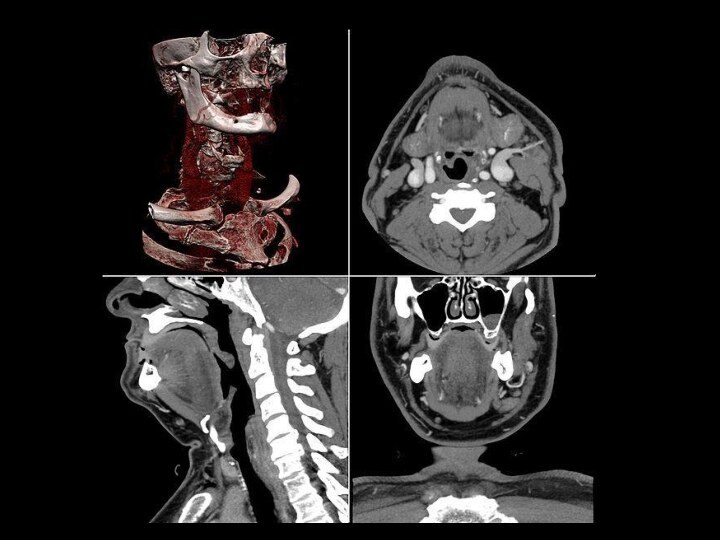
Компьютерная томография
Сущность метода заключается в поперечном сканировании объекта
тонким пучком рентгеновских лучей с последующей регистрацией ослабленного излучения
специальными детекторами, преобразовании его в цифровую информацию и синтезе двухмерного полутонового изображения поперечного сечения объекта. Существует несколько видов сканирования: пошаговое, спиральное простое, спиральное многосрезовое.
Слайд 19
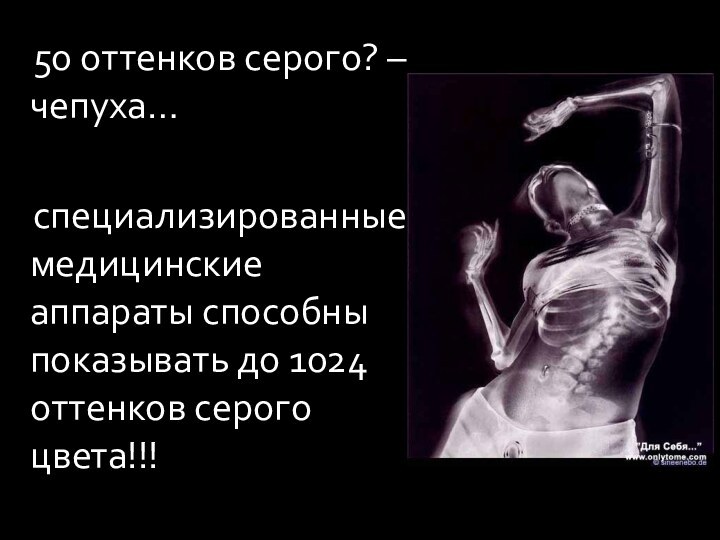
50 оттенков серого? – чепуха…
специализированные медицинские аппараты способны
показывать до 1024 оттенков серого цвета!!!
Слайд 20 Компьютерная томография широко используется в медицине для нескольких
целей:
Как скрининговый тест — при следующих состояниях:
Головная боль
Травма головы, не сопровождающаяся
потерей сознанияОбморок
Исключение рака легких. В случае использования компьютерной томографии для скрининга, исследование делается в плановом порядке.
Для диагностики по экстренным показаниям — экстренная компьютерная томография
Тяжелые травмы
Подозрение на кровоизлияние в мозг
Подозрение на повреждение сосуда (например, расслаивающая аневризма аорты)
Подозрение на некоторые другие острые повреждения полых и паренхиматозных органов (осложнения как основного заболевания, так и в результате проводимого лечения)
Компьютерная томография для плановой диагностики
Большинство КТ исследований делается в плановом порядке, по направлению врача, для окончательного подтверждения диагноза. Как правило, перед проведением компьютерной томографии, делаются более простые исследования — рентген, УЗИ, анализы и т. д.
Для контроля результатов лечения.
Для проведения лечебных и диагностических манипуляций, например пункция под контролем компьютерной томографии и др.
Слайд 21
Поколения компьютерных томографов: от первого до четвёртого
Прогресс КТ
томографов напрямую связан с увеличением количества детекторов, то есть
с увеличением числа одновременно собираемых проекций.Аппарат 1-го поколения появился в 1973 г. КТ аппараты первого поколения были пошаговыми. Была одна трубка, направленная на один детектор. Сканирование производилось шаг за шагом, делая по одному обороту на слой. Один слой изображения обрабатывался около 4 минут.
Во 2-м поколении КТ аппаратов использовался веерный тип конструкции. На кольце вращения напротив рентгеновской трубки устанавливалось несколько детекторов. Время обработки изображения составило 20 секунд.
Слайд 22 3-е поколение компьютерных томографов ввело понятие спиральной компьютерной томографии.
Трубка и детекторы за один шаг стола синхронно осуществляли
полное вращение по часовой стрелке, что значительно уменьшило время исследования. Увеличилось и количество детекторов. Время обработки и реконструкций заметно уменьшилось.4-е поколение имеет 1088 люминесцентных датчиков, расположенных по всему кольцу. Вращается лишь рентгеновская трубка. Благодаря этому методу время вращения сократилось до 0,7 секунд. Но существенного отличия в качестве изображений с КТ аппаратами 3-го поколения не имеет.
Слайд 23
Спиральная кт
Спиральное сканирование заключается в одновременном выполнении двух
действий: непрерывного вращения источника —рентгеновской трубки, генерирующей излучение, вокруг тела пациента,
и непрерывного поступательного движения стола с пациентом вдоль продольной оси сканирования z через апертуру гентри. В этом случае трактория движения рентгеновской трубки, относительно оси z — направления движения стола с телом пациента, примет форму спирали.
Слайд 24
Многослойная компьютерная томография (МСКТ)
Принципиальное отличие мсКТ томографов от
спиральных томографов предыдущих поколений в том, что по окружности
гентри расположены не один, а два и более ряда детекторов. Для того, чтобы рентгеновское излучение могло одновременно приниматься детекторами, расположенными на разных рядах, была разработана новая — объёмная геометрическая форма пучка.
Слайд 26
Преимущества МСКТ перед обычной спиральной
- улучшение временного
разрешения
- улучшение пространственного разрешения вдоль продольной оси z
- увеличение
скорости сканирования- улучшение контрастного разрешения
- увеличение отношения сигнал/шум
- эффективное использование рентгеновской трубки
- большая зона анатомического покрытия
- уменьшение лучевой нагрузки на пациента
Слайд 27
Контрастное усиление
Для улучшения дифференцировки органов друг от друга,
а также нормальных и патологических структур, используются различные методики
контрастного усиления (чаще всего, с применением йодсодержащих препаратов).
Слайд 28
КТ-ангиография
КТ-ангиография позволяет получить послойную серию изображений кровеносных сосудов;
на основе полученных данных посредством компьютерной постобработки с 3D-реконструкцией
строится трёхмерная модель кровеносной системы.Спиральная КТ-ангиография — одно из последних достижений рентгеновской компьютерной томографии. Исследование проводится в амбулаторных условиях. В локтевую вену вводится йодсодержащий препарат в объеме ~100 мл. В момент введения контрастного вещества делают серию сканирований исследуемого участка.
Слайд 30
МРТ
— томографический метод исследования внутренних органов и тканей с использованием
физического явления ядерного магнитного резонанса — метод основан на измерении электромагнитного
отклика ядер атомов водорода на возбуждение их определённой комбинацией электромагнитных волн в постоянном магнитном поле высокой напряжённости.Слайд 31 За изобретение метода МРТ (1973) Питер Мэнсфилд и Пол Лотербур получили в 2003
году Нобелевскую премию в области медицины. В создание магнитно-резонансной томографии известный
вклад внёс также америко-армянский ученый Реймонд Дамадьян, один из первых исследователей принципов МРТ, держатель патента на МРТ и создатель первого коммерческого МРТ-сканера.Слайд 32 Томография позволяет визуализировать с высоким качеством головной, спинной
мозг и другие внутренние органы. Современные методики МРТ делают
возможным неинвазивно исследовать функцию органов — измерять скорость кровотока, тока спинномозговой жидкости, определять уровень диффузии в тканях, видеть активацию коры головного мозга при функционировании органов, за которые отвечает данный участок коры (функциональная МРТ).
Слайд 34
Противопоказания
Существуют как относительные противопоказания, при которых проведение исследования
возможно при определённых условиях, так и абсолютные, при которых
исследование недопустимо.Абсолютные противопоказания
установленный кардиостимулятор (изменения магнитного поля могут имитировать сердечный ритм).
Ферромагнитные или электронные имплантаты среднего уха.
большие металлические имплантаты, ферромагнитные осколки.
ферромагнитные аппараты Илизарова
Слайд 35
Относительные противопоказания
инсулиновые насосы
нервные стимуляторы
неферромагнитные имплантаты внутреннего уха,
протезы клапанов
сердца (в высоких полях, при подозрении на дисфункцию)
кровоостанавливающие клипсы
(кроме сосудов мозга),декомпенсированная сердечная недостаточность,
первый триместр беременности (на данный момент собрано недостаточное количество доказательств отсутствия тератогенного эффекта магнитного поля, однако метод предпочтительнее рентгенографии и компьютерной томографии)
Слайд 36 клаустрофобия (панические приступы во время нахождения в тоннеле аппарата
могут не позволить провести исследование)
необходимость в физиологическом мониторинге
неадекватность пациента
тяжёлое/крайне
тяжелое состояние пациента по основному/сопутствующему заболеваниюДополнительным противопоказанием для МРТ является наличие кохлеарных имплантатов — протезов внутреннего уха. МРТ противопоказана при некоторых видах протезов внутреннего уха, так как в кохлеарном имплантате есть металлические части, которые содержат ферромагнитные материалы.
Слайд 37
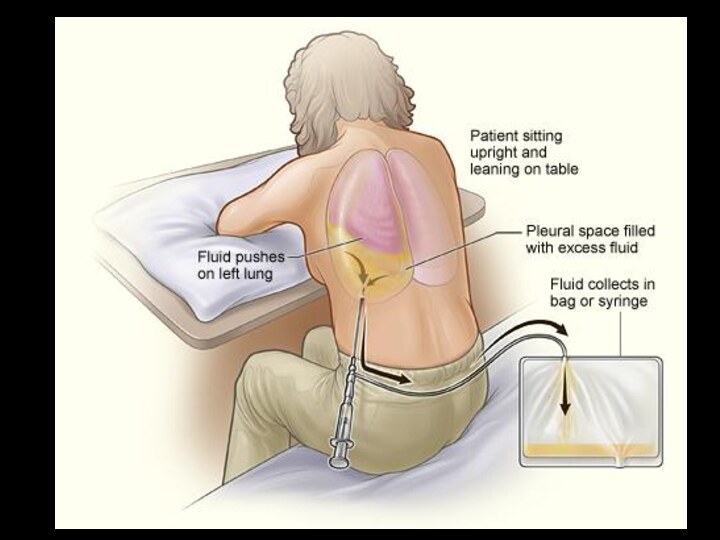
Пункция плевральной полости
Пункция плевральной полости относится к числу
широко распространенных диагностических приемов при заболеваниях легких и плевры.
Получаемая при этом информация нередко позволяет судить о характере патологических изменений и определяет последующую лечебную тактику. Кроме того, освобождение плевральной полости от экссудата или воздуха чаще всего позволяет предпринять последующее обследование с применением более сложных приемов и методов как за счет улучшения состояния больных, так и вследствие восстановления нормальных анатомических взаимоотношений органов грудной полости, расправления коллабированного или ателектазированного легкого.
Слайд 39
Показания к пункции
определяют при выявлении физикальными и
рентгенологическими методами обследования скопления жидкости или газа в плевральной
полости. В зависимости от характера этих находок уточняются место и задачи плевральной пункции.Слайд 40 Показания к пункции определяют при выявлении физикальными и
рентгенологическими методами обследования скопления жидкости или газа в плевральной
полости. В зависимости от характера этих находок уточняются место и задачи плевральной пункции.При скоплении в плевральной полости жидкости пункция выполняется в положении больного сидя с опорой-подставкой под руку со здоровой стороны туловища. Место для пункции намечают сзади, в нижних отделах грудной полости, чаще всего — по ходу седьмого межреберья между средне-подмышечной и лопаточной линиями.
В намеченной для пункции точке выполняют послойную анестезию тканей грудной стенки. Обязательным условием плевральной пункции является предупреждение сообщения полости с внешней средой — в плевральную полость не должен попасть воздух.
Слайд 41 Вид и характер жидкости в полости, ее количество
уже в процессе проведения пункции нередко решают многие вопросы
диагностики (гной, хилезная жидкость, кровь, серозный экссудат). Тем не менее принципиально важным является специальное изучение жидкости. Определяются ее плотность, биохимический и цитологический состав, характер микрофлоры и чувствительность ее к антибиотикам. Часть жидкости рекомендуется оставить в пробирке на сутки для макроскопической оценки осадка.При наличии в плевральной полости воздуха пункцию выполняют спереди во втором межреберье по среднеключичной линии. Использование при этом пневмотораксного аппарата позволяет не только удалить из плевральной полости воздух и установить его количество, но и уточнить характер сообщения плевральной полости с воздухоносными путями. Это часто является определяющим при решении вопросов последующей лечебной тактики. Для этой цели используют плевроманометрию, дающую возможность на разных этапах эвакуации воздуха определить степень и устойчивость отрицательного давления в плевральной полости.
Слайд 42 При скоплении в плевральной полости воздуха и жидкости
чаще всего требуется выполнение плевральных пункций из нескольких точек.
Выбор места пункции определяется областью скопления жидкости или газа, диагностированных при рентгенологическом исследовании. Пункцию плевральной полости рекомендуется завершать контрольным рентгенологическим исследованием, которое позволяет судить об эффективности пункции, а также может дать дополнительную информацию о характере изменений в легких или плевральной полости, получение которой ранее — на фоне экссудата или воздуха — было затруднительно.
Слайд 43
Бронхография
Основными показаниями к применению этого метода в настоящее
время являются: подозрение на аномалию трахеи и бронхов, бронхоэктазии,
другие хронические нагноительные заболевания легких, туберкулез, некоторые формы пневмосклерозов.После анестезии верхних дыхательных путей проводится обезболивание бронхиального дерева исследуемой стороны в различных положениях больного: на спине, на животе, на боку с опущенным головным концом. В дальнейшем, в зависимости от поставленных задач, проводят исследование бронхиального дерева всего легкого, его доли или сегмента. Заполнение бронхов производится под R-контролем. Рентгенограммы выполняются в прямой, боковой и косых проекциях в положении больного стоя или лежа на латероскопе.
Слайд 44 После завершения исследования бронхиальное дерево с помощью электроотсоса,
присоединяемого к введенному в просвет бронхов катетеру, по возможности
максимально освобождают от контрастного вещества, промывают теплым антисептическим раствором. В течение последующих суток больному выполняются паровые ингаляции. На следующий день целесообразна контрольная рентгеноскопия. Она позволяет судить о полноте освобождения бронхиального дерева от контрастного вещества, а также, что не менее важно, может выявить изменения, не обнаруженные в ходе исследования (остаточные полости, кисты, в которых задерживается контрастное вещество).
Слайд 46
Ангиография
Этот метод исследования можно сравнить с бронхографией, ибо
он построен на одном и том же принципе. Для
выявления сосудистой системы на рентгенограмме в систему легочных артерий вводится соответствующее контрастное вещество. Ангиографию сосудов легких лишь редко применяют для «изучения» сосудистой системы, так как она не вполне безопасна. При помощи хорошо произведенной ангиографии можно получить правильное представление о сосудистой системе легкого, и в первую очередь о системе легочной артерии. Так называемая ангиокардиография, являющаяся одновременно и легочной артериографией, служит прежде всего для исследования врожденных пороков сердца и больших сосудов. Кроме того, она применяется для установления изменений в системе легочных сосудов.Слайд 47 Принцип исследования состоит в том, что контрастное вещество вводится
по возможности непосредственно в правую половину сердца; оно перемешивается
затем с кровью и дает после разбавления довольно интенсивную тень. Для исследования необходим технический навык, который дается большим опытом. Применяются только водорастворимые органические соединения йода.Слайд 48 В настоящее время для ангиографии чаще используют неионные
водорастворимые контрастные вещества, содержащие от 300 до 400 мг
йода в 1 мл («Ультравист-370», «Омнипак 300—350», «Визипак320», «Ксенетикс-350» и др.). В редких случаях применяют ранее широко используемый водорастворимый ионный контрастный 60—76 % препарат «Урографин», который из-за выраженного болевого, нефро и нейротоксического воздействия следует ограничивать диагностикой дистальных поражений артериального русла или использовать в условиях интраоперационной ангиографии под интубационным наркозом.Слайд 51 это метод непосредственного осмотра и оценки состояния слизистых
трахеобронхиального дерева: трахеи и бронхов при помощи специального прибора — бронхофиброскопа или жесткого
дыхательного бронхоскопа, разновидности эндоскопов.Слайд 52 Современный бронхофиброскоп — это сложный прибор, состоящий из гибкого
стержня с управляемым изгибом дальнего конца, рукоятки управления и
осветительного кабеля, связывающего эндоскоп с источником света, часто оснащенный фото- или видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел.Слайд 54 Бронхоскопия применяется с диагностическими и лечебными целями. Показаниями
к бронхоскопии является подозрение на опухоль или воспаление в бронхах. Бронхоскопия
применяется для диагностики причин кровохарканья и при обнаружении рентгенологических признаков диссеминированных процессов в лёгких. При помощи бронхоскопии возможно извлечение из бронхов инородных тел, осмотр искривленных и суженых бронхов, проведение биопсии и введение лекарственных средств.
Слайд 55
В педиатрической практике
Е. В. Климанская (1964) абсолютными
показаниями к бронхоскопии считает:
1) нарушение бронхиальной проходимости:
а)
инородные тела; б) ателектаз легкого;
в) нарушение вентиляции легких во время наркоза или в раннем послеоперационном периоде;
г) опухоли трахеи и бронхов;
д) асфиксия новорожденных;
2) первичный легочный туберкулез;
3) бронхо-легочные процессы неясной этиологии;
4) легочные кровотечения и кровохарканье.
Слайд 56 Относительными показаниями к бронхоскопии у детей Е. В.
Климанская считает:
хронические неспецифические заболевания легких;
пороки развития трахео-бронхиального дерева;
контрастное исследование бронхов.
Слайд 59
Проведение фибробронхоскопии
Бронхоскопию проводят обученные врачи-эндоскописты, прошедшие специализацию по
бронхоскопии.
Непосредственно перед проведением бронхоскопии проводится дополнительная премедикация.
Необходимо снять зубные
протезы, а также украшения для пирсинга.Необходимо снять верхнюю одежду или ослабить воротник (расстегнуть пуговицы).
Слайд 60 Больным с бронхоспастическим компонентом (хронический обструктивный бронхит, БА) за 40
минут до начала исследования целесообразно ввести внутримышечно атропин, седуксен и димедрол и за
15—20 минут сделать внутривенную инъекцию раствора эуфиллина, а непосредственно перед началом анестезии дать вдохнуть аэрозоль (окспренолин, сальбутамол) из индивидуального дозатора.Выполняется местная анестезия слизистой носовой полости и ротоглотки при помощи распылителя с анестетиком. Местная анестезия необходима для устранения болезненных ощущений при проведении эндоскопа через нос и подавления рвотного рефлекса.
Слайд 61 Бронхоскопия проводится в положении сидя или лежа. Это
решает врач.
Врач вводит эндоскоп в дыхательные пути под контролем
зрения, постепенно осматривая нижележащие отделы трахеобронхиального дерева с обеих сторон. Аппарат обычно вводится через носовой, но в некоторых случаях может быть введён в дыхательные пути и через рот. Диаметр эндоскопа существенно меньше просвета трахеи и бронхов, поэтому затруднений дыхания быть не должно.Врач рассматривает поверхность глотки, трахеи и бронхов.
Слайд 62 При необходимости проводится фото- или видеосъёмка и запись
изображения. При благоприятных условиях через бронхоскоп можно осмотреть не
только крупные бронхи, но и разветвления мелких бронхов.По показаниям может быть проведена биопсия. Эта манипуляция безболезненна.
Также по показаниям проводят лечебные манипуляции, например, удаление инородного тела.
Затем бронхоскоп извлекается.