- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Опухоли лобной, височной и теменной доли.
Содержание
- 2. Больные опухолями головного мозга составляют около 4
- 3. Проявления опухолей головного мозга главным образом обусловлены
- 4. Общемозговая симптоматика проявляется в виде симптомов, которые
- 5. Рвота. Этот симптом также связан с повышением
- 6. Головокружение – еще один симптом, который характерен
- 7. Изменения глазного дна и остроты зрения —
- 8. При опухолях мозга атрофия зрительных нервов может
- 9. Изменения психики довольно часто сопутствуют опухолям головного
- 10. Эпилептические припадки. Выражением гипертензионного синдрома при опухолях
- 11. Изменение ликворосодержащих пространств мозга. При повышении внутричерепного
- 12. Изменения костей черепа, обусловленные повышением внутричерепного давления,
- 13. Наконец, еще одним симптомом опухоли головного мозга
- 14. Происхождение опухолей головного мозга до настоящего времени
- 15. Классификация. Опухоли головного мозга бывают первичными и
- 16. По гистологической структуре выделяют глиомы, происходящие из
- 17. По своим морфологическим особенностям глиомы делятся на
- 18. Менингиомы. (арахноидэндотелиомы) — опухоли, исходящие из мозговых
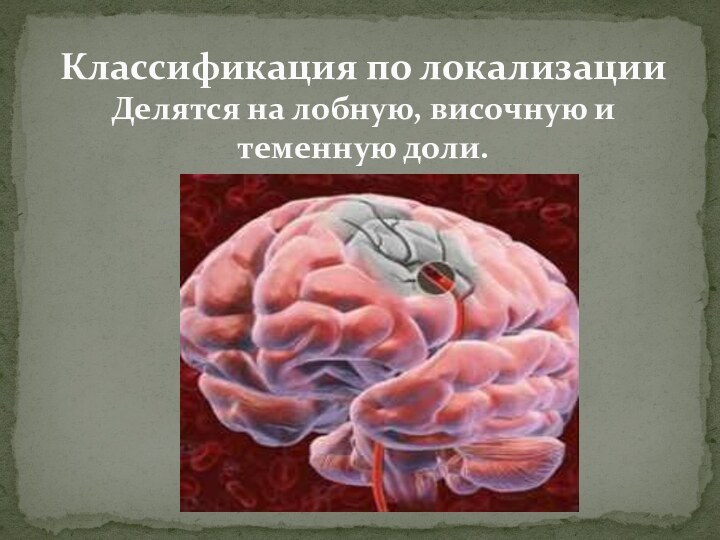
- 19. Классификация по локализации Делятся на лобную, височную и теменную доли.
- 20. При опухолях лобных долей возникает расстройство психики.
- 21. Лобная область богатыми ассоциативно-проводниковыми путями связана с
- 22. Опухоли теменных долей характеризуются наличием чувствительных расстройств.
- 23. Больные с опухолью теменной доли правого полушария
- 24. Амнестическая афазия, наблюдаемая при опухолях теменной доли,
- 25. Не отмечается нарушения письменной речи у правшей
- 26. В клинике опухолей теменной локализации сохраняет силу
- 27. Для опухолей височных долей характерны эпилептические припадки.
- 28. Воздействие опухоли на внутренний и нижний края
- 29. Скачать презентацию
- 30. Похожие презентации
Больные опухолями головного мозга составляют около 4 % среди больных с органическими поражениями нервной системы. Опухоли головного мозга по частоте занимают пятое место среди опухолей других локализаций, уступая опухолям желудка, матки, легких и пищевода. Встречаются опухоли




























Слайд 3 Проявления опухолей головного мозга главным образом обусловлены сдавлением
опухолью тех или иных отделов мозга. При этом, симптоматика
зависит от того, какой именно отдел мозга подвергается сдавлению. По мере того, как заболевание прогрессирует, возникает так называемая общемозговая симптоматика, причиной которой является нарушение кровообращения в головном мозге и внутричерепная гипертензия – повышение внутричерепного давления.Общие симптомы опухолей головного мозга
Слайд 4 Общемозговая симптоматика проявляется в виде симптомов, которые связаны
с повышением внутричерепного давления или сдавливании основных структур мозга.
К ним относятся неспецифичные симптомы, которые характерны для многих других заболеваний.Основным таким симптомом является головная боль. Для опухолей мозга характерно то, что эта боль бывает постоянной и очень сильной, так как она связана не с напряжением мышц черепа или сужением сосудов, как при обычной головной боли, а с повышением давления ликвора в полости черепа и головном мозге. Характерно также и то, что порой даже мощные обезболивающие не устраняют этой боли, а вот снижение внутричерепного давления может принести помощь.
Слайд 5 Рвота. Этот симптом также связан с повышением внутричерепного
давления. Для рвоты при опухолях мозга характерно то, что
она не приносит облегчение (как бывает при рвоте, связанной с заболеваниями желудка). Причиной рвоты при опухолях мозга обычно является давление на рвотный центр в среднем мозге. Тошнота и рвота обычно беспокоят больного постоянно, а при изменениях внутричерепного давления срабатывает рвотный рефлекс. Кроме того, такой больной не может принимать пищу, иногда пить воду из-за высокой интенсивности рвоты.Слайд 6 Головокружение – еще один симптом, который характерен для
опухолей головного мозга. Оно связано со сдавлением структур мозжечка.
При этом отмечается нарушение работы вестибулярного анализатора. Имеет место головокружение центрального типа, горизонтальный нистагм (подергивание глазных яблок в сторону), кроме того у него возникает ощущение, что, оставаясь неподвижным, он поворачивается или сдвигается в ту или иную сторону.Слайд 7 Изменения глазного дна и остроты зрения — один
из наиболее важных объективных симптомов опухоли головного мозга. Изменения
глазного дна проявляются в виде застоя и атрофии дисков зрительных нервов и кровоизлияний в околодисковых отделах сетчатки. Возникновение застойных дисков при опухолях мозга связывают с механическим сдавлением зрительного нерва и сосудов в связи с повышенным внутричерепным давлением. В результате застоя венозной крови происходит отек и выпячивание диска зрительного нерва и окружающей его сетчатки. Возможно, в происхождении застойных дисков при опухолях мозга играют роль также явления интоксикации. Застойные диски характеризуются изменением цвета, они становятся серовато-красными, границы диска исчезают, окружающая диск отечная сетчатка становится синюшной, в ней теряются расширенные вены, диск увеличивается в размерах и выпячивается вперед. По ходу сосудов появляются кровоизлияния. Заключительной стадией застойных дисков является их вторичная (белая) атрофия.Слайд 8 При опухолях мозга атрофия зрительных нервов может быть
и первичной, серой, если опухоли поражают зрительные нервы, зрительный
перекрест или зрительные тракты.Застойные диски бывают обычно двусторонними, но иногда встречается и асимметрия. Своеобразный феномен наблюдается при локализации опухоли на основании лобной доли: на стороне опухоли развивается первичная атрофия, с другой стороны — застойный диск (синдром Фостера—Кеннеди).
Субъективные признаки, сопровождающие застойные диски,— это кратковременное ослабление зрения в виде ощущения тумана или пелены перед глазами. При начинающейся атрофии зрительного нерва появляется стойкое снижение зрения.
Слайд 9 Изменения психики довольно часто сопутствуют опухолям головного мозга
и могут наблюдаться при опухолях любой локализации. Патогенез психических
нарушений при опухолях мозга очень сложен. В ряде случаев психические расстройства бывают вызваны гипертензионным синдромом, в некоторых случаях они представляют собой очаговый симптом.К наиболее частым психическим расстройствам при опухолях мозга относятся расстройства сознания. Они могут протекать па-роксизмально, в виде приступов, но чаще развиваются постепенно, когда оглушение переходит в сопор, затем в кому, из которой больного не удается вывести. Нарушения сознания типа оглушения наблюдаются в поздних стадиях болезни, на фоне гипертензионного синдрома. Больные не могут уследить за ходом беседы, говорят медленно, с остановками; они вялы, безучастны, молчаливы, перестают реагировать на обращенную к ним речь.
Слайд 10 Эпилептические припадки. Выражением гипертензионного синдрома при опухолях мозга
являются судорожные припадки. Они могут возникать при опухолях различной
локализации (чаще опухолях височной и лобной доли). Очаговые, джексоновские припадки имеют топико-диагностическое значение. Изменения пульса и дыхания наблюдаются на поздних стадиях опухоли. Они проявляются в бради- и тахикардии, нередко сменяющих друг друга. Часто встречается брадикардия, сопровождающая головную боль и рвоту. В терминальной стадии заболевания наблюдается тахикардия. Появление стойкой тахикардии, особенно вслед за брадикардией, является неблагоприятным прогностическим признаком. Изменения дыхания, как и пульса, могут выражаться в замедлении, ускорении, нарушении ритма. Нарушение дыхания, особенно его замедление, свидетельствует об угрожающе тяжелом состоянии больного.
Слайд 11 Изменение ликворосодержащих пространств мозга. При повышении внутричерепного давления
меняются размеры и положение желудочков мозга и подпаутинных пространств.
Эти изменения зависят от накопления спинномозговой жидкости в желудочках, массы и расположения опухоли. При опухолях в задней черепной ямке спинномозговая жидкость накапливается в боковых и третьем желудочках. Изменения желудочков при внутрижелудочковых опухолях зависят от локализации последних. При опухолях полушарий большого мозга в первую очередь сдавливается, деформируется и смещается тот отдел одноименного бокового желудочка, в области которого развивается опухоль. Подпаутинное пространство по мере нарастания внутричерепного давления исчезает;уменьшаются и цистерны мозга.
Слайд 12 Изменения костей черепа, обусловленные повышением внутричерепного давления, выражаются
в общем истончении плоских костей черепа, в углублении пальцевых
вдавлений, в расхождении швов. Помимо этого, изменяются некоторые особо чувствительные к повышению внутричерепного давления отделы черепа — спинка турецкого седла, клиновидные отростки, малые крылья основной кости, отверстия, через которые из полости черепа выходят нервы.При опухолях возникают также местные изменения костей в непосредственном соседстве с опухолью (изъеденность, экзостозы и т. п.).
Слайд 13 Наконец, еще одним симптомом опухоли головного мозга является
слабость и быстрая утомляемость. Они связаны с нарушением кровоснабжения
головного мозга, а именно с нарушением оттока крови или недостаточного её поступления к мозгу.Слайд 14 Происхождение опухолей головного мозга до настоящего времени не
выяснено. Предполагают, что они развиваются из клеток, которые задержались
на ранних стадиях своего превращения в зрелые формы. Реже опухоли возникают из зрелых клеток. В развитии опухолей головного мозга придают значение ряду эндогенных и экзогенных факторов (гормональные влияния, инфекции, травмы и др.).Слайд 15 Классификация. Опухоли головного мозга бывают первичными и вторичными
(метастатическими), доброкачесгвенными и злокачественными, одиночными и множественными. В клинике
принято разделение опухолей в зависимости от их расположения по отношению к веществу мозга. Различают опухоли внемозговые (экстрацеребральные) и внутримозговые (интрацеребральные). Внутримозговые опухоли встречаются в полтора раза чаще, чем внемозговые. Экстрацеребральные опухоли исходят не из самого вещества головного мозга, а из окружающих его тканей (оболочки мозга, сосуды, кости черепа).По гистологической структуре выделяют глиомы, происходящие из глии, невриномы — опухоли черепных нервов, менингиомы, или арахноидэндотелиомы,— опухоли оболочек мозга, аденомы гипофиза, метастатические опухоли (рак, саркома) и другие более редко встречающиеся опухоли.
Классификация
Слайд 16 По гистологической структуре выделяют глиомы, происходящие из глии,
невриномы — опухоли черепных нервов, менингиомы, или арахноидэндотелиомы,— опухоли
оболочек мозга, аденомы гипофиза, метастатические опухоли (рак, саркома) и другие более редко встречающиеся опухоли.Основную часть опухолей головного мозга составляют глиомы. Это специфические опухоли головного мозга, исходящие из мозгового вещества. Чаще всего они характеризуются инфильтрирующим ростом. Размеры и консистенция их крайне разнообразны: от мелких до очень крупных, от мягкой до плотной консистенции. Глиозные опухоли могут кистозно перерождаться, иногда в них наблюдается отложение извести. Течение глиом также различно, иногда доброкачественное, иногда опухоли носят черты злокачественных новообразований.
Слайд 17 По своим морфологическим особенностям глиомы делятся на несколько
видов. Наиболее часто встречаются астроцитомы, спон-гиобластомы, медуллобластомы. Астроцитомы состоят
из зрелых клеток, локализуются в больших полушариях и мозжечке, обладают склонностью к образованию кист внутри опухоли. Растут они медленно и являются относительно доброкачественными. Мультиформные спонгиобластомы состоят из малодифференцированных глиозных клеток и относятся к злокачественным опухолям. Медуллобластомы состоят из медул-лобластов, которые представляют собой настолько малодифференцированные клетки, что в них еще нет морфологических признаков глиозных или ганглиозных клеток. Будучи наименее зрелыми, они являются наиболее злокачественными опухолями глиомного ряда. Развиваются они в детском возрасте, почти исключительно в мозжечке.Слайд 18 Менингиомы. (арахноидэндотелиомы) — опухоли, исходящие из мозговых оболочек.
Они состоят из клеток эндотелия д соединительной ткани. Опухоли
инкапсулированные, доброкачественные. Нередко вызывают изменения в костях черепа соответственно месту их расположения. Невриномы исходят из слоя нейролеммоци-тов (шванновской оболочки) нерва. В полости черепа обычно располагаются в области мостомозжечкового угла. Аденомы гипофиза бывают трех видов: эозинофильные, базофильные, хромофоб-ные. Иногда аденомы приобретают черты злокачественного новообразования, это аденокарциномы.Слайд 20 При опухолях лобных долей возникает расстройство психики. Особенно
характерна инертность, заторможенность психических процессов. Больные аспонтанны, безынициативны, отсутствует
критика к своему состоянию, становятся неопрятными. При локализации опухоли в нижних отделах преобладают явления расторможенности, агрессивности, склонность к плоским шуткам, мория. Инертность психических процессов сочетается у больных с двигательной инертностью, возникает лобная или премоторная апрак-сия. Для опухолей лобных долей характерны эпилептические припадки. Нередко припадки начинаются с сочетанного поворота головы и глаз в сторону, противоположную опухоли. При локализации процесса в левом полушарии возникает моторная афазия и аграфия. На стороне, противоположной опухоли, может развиваться лобная атаксия. Парезы конечностей появляются при расположении опухоли в заднем отделе лобной доли. Характерны патологические рефлексы орального автоматизма, хватательные феномены. При базальной локализации опухоли нарушается обоняние, появляется синдром Фостера—Кеннеди.Опухоли лобной доли
Слайд 21 Лобная область богатыми ассоциативно-проводниковыми путями связана с другими
областями коры головного мозга: височной, теменной и затылочной и
подкорковыми образованиями. Афферентные волокна связывают лобную область со зрительным бугром и гипоталамической областью. Эфферентные связи идут к подкорковым узлам и мозжечку (пути лобно-бульбарные, лобно-таламо-стриарные, лобно-таламо-рубральные, лобно-мосто-мозжечковые). Что влияет на клинику.Опухоли лобной доли имеют разнообразную гистологическую структуру. Наиболее часто встречаются нейроэктодермальные опухоли (больше 50%), преимущественно астроцитомы и олигодендроглиомы, им уступают злокачественные опухоли — глиобластомы (в 2 раза меньше, чем астроцитомы и олигодендроглиомы)
мультиформные глиобластомы встречаются главным образом в белом веществе, астроцитомы — в коре и подкорковом веществе средне и нижне-заднего отделов, а также ближе к полюсу; арахноидэндотелиомы — преимущественно в парасагиттальной области и ольфакторной яме.
Слайд 22 Опухоли теменных долей характеризуются наличием чувствительных расстройств. В
первую очередь нарушаются сложные виды чувствительности (чувство локализации, дискриминации,
двумерно-пространственное чувство, стереогноз). Больные теряют ориентировку в собственных частях тела (нарушение схемы тела). Возникает теменная апраксия, больные утрачивают способность выполнять привычные действия. При поражении теменной доли левого полушария страдает чтение, письмо, счет при сохранении устной речи.Опухоль теменных долей
Слайд 23 Больные с опухолью теменной доли правого полушария иногда
не воспринимают левостороннюю гемиплегию или имеющийся у них амавроз.
Синдром анозогнозии часто сочетается с рядом других симптомов нарушения восприятия собственного тела. В частности, некоторые больные указывают на ощущение отсутствия конечностей или появление лишних. Механизмы этих синдромов еще не изучены. Указанные явления могут отмечаться на фоне общего сохранного поведения, однако нельзя категорически полагать, что в этих случаях нет той или иной степени расстройства сознания. У отдельных больных эти расстройства очень выражены, симптомы анозогнозии наблюдаются с явлениями оглушения или делириозной спутанности или в особых состояниях сознания. Как мы уже отмечали, расстройства схемы тела могут наблюдаться в ауре эпилептических припадков Перед припадком у больных может появилось ощущение, что нижняя половина туловища отщепилась. В другом случае в период ауры наряду с острым запахом серы больной ощутил потерю левой ноги, которая «быстро уменьшалась и исчезла вовсе».Слайд 24 Амнестическая афазия, наблюдаемая при опухолях теменной доли, чаще
является изолированным типом речевого расстройства, чем это можно наблюдать
при опухолях височной доли, где отмечаются преимущественно смешанные виды афатических расстройств. В отличие от амнестической афазии при височных опухолях подсказка первого слога помогает больному произнести нужное слово.Синдромы аграфии и алексии могут встречаться в качестве изолированных явлений без афатических расстройств. Расстройства письма отмечаются уже в начальной стадии заболевания. Это обстоятельство, на которое иногда указывают родственники больного, должно быть принято во внимание как серьезное топико-диагностическое указание. В некоторых случаях письмо приобретает характер «зеркального» письма; нарушается правильное, соразмеренное строковедение, строка как бы ползет вверх, вниз; начертание букв приобретает вид каракуль или содержит только, элементы буквы, какие-то обрывки, ничего общего не имеющие с графическим образом буквы.
Слайд 25 Не отмечается нарушения письменной речи у правшей с
опухолью правого полушария. Этот синдром наблюдается только при левосторонней
локализации опухоли, часто наряду с нарушением способности читать. Больные не узнают отдельные буквы или слова (литеральная и вербальная алексия) или испытывают затруднения в прочтении целого слова, переходя на чтение по слогам.К синдромам, характеризующим поражение теменной доли левого полушария, относятся также и расстройства счета. Больные обнаруживают неспособность производить арифметические действия, даже в пределах элементарных. Эти расстройства особенно поражают при обнаружении их у лиц с профессионально-служебными навыками для ведения счетных операций.
При злокачественных опухолях рано наступившие явления тяжелого оглушения и спутанности скрывают локальную психопатологическую симптоматику и только неврологическое исследование и некоторые данные анамнеза могут правильно ориентировать клинициста в отношении топики поражения.
В отдельных случаях мы отмечаются слуховые, зрительные и обонятельные галлюцинации, а также тактильные обманы восприятия, сопровождающиеся сенестопатическими тягостными ощущениями.
Слайд 26 В клинике опухолей теменной локализации сохраняет силу общее
в нервной онкологии положение о преимущественном возникновении эпилептических припадков
при доброкачественных опухолях с медленным типом течения, главным образом при астроцитомах. Здесь могут наблюдаться генерализованные припадки, а также парциальные с парестезией и последующим присоединением двигательных нарушений. Характерным является появление «особых состояний» с деперсонализационными переживаниями, асоматогностическими ощущениями, аффектами страха и тревожного беспокойства.Слайд 27 Для опухолей височных долей характерны эпилептические припадки. Порой
при этом бывают обонятельные, вкусовые или слуховые ауры или
галлюцинации. Нередко возникает височная атаксия. При поражении левой височной доли нарушаются речь (сенсорная, семантическая афазия) и связанные с нею чтение и письмо. Вследствие воздействия опухоли на соседние участки мозга могут появиться стволовые симптомы (синдром Вебера) и признаки поражения подкорковых узлов (паркинсонизм).Значительное место в диагностике опухолей височной доли занимает психическая патология с различными видами нарушения сознания, галлюцинаторными феноменами, характерными предвестниками эпилептических припадков и другими нарушениями, которым клиницисты придают очаговое значение.
Опухоли височной доли





























