- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Плечевое сплетение. Клиника поражения.
Содержание
- 2. Плечево́е сплете́ние (plexus brachialis) слагается из передних
- 3. Плечевое сплетение расположено между передней и средней
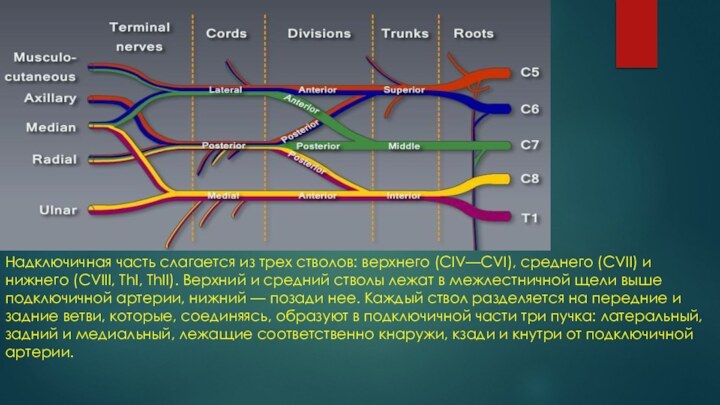
- 4. Надключичная часть слагается из трех стволов: верхнего
- 5. Этиология Наиболее частой
- 6. Уровни пораженияПоражения П. с. характеризуются периферическим параличом
- 7. Поражение С5-C6 корешков или верхнего первичного сплетения
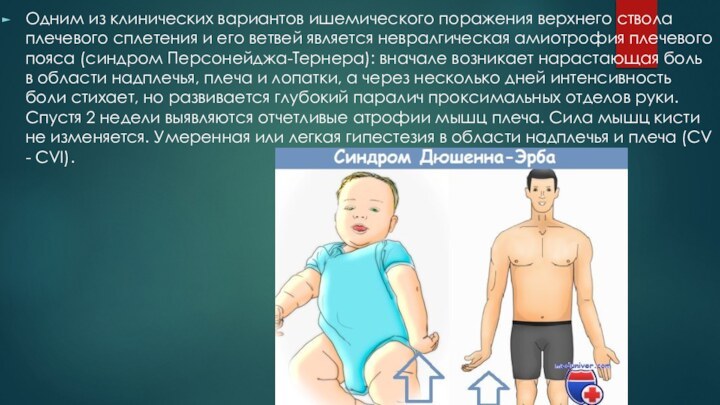
- 8. Одним из клинических вариантов ишемического поражения верхнего
- 9. Поражение С7 корешка или среднего первичного
- 10. Поражение С8–Th1 корешков или
- 11. При развитии процесса в подключичной области могут
- 12. Синдром поражения медиального пучка плечевого сплетения выражается
- 13. Синдром поражения заднего пучка плечевого сплетения проявляется
- 14. Короткие ветвиДорсальный нерв лопатки (n. dorsalis scapulae)
- 15. Надлопаточный нерв (n. suprascapularis) формируется за счет
- 16. Грудоспинной нерв (n. thoracodorsalis) формируется из передних
- 17. Пучки плечевого сплетения в нижней части подмышечной
- 18. Срединный нерв Образован слиянием двух корешков из
- 20. N. medianus (срединный нерв)При поражении срединного нерва
- 21. Первые свои ветви n. medianus, как и
- 22. Пробы определяющие двигательные расстройства1. При сжатии руки
- 23. В правой кисти прижатие полоски бумаги возможно
- 24. Локтевой нерв (п. ulnaris, C8—Th1) —
- 25. Локтевой нервПри высоком поражении локтевого нерва (на
- 27. Пробы определяющие двигательные расстройстваПри сжатии руки в
- 28. Лучевой нерв (п. radialis, С7 отчасти С6,
- 29. Лучевой нервНервное поражение в районе мышечной впадины.
- 30. Поражением лучевого нерва вследствие точечного прижатия его
- 32. Пробы определяющие двигательные расстройстваНевозможность разгибания кисти и
- 33. N. cutaneus brachii media1is (кожный внутренний нерв
- 34. N. cutaneus antibrachii medialis (кожный внутренний нерв
- 35. Диагностика Диагноз основывается на характерной клинической картине
- 36. Лечение Лечебная тактика во многом зависит от
- 37. Консервативная терапия предполагает назначение
- 38. Скачать презентацию
- 39. Похожие презентации

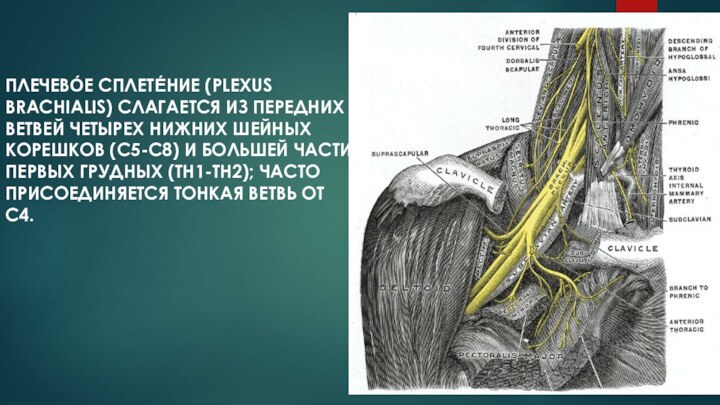
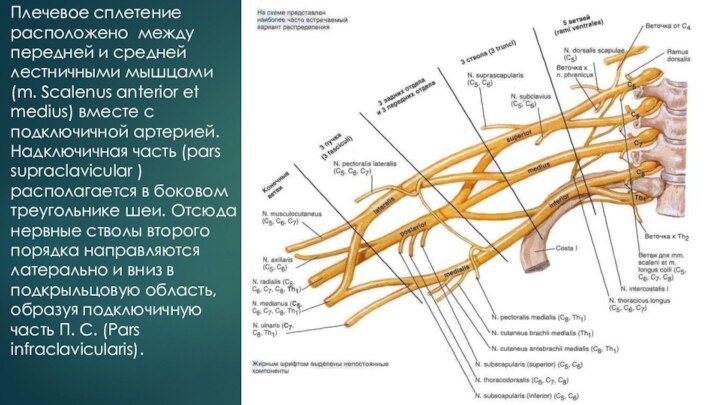

























Слайд 3 Плечевое сплетение расположено между передней и средней лестничными
мышцами (m. Scalenus anterior et medius) вместе с подключичной
артерией. Надключичная часть (pars supraclavicular ) располагается в боковом треугольнике шеи. Отсюда нервные стволы второго порядка направляются латерально и вниз в подкрыльцовую область, образуя подключичную часть П. С. (Pars infraclavicularis).Слайд 4 Надключичная часть слагается из трех стволов: верхнего (CIV—CVI),
среднего (CVII) и нижнего (CVIII, ThI, ThII). Верхний и
средний стволы лежат в межлестничной щели выше подключичной артерии, нижний — позади нее. Каждый ствол разделяется на передние и задние ветви, которые, соединяясь, образуют в подключичной части три пучка: латеральный, задний и медиальный, лежащие соответственно кнаружи, кзади и кнутри от подключичной артерии.
Слайд 5
Этиология
Наиболее частой
причиной поражения П. с. является травма, реже инфекционный, инфекционно-аллергический
или токсический процессы .Травматическое поражение с разрывом стволов П. с. возникает при ранениях шеи, иногда при извлечении плода из родовых путей, при переломах ключицы или головки плечевой кости. При длительном ношении тяжести на лямках, сдавливающих подмышечную область, во время сна с заведенными за голову руками, при пользовании костылями, лямками (в случае вытяжения позвоночника), а также сдавлении опухолью шеи, позвоночника, верхушки легкого, при аневризме подключичной или подмышечной артерии, шейных ребрах возможно компрессионно-ишемическое поражение П. с.
Инфекционные поражения П. с. развиваются при гриппе, ангине, туберкулезе, бруцеллезе, сифилисе, инфекционно-аллергическое — после вакцинации и др., интоксикационное — при отравлении окисью углерода, свинцом, мышьяком, алкоголем.
Наиболее часто плечевое сплетение поражается при спастичности передней и средней лестничных мышц вследствие ирритативно-рефлекторных проявлений шейного остеохондроза - синдром передней лестничной мышцы (синдром Наффцигера).
Слайд 6
Уровни поражения
Поражения П. с. характеризуются периферическим параличом или
парезом мышц верхней конечности с отсутствием или снижением глубоких
рефлексов, периферическим типом нарушения чувствительности в этой же конечности, болевыми точками в над- и подключичной ямках (точка Эрба), вегетативно-трофическими расстройствами (мраморность кожи, пастозность руки, сухость кожи или гипергидроз, снижение кожной температуры).Тотальное поражение П. с. встречается редко, чаще наблюдается нарушение функции отдельных его стволов или пучков.
Слайд 7 Поражение С5-C6 корешков или верхнего первичного сплетения (верхний
паралич Эрба - Дюшенна). В клинической практике такие случаи
встречаются часто и обычно в следствии форсированного( травматического) разведения головы и плеча, но могут быть при ношении на плече больших тяжестей , из-за сильной отдачи огнестрельного оружия, при родовой травме.возможно нарушение чувствительности над дельтовидной мышцей и наружной поверхностью плеча.
Рефлексы
Снижение или выпадение с двуглавой мышцы плеча и плечелучевой мышцы.
Слайд 8 Одним из клинических вариантов ишемического поражения верхнего ствола
плечевого сплетения и его ветвей является невралгическая амиотрофия плечевого
пояса (синдром Персонейджа-Тернера): вначале возникает нарастающая боль в области надплечья, плеча и лопатки, а через несколько дней интенсивность боли стихает, но развивается глубокий паралич проксимальных отделов руки. Спустя 2 недели выявляются отчетливые атрофии мышц плеча. Сила мышц кисти не изменяется. Умеренная или легкая гипестезия в области надплечья и плеча (CV - CVI).Слайд 9 Поражение С7 корешка или среднего первичного сплетения
вызывает значительное выпадение функций лучевого нерва и частичное срединного
нерва, характеризуется затруднением (или невозможностью) разгибания предплечья, кисти и пальцев (трехглавая мышца плеча, разгибатель большого пальца и длинная отводящая мышца большого пальца). Сохраняется сгибание предплечья , поскольку плечелучевую и плечевую мышцы, иннервируют CV и CVI . При изолированном поражении спинномозгового корешка или первичного пучка плечевого сплетения наряду с расстройством функции лучевого нерва также нарушается функция латерального корешка срединного нерва. Поэтому будут расстроены сгибание и отведение кисти в лучевую сторону, пронация предплечья и противопоставление большого пальца.Чувствительные нарушения ограничиваются узкой полоской гипестезии по тыльной поверхности предплечья и наружной поверхности тыла кисти.
Исчезают рефлексы с трехглавой мышцы плеча и пястно-лучевой.
Слайд 10 Поражение С8–Th1 корешков или нижнего
первичного пучка сплетения (нижний паралич Дежерина- Клюмпке) Основной причиной
синдрома является травма, особенно сопровождающаяся тракцией руки в положении отведения. Так же может быть следствием хирургических вмешательств, опухоли лёгкого ( опухоль Панкоста ) или других объемных образований.Двигательные нарушения
Вызывает полное выпадение функций локтевого, внутренних кожных нервов плеча и предплечья и частичное поражение срединного нерва. Нижний паралич Дежерина- Клюмпке клинически проявляется слабостью и атрофией сгибателей пальцев и кисти. Невозможны или затруднены разгибание и отведение большого пальца вследствие пареза короткого разгибателя большого пальца и мышцы, отводящей большой палец.
Чувствительность остаётся сохранной или снижается на внутренней стороне плеча, предплечья и кисти по корешковому типу.
Вегетативные нарушения
При повреждении первого грудного корешка страдают симпатические волокна, которые идут к звездчатому узлу, развивается синдром Клода Бернара-Горнера (птоз, миоз, энофтальм, расширение сосудов склеры). При раздражении этих симпатических волокон клиническая картина иная - расширение зрачка и глазной щели, экзофтальм (синдром Пурфюр дю Пти).
Слайд 11 При развитии процесса в подключичной области могут формироваться
следующие синдромы поражения вторичных пучков плечевого сплетения.
Синдром поражения латерального
пучка плечевого сплетения чаще всего страдает при хирургических вмешательствах или травмах. Характеризуется нарушением функции кожно-мышечного нерва и верхней ножки срединного нерва. В результате нарушается функция двуглавой мышцы плеча, плечевой и клювовидно- плечевой мышц ( сгибание и супинация предплечья), которые иннервируются мышечно- кожным нервом, а также функции всех мышц, иннервируемых срединным нервом.Рефлексы. С двуглавой мышцы снижается или выпадает.
Чувствительность. Снижение может выявляться с латеральной стороны предплечья( зона иннервации латерального кожного нерва предплечья- ветви мышечно-кожного нерва )
Слайд 12 Синдром поражения медиального пучка плечевого сплетения выражается нарушением
функции локтевого нерва, внутренней ножки срединного нерва, медиального кожного
нерва плеча и медиального кожного нерва предплечья.К мышцам, иннервируемым локтевым нервом, относятся: локтевой сгибатель кисти ( сгибание кисти в локтевую сторону); сгибатель пальцев 3 и 4 и мелких мышц кисти. К мышцам иннервируемых срединным нервом относятся: короткая мышца, отводящая большой палец; мышца, противопоставляющая большой палец, поверхностная головка короткого сгибателя большого пальца ( сгибание проксимальный фаланги большого пальца), 1 и 2 червеобразные мышцы. При проксимальных повреждениях медиального пучка может страдать медиальный передний грудной нерв, что вызывает парез нижней грудино-реберной порции большой грудной мышцы и малой грудной мышцы.
Рефлекс со сгибателей пальцев снижен или не вызывается. Чувствительность снижается на медиальной поверхности плеча и предплечья
Слайд 13 Синдром поражения заднего пучка плечевого сплетения проявляется выключением
функции подлопаточного,
грудинно-спинного, лучевого и подмышечного нервов.
Нарушение функции подлопаточного нерва
вызывает слабость большой круглой и подлопаточной мышц ( ротация плеча внутрь), в то время как поражение грудино- спинного нерва приводит к парезу широчайшей мышцы спины ( разгибает и пронирует плечо )Нарушение функции подмышечного нерва проявляется слабостью дельтовидной мышцы( отведение плеча) и малой круглой мышцы( ротация плеча к наружи), а также снижение чувствительности латеральной поверхности плеча.
Нарушение функции лучевого нерва вызывает слабость разгибания предплечья и кисти, супинация предплечья и разгибание пальцев, слабость сгибания предплечья.
Рефлексы : снижение или выпадают с трехглавой мышцы. Нарушение чувствительность по всей разгибательной поверхности плеча и предплечья, а также на тыльной поверхности кисти и первых четырёх пальцев.
Слайд 14
Короткие ветви
Дорсальный нерв лопатки (n. dorsalis scapulae) отходит
от передних ветвей четвертого и пятого шейных корешков. Нерв
проходит по передней поверхности мышцы, поднимающей лопатку, далее между средней и задней лестничными мышцами и разветвляется в большой и малой ромбовидных мышцах (приближают лопатку к позвоночнику к середине и вверх) и мышце, поднимающей лопатку.Длинный грудной нерв (n. thoracicus longus) берет начало от передних ветвей (CV-CVI), идет позади плечевого сплетения. Далее нерв располагается между подлопаточной и передней зубчатой мышцами. Иннервирует переднюю зубчатую мышцу. Эта мышца прикрепляет лопатку к стенке грудной клетки, обеспечивая общую стабильность плеча при движении рукой.
Подключичный нерв (n. subclavius) образован передней ветвью пятого спинномозгового корешка. Нерв кратчайшим путем идет вниз по наружному краю передней лестничной мышцы к подключичной мышце, которая тянет ключицу вниз и медиально. Часто подключичный нерв отдает ветвь к диафрагмальному нерву.
Слайд 15 Надлопаточный нерв (n. suprascapularis) формируется за счет передних
ветвей(CV-CVI) . Отделяется непосредственно от верхнего пучка плечевого сплетения.
Иннервирует надостную и подостную мышцы, капсулу плечевого сустава. Надостная мышца (m. supraspinatus) способствует отведению плеча под углом 15°; подостная мышца (m. infraspinatus) вращает плечо кнаружи (супинация); характерно западение над- и подостной ямки из-за атрофии этих мышц;Подлопаточный нерв (n. subscapularis) отходит от передних ветвей пятого-седьмого спинномозговых корешков двумя-тремя стволиками, идет по передней поверхности подлопаточной мышцы. Иннервирует подлопаточную и большую круглую мышцы. подлопаточная мышца и большая круглая мышца вращают плечо внутрь (пронация), тянут его назад и приводят к туловищу;
Слайд 16 Грудоспинной нерв (n. thoracodorsalis) формируется из передних ветвей
пятого-седьмого спинномозговых корешков, направляется вниз вдоль наружного края лопатки
к широчайшей мышце спины, которую иннервирует. Широчайшая мышца спины приводит плечо к туловищу, тянет руку назад к средней линии, вращая ее внутрь.Латеральный и медиальный грудные нервы (nn. pectorales lateralis et medialis) берут начало от латерального и медиального пучков плечевого сплетения (CV-ThI). Нервы идут вперед, прободают ключично-грудную фасцию и заканчиваются в большой грудной мышце (медиальный нерв), которая приводит руку к туловищу, поворачивает ее внутрь и в малой грудной (латеральный нерв) мышце, которая оттягивает при своем сокращении лопатку вперед и вниз.
Подмышечный нерв (n. axillaris) начинается от заднего пучка плечевого сплетения (CV-CVIII). Нерв идет латерально и вниз по передней поверхности подлопаточной мышцы, огибает плечевую кость, далее нерв вступает в дельтовидную мышцу со стороны латеральной поверхности хирургической шейки плечевой кости, отдавая ветвь к малой круглой мышце и капсуле плечевого сустава. При поражении наблюдается атрофия дельтовидной мышцы, невозможность поднятия руки во фронтальной плоскости до горизонтальной линии и нарушение чувствительности в коже наружной области плеча
Слайд 17 Пучки плечевого сплетения в нижней части подмышечной ямки
дают начало длинным нервам верхней конечности: мышечно-кожному, срединному, локтевому
, лучевому и подмышечному нервам.Слайд 18 Срединный нерв Образован слиянием двух корешков из латерального
и медиального пучков на передней поверхности подмышечной артерии.
смешанный;.
На уровне плеча срединный нерв ветвей не дает. Отходящие от него на предплечье и кисти мышечные ветви (rami musculares) иннервируют круглый пронатор (т. pronator teres), пронирующий предплечье и способствующий его сгибанию. Лучевой сгибатель запястья (т. flexor carpi radialis) наряду со сгибанием запястья отводит кисть в лучевую сторону и участвует в сгибании предплечья. Длинная ладонная мышца (т. palmaris longus) натягивает ладонный апоневроз и участвует в сгибании кисти и предплечья. Поверхностный сгибатель пальцев (т. digitorum superficialis) сгибает средние фаланги II—V пальцев, участвует в сгибании кисти. В верхней трети предплечья от срединного нерва отходит ладонная ветвь (ramus palmaris п. mediant). Она проходит впереди межкостной перегородки между длинным сгибателем большого пальца и глубоким сгибателем пальцев и иннервирует длинный сгибатель большого пальца (т. flexor pollicis longus), сгибающий ногтевую фалангу большого пальца; часть глубокого сгибателя пальцев (т. flexor digitorum profundus), сгибающую ногтевую и средние фаланги II—III пальцев и кисть; квадратный пронатор (т. pronator quadratus), пронирующий предплечье и кисть.На уровне запястья срединный нерв делится на 3 общих ладонных пальцевых нерва (пп. digitaks palmares communes) и отходящие от них собственные ладонные пальцевые нервы . Они иннервируют короткую мышцу, отводящую большой палец (т. abductor pollicis brevis), мышцу, противопоставляющую большой палец кисти (т. opponens policis), короткий сгибатель большого пальца (т. flexor pollicis brevis) и червеобразные мышцы (mm. lumbricales).
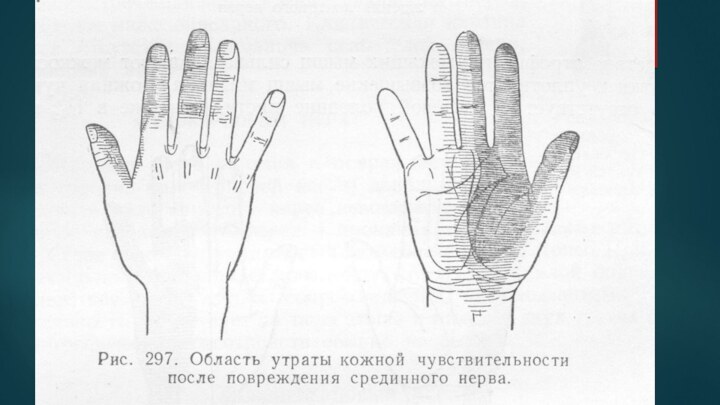
Чувствительные волокна срединного нерва иннервируют кожу в области лучезапястного сустава (переднюю его поверхность), возвышения большого пальца (тенора), I, II ,III пальцев и лучевой стороны IV пальца, а также тыльной поверхности средней и дистальной фаланг II и III пальцев
Слайд 20
N. medianus (срединный нерв)
При поражении срединного нерва страдает
пронация, ослабляется ладонное сгибание кисти (сохраняется лишь за счет
m. flexor carpi ulnaris от n. ulnaris), нарушается сгибание I, II и III пальцев и разгибание средних фаланг II и III пальцев (mm. lumbricales, interossei).Поверхностная чувствительность нарушена на кисти в зоне, свободной от иннервации локтевого и лучевого нервов . Суставно-мышечное чувство всегда нарушено в концевой фаланге указательного, а часто и III пальцев. Атрофии мышц выражены наиболее отчетливо в области thenaris. Возникающее вследствие этого уплощение ладони и приведение большого пальца вплотную и в одну плоскость к указательному создают своеобразное положение кисти, которую называют «обезьяньей». Боли при повреждении срединного нерва, особенно частичном; часты и интенсивны и нередко принимают характер каузалгических. В последнем случае положение кисти может приобретать «причудливый» характер. Так же часты и характерны для поражения срединного нерва и вазомоторно-секреторно-трофические расстройства: кожа, особенно I, II и III пальцев, приобретает синюшную или бледную окраску; становятся «тусклыми», ломкими и исчерченными ногти; наблюдается атрофия кожи, истончение пальцев (особенно II и III), расстройства потоотделения, гиперкератоз, гипертрихоз, изъязвления и пр. Указанные расстройства, как и боли, более выражены при частичном, а не полном поражении n. mediani.
Слайд 21 Первые свои ветви n. medianus, как и n.
ulnaris, отдает только на предплечье, поэтому клиническая картина при
высоком поражении его на всем протяжении от подмышечной ямки до верхних отделов предплечья одинакова.При поражении n. mediani в средней трети предплечья, при котором сохраняются ветви, отходящие к m. pronator teres, m. flexor carpi radialis, m. palmaris longus, m. flexor digitorum sublimis, функции пронации, ладонного сгибания кисти и сгибания средних фаланг пальцев не страдают. При еще более низких поражениях нерва может сохраниться и функция сгибания концевых фаланг I, II и III пальцев (m. flexor pollicis longus и m. flexor digitorum profundus), и тогда все симптомы поражения ограничиваются поражением мышц thenaris, lumbricales и нарушениями чувствительности в типичной зоне.
Слайд 22
Пробы определяющие двигательные расстройства
1. При сжатии руки в
кулак I, II и отчасти III пальцы не сгибаются
.2. Сгибание концевых фаланг большого и указательного пальцев невозможно, как и «царапанье» указательным пальцем по столу при плотно прилегающей к нему кисти.
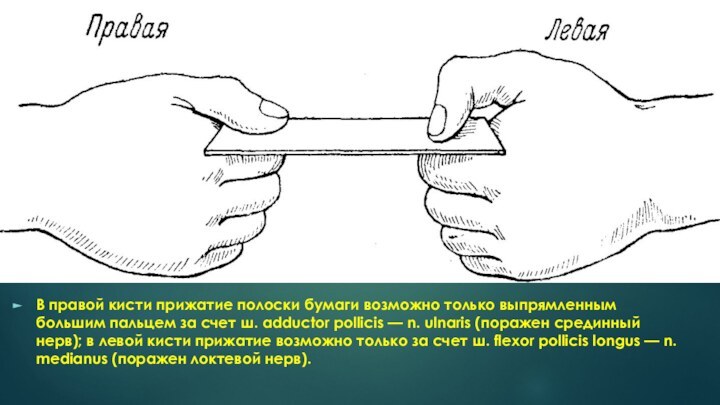
3. При пробе большого пальца больной не может удержать полоску бумаги согнутым большим пальцем и будет удерживать ее путем приведения выпрямленным большим пальцем (m. adductor pollicis от сохраненного n. ulnaris)
Слайд 23 В правой кисти прижатие полоски бумаги возможно только
выпрямленным большим пальцем за счет ш. adductor pollicis —
n. ulnaris (поражен срединный нерв); в левой кисти прижатие возможно только за счет ш. flexor pollicis longus — n. medianus (поражен локтевой нерв).Слайд 24 Локтевой нерв (п. ulnaris, C8—Th1) — смешанный;
начинается он в подмышечной ямке от медиального пучка плечевого
сплетения, спускается параллельно подмышечной, а затем плечевой артерии и направляется к внутреннему мыщелку плечевой кости и на уровне дистальной части плеча проходит по борозде локтевого нерва (sulcus nervi ulnaris). В верхней трети предплечья от локтевого нерва отходят ветви к : локтевому сгибателю кисти (т. flexor carpi ulnaris), сгибающей и приводящей кисти; медиальной части глубокого сгибателя пальцев (т. flexor digitorum profundus), сгибающей ногтевую фалангу IV и пальцев. В средней трети предплечья от локтевого нерва отходит кожная ладонная ветвь (ramus cutaneus palmaris), иннервирующая кожу медиальной стороны ладони в области возвышения мизинца (гипотенар). На нижней третью предплечья от локтевого нерва отделяются тыльная и ладонная ветвь кисти. Тыльна ветвь чувствительная, оканчиваются в коже тыльной поверхности V и IV пальцев и локтевой стороны III пальца. Вторая ветвь — смешанная; двигательная ее часть направляется на ладонную поверхность кисти и делится на поверхностную и глубокую ветви. Поверхностная ветвь иннервирует короткую ладонную мышцу, которая подтягивает кожу к ладонному апоневрозу, в дальнейшем она делится на общие и собственные ладонные пальцевые нервы (пп. digitales pa/mares communis et proprii). Общий пальцевой нерв иннервирует ладонную поверхность IV пальца, а также тыльную сторону ногтевой фаланги V пальца. Глубокая ветвь проникает в глубь ладони, направляется к лучевой стороне кисти и иннервирует следующие мышцы: мышцу, приводящую большой палеи (т. adductor policis), приводящую V палец (т. abductordigiti minim f), сгибающую основную фалангу V пальца, мышцу, противопоставляющую V палец (т. opponens digiti minimi); червеобразные мышцы (тт. lumbricales), мышцы, сгибающие основные и разгибающие среднюю и ногтевую фаланги II и IV пальцев; ладонные и тыльные межкостные мышцы (тт. interossei palmales et dorsales), сгибающие основные фаланги и одновременно разгибающие другие фаланги II—V пальцев, а также отводящие II и IV пальцы от среднего (III) пальца и приводящие II, IV и V пальцы к среднему. Чувствительные волокна локтевого нерва иннервируют кожу локтевого края кисти, тыльной поверхности V и отчасти IV пальцев и ладонной поверхности V, IV и отчасти III пальцев
Слайд 25
Локтевой нерв
При высоком поражении локтевого нерва (на плече,
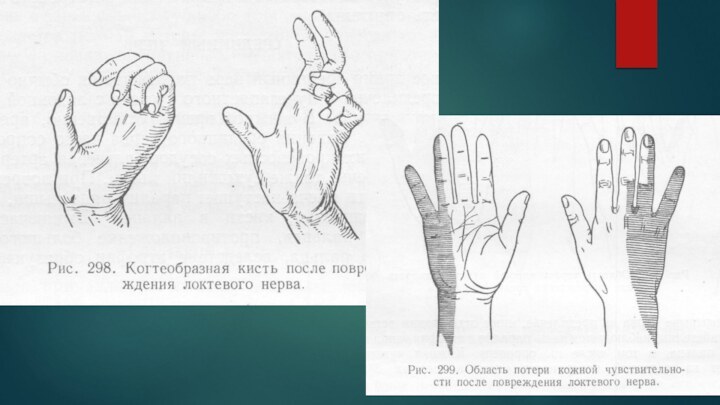
компрессия в локтевом канале) затруднено сгибание кисти, кисть отклоняется
в лучевую сторону; ослаблено приведение I пальца, и он отведен кнаружи; затруднено удержание предметов I и II пальцами; нарушено сгибание проксимальных и разгибание дистальных фаланг V–IV (III) пальцев, сведение и разведение V, IV пальцев. Преобладание мышц-антагонистов приводит к образованию «когтистой, птичьей лапы» (гиперэкстензия проксимальных и сгибание дистальных фаланг). Развивается атрофия межкостных мышц, мышц гипотенара, мышц в первом тыльном промежутке.Нарушения чувствительности регистрируются на локтевой стороне ладонной и тыльной поверхности кисти и пальцев. В указанных зонах часто выявляются цианоз, гиперемия, истончение и сухость кожи, изменение ногтей.
Клиническую картину поражения нерва в средней и нижней третях предплечья отличает сохранность ладонного сгибания кисти.
Компрессия локтевого нерва на уровне лучезапястного сустава проявляется различными синдромами. Локтевой синдром запястья характеризуют боли и парестезии в локтевой части кисти, гипестезия V пальца, слабость сгибания V (IV) и приведения I пальцев. Боли можно провоцировать пальпацией, поколачиванием, наложением манжетки.
Невропатия глубокой ветви локтевого нерва (гороховидно-крючковидный туннель) проявляется только нарушениями движений, нарушены сгибание, сведение и разведение пальцев, приведение I пальца, атрофия мышц кисти.
Невропатия тыльной ветви (травма шиловидного отростка локтевой кости, давление браслетов, наручников) проявляется болями, парестезиями и нарушением чувствительности на тыльной поверхности V, IV, III пальцев.
Слайд 27
Пробы определяющие двигательные расстройства
При сжатии руки в кулак
5 и 4, отчасти 3 пальцы сгибаются не достаточно.
Сгибание
концевой фаланги 5 пальца (" царапанье" мизинцем по столу при плотно прилегающей к нему ладони) неосуществимо.Невозможно привести пальцы, особенно 5 и 4
Проба большого пальца: больной растягивает полоску бумаги, захватив Ее обеими руками между согнутыми указательным и и выпрямленным большим пальцами; при поражении локтевого нерва и , следовательно , параличе m.adductoris pollicis приведение большого пальца невозможно, бумага не удерживается выпрямленным большим пальцем. Больной сгибает концевую фалангу в стремлении удержать бумагу.
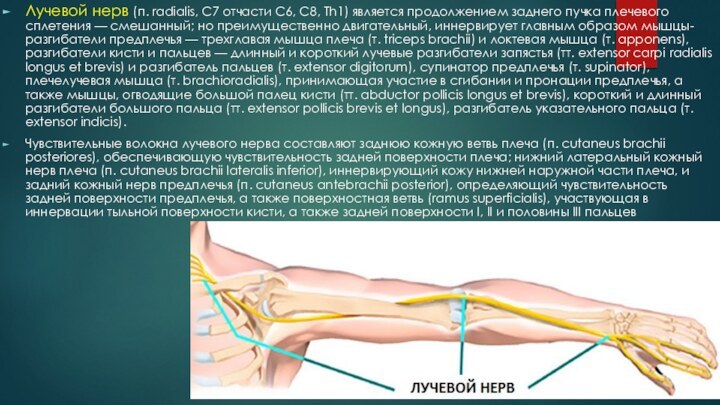
Слайд 28 Лучевой нерв (п. radialis, С7 отчасти С6, С8,
Th1) является продолжением заднего пучка плечевого сплетения — смешанный;
но преимущественно двигательный, иннервирует главным образом мышцы-разгибатели предплечья — трехглавая мышца плеча (т. triceps brachii) и локтевая мышца (т. apponens), разгибатели кисти и пальцев — длинный и короткий лучевые разгибатели запястья (тт. extensor carpi radialis longus et brevis) и разгибатель пальцев (т. extensor digitorum), супинатор предплечья (т. supinator), плечелучевая мышца (т. brachioradialis), принимающая участие в сгибании и пронации предплечья, а также мышцы, огводящие большой палец кисти (тт. abductor pollicis longus et brevis), короткий и длинный разгибатели большого пальца (тт. extensor pollicis brevis et longus), разгибатель указательного пальца (т. extensor indicis).Чувствительные волокна лучевого нерва составляют заднюю кожную ветвь плеча (п. cutaneus brachii posteriores), обеспечивающую чувствительность задней поверхности плеча; нижний латеральный кожный нерв плеча (п. cutaneus brachii lateralis inferior), иннервирующий кожу нижней наружной части плеча, и задний кожный нерв предплечья (п. cutaneus antebrachii posterior), определяющий чувствительность задней поверхности предплечья, а также поверхностная ветвь (ramus superficialis), участвующая в иннервации тыльной поверхности кисти, а также задней поверхности I, II и половины III пальцев
Слайд 29
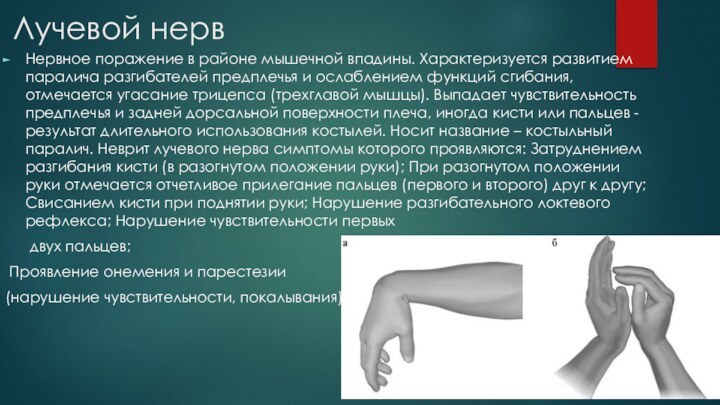
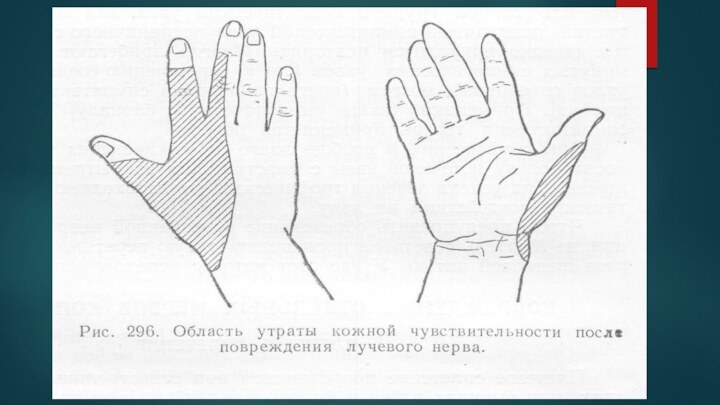
Лучевой нерв
Нервное поражение в районе мышечной впадины. Характеризуется
развитием паралича разгибателей предплечья и ослаблением функций сгибания, отмечается
угасание трицепса (трехглавой мышцы). Выпадает чувствительность предплечья и задней дорсальной поверхности плеча, иногда кисти или пальцев - результат длительного использования костылей. Носит название – костыльный паралич. Неврит лучевого нерва симптомы которого проявляются: Затруднением разгибания кисти (в разогнутом положении руки); При разогнутом положении руки отмечается отчетливое прилегание пальцев (первого и второго) друг к другу; Свисанием кисти при поднятии руки; Нарушение разгибательного локтевого рефлекса; Нарушение чувствительности первыхдвух пальцев;
Проявление онемения и парестезии
(нарушение чувствительности, покалывания).
Слайд 30 Поражением лучевого нерва вследствие точечного прижатия его в
задней наружной (средней трети) поверхности плеча. Как правило, результат
крепкого сна и неудобного положения. Получил название – синдрома субботней ночи или синдром парковой скамейки, когда голова партнера лежит на плече. Происходит прижатие нерва. Иногда проявляется после наркоза, когда рука длительное время находилась в зафиксированном состоянии. При этом сохраняется функция разгибания предплечья и разгибательно- локтевой рефлекс , не нарушается чувствительность на плече.В области локтя – синдром «теннисного локтя». Переходит в хроническое заболевание в результате дистрофического процесса в районе крепления мышц разгибателей пальцев/кисти, и связок в локтевом суставе. Причиной служат: Мышечные перегрузки, в результате которых происходит развитие миофасциопатии и патология периневральной ткани; А так же - перелом плечевой кости. Симптомы, относящиеся, к третьему типу невропатии проявляются: Болью, гипотрофией и слабостью разгибательных мышц предплечья; Болью при тыльной флексии и супинации кисти; Болью при активной экстензии (разгибания) пальцев против сопротивления; Интенсивной болью в верхнем предплечье и локте.
Повреждение поверхностных ветвей лучевого нерва возникает при поражении нерва в нижней трети предплечья или области запястья. Проявляется снижением чувствительности тыла кисти и пальцев, может наблюдаться острая боль в области тыльной поверхности большого пальца руки, распространяющаяся на предплечье и плечо (парестетическая невралгия Вартенберга).
Слайд 32
Пробы определяющие двигательные расстройства
Невозможность разгибания кисти и пальцев
Невозможность
отведения большого пальца
При разведении сложённых вместе ладонями кистей с
выпрямленными пальцами пальцы поражённой руки не отводятся, а согнутые как бы "скользят" по ладони здоровой , отводимой кисти.
Слайд 33
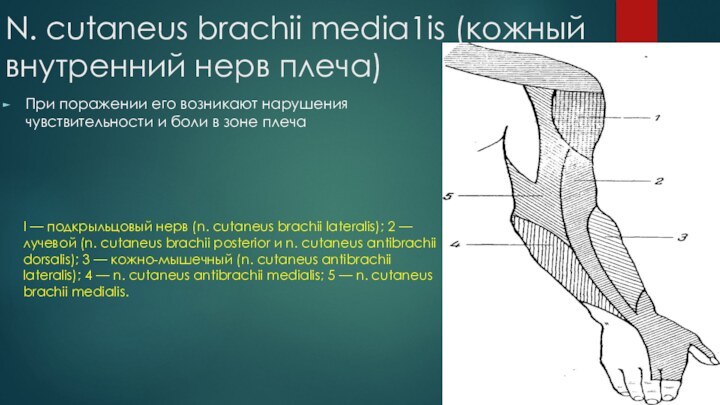
N. cutaneus brachii media1is (кожный внутренний нерв плеча)
При
поражении его возникают нарушения чувствительности и боли в зоне
плечаI — подкрыльцовый нерв (n. cutaneus brachii lateralis); 2 — лучевой (n. cutaneus brachii posterior и n. cutaneus antibrachii dorsalis); 3 — кожно-мышечный (n. cutaneus antibrachii lateralis); 4 — n. cutaneus antibrachii medialis; 5 — n. cutaneus brachii medialis.
Слайд 34
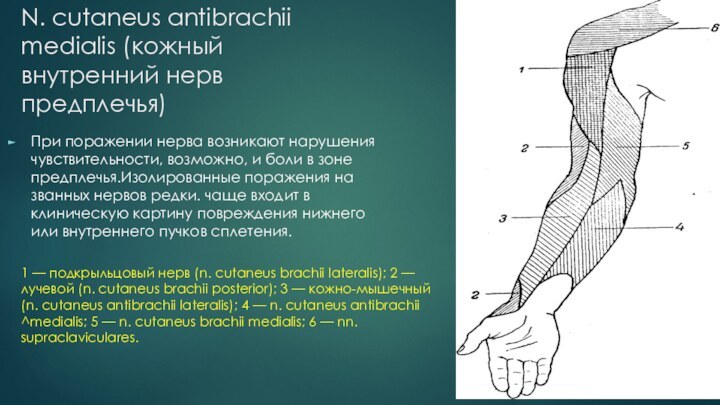
N. cutaneus antibrachii medialis (кожный внутренний нерв предплечья)
При
поражении нерва возникают нарушения чувствительности, возможно, и боли в
зоне предплечья.Изолированные поражения названных нервов редки. чаще входит в клиническую картину повреждения нижнего или внутреннего пучков сплетения.
1 — подкрыльцовый нерв (n. cutaneus brachii lateralis); 2 — лучевой (n. cutaneus brachii posterior); 3 — кожно-мышечный (n. cutaneus antibrachii lateralis); 4 — n. cutaneus antibrachii ^medialis; 5 — n. cutaneus brachii medialis; 6 — nn. supraclaviculares.
Слайд 35
Диагностика
Диагноз основывается на характерной клинической картине —
нарушение соответствующих движений, глубоких рефлексов и чувствительности, вегетативно-трофические расстройства.
Весьма информативным методом является электронейромиография, которая позволяет определить уровень поражения нервных волокон и даже отдифференцировать при необходимости поражение нерва от поражения нервных корешков, формирующих его ствол .УЗИ нерва позволяет установить этиологию патологических изменений, лежащих в основе нейропатии, и степень сдавления нерва в каналах.
Анализ состояния суставов и костных структур проводится по результатам рентгенографии локтевого сустава, рентгенографии предплечья и лучезапястного сустава, при необходимости выполняется КТ суставов.
Слайд 36
Лечение
Лечебная тактика во многом зависит от этиологии
поражения. Оперативное лечение требуется для удаления опухолей, гематом, рубцов,
сдавливающих нервный ствол или обуславливающих компрессию костно-мышечного канала, в котором он проходит. Хирургическая тактика применяется и при отсутствии должного эффекта от консервативного лечения. По показаниям производится декомпрессия нерва, невролиз, освобождение от спаек, транспозиция нерва, удаление опухоли нерва и др. операции
Слайд 37
Консервативная терапия предполагает назначение
обезболивающих
(нестероидные препараты, инъекции местных анестетиков,блокады ),
антихолинэстеразных препаратов (ипидакрин,
неостигмин и др.), вазоактивных средств (никотиновая кислота, пентоксифиллин),
метаболитов (витамины гр. В, альфа-липоевая кислота).
физиотерапия: УВЧ, фонофореза,
магнитотерапии,массаж, грязетерапия и др.





























