Слайд 3
Содержание лекции:
Актуальность проблемы .
Этиология, эпидемиология, патогенез, патанатомия.
Классификация, клиника,
осложнения.
Особенности клиники холеры удетей.
Дифференциальная и лабораторная диагностика.
Лечение.
Профилактика.
Заключение
Слайд 4
Литература
Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К.
Инфекционные болезни и эпидемиология. – М.: ГЗОТАР – Мед,
2003. с. 230 – 243.
Актуальные проблемы холеры: В.И. Покровский и Г.Г. Онищенко. – М.: ГОУ ВУНМЦ МЗ РФ, 2000. - 384 с.
Ющук Н.Д. , Венгеров Ю.Я. Лекции по инфекционным болезням. Москва,»Медицина, « 2007, с. 272-286
Избранные лекции по инфекционным болезням и эпи-
демиологии: учеб. пособие / под ред. проф. В.И.Лучше-
ва. – Изд. 2-е, перераб. и доп.- Ростов н/Д: Феникс.
2007. – с. 125-135
Слайд 5
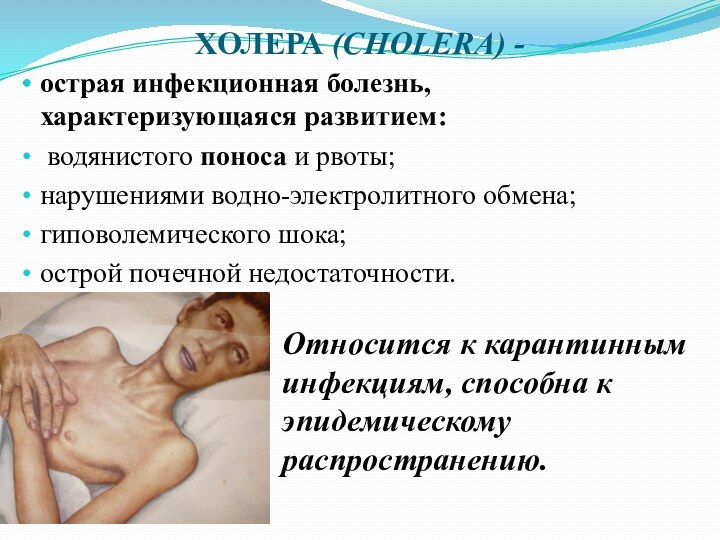
ХОЛЕРА (CHOLERA) -
острая инфекционная болезнь, характеризующаяся развитием:
водянистого
поноса и рвоты;
нарушениями водно-электролитного обмена;
гиповолемического шока;
острой почечной недостаточности.
Относится к карантинным инфекциям, способна к эпидемическому распространению.
Слайд 6
Распространение
С 1961г по 2009 за 48 лет
седьмой пандемии по данным ВОЗ в мире зарегистрировано 3
886 278 случаев холеры.
Слайд 7
Регистрируется в Астраханской, Одесской, Новороссийской, Кемеровской, Новосибирской областях,
Алтайском крае, в г. Керчи . Известно 7
пандемий. Первая - в 1817 году в Индии.
7 пандемия обусловлена холерным вибрионом биотипа Эль – Тор (1961 г.).
Он впервые выделен в 1905г. Готшлихом из содержимого кишечника паломников умерших на карантинной станции Эль – Тор.
Для 7 пандемии характерно быстрое распространение.
Слайд 8
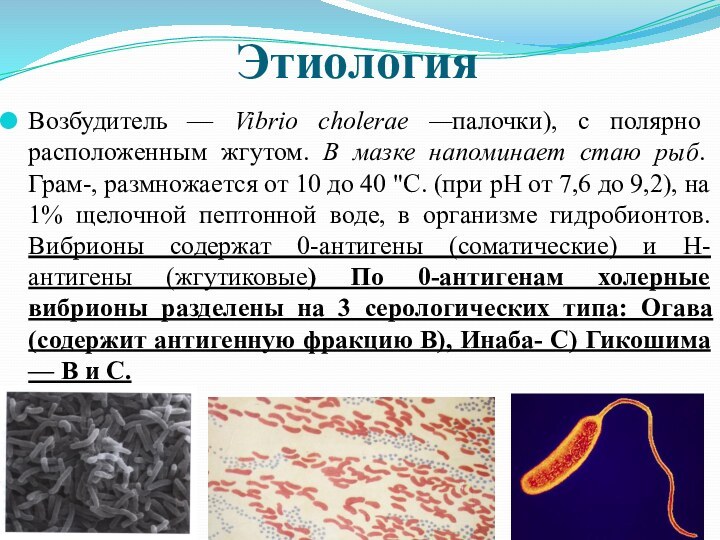
Этиология
Возбудитель — Vibrio cholerae —палочки), с полярно расположенным
жгутом. В мазке напоминает стаю рыб. Грам-, размножается от
10 до 40 "С. (при рН от 7,6 до 9,2), на 1% щелочной пептонной воде, в организме гидробионтов. Вибрионы содержат 0-антигены (соматические) и Н-антигены (жгутиковые) По 0-антигенам холерные вибрионы разделены на 3 серологических типа: Огава (содержит антигенную фракцию В), Инаба- С) Гикошима — В и С.
Слайд 9
Факторы патогенности:
подвижность;
хемотаксис – растворение слизи и взаимодействие с
эпи-
телиальными клетками тонкой кишки;
адгезии и колонизации
– прилипание к микроворсинкам
слизистой оболочки тонкого кишечника за счёт муциназы,
протеазы, нейроминидазы, лецитиназы;
экзотоксин холероген – распознаёт рецептор энтероцита,
связывается с ним, образует внутримембранный гидрофоб-
ый канал, взаимодействует с никотинамид-аденин-динукле-
отидом, через аданилатциклазу, гидролизируется АТФ с образованием цАМФ;
возникает острая
изотоническая дегидратация с потерей
воды и микроэлементов.
Слайд 10
Эпидемиология
Источник:
больные типичной формой;
находящиеся в инкубационном периоде;
реконвалесценты;
здоровые или
транзиторные выделители;
больные с субклинической формой.
В острую стадию болезни
в 1 мл жидких испражнений больной холерой выделяет до 105—107 вибрионов.
Слайд 11
Механизм передачи инфекции - фекально-оральный.
Пути передачи:
водный;
алиментарный;
контактно –
бытовой.
Восприимчивость – высокая.
Иммунитет - 3—6 мес.
Слайд 12
Патогенез
Воротами инфекции является пищеварительный тракт.
В тонкой кишке
возбудитель размножается и выделяет экзотоксин.
Морфологических изменений со стороны
слизистой нет.
Слайд 13
3 фракции токсина:
эндотоксин (липополисахарид);
экзотоксин(холероген);
фактор проницаемости.
Они активизируют системы
аденилциклаза – циклический АМФ, что приводит к увеличению проницаемости
сосудов и клеточных мембран кишечной стенки .
Возникает - электролитная диарея изотонической жидкостью, которую не успевает всасывать толстая кишка.
Слайд 14
теряется внеклеточная жидкость;
обезвоживание;
уменьшается объем циркулирующей крови;
сгущение крови;
повышение содержания белка в плазме;
ацидоз;
потеря калия вызывает атонию кишечника, гипотонию,
аритмию, низкий или отрицательный зубец Т, седловидную форму SТ;
развивается острая почечная недостаточность;
гиповолемический шок.
Слайд 15
прекращается выделительная функция
почек, возникает азотемия;
нарушается кровообращение в
мозговых сосудах;
появляется ацидоз;
развивается уремия и расстройство функций центральной нервной системы:
сонливость;
сопор;
кома.
Слайд 16
Патанатомия:
синюшность кожных покровов;
выраженное трупное окоченение, «лицо Гиппократа» (заострившиеся
черты лица, запавшие глаза), «руки прачки»: сухость органов и
тканей;
кровеносные сосуды пусты или с кровью дегтеобразной консистенции, по выражению Н.И.Пирогова - «смородинное желе»;
дистрофические изменения в миокарде, печени, почках.
Слайд 17
Классификация (МКБ -10)
● А00.0. Холера, вызванная вибрионом 01,
биовар cholerae А
● А 00.1. Холера, вызванная вибрионом
01, биовар eltor
● А 00.9 Холера неуточненная
Слайд 18
Классификация. Клиника. Симптомы и течение
И.п. - от
нескольких часов до 5 суток (чаще 2—3 дня).
Степени
обезвоживания: ( В.И. Покровский)
стертые и легкие формы (I степень - потеря жидкости равное 1—3% от массы тела)
средней тяжести ( II степень - 4—6%),
Тяжелая ( III степень—7—9%)
Алгид ( IV степень - свыше 9%)
I степень обезвоживания встречается у 50—60% больных, II-у 20— 25%, III - у 8—10%, IV - у 8—10%.
Слайд 19
I степень дегидратации:
безболезненные, внезапные позывы на дефекацию
с отхождением кашицеобразных или водянистых испражнений до 10 раз
за сутки;
испражнения, имеют вид «рисового отвара, без запаха или с запахом пресной воды;
рвота до 5 раз в сутки; (часто не бывает)
лёгкая слабость, жажда, лёгкая сухость во рту.
Длительность болезни - 2-3 дня
Слайд 20
II ст. дегидратации:
Стул до 20, рвота
до 10 раз в сут.— эксикоз;
жажда усиливается, язык
- суховат с «меловым налетом»,
кожа, слизистые оболочки глаз и ротоглотки бледнеют, тургор кожи снижается, охриплость голоса;
развивается тканевая гипоксия, ацидоз, накопление молочной кислоты;
кратковременные судороги икроножных мышц, стоп, кистей, нестойкий цианоз губ, носогубного треугольника и пальцев рука,
пульс до 100 уд. в мин. гипотензия;
олигурия, гипокалиемия.
Заболевание длится 4-5 дней.
Слайд 21
III степень дегидратации: стул – более 20 раз,
рвота- 15 - 20 раз;
резко выражен эксикоз;
болезненные
судороги мышц конечностей и живота;
голос слабый, тонкий, чуть слышный;
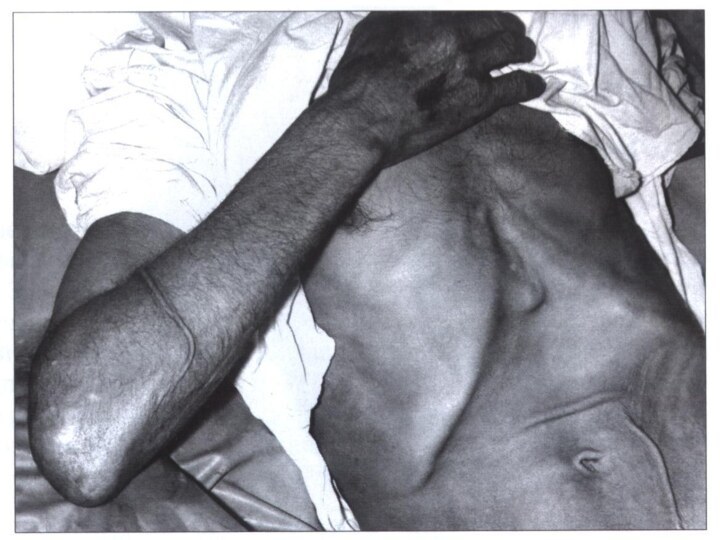
собранная в складку кожа долго не расправляется - «рука прачки»;
заострившиеся черты лица, запавшие глаза;
цианоз губ, ушных раковин, мочек ушей, носа.
При пальпации живота определяются переливание жидкости по кишечнику, усиленное урчание, шум плеска жидкости. Пальпация безболезненна.
Слайд 22
тахипноэ, пульс («нитевидный»), до 110—120 ударов в мин.
тоны сердца глухие, АД - ниже 90 мм рт.
ст.;
температура тела нормальная; олигоанурия;
показатели относительной плотности плазмы, индекса гематокрита и вязкости крови умеренно увеличены;
гипокалиемия, гипохлоремия, умеренная компенсаторная гипернатриемия.
Слайд 23
IV степень дегидратации, ( лат. Algus холодный) -
стул и рвота - беспрерывные;
через 3-12 ч снижается
температура тела до 34-35,5 °С .;
гиповолемический шок, парез мышц желудка и кишечника, прекращается рвота и понос, появляется:
судорожная икота;
зияющий анус;
свободное истечение «кишечной воды».
Слайд 24
тотальный цианоз - «темные очки вокруг глаз», глаза
запавшие, склеры тусклые;
взгляд немигающий;
голос отсутствует;
тело сведено
судорогами (поза «борца» или «гладиатора»).
Живот втянут, при пальпации - судорожное сокращение прямых мышц живота .
Лейкоцитоз (до 20-10/л), относительная плотность плазмы крови -1,035—1,050 (Норма 1,026) индекс гематокрита 0,65—0,7 г/л. (норма 0.4 – 0.5). Уровень калия, натрия и хлора снижен (гипокалиемия до 2,5 ммоль/л), декомпенсированный метаболический ацидоз.
Слайд 25
Сухая холера протекает без поноса и рвоты:
быстрое
развитие дегидратационного шока;
падение АД;
частое дыхание;
афония;
анурия;
судороги;
менингеальные симптомы;
смерть в течение нескольких часов;
встречается у ослабленных больных.
Слайд 26
Бактериовыделение:
4 группы выделителей холерных вибрионов
реконвалесценты после клинически выраженной
холеры;
реконвалесценты после стертой формы болезни;
инкубационные выделители;
бессимптомные выделители.
Слайд 27
Классификация холеры у детей
По форме: 1.Типичная.
2. Атипичная:
гипертоксическая;
«сухая»;
геморрагическая;
стертая;
субклиническая.
II. По тяжести процесса:
1. Легкая.
2.Среднетяжелая:
дегидратация I степени.
3.Тяжелая:
дегидратация II степени;
дегидратация III степени.
III. По течению:
острое;
молниеносное.
IV. По характеру осложнений:
острая почечная недостаточность;
отек головного мозга;
паралитический илеус;
пневмония;
дисбиоз кишечника.
Примеры оформления диагноза:
Основное: Холера, типичная, среднетяжелая форма, острое течение, эксикоз по изотоническому типу I степени.
Слайд 28
Особенности холеры у детей:
до 3 лет - вторичное
поражение центральной нервной системы ( адинамия, клонические судороги, конвульсии,
нарушение сознания, кома);
повышение температуры;
эпилептиформные припадки (за счет гипокалиемии).
Степень дегидратации у них трудно определить,
нельзя ориентироваться на относительную плотность плазмы вследствие большого внеклеточного объема жидкости.
При поступлении - взвешивать детей!
Слайд 29
Длительность заболевания - от 3 до 10 дней.
Основные причины смерти — гиповолемический шок,
Метаболический ацидоз и
уремия в результате острого некроза канальцев почек.
Слайд 30
Думать о холере если:
нет температуры;
нет болей в
животе;
сначала понос, а затем рвота;
акт дефекации
безболезненный;
быстро нарастает гиповолемия (впавшие глаза, афония, снижение тургора кожи);
температура нормальная или снижена.
Слайд 31
При всех острых бактериальных гастроэнтеритах и токсических гастритах
вначале появляется рвота, а затем - понос.
При холере
потеря жидкости с испражнениями и рвотными массами (за часы) достигает объема, не встречающегося при диареях другой этиологии;
объем теряемой жидкости может превышать массу тела больного холерой.
Слайд 32
Основные методы лабораторной диагностики холеры:
бактериологический;
серологический;
иммунофлюоресценции; ПЦР,
ИФА;
иммобилизации;
микроагглютинации;
материал:
испражнения;
рвотные массы;
пищевые продукты;
вода.
Слайд 33
Лечение
Основными принципы :
а)восстановление объема циркулирующей крови;
б) восстановление
электролитного состава тканей.
в) воздействие на возбудителя.
1.
Первичная регидратация (пополнение воды и солей, потерянных до начала лечения);
2. Корригирующая регидратация (коррекция продолжающихся потерь воды и электролитов).
Слайд 34
В первые 5 мин необходимо:
определить частоту пульса
и дыхания, АД, массу тела;
взять кровь для определения
относительной плотности плазмы крови, гематокрита, содержания электролитов, степени ацидоза;
начать струйное введение солевого раствора.
Слайд 35
Обезвоживание 1 и 2 ст.
Регидратацию проводят рer
os:
глюкосолан (оралит), регидрон, цитроглюкосолан.
Пить по 200 мл
каждые 8 – 12 мин в течение 2 – 3 часов.
Расчет объема жидкости, который нужно ввести за 1 час рer os:
V мл/ч = ((РхП)/6)х10. Р = масса тела больного П = процент дефицита массы больного. Пример: Р = 40кг, П = 4%
V мл/ч = 40 х 4 : 6 х 10 = 266
Слайд 36
3 и 4 ст. - полиионные растворы. «Трисоль»
(раствор 5, 4, 1 ).
Квартасоль» = 4,75 г
хлорида натрия, 1,5 г хлорида калия, 2,6 г ацетата натрия и 1 г гидрокарбоната натрия.
«Ацесоль» - 5 г хлорида натрия, 2 г ацетата натрия, 1 г хлорида калия.
«Хлосоль» - 4,75 г хлорида натрия, 3,6 г ацетата натрия и 1,5 г хлорида калия.
«Лактосоль» - 6,1 г хлорида натрия, 3,4 г лактата натрия, 0,3 г гидрокарбоната натрия, 0,3 г хлорида калия, 0,16 г хлорида кальция и 0,1 г хлорида магния.
Слайд 37
Растворы вводят внутривенно, подогретые до 38-40 С, со
скоростью при II степ.обезвоживания - 40-50 мл/мин;
при III-IV
степ. -80-120 мл/мин. (7 литров за 1- 2 часа).
После введения 2 л раствора дальнейшее введение проводят медленнее, постепенно уменьшая до 10 мл/мин.
Сердечные средства не показаны, а введение прессорных аминов (адреналин, мезатон и др.) противопоказано. Они, способствуют развитию острой почечной недостаточности.
Слайд 38
через 15—25 мин от начала введения растворов появляются
пульс и АД;
через 30—45 мин. исчезает одышка,
уменьшается цианоз, теплеют губы, появляется голос.
Через 4—6 ч. после введения 6—10 л. жидкости больной начинает самостоятельно пить.
Коррекция продолжающихся потерь воды и электролитов.
Вводить нужно такое количество растворов, сколько больной теряет с испражнениями, рвотными массами, мочой, с дыханием и через кожу.
Для этого организуют сбор и измерение всех выделений.
Слайд 39
Каждые 3 - 6 часов определяют и заносят
в карту интенсивной терапии относительную плотность плазмы, показатель гематокрита,
выраженность ацидоза.
Регидратацию проводят 36 – 72 часа - до прекращения рвоты, появления стула калового характера и восстановления диуреза.
Слайд 40
При появлении пирогенных реакций (озноб, повышение температуры тела)
введение раствора не прекращают, а добавляют 1 % раствор
димедрола (1—2 мл) или пипольфена. Преднизолон (30—60 мг/сут.).
Не показано переливание крови и кровезаменителей.
Слайд 41
Больные холерой, у которых нет рвоты, получают в
виде питья «Глюкосоль» («Регидрон») следующего состава: натрия хлорида —
3,5 г, натрия бикарбоната — 2,5 г, калия хлорида— 1,5 г, глюкозы—20 г на 1 л питьевой воды.
Слайд 42
У детей до 2 лет регидратация осуществляется капельной
инфузией и продолжается 6—8 ч.
В первый час вводится
40% необходимого объема жидкости, остальной - за 4 часа. Быстрое введение может вызвать отек легких или мозга.
У маленьких детей раствор вводят с помощью назогастрального зонда.
Водно-солевая терапия прекращается после появления испражнений калового характера, отсутствия рвоты, преобладания количества мочи над количеством испражнений в последние 6-12 ч.
Слайд 43
Антибиотикотерапия
Тетрациклин по 0,3—0,5 г через 6 ч в
течение 3—5 дней.
Левомицетин по 0,5 через 6 ч
в течение 5 дней.
Норфлоксацин по 0,4 - 2 раза в течение 5 дней,
Ломефлоксацин по 0,4 – 2 раза - 5 дней, Амикацин 0,5 в/в.
Вибриононосителям проводят пятидневный курс антибиотикотерапии.
Слайд 44
Специальной диеты не требуется.
Переболевшим в тяжелой форме
в периоде реконвалесценции показаны продукты, содержащие соли калия (курага,
томаты, картофель).
Слайд 45
Выписывают:
после клинического выздоровления;
трех отрицательных бактериологических исследований испражнений
через 48 часов после окончания антибиотикотерапии;
желчь (порции В
и С) исследуют однократно.
У работников пищевой промышленности, водоснабжения, детских и лечебно-профилактических учреждений испражнения исследуют пятикратно, а желчь однократно.
Прогноз при своевременном лечении - благоприятный
Слайд 46
Основные противоэпидемические мероприятия в очаге:
ограничительные меры
и карантин ( 5-6 дней);
выявление и изоляция лиц,
соприкасающихся с больными, вибриононосителями, с зараженными объектами внешней среды;
лечение больных холерой и вибриононосителей;
профилактическое лечение;
текущая и заключительная дезинфекции.
Слайд 47
Диспансерное наблюдение - 3 месяца.
В первый мес.
- бактериологическое исследование кала 1 раз в 10 дней.
далее 1 раз в месяц, через 3 мес. – бак.-исслед. желчи
Экстренная профилактика: антибиотики:
тетрациклин 0,5 х 3 раза (4 дня);
доксициклин 0,1 х 3 раза (4 дня);
левомицетин 0,5 х 4 раза (4 дня);
эритромицин 0,5 х 4 раза (4 дня);
ципрофлоксацин 0,5 х 2 раза (4 дня);
фуразолидон 0,1 х 4 раза (4 дня).
Слайд 48
Специфическая профилактика
Холерная вакцина и холерогенанатоксин. Вакцину вводят
под кожу, первый раз 1 мл, второй раз (через
7—10 дней) 1,5 мл.
Детям 2—5 лет - 0,3 и 0,5 мл, 5— 10 лет — 0,5 и 0,7 мл, 10—15 лет—0,7—1 мл.
Холерогенанатоксин - однократно строго под кожу ниже угла лопатки ежегодно. Ревакцинация - по эпидемическим показаниям не ранее 3 мес. после первичной иммунизации. Взрослым вводят 0,5 мл препарата. Детям от 7 до 10 лет - 0,1 и 0,2 мл соответственно, 11—14 лет — 0,2 и 0,4 мл, 15—17 лет — 0,3 и 0,5 мл.
Международное свидетельство о вакцинации против холеры действительно в течение 6 мес. после вакцинации или ревакцинации.
Слайд 49
ЗАКЛЮЧЕНИЕ
Холера является одной из наиболее распространенных кишечных инфекций.
Вспышки этой инфекции могут возникнуть в любое время сопутствующее
различным стихийным бедствиям. Знание клиники, диагностики и профилактики холеры позволит быстро распознать это заболевание, вовремя провести противоэпидемические мероприятия, назначить правильное лечение.
Особо важное значение имеет санитарный контроль за водоснабжением !!!!!!!!
Слайд 50
Контрольные вопросы преподавателя