Слайд 4
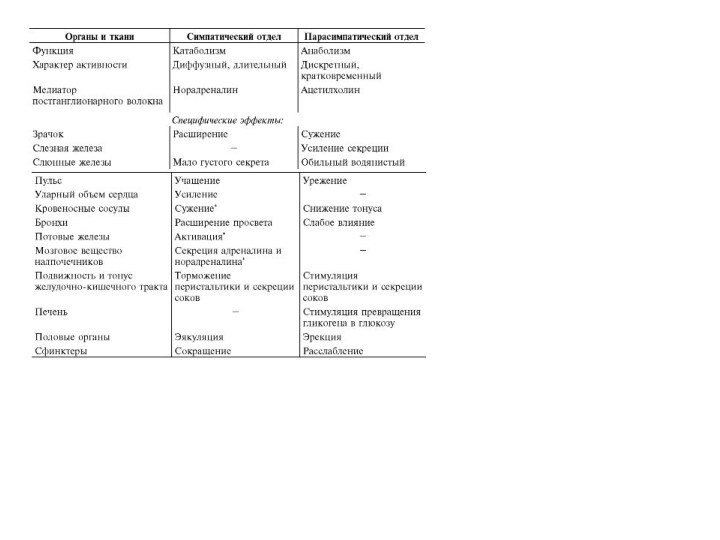
Существуют правила проведения аускультации:
Положение больного при аускультации. Обычно
аускультация проводится в положении больного стоя, лежа, в том
числе на левом боку, после физической нагрузки и т.д.. Например: при патологии митрального клапана лучше выслушивать в положении на левом боку, а аортального в вертикальном положении.
Положение врача — справа от больного, фонендоскоп должен плотно прилегать к выслушиваемой точке
Выслушивание должно проводиться в различные фазы дыхания. Это связано с тем, что во время глубокого вдоха увеличивается приток крови к правым камерам сердца, что усиливает некоторые звуковые явления; во время глубокого выдоха улучшается проведение звуков из левой половины сердца;
Для синхронизации звуковых явлений с фазами систолы и диастолы необходимо одновременно левой рукой пропальпировать сонную артерию или любую другую, пульсация которой будет совпадать с систолой желудочков
Слайд 5
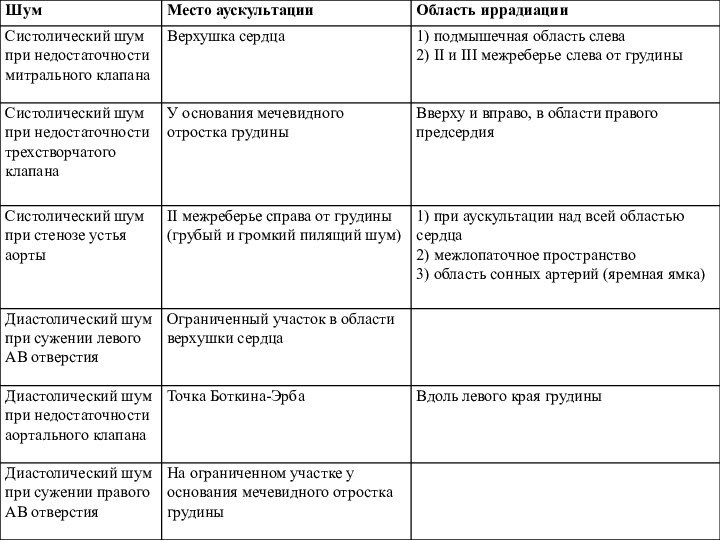
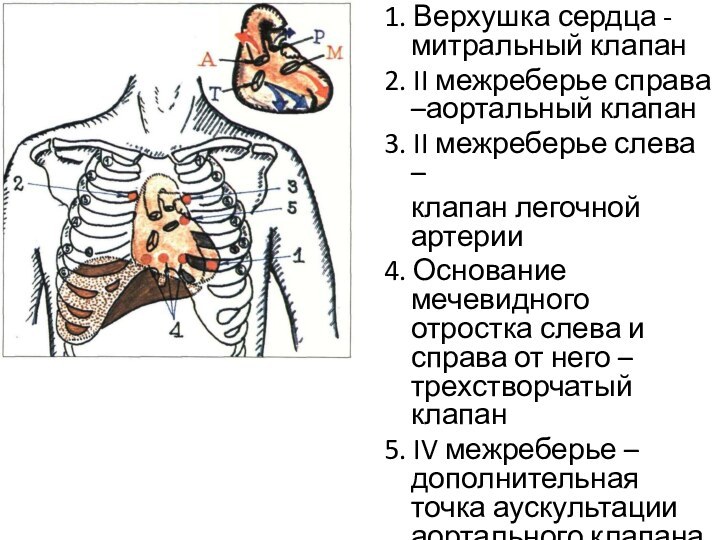
1. Верхушка сердца - митральный клапан
2. II межреберье
справа –аортальный клапан
3. II межреберье слева –
клапан легочной артерии
4. Основание мечевидного отростка слева и справа от него – трехстворчатый клапан
5. IV межреберье – дополнительная точка аускультации аортального клапана – точка Боткина-Эрба
Слайд 6
У практически здоровых лиц при выслушивании сердца обычно
определяются два тона — первый и второй, иногда третий
(физиологический) и даже четвертый.
Слайд 7
I. Систола предсердий (0,1 с)
Сокращение предсердий
и активное изгнание крови из предсердий в желудочки. В
конце этой фазы створки АВ клапанов всплывают и неплотно смыкаются, желудочек вновь готов к очередному сокращению. Возникает IV тон сердца.
Слайд 8
II. Систола желудочков (0,33 с)
1. Период напряжения желудочков

(0,08 с)
а) фаза асинхронного сокращения (0,05 с)
От начала комплекса QRS на ЭКГ до первых высокочастотных осцилляций I тона сердца на ФКГ. Электрическое возбуждение быстро распространяется по миокарду желудочков и инициирует асинхронное сокращение отдельных мышечных волокон. Вследствие асинхронного сокращения кардиомиоцитов внутрижелудочковое давление не возрастает, но форма желудочков существенно меняется. В конце этой фазы АВ клапаны неплотно смыкаются, но их напряжение и соответственно колебательных движений не наблюдается.
б) фаза изометрического (изоволюметрического) сокращения (0,03 с)
Быстрое и мощное сокращение миокарда желудочков, в результате чего в условиях полностью закрытых АВ и полулунных клапанов происходит резкое повышение внутрижелудочкового давления. Возникает I тон сердца. Как только давление в желудочках превысит давление в аорте и легочной артерии, откроются полулунные клапаны и кровь начнет поступать в магистральные сосуды.
2. Период изгнания крови (0,25 с)
а) фаза быстрого изгнания (0,12 с)
б) фаза медленного изгнания (0,13 с)
Слайд 9
III. Диастола желудочков (0,37 с)
1. Протодиастолический период (0,04
с) – время закрытия полулунных клапанов
В
результате начавшегося расслабления миокарда желудочков давление в них падает чуть ниже давления в магистральных сосудах, полулунные клапаны закрываются. Возникает II тон сердца.
2. Период изометрического (изоволюметрического) расслабления (0,08 с)
Продолжается активное расслабление желудочков, давление в них падает до уровня давления в предсердиях и открываются АВ клапаны.
3. Период наполнения желудочков (0,25 с)
а) фаза быстрого наполнения (0,08 с)
Кровь пассивно, под действием градиента давлений поступает из предсердия в желудочки, в течение этой фазы происходит максимальное наполнение желудочков кровью. В конце этой фазы возникает III тон сердца.
б) фаза медленного наполнения (0,17 с)
Давление в предсердии и желудочке выравнивается, наполнение желудочков замедляется.
Слайд 10
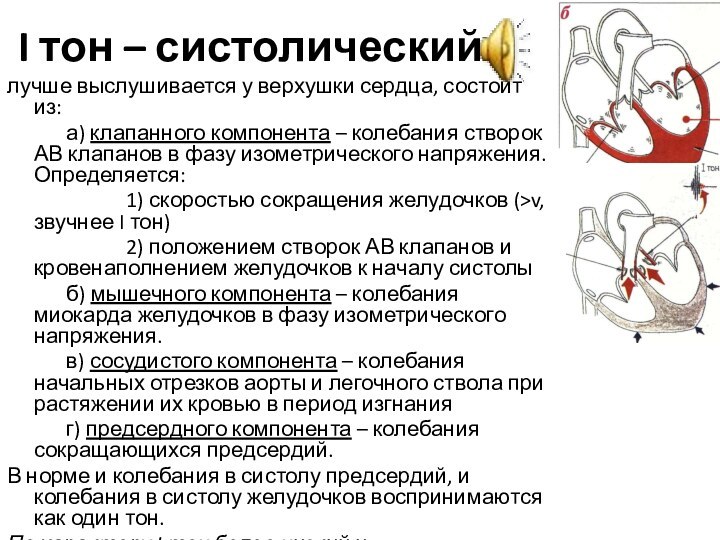
I тон – систолический
лучше выслушивается у верхушки сердца,
состоит из:
а) клапанного компонента – колебания створок АВ клапанов в фазу
изометрического напряжения. Определяется:
1) скоростью сокращения желудочков (>v, звучнее I тон)
2) положением створок АВ клапанов и кровенаполнением желудочков к началу систолы
б) мышечного компонента – колебания миокарда желудочков в фазу изометрического напряжения.
в) сосудистого компонента – колебания начальных отрезков аорты и легочного ствола при растяжении их кровью в период изгнания
г) предсердного компонента – колебания сокращающихся предсердий.
В норме и колебания в систолу предсердий, и колебания в систолу желудочков воспринимаются как один тон.
По характеру I тон более низкий и продолжительный, чем II.
Слайд 11
Громкость I тона зависит от:
а) от герметичности камеры желудочков в период изоволюметрического
сокращения (от плотности смыкания АВ клапанов)
б) от скорости сокращения желудочков в
фазу изоволюметрического сокращения, которая зависит от
1) сократительной способности миокарда
2) величиной систолического объема желудочка: чем более наполнен желудочек, тем меньше скорость его сокращения
в) от плотности структур, участвующих в колебательных движениях (от плотности АВ клапанов)
г) от положения створок АВ клапанов непосредственно перед началом фазы изоволюметрического сокращения
Слайд 12
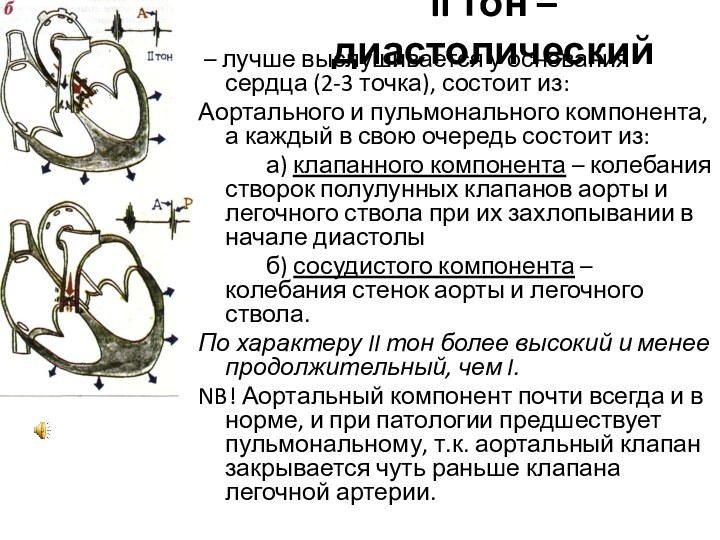
II тон – диастолический
– лучше выслушивается у основания сердца
(2-3 точка), состоит из:
Аортального и пульмонального компонента, а каждый
в свою очередь состоит из:
а) клапанного компонента – колебания створок полулунных клапанов аорты и легочного ствола при их захлопывании в начале диастолы
б) сосудистого компонента – колебания стенок аорты и легочного ствола.
По характеру II тон более высокий и менее продолжительный, чем I.
NB! Аортальный компонент почти всегда и в норме, и при патологии предшествует пульмональному, т.к. аортальный клапан закрывается чуть раньше клапана легочной артерии.
Слайд 13
Громкость II тона зависит от:
а) от герметичности закрытия полулунных клапанов
б) от скорости
закрытия и колебаний этих клапанов в течение протодиастолического периода, которая
зависит от:
1) уровня АД в магистральном сосуде
2) скорости расслабления миокарда желудочков
в) от плотности структур, участвующих в колебательных движениях (от плотности полулунных клапанов)
г) от положения створок полулунных клапанов непосредственно перед началом протодиастолического периода
Слайд 14
NB! Для разграничения I и II тона: I тон
совпадает с верхушечным толчком и с
пульсом аорты
и сонной артерии.
Слайд 15
Между первым и вторым тонами наступает малая пауза
(никаких звуковых явлений не прослушивается), а за вторым тоном
следует большая пауза, после которой снова возникает тон.
Слайд 16
Отличительные признаки I и II тонов:
Слайд 17
III тон
вызывается колебаниями стенок желудочков, преимущественно левого (при быстром
наполнении их кровью в начале диастолы).
через 0,16-0,20 с от
начала II тона
он выслушивается при непосредственной аускультации на верхушке сердца или несколько кнутри от нее, причем лучше в положении больного лежа.
этот тон очень тихий и при отсутствии достаточного опыта аускультации может не улавливаться. Он лучше выслушивается у лиц молодого возраста (в большинстве случаев вблизи верхушечного толчка).
Слайд 18
IV тон
является результатом колебаний стенок
желудочков при быстром их наполнении
в
конце диастолы за счет активного
сокращения предсердий.
Выслушивается редко.
Слайд 19
III и IV тоны в норме выслушиваются только у
а) детей
б) молодых худощавых людей.
Четко регистрируются на ФКГ.
NB! Выявление III и IV тонов
у пожилых людей – свидетельство тяжелого поражения миокарда.
Слайд 20
Изменения тонов сердца проявляются в
Слайд 21
Ослабление звучности обоих тонов:
Внесердечные причины - Отдаление сердца
от передней грудной стенки:
1) сильное развитие подкожной жировой клетчатки
или грудной мускулатуры
2) эмфизема легких
3) Гидроторакс
2. Кардиальные причины - Снижение сократительной способности миокарда
1) миокардит
2) дистрофия миокарда
3) острый инфаркт миокарда
4) кардиосклероз
5) гидроперикард
Слайд 22
Усиление звучности обоих тонов
Внесердечные причины –
Приближение сердца к
передней грудной стенке
1) тонкая стенка грудной клетки
2) сморщивание краев
легких
3) опухоль в заднем средостении
Резонанс тонов из-за рядом расположенных полостей
1) большая легочная каверна
2) большой газовый пузырь желудка
Изменение вязкости крови - анемия
2. Кардиальные причины - Усиление сократительной функции за счет повышенного влияния симпатической НС
1) тяжелая физическая работа
2) эмоциональное напряжение
3) базедова болезнь
Слайд 23
Ослабление I тона
У верхушки сердца
недостаточность митрального клапана
недостаточность аортального клапана
сужение
устья аорты
диффузное поражение миокарда: миокардиты, кардиосклероз, дистрофия
2. У основания
мечевидного отростка
недостаточность 3-х створчатого клапана
недостаточность клапана легочного ствола
Слайд 24
Усиление I тона
У верхушки сердца
стеноз левого АВ отверстия (громкий хлопающий I тон)
2.
У основания мечевидного отростка
стеноз правого АВ отверстия
тахикардия
экстрасистолия
тиреотоксикоз
Слайд 25
Ослабление II тона
1. Над аортой
недостаточность аортального клапана (разрушение створок клапана,
рубец)
значительное снижение АД
2. Над легочным стволом
недостаточность клапана легочного ствола
снижение
давления в МКК
Слайд 26
Усиление (акцент) II тона
1. Над аортой (наблюдается при повышении артериального
давления в большом круге кровообращения (артериальная гипертония), а также
в случае уплотнения стенки и клапана аорты)
гипертоническая болезнь
тяжелая физическая работа
психоэмоциональное возбуждение
склероз аортального клапана (металлический оттенок)
2. Над легочным стволом (свидетельствует о повышении давления в малом круге кровообращения)
митральный стеноз
легочное сердце
левожелудочковая СН
эмфизема легких
пневмосклероз
Слайд 27
Раздвоение второго тона
– увеличение временного интервала между А2 и P2 (аортальным
и легочным) компонентами, при этом компоненты ясно отличаются даже
на вдохе, на выдохе интервал между ними увеличивается
Слайд 28
Физиологическое -Изменение кровенаполнения желудочков на вдохе и выдохе
Вдох
→ уменьшение кол-ва крови, притекающей к ЛЖ (из-за задержки
крови в расширенных сосудах легких) → систолический объем ЛЖ уменьшается → аортальный клапан раньше закрывается
2. Патологическое – Уменьшение или увеличение кровенаполнения одного из желудочков, Изменение давления в легочной артерии или аорте
стеноз устья аорты (отставание захлопывания аортального клапана)
митральный стеноз (отставание захлопывания легочного клапана при повышенном давлении в МКК)
гипертоническая болезнь
блокада ножки пучка Гиса (отставание сокращения одного из желудочков)
Раздвоение второго тона
Слайд 29
Фиксированное расщепление второго тона
– увеличенный интервал между А2 и P2,
остающийся неизменным во время дыхательного цикла:
дефект межпредсердной перегородки.
Слайд 30
Парадоксальное (обратное) расщепление второго тона
– отчетливо слышимое расщепление
А2 и P2 на вдохе, исчезающее на выдохе:
а) блокада ЛНПГ
б)
тяжелый аортальный стеноз
Слайд 31
Физиологическое - Неодновременное закрытие АВ клапанов
Во время очень
глубокого вдоха Вдох → уменьшение кол-ва крови, притекающей к
ЛЖ (из-за задержки крови в расширенных сосудах легких) → систолический объем ЛЖ уменьшается →
2. Патологическое – Задержка систолы одного из желудочков
Нарушение внутрижелудочковой проводимости (по ножкам пучка Гиса)
Раздвоение первого тона
Слайд 32
NB! Патологическое расщепление I и II тона более выражено и выслушивается на
вдохе и выдохе, физиологическое – во время глубокого вдоха.
Слайд 33
расщепление — начальная фаза,
раздвоение — более выраженная
степень
нарушения единства тонов.
Слайд 34
III тон
вызывается колебаниями стенок желудочков, преимущественно левого (при быстром
наполнении их кровью в начале диастолы).
через 0,16-0,20 с от
начала II тона
он выслушивается при непосредственной аускультации на верхушке сердца или несколько кнутри от нее, причем лучше в положении больного лежа.
этот тон очень тихий и при отсутствии достаточного опыта аускультации может не улавливаться. Он лучше выслушивается у лиц молодого возраста (в большинстве случаев вблизи верхушечного толчка).
Слайд 35
Патологический III тон
I. Значительное падение сократимости (и диастолического
тонуса) миокарда желудочков
1) сердечная недостаточность
2) острый инфаркт миокарда
3) миокардит
II.
Значительное увеличение объема предсердий
1) недостаточность митрального клапана
2) недостаточность трехстворчатого клапана
III. Повышение диастолического тонуса при выраженной ваготонии (преобладание парасимпатической НС)
1) неврозы сердца
2) язвенная болезнь желудка и 12-перстной кишки
IV. Повышение диастолической ригидности миокарда желудочков
1) выраженная гипертрофия миокарда
2) рубцовые изменения
Слайд 36
IV тон
является результатом колебаний стенок
желудочков при быстром их наполнении
в
конце диастолы за счет активного
сокращения предсердий.
Выслушивается редко.
Слайд 37
Патологический IV тон
I. Значительное снижение сократимости миокарда
1) острая
сердечная недостаточность
2) острый инфаркт миокарда
3) миокардит
II. Выраженная гипертрофия миокарда
желудочков
1) стеноз устья аорты
2) гипертоническая болезнь
Слайд 38
Тон открытия митрального клапана
Удар крови из предсердия о склерозированный
митральный клапан
Митральный стеноз (выявляется во время диастолы через 0,07-0,13 после II тона)
Слайд 39
Ритм перепела («спать-по-ра»)
признак митрального стеноза
I (громкий хлопающий) тон
+
II тон
+
тон
открытия митрального клапана
Область распространения его обширна — от верхушки
сердца вверх и в подмышечную ямку.
Слайд 40
Перикард-тон
Колебания перикарда при быстром расширении желудочков во время
систолы
сращение перикарда
выявляется во время диастолы через 0,08-0,14 с после
II тона
Слайд 41
Систолический щелчок
громкий короткий тон между I и II тонами в период
систолы
1. Удар порции крови об уплотненную стенку восходящей аорты
в самом начале периода изгнания крови из ЛЖ- РАННИЙ СИСТОЛИЧЕСКИЙ ЩЕЛЧОК
атеросклероз аорты
гипертоническая болезнь
2. Пролапс створки митрального клапана в полость ЛП в середине или в конце фазы изгнания - МЕЗОСИСТОЛИЧЕСКИЙ ИЛИ ПОЗДНИЙ СИСТОЛИЧЕСКИЙ ЩЕЛЧОК
пролапс митрального клапана
Слайд 42
1. Первый + второй + дополнительный третий тоны
2.
Напоминает топот скачущей лошади
3. Различают протодиастолический,
мезодиастолический и пресистолический ритмы
галопа
(в зависимости от фазы диастолы, во время
которой появляется патологический третий тон).
Трехчленный ритм галопа
Слайд 43
Трехчленный ритм галопа
Протодиастолический - Значительное снижение
тонуса миокарда желудочков → наполнение желудочков во время диастолы
→ более быстрое растяжение стенок и появление звуковых колебаний - Усиление физиологического III или IV тона.
Выслушивается лучше
а) непосредственно ухом
б) после умеренной физ. нагрузки
в) в положении больного на левом боку
Пресистолический - Снижение тонуса миокарда желудочков и более сильное сокращение предсердия - В середине диастолы, физиологически усиленный IV тон
Мезодиастолический (суммированный) - Тяжелое поражение миокарда.
Единый галопный ритм в середине диастолы, усиленные III и IV тоны, сливающиеся вместе при тахикардии
инфаркт миокарда
гипертоническая болезнь
миокардит, кардиомиопатия
хронический нефрит
декомпенсированные пороки сердца
Слайд 44
Эмбриокардия (маятникообразный ритм)
Резкое увеличение ЧСС → укорочение диастолической
паузы до длительности систолической → тоны сердца плода или
ход часов
1) острая сердечная недостаточность
2) приступ пароксизмальной тахикардии
3) высокая лихорадка
Слайд 45
«Пушечный тон» Стражеско
Иногда при выслушивании сердца на фоне
редких и глухих тонов появляется одинокий, очень громкий тон.
Он обусловлен одновременным сокращением предсердий и желудочков, что наблюдается при полной атриовентрикулярной блокаде, т. е. когда импульсы из предсердий не доходят до желудочков и они сокращаются каждый в своем ритме (чаще сокращаются предсердия), но в каком-то цикле их сокращения совпадают.
Слайд 46
Шумы сердца
– патологические звуковые явления, возникающие в полостях сердца и
в надклапанном отделе восходящей части аорты или легочного ствола
при появлении завихрений в них потока крови – повторные многократные звуковые колебания, воспринимаемые как звуки разнообразного тембра.
Шумы сердца разделяются на:
шумы, образующиеся внутри самого сердца (внутрисердечные),
шумы, возникающие вне сердца (внесердечные, или экстракардиальные).
Слайд 47
Экстракардиальные
1. Шум трения перикарда – при отложениях фибрина на
листках перикарда (сухой перикардит, раковые узелки, инфаркт миокарда). Подобен
хрусту снега, шуму трения плевры или шелесту бумаги.
Он выслушивается во время как систолы, так и диастолы, лучше выявляется в области абсолютной тупости сердца и никуда не проводится.
2. Плевроперикардиальный шум возникает при воспалительном процессе участка плевры, прилегающего к сердцу.
Он напоминает шум трения перикарда, но в отличие от него усиливается на вдохе , а при задержке дыхания уменьшается или исчезает вовсе. Прослушивается по левому краю относительной тупости сердца.
Слайд 48
Отличия от внутрисердечных шумов:
1) не всегда совпадает с
систолой или диастолой, часто выслушивается в течение всего сердечного
цикла
2) за короткое время может выслушиваться то в систолу, то в диастолу
3) непостоянен, появляется и исчезает
4) не совпадает по локализации с точками аускультации клапанов (лучше всего выслушивается в области абсолютной тупости сердца, у его основания, у левого края грудины в III-IV межреберьях)
5) слабо проводится с места образования
6) усиливается при прижатии стетоскопа и при наклоне туловища вперед
Слайд 49
Интракардиальные
1) органические – при анатомических изменениях в строении клапанов сердца
(т.е. изменение створок, сухожильных нитей, папиллярных мышц)
2) функциональные – при:
недостаточной иннервации
или питании папиллярных мышц сердца
увеличении скорости кровотока (тиреотоксикоз, лихорадка, нервное возбуждение)
уменьшении вязкости крови (анемия)
Слайд 50
NB! У здоровых людей, особенно в детском и
молодом возрасте, иногда выявляются так называемые невинные шумы –
обусловлены ускоренным кровотоком через аортальные и легочные клапаны – обычно исчезают, когда пациент сидит.
Слайд 51
Механизмы, обуславливающие появление шумов:
1) ток крови через суженный
участок [стеноз аорты]
2) ускорение тока крови через нормальную структуру
[аортальный систолический шум при увеличении МОК вследствие анемии]
3) поступление крови в расширенный участок [аортальный систолический шум при аневризматическом расширении аорты]
4) регургитация при недостаточности клапана [митральная недостаточность]
5) патологический сброс крови из камеры с высоким давлением в камеру с более низким давлением [дефект межжелудочковой перегородки]
Слайд 52
Свойства функциональных шумов:
1) в основном систолические
2) непостоянны, возникают
и исчезают при различных положениях тела, физической нагрузке, в
разных фазах дыхательного цикла
3) чаще всего выслушиваются над легочным стволом и реже над верхушкой
4) непродолжительные, мягкие, дующие шумы
5) выслушиваются на ограниченном участке и не проводятся далеко от места возникновения
6) не сопровождаются другими признаками поражения клапанов (увеличение отделов сердца, изменение тонов)
Слайд 54
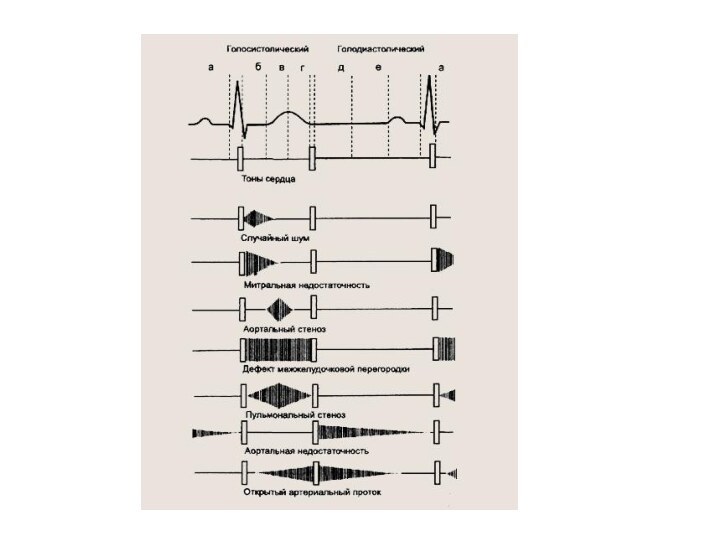
Шумы в зависимости от времени появления:
а) систолический – обусловлен наличием
препятствия на пути крови во время систолы:
между первым и
вторым тоном
по времени совпадает с верхушечным толчком и пульсом на сонной артерии
Убывающие, могут прослушиваться во время всей систолы или части ее.
1) стеноз устья аорты или легочного ствола (систолический шум изгнания) – имеет характер крещендо-декрещендо (т.е. интенсивность сначала растет, затем падает)
2) недостаточность митрального и трехстворчатого клапанов (систолический шум регургигатии)
3) атеросклеротическое поражение стенок и аневризма аорты
4) открытое межжелудочковое отверстие – пансистолический, или голосистолический шум – слышен во время всей систолы
5) пролапс митрального клапана – позднесистолический шум.
NB! При появлении систолического шума I тон чаще всего отсутствует.
Слайд 55
б) диастолический – обусловлен наличием препятствия на пути крови во
время диастолы.
вторым и следующим первым тоном
совпадает с большой паузой
сердца.
Диастолический шум может длиться во время всей диастолы.
1) сужение левого или правого атриовентрикулярного отверстия
2) недостаточность аортального клапана или клапана легочного ствола
3) незаращение боталлова протока
Шумы в зависимости от времени появления:
Слайд 56
в) непрерывные сердечные шумы – слышны во время всего сердечного
цикла – причина: постоянный градиент давления между двумя структурами
как во время систолы, так и во время диастолы:
1) незаращенный артериальный проток
2) сочетанные поражения клапана и отверстия (стеноз отверстия и недостаточность клапана)
Шумы в зависимости от времени появления:
Слайд 57
При аускультации шумов определяют:
1) отношение шума к фазе
сердечной деятельности (систоле или диастоле)
2) свойства шума, его характер,
сила, продолжительность
3) локализация шума (место его наилучшего выслушивания)
4) направление проведения шума (иррадиацию)
Слайд 58
Систолический шум
– появляется вместе с I тоном во время короткой
паузы сердца и совпадает с ВТ и пульсом сонной
артерии.
а) мезосистолические (в середине систолы, шумы изгнания)
I. функциональные и физиологические (анемия, беременность, лихорадка, гипертиреоз)
II. патологические:
1) стеноз устья легочной артерии (! шум может имитироваться повышенным током крови через устье легочной артерии)
2) стеноз аорты (! шум может также имитироваться склерозом аорты, двустворчатым аортальным клапаном, дилатацией аорты, увеличением тока крови через устье аорты во время систолы)
3) гипертрофическая кардиомиопатия: очень быстрое изгнание крови из желудочков во время систолы → регургитация крови при сопутствующей деформации створок митрального клапана
б) пансистолические (голосистолические) – шум появляется с первым тоном и продолжается до второго тона
1) митральная и трикуспидальная недостаточности
2) ДМЖП
Слайд 59
Диастолический шум
– появляется после II тона во время длинной паузы
сердца:
а) протодиастолический шум – возникает в самом начале диастолы, сразу после II тона
недостаточность
аортального или легочного клапанов
левый предсердно-желудочковых стеноз
незаращение боталлова протока
б) мезодиастолический шум – выслушивается несколько позже II тона
легкий митральный стеноз
в) пресистолический (теледиастолический) шум – появляется в конце диастолы.
тяжелый митральный стеноз
NB! Диагностически наиболее важны диастолические шумы. Так, пресистолический шум на верхушке – практически 100% вероятность стеноза левого АВ отверстия.
Слайд 60
Свойства шумов
1) по тембру:
Ø мягкие, дующие
Ø грубые, скребущие, пилящие
Ø музыкальные шумы
2)
по продолжительности:
Ø короткие
Ø длинные
3) по громкости:
Ø тихие
Ø громкие
4) по изменению громкости (интенсивности) шума
в течение определенной фазы сердечной
деятельности:
Ø убывающий шум
Ø нарастающий шум (пресистолический шум при сужении левого АВ отверстия)
Ø нарастающе-убывающий шум
Слайд 61
Точки выслушивания шумов
Общие закономерности:
1) лучше всего шумы выслушиваются
в точках аускультации тех клапанов, в области которых они
образовались
2) шумы хорошо проводятся по направлению тока крови
3) шумы лучше выслушиваются в той области, где сердце прилежит к грудной клетке и не прикрыто легкими.
Слайд 63
Положение больного при выслушивании шумов:
1. Систолические шумы –
в положении лежа (т.к. облегчается кровоток из желудочков, возрастает
его скорость)
2. Диастолические шумы – в вертикальном положении (облегчается кровоток в желудочки, возрастает его скорость)
Слайд 64
Дифференцирование шумов
Систолический и диастолический шум над одним из
клапанов – признак комбинированного поражения клапана (недостаточность клапана и стеноз
отверстия)
Систолический шум над одним клапаном, диастолический над другим – признак сочетанного поражения двух клапанов.
1. Если в области одного клапана выслушивается мягкий дующий шум, а над другим – грубый, скребущий – разные шумы над двумя пораженными клапанами.
2. Если при перемещении стетоскопа по условной линии, соединяющей клапаны, в каком-либо месте шум прерывается или резко ослабевает, а затем вновь усиливается – поражение двух клапанов. Ослабление или усиление шума по мере приближения ко второму клапану – признак поражения только одного из клапанов.
3. Характер проведения шума (систолический при недостаточности митрального клапана не проводится на сонные артерии в отличие от систолического при стенозе устья аорты)
Слайд 65
Органические внутрисердечные шумы, как уже отмечалось, могут быть

результатом врожденных пороков сердца
При незаращении межпредсердного отверстия отмечаются систолический и диастолический шумы,
максимум слышимости которых выявляется в области прикрепления III ребра к грудине слева.
При дефекте межжелудочковой перегородки возникает скребущий систолический шум. Он выслушивается по левому краю грудины, на уровне III—IV межреберий и проводится в межлопаточное пространство.
При незаращении артериального протока (аорта соединена с легочной артерией) прослушивается систолический шум (иногда с диастолическим) во II межреберье слева. Он слабее слышен над аортой. Этот шум проводится в межлопаточную область ближе к позвоночнику и на сонные артерии. Его особенность в том, что он сочетается с усиленным вторым тоном на легочной артерии.
При сужении устья легочной артерии прослушивается грубый систолический шум во II межреберье слева у края грудины, мало передающийся в другие места; второй тон в этом месте ослаблен или отсутствует.
Слайд 66
Шумы могут также возникать в результате расширения
полостей сердца без органического поражения клапанного аппарата и соответствующих отверстий.
Например, повышение артериального давления в системе большого круга кровообращения (гипертоническая болезнь, симптоматические гипертензии) может привести к расширению полости левого желудочка сердца и, как следствие, к растяжению левого предсердно-желудочкового отверстия. При этом створки митрального клапана не будут смыкаться (относительная недостаточность), в результате чего на верхушке сердца появляется систолический шум.
Слайд 67
Повышение давления в малом круге кровообращения
может
привести к расширению устья легочной артерии и, следовательно, к
возникновению диастолического шума Грэхема—Стилла, который выслушивается во II межреберье слева.
Слайд 68
При ускорении тока крови в результате тахикардии, при уменьшении ее

вязкости вследствие малокровия, при нарушении функции папиллярных мышц (повышение
или снижение тонуса) и в других случаях могут возникать функциональные систолические шумы.
При недостаточности клапана аорты на верхушке сердца нередко прослушивается функциональный диастолический (пресистолический) шум — шум Флинта. Он появляется, когда створки митрального клапана приподымаются сильной струей крови, поступающей из аорты во время диастолы в левый желудочек, и вызывают тем самым преходящее сужение левого предсердно-желудочкового отверстия. Шум Флинта прослушивается на верхушке сердца. Его громкость и продолжительность непостоянны.
Функциональные шумы сердца, как правило, выслушиваются на ограниченном участке (лучше всего на верхушке и чаще на легочной артерии) и имеют небольшую громкость, мягкий тембр. Они непостоянны, могут возникать и исчезать при различном положении тела, после физической нагрузки, в разных фазах дыхания.
Слайд 69
В случае недостаточности аортального клапана на бедренной артерии при легком
ее сдавлении с помощью фонендоскопа или стетоскопа можно выслушать двойной
шум Виноградова - Дюрозье- в фазе систолы и диастолы (первый более сильный). Кроме того, при данном пороке на бедренной и на других крупных артериях без их сдавления можно прослушать двойной тон Траубе (удвоенный тон, выслушиваемый при сдавлении крупной артерии; признак недостаточности клапана аорты, обусловленный регургитацией крови в левый желудочек сердца в период диастолы.).
При анемии на яремной вене иногда прослушивается дующий или жужжащий шум — «шум волчка». Он усиливается при глубоком вдохе или при повороте головы в противоположную сторону.
Слайд 72
Исследование пульса
Артериальный пульс - это ритмичные колебания стенки артерии,
обусловленные выбросом крови в артериальную систему в течение одного
сердечного цикла.Артериальный пульс может быть центральным (на аорте, сонных артериях) или периферическим (на лучевой артерии, тыльной артерии стопы и т. п.).
В диагностических целях пульс определяют на различных артериях: сонной, височной, бедренной, плечевой, подколенной, задней большеберцовой и др. Чаще пульс исследуют в конце лучевой артерии у основания большого пальца.
Слайд 73
Вначале исследуют пульс на обеих руках, чтобы выявить
неодинаковое наполнение и величину пульса справа и слева -
Pulsus differens:
При односторонних облитерирующих заболеваниях крупных артерий
При наружной компрессии крупных артерий
После сравнения величины пульса на обеих руках следует перейти к изучению его свойств на одной руке (если пульс различный на обеих руках — на той, на которой величина его больше).
Слайд 74
РИТМ ПУЛЬСА
определяется работой левого желудочка сердца
правильный (регулярный, ритмичный)

- свидетельствует о ритмичных сокращениях сердца и характерен для
нормальной его работы.
неправильный (нерегулярный, аритмичный). - наблюдается при мерцательной аритмии и возникает в результате беспорядочных колебаний артериальной стенки.
Иногда на фоне нормального ритма ощущаются добавочные слабые пульсовые волны с последующей удлиненной паузой (компенсаторная пауза). Это так называемая экстрасистолия (внеочередное сокращение сердца). При пальпации пульса это воспринимается как его выпадение.
Экстрасистолы могут возникать после каждого нормального сокращения сердца (бигеминия), после двух (тригеминия), после трех (квадригеминия) сокращений и т. д. Такое правильное чередование нормальных и дополнительных сокращений носит название аллоритмии.
Кроме того, возможно периодическое выпадение пульса без экстрасистолического (внеочередного) сокращения. Оно наблюдается при неполной атриовентрикулярной блокаде. Это так называемые периоды Самойлова — Венкебаха.
Ритм пульса на вдохе и выдохе может быть разным (учащается на вдохе, замедляется на выдохе). Такая дыхательная аритмия может наблюдаться и у здоровых людей.
При слипчивом и выпотном перикардите (слипание листков перикарда или накопление между ними экссудата) во время вдоха пульсовые волны почти полностью исчезают. Такой пульс получил название парадоксального.
Слайд 75
ЧАСТОТА ПУЛЬСА
в норме соответствует частоте сердечных сокращений и
в среднем равна 60—80 ударов в минуту. Счет пульса
обычно проводится в течение минуты (при аритмии обязательно) или полминуты. В последнем случае полученный результат удваивается.
При тахикардии (число сердечных сокращений больше 90 в минуту) отмечается частый пульс. Это бывает при повышении температуры, тиреотоксикозе, миокардитах, сердечной недостаточности.
В случае брадикардии (число сердечных сокращений меньше 60 в минуту) наблюдается редкий пульс. Крайне редкий пульс (40 ударов в минуту и меньше) встречается при полной блокаде предсердно-желудочкового узла.
Слайд 76
Дефицит пульса
Разница между числом сердечных сокращений и
пульсовых волн
при мерцательной аритмии, некоторых экстрасистолиях,
количество крови,
выбрасываемое в аорту левым желудочком, настолько мало, что отдельные пульсовые волны не достигают периферии.
При нем число сердечных сокращений всегда больше числа пульсовых волн. Для выявления дефицита пульса необходимо в течение минуты подсчитать число сокращений сердца при его аускультации и пульсовых волн при ощупывании пульса в одну и ту же минуту.
Слайд 77
НАПРЯЖЕНИЕ ПУЛЬСА
может быть разным, что зависит от величины
систолического артериального давления и определяется по силе, с которой
надо надавить на артерию, для того чтобы исчезли ее пульсовые колебания.
Твердый пульс характерен для гипертонии и склеротических изменений сосудистой стенки.
Мягкий пульс свидетельствует о пониженном тонусе сосудистой стенки, что может быть обусловлено гипотонией (снижение артериального давления крови), кровотечением и т. д.
Слайд 78
НАПОЛНЕНИЕ ПУЛЬСА
зависит от количества крови, выбрасываемой в аорту
левым желудочком сердца.
Оно может быть хорошим (полным) и плохим (пустым). Плохое
наполнение обусловливается теми же причинами, что и мягкий пульс.
Слайд 79
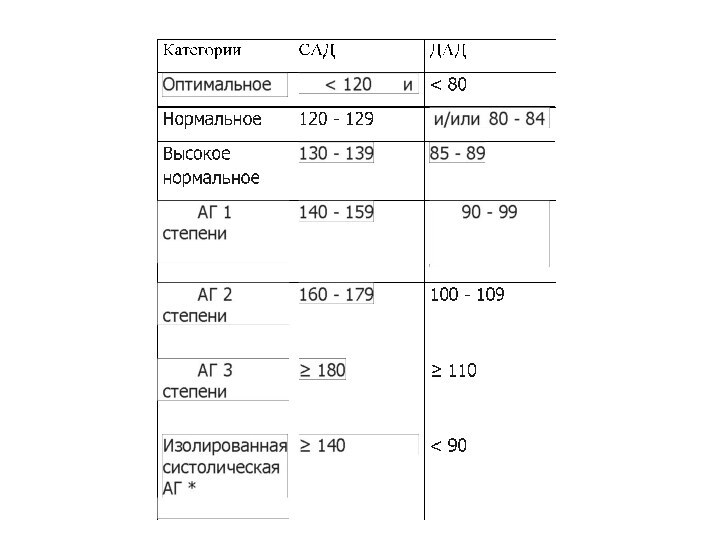
Артериальное давление
Систолическое артериальное давление возникает в артериальной системе вслед
за систолой левого желудочка, в момент максимального подъема пульсовой
волны. Оно зависит от силы сокращения сердца и от объема крови, выбрасываемой в аорту и артериальное русло.
Диастолическое давление возникает в период диастолы сердца, когда имеет место спадение пульсовой волны. Оно зависит от тонуса артериальной стенки.
Разница между систолическим и диастолическим давлением называется пульсовым давлением.














































![Аускультация сердца Механизмы, обуславливающие появление шумов:1) ток крови через суженный участок [стеноз аорты]2) ускорение](/img/tmb/15/1423734/e60b4bc367b6fc26b12cf7a7ee3fae58-720x.jpg)