Слайд 2
Острые лейкозы
Гетерогенная группа опухолевых заболеваний системы крови, характеризующаяся
первичным поражением костного мозга морфологически незрелыми кроветворными клетками (бластами)
с вытеснением ими нормальных элементов и инфильтрацией различных тканей и органов
ОЛ быстро развиваются и без лечения приводят к гибели больного в течении 1-3 мес. от момента появления первых симптомов, что связано с высокой полиферативной активностью опухолевых клеток, быстрым ростом опухолевой массы и развитием осложнений
Слайд 3
Этиология острых лейкозов
Теория спонтанной мутации
Причины повышенной мутабельности кроветворных
клеток:
1)Наследственная нестабильность генетического аппарата:
-увеличение заболеваемости в семьях больных ОЛ
в 3-4 раза
-увеличение заболеваемости при некоторых генетических нарушениях (при болезни Дауна риск ОЛ возрастает в 20 раз)
2)Вирусный фактор
3) Воздействие ионизирующей радиации
4) Химические факторы (бензол, пестициды и др.)
Слайд 4
Патогенез лейкозов
В норме мутировавшая клетка погибает по механизму
апоптоза
Апоптоз-генетически запрограммированная клеточная смерть, задачей апоптоза является освобождение от
старых или появившихся в избытке клеток, а также от клеток с повреждениями генетического материала
Мутации гена, усиливающего апоптоз ? блокада клеточной гибели и придание мутировавшим клеткам «бессмертия»? формирование опухолевого клона (потомства одной мутировавшей клетки)
Торможение нормального гемопоэза по принципу обратной связи ? анемия,тромбоцитопения, агранулоцитоз
Опухолевая прогрессия- способность злокачественной опухоли изменять свои свойства и метастазировать.
Слайд 5
Классификация острых лейкозов
1. Острые миелоидные лейкозы
Острый миелобластный лейкоз
с t (8;21)
Острый промиелоцитарный лейкоз c t(15;17)
Острый миеломонобластный лейкоз
Острый
монобластный лейкоз
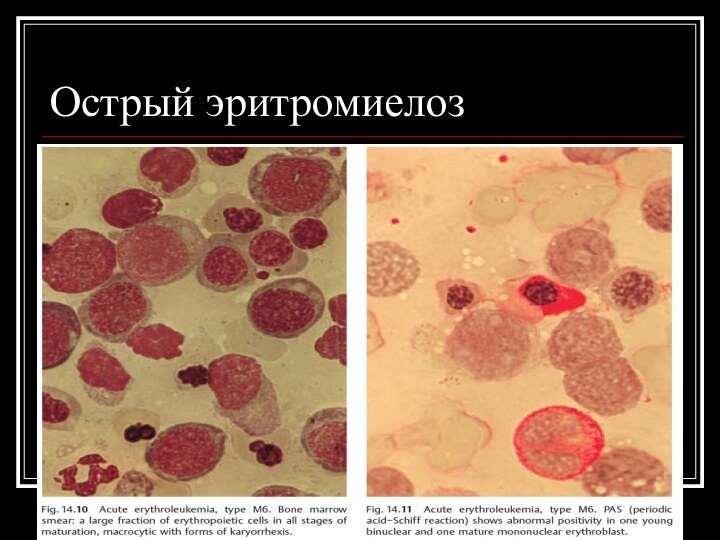
Острый эритромиелоз
Острый мегакариобластный лейкоз
Острый малопроцентныйлейкоз
Вторичные миелобластные лейкозы
Острый макрофагальный лейкоз
Слайд 6
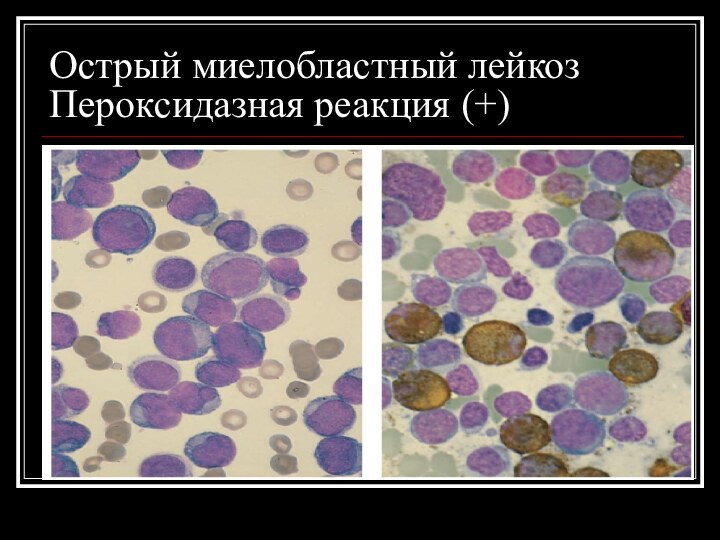
Острый миелобластный лейкоз
Пероксидазная реакция (+)
Слайд 7
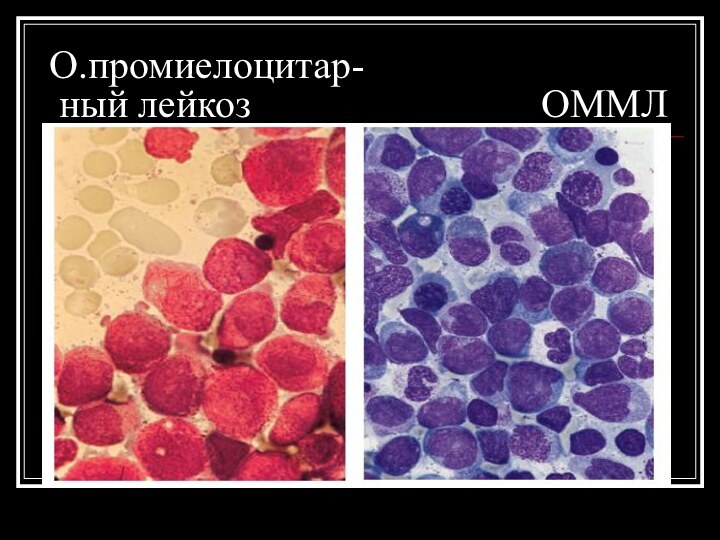
О.промиелоцитар-
ный лейкоз
ОММЛ
Слайд 8
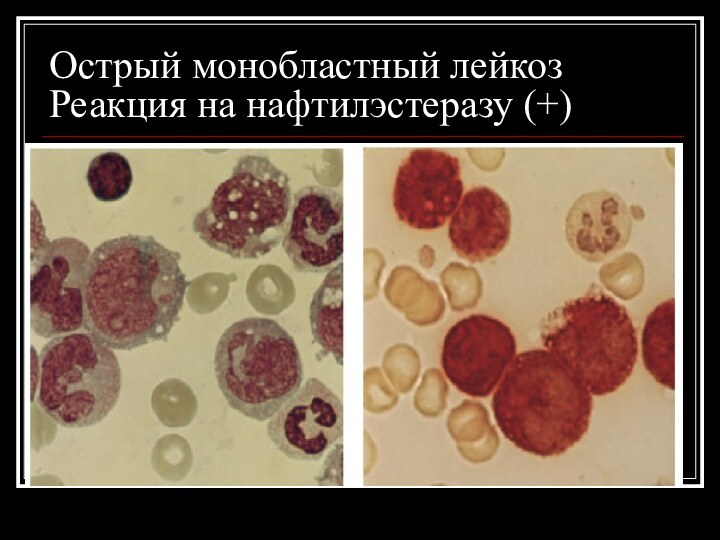
Острый монобластный лейкоз
Реакция на нафтилэстеразу (+)
Слайд 10
2. Острые лимфобластные лейкозы
Острый В-лимфобластный лейкоз взрослых
цитогенетические варианты
t 9,21(1,19)(12,21)
Острый В-ЛЛ детей
Острый плазмобластный лейкоз
Острый Т-лимфобластный лейкоз взрослых
-
Острый Т-ЛЛ детей
3.Острые бифенотипические лейкозы
4. Острые недифференцируемые лейкозы
Слайд 11
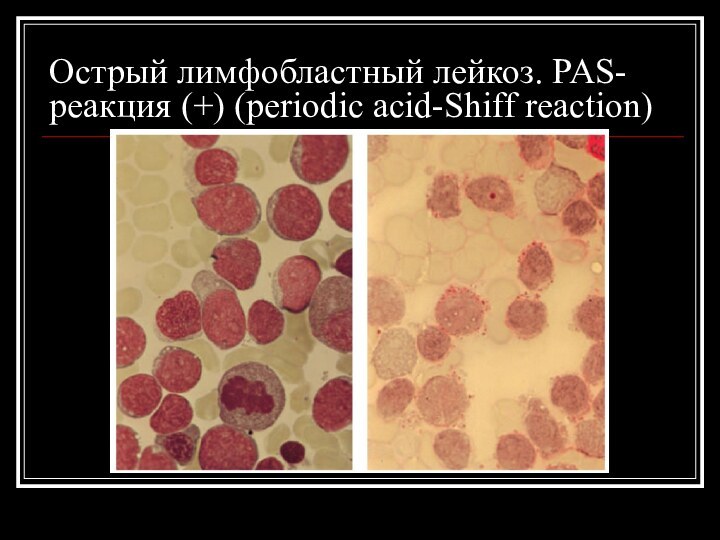
Острый лимфобластный лейкоз. PAS- реакция (+) (periodic acid-Shiff
reaction)
Слайд 12
Методы дифференциации острых лейкозов
Морфологический метод
Цитохимический метод- идентификация бластных
клеток с помощью цитохимических маркерных реакций
Иммунофенотипирование бластных клеток- определение
антигенов бластных клеток с помощью моноклональных антител
Цитогенетическое исследование – хромосомный анализ
Молекулярно-генетическое исследование- для расшифровки сложных хромосомных перестроек
Слайд 13
Критерии диагностики ОЛ
Обнаружение 20% и более бластных клеток
в миелограмме (при норме- менее 3%)
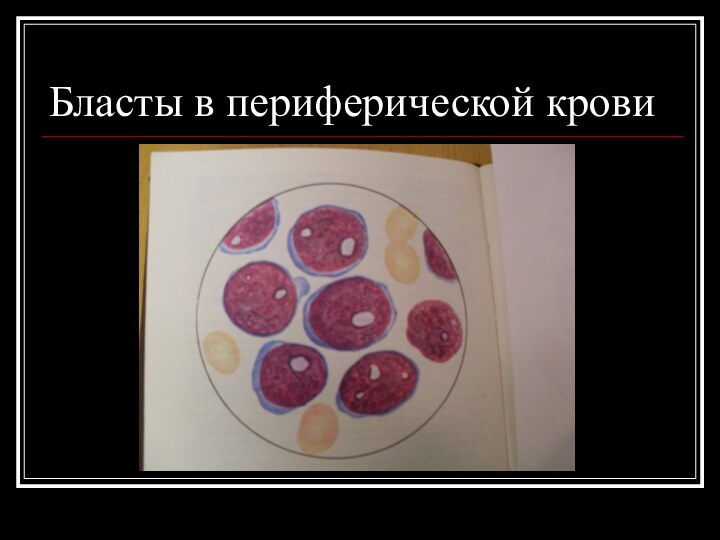
ОАК: бластемия до 90%
и более, «лейкемический провал»- отсутствие созревающих нейтрофилов (юных, палочкоядерных)
Число лейкоцитов различно: 1)Лейкоцитоз до 100х10 9/л (лейкемическая форма), 2)лейкопения до 0,1х10 9/л (алейкемическая форма), 3)нормальное число лейкоцитов
Анемия. тромбоцитопения
Слайд 15
Течение острого лейкоза
Варианты начала:
Острое- у 50% больных
Постепенное- в
45% случаев
Скрытое- 5%
КЛИНИКО-ГЕМАТОЛОГИЧЕСКИЕ СИНДРОМЫ:
1)Анемический
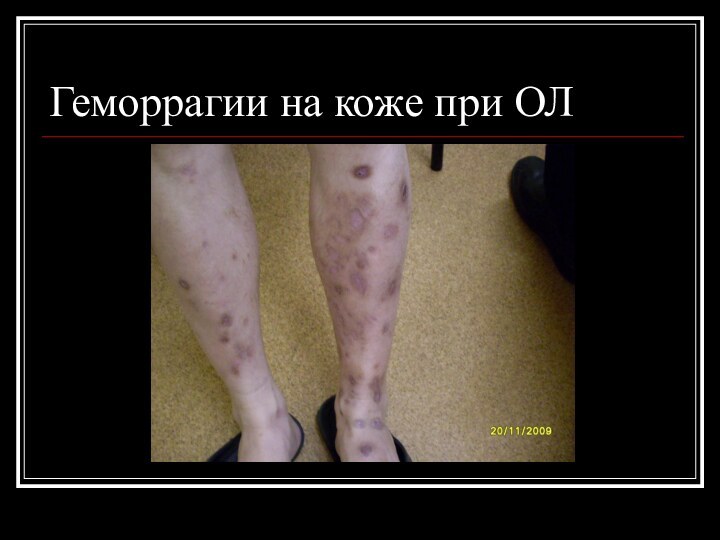
2) Геморрагический
3)Синдром тканевой пролиферации (гиперпластический
4)Инфекционно-воспалительный
5)
Интоксикационный
Слайд 18
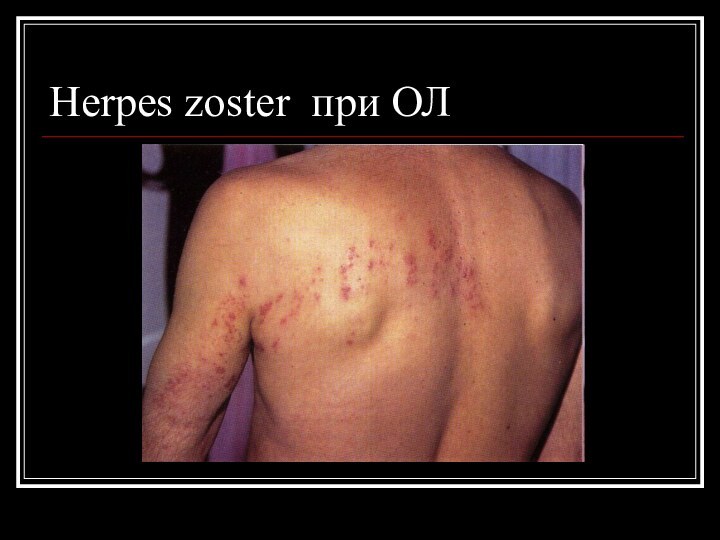
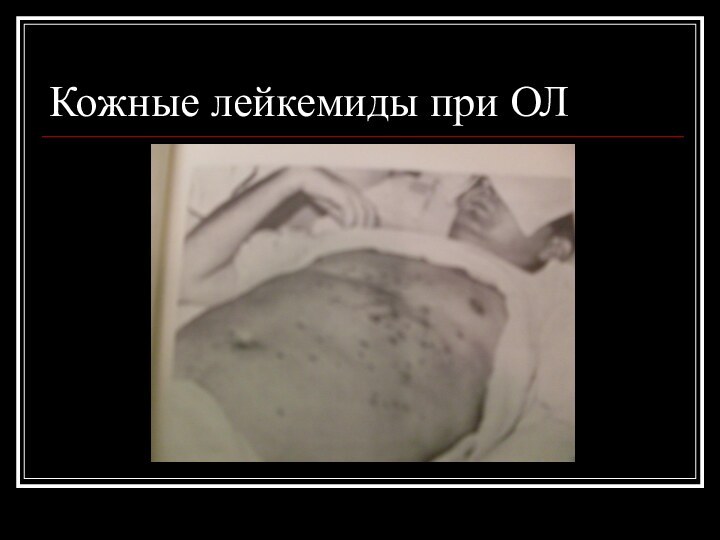
Синдром тканевой пролиферации
Поражение кожи- кожные лейкемиды
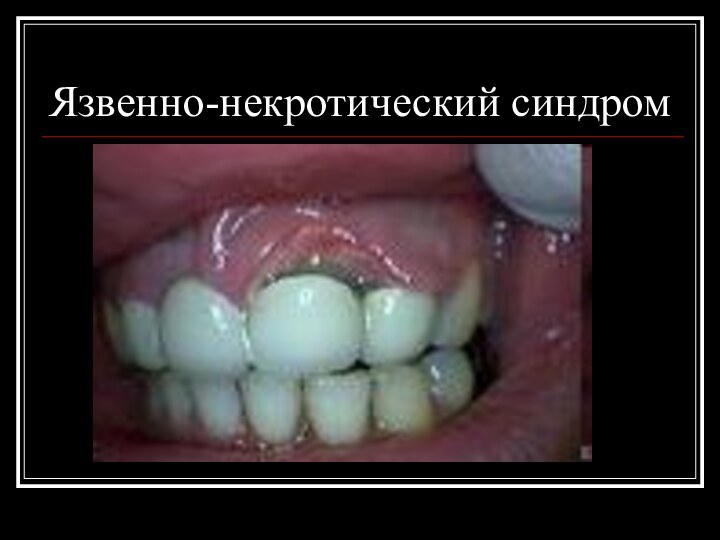
Поражение слизистых оболочек
полости рта и десен с нарушением трофики и образованием
язв и некрозов (язвенно-некротический синдром)
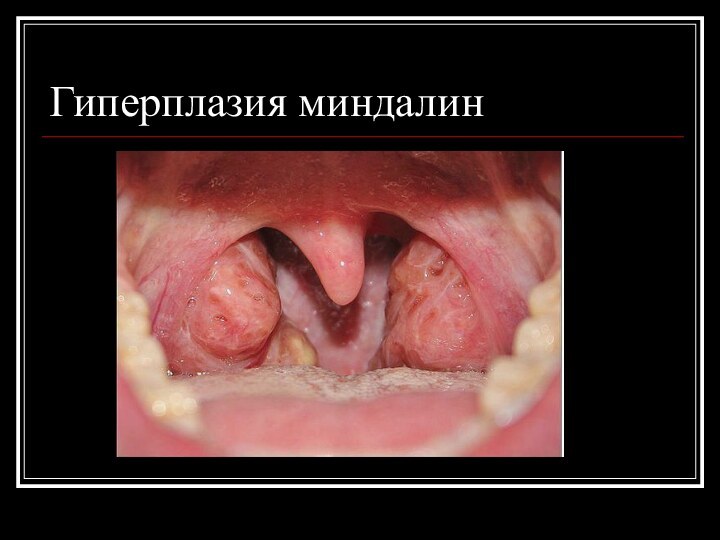
Гиперплазия миндалин
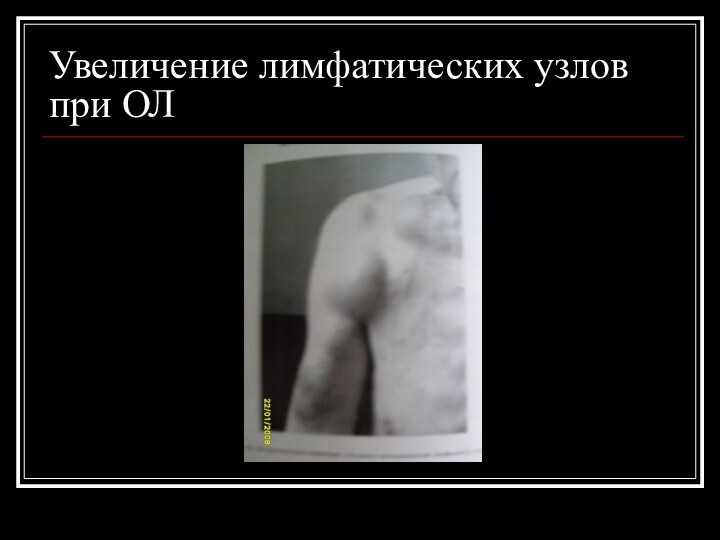
Увеличение лимфатических узлов
Увеличение печени и селезенки
Поражение слизистой ЖКТ в виде лейкозной инфильтрации
Синдром нейролейкоза- поражение ЦНС
Слайд 22
Увеличение лимфатических узлов при ОЛ
Слайд 23
Синдром нейролейкоза
Следствие локализации лейкозного процесса в оболочках и
веществе головного мозга
-менингоэнцефалитический синдром (70%)
-нарушение функции черепно-мозговых нервов (22%)
-синдром
локального поражения вещества головного мозга (4%)
Синдром полирадикулоневрита (4%)
ДИАГНОСТИКА:
-исследование спинномозговой жидкости
-КТ головного мозга
Слайд 24
Стадии острого лейкоза
1-я атака заболевания
-стадия начальных и развернутых
клинических проявлений
Клинико-гематологическая ремиссия
- стадия нивелирования патологических проявлений под влиянием
противолейкозной цитостатической терапии
Рецидив
Стадия повторного разрастания опухолевого клона с возвращением всех симптомов заболевания
Слайд 25
Описание клинического случая
Больная К., 17 лет. Доставлена по
скорой помощи в инфекционную больницу 15.02.2004 с подозрением на
менингит. В течение 2 дней- лихорадка, головная боль, которая прогрессивно усиливалась, появилась рвота. Утром 15.02 не могли разбудить. При осмотре в инфекционной больнице больная в сопоре, на вопросы не отвечает. На коже нижних конечностей, туловища и лица- множественные петехии и экхимозы
ОАК: Л 150х10 9/л, бласты 75%. Переведена в нейроблок ОАРИТ 1 городской больницы (больная из Архангельска)
КТ головного мозга: множественные геморрагические очаги в головном мозге, отек мозга
Слайд 26
ОАК: Л 700х10 9/л, бласты 74% НВ 79
г/л, тр 46х10 9/л
Состояние крайне тяжелое. Множественные кожные экхимозы,
кровянистые выделения изо рта. Гемоперитонеум.
На фоне проводимой интенсивной терапии: ИВЛ, инфузионная и гемостатическая терапия, антибактериальная терапия, трансфузии тромбоконцентрата и СЗП – 17. 02 наступила остановка кровообращения.
При аутопсии: кровоизлияния в эпикард, плевру, яичники. Множественные эрозии желудка, кровотечение в ЖКТ. Свежее кровоизлияние в теменной области левого полушария головного мозга диаметром 7 см
Слайд 27
Таким образом, уже 1-я атака заболевания в данном
клиническом примере закончилась летальным исходом уже на 3-й день
от момента поступления больной в стационар и постановки диагноза, причиной которого явились тяжелые осложнения ОЛ как проявления геморрагического синдрома с поражением головного мозга
Еще в 70-е годы ХХ века такой неблагоприятный исход заболевания имел место у большинства больных
В настоящее время в 70-80% случаев удается добиться клинико-гематологической ремиссии
Слайд 28
Критерии полной клинико-гематологической ремиссии
В миелограмме- число бластных клеток
менее 5%
В ОАК- бластных клеток нет
- НВ более 100 г/л
- гранулоциты более 1,5х10 9/л
- тромбоциты более 100х10 9/л
* Отсутствие клинических симптомов
Слайд 29
Описание клинического случая
Больной А., 15 лет, весной 2007
года проходил обследование перед плановым оперативным вмешательством
ОАК: лейк 34х10
9/л, бласты 94% НВ 121 г/л тр 143х10 9/л
Миелограмма: 91,5% бластов, РАS-реакция (+), МП (-) Диагноз: Острый лейкоз, лимфобластный вариант
Начата программа ПХТ в АОДКБ, через месяц: басты в ОАК не выявлялись, НВ 110 г/л,тромб-180х10 9/л. В миелограмме- 1,2% бластов
Слайд 30
Таким образом, у больного имелись критерии клинико-гематологичекой ремиссии
уже через месяц от начала лечения, которые сохранялись на
фоне проводимой ХТ в течение 4 лет.
Через 3 года от начала ремиссии больной был снят с протокола ХТ и только регулярно наблюдался у гематолога (1 год).
Весной 2011 года в ОАК: бласты 76%, тотальная бластная метаплазия КМ. Диагностирован рецидив.
Вновь начата индукция ремиссии по той же программе ХТ, через 2 месяца – бласты исчезли из крови и КМ (ремиссия 2)
Слайд 31
Критерии рецидива
2-кратное обнаружение с интервалом 7-10 дней более
5% бластных клеток в КМ
Бластные клетки в ОАК
Любое экстрамедуллярное
лейкозное поражение (нейролейкоз и др.)
Слайд 32
Минимальная остаточная болезнь
Рецидив развивается на основе остаточной популяции
лейкемических клеток, персистирующей в организме после достижения клинико-гематологической ремиссии
(минимальная остаточная болезнь)
Объем остаточной массы лейкемических клеток лежит за пределом чувствительности световой микроскопии
Методы диагностики минимальной остаточной болезни:
Иммунофенотипирование методом проточной цитометрии, мультипараметрическая проточная цитометрия,
Молекулярно-биологическое выявление химерных генов
Слайд 33
Этапы лечения ОЛ
1 этап- индукция ремиссии
Цель- максимально быстрое
и существенное сокращение опухолевой массы
2 этап- консолидация ремиссии
Цель- закрепление
достигнутого противоопухолевого эффекта с полным уничтожением оставшихся опухолевых клеток
3этап- поддерживание ремиссии
Цель- продолжение цитостатического воздействия в малых дозах на возможно оставшийся опухолевый клон
Слайд 34
Принципы химиотерапии при ОЛ
1. Ударный метод введения препаратов
с назначением максимально эффективной дозы
2.Цикличность для обеспечения противоопухолевого эффекта
3.
Интенсивность лечения- упорная и длительная цитостатическая терапия
4. Сочетанное применение цитостатиков различной направленности действия
Слайд 35
Лечение ОМЛ
Индукция ремиссии по программе «7+3»:7 дней цитозар+
3 дня рубомицин-2 индукционных курса
Консолидация ремиссии: 2 курса ПХТ,
аналогичные индукционным
Поддерживающая терапия: по программе 7+3 с интервалами 6 недель в течение 3 лет от начала ремиссии
Слайд 36
Программа «ОЛЛ 2009»
Предфаза-преднизолон 60мг/м2 1-7 дни, люмбальная пункция
с введением метотрексата
Индукция ремиссии:1-я фаза – 4 недели (преднизолон,
даунорубицин, винкристин, L- аспарагиназа)
2-я фаза- 4 недели (цитарабин, циклофосфан, 6-меркаптопурин)
Консолидация ремиссии – 5 курсов без перерыва
Поддерживающая терапия – 24 курса по 28 дней без перерывов в течение 2 лет
Слайд 37
Лечение острого промиелоцитарного лейкоза
Весаноид (препарат ATRA- all trans
retinoid acid)- препарат патогенетического действия, вызывает индукцию созревания и
дифференцировки патологических клеток в КМ, ликвидируя блок передачи сигнала транскрипции к ядру клетки.45 мг/м2 в сутки в течение 30 дней
С 4-го дня схема 7+3- 2 курса индукции и 2- консолидации.
Поддерживание ремиссии: чередование 7+3 с 5-дневными курсами весаноида в течение 2 лет
Слайд 38
Молекулярные основы острого промиелоцитарного лейкоза
Специфичная хромосомная аномалия- t(15,17)
На
17 хромосоме возникает новый химерный ген рецептора ретиноевой кислоты,
который не высвобождается от связи с рецепторами под влиянием физиологических доз ретиноидов, что приводит к блокированию передачи сигнала транскрипции к ядру клетки. Для разрыва этой связи требуются высокие концентрации ретиноидов (АТRА) в крови.
Слайд 39
Описание клинического случая
Больная Е., 53 лет, поступила в
клинику 12.06. 2004 г. в связи с лихорадкой, геморрагическим
синдромом и панцитопенией
ОАК: эр 1,96х10 12/л, НВ 59 г/л, тр 28х10 9/л, Л 0,8х10 9/л, бласты 30%
Миелограмма: бласты 86,2% (атипичные промиелоциты), МП (+),PAS (-)
Диагноз: Острый промиелоцитарный лейкоз, 1 атака
Лечение: «7+3» + весаноид 70 мг/сут
Слайд 40
Трансфузионная терапия( СЗП, тромбо-концентрат, Эр.масса), гемостатическая терапия, антибиотики,
противомикотическая терапия Миелограмма(22.07): бласты 0,4%
Диагностирована клинико-гематологическая ремиссия. Консолидация ремиссии,
поддержание ремиссии в течение 2 лет
Ремиссия сохраняется по настоящее время. ОАК: без патологии
Слайд 41
Лечение нейролейкоза
Введение в спинномозговой канал (интратекально) 3-х препаратов:
-
метотрексата, цитозара и дексаметазона
Лечебные пункции проводятся с интервалом 3
дня на фоне ПХТ и после ПХТ- в течение 2-3 мес.
Краниальное облучение 2,4 гр после интратекального введения цитостатиков в перерывах между курсами консолидации
В 1-й год ремиссии- повторные лечебные пункции 1 раз в 2 месяца, 2-3-й год- 1 раз в 3 мес.
Профилактика нейролейкоза- при ОЛЛ, ОММЛ и ОМонЛ
Слайд 42
Результаты химиотерапии ОЛ
Полная клинико-гематологическая ремиссия: при ОПЛ- 95%,
ОМЛ-50-85%, ОЛЛ- 70-93%
Рецидив заболевания- у 60-80% больных
Резистентность к ХТ-
в 4-18% случаев
Ранняя летальность в связи с токсическими осложнениями ХТ и осложнениями лейкозного процесса-4-30%
Слайд 43
Причины неудач химиотерапии при ОЛ
Фатальные осложнения в период
миелосупрессии
Неадекватно выполненная программа лечения
Отсутствие регенерации КМ- аплазия более 4
недель после ХТ
Лекарственная резистентность
Слайд 44
Сопроводительная терапия при ОЛ
Инфузионная терапия (форсированный диурез) при
ХТ
Профилактика мочекислой нефропатии аллопуринолом
Заместительная гемокомпонентная терапия эритроцитарной массой,тромбоконцентратом, свежезамороженной
плазмой
Профилактика и лечение инфекционных осложнений
Профилактика тошноты и рвоты- антиэметики
Ростовые колониестимулирующие факторы в период постцитостатического агранулоцитоза
Иммуноглобулины для внутривенного введения
Слайд 45
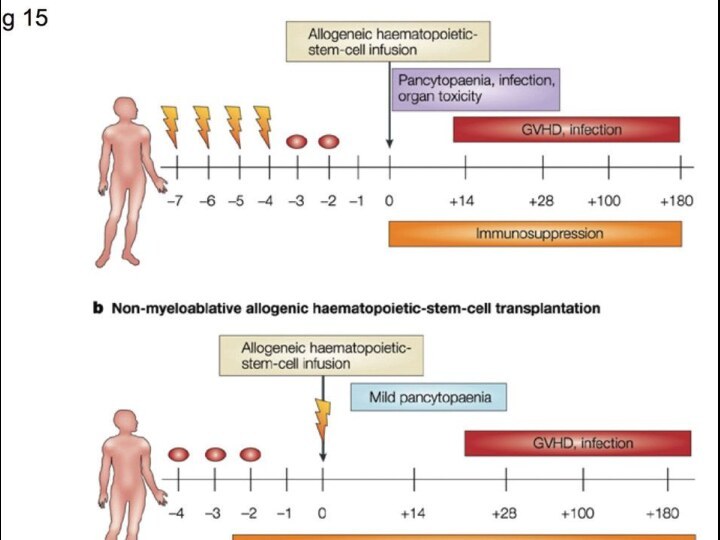
Трансплантация гемопоэтических стволовых клеток
Цель ТГСК- восстановление гемопоэза после
применения миелотоксичных доз ХТ и лучевой терапии с целью
элиминации патологического кроветворения
2основных вида ТГСК:
аллогенная от родственного или неродственного HLA-совместимого донора
аутологичная- от самого больного в состоянии клинико-гематологической ремиссии (при отсутствии донора)
Показания при ОЛ: 1-я ремиссия ОМЛ и ОЛЛ высокого риска, 2-я и последующие ремиссии ОЛЛ
Слайд 47
Асептический бокс в отделении ТГСК (РОНЦ им. Блохина
Слайд 48
Сбор гемопоэтических клеток в отделении ТГСК (РОНЦ )
Слайд 49
Трансфузии эритроцитарной массы
При ОЛ пациенты с тяжелой анемией
должны ОБЯЗАТЕЛЬНО получить переливание эр.массы, т.к. в условиях гипоксемии
токсичность цитостатической терапии возрастает и она еще в большей степени угнетает эритроидный росток костного мозга
Критерий достаточности гемокомпонентной терапии эр.массой-поддержание уровня НВ более 90 г/л
При быстром снижении НВ у пожилых больных для купирования гипоксемиии- более 100 г/л
Слайд 50
Трансфузии тромбоконцентрата
Основное показание- геморрагический синдром,обусловленный тромбоцитопенией, или высокий
риск его возникновения
Плановое профилактическое применение концентрата тромбоцитов- при снижении
ТР менее 20х10 9/л
Слайд 51
Показания к срочной трансфузии донорских тромбоцитов
Количество тромбоцитов менее
5х10 9/л
Тромбоциты менее 10х10 9/л при наличии минимального геморрагического
синдрома в виде петехиальной сыпи на коже
Тромбоциты менее 20х10 9/л при наличии сопутствующей инфекции (нарушается функция тромбоцитов)
Тромбоциты менее 50х10 9/л при выраженном геморрагическом синдроме, необходимости хирургических вмешательств
Слайд 52
Гемостатический эффект
Наблюдается при увеличении тромбоцитов не менее чем
на 10х10 9/л через 2 часа после трансфузии лечебной
дозы. Отсутствие такой динамики диктует необходимость трансфузии 2-3 лечебных доз
Сохраняется от 1 до 7 дней . Для стойкого лечебного эффекта – повторные трансфузии 1 лечебной дозы ежедневно или 2-3 доз 2 раза в неделю
Слайд 53
Трансфузии свежезамороженной донорской плазмы
Применяются для замещения дефицита факторов
свертывания , развившегося на фоне применения некоторых препаратов
Применение L-аспарагиназы
при лечении ОЛЛ часто вызывает усиление геморрагического синдрома ? требуются трансфузии СЗП ~500 мл/сут
Слайд 54
Описание клинического случая
Больная И., 31 года. В мае
2007 г. внезапно развился флеботромбоз бедренно-коленного сегмента пр. н/кон,
проведена имплантация кава-фильтра
ОАК : Л 160х10 9/л, бласты 37%
Миелограмма: тотальная бластная метаплазия, РАS (+)
Диагноз: ОЛ, лимфобластный вариант, 1 атака
Лечение: программа ПХТ «ОЛЛ 2005»
Слайд 55
24.09 после 1 фазы индукции диагностирована полная клинико-гематологическая
ремиссия (бласты в КМ – 1,2%)
С учетом молодого возраста,
ОЛЛ высокого риска – запланирована аллогенная ТКМ (совместимый родственный донор- сестра больной) в СпбГМУ, отделении ТКМ
Однако в связи с развившейся ОРВИ ТКМ отложена. В апреле 2008 г. диагностирован рецидив ( бласты 22% в КМ, нейролейкоз)
Слайд 56
Повторная ремиссия достигнута в мае 2008 г. и
4.06.2008 г .проведена аллогенная ТКМ. Осложнения: мукозит ротовой полости
3 степени, венооклюзионная болезнь печени
Мукозит-осложнение, связанное с токсичностью режимов кондиционирования, проявляется гиперемией с жжением в полости рта, образованием язв
Венооклюзионная болезнь печени-тромбоз печеночных вен вследствие поражения эндотелия сосудов высокими дозами цитостатиков. Гепатомегалия, желтуха, асцит
Слайд 57
Приживление трансплантата с полным донорским химеризмом на (+30
день): 100% донорских клеток
Полный химеризм- полное замещение донорскими СК
кроветворения пациента (в 1-й месяц - только у половины больных, у остальных- смешанный химеризм)
Клинико-гематологическая ремиссия сохраняется (бласты в КМ 1,2%)
ОАК: Л 7,6х10 9/л, НВ 113 г/л, тр 283х10 9/л
Подтверждена цитогенетическая и молекулярно-генетическая ремиссия (методом FISH) в Спб ГМУ
Слайд 58
Несмотря на неизбежность осложнений после ТГСК, связанных с
токсичностью режимов кондиционирования, РТПХ, реакцией отторжения ГСК с высокой
летальностью (15-30%), ТГСК позволяет добиться полного излечения (длительной безрецидивной выживаемости) при лейкозах .
При ОЛ 5-летняя общая выживаемость составила 57% при ТГСК от HLА -идентич-ного сиблинга и 49% при неродственной и ауто-ТГСК
Слайд 59
№1
Больной Т. 23 года
Aнамнез: месяц назад начался
острый тонзиллит с Т 39*. После применения антибиотиков боль
в горле уменьшилась , но сохранялся субфебрилитет.
Жалобы на слабость и утомляемость, одышку, сердцебиение, ежедневные носовые кровотечения в течение 2 недель
Объективно: вес = 54 кг . Бледность кожи. Петехии и экхимозы на нижних конечностях. Гиперплазия миндалин. Язвенно-некротические изменения в полости рта. Увеличение периферических лимфатических узлов. ЧСС 94/мин AД 105/60 Печень и селезенка не увеличены.
Слайд 60
ОАК: HB 68 г/л, RBC 2,5*10 12/l, WBC
1,5*10 9/l, PLT 36*10 9/l, бласты 92%, лф 8%
сегм 2% СОЭ 50 мм/час
Миелограмма: бласты 87%, гранулоцитарный росток 6%, эритроидный росток 7%, мегакариоциты 0,001*10 9/l
PAS реакция (+) МР-реакция (-)
Слайд 61
Назвать клинико-гематологические синдромы
Предположительный диагноз
Стадия и вариант заболевания
Тип начала
Исследования
для подтверждения диагноза
Программа химиотерапии
Показана ли ТГСК
Слайд 62
№2
Больная M. 45 лет
Aнамнез : Изменения в
анализах крови были выявлены случайно при проведении профосмотра.
Жалобы на
слабость и утомляемость, сонливость, одышку при физической нагрузке
Объективно: вес= 66 kг . Бледность кожи. Гиперплазия миндалин. Язвенно-некротические изменения в полости рта. Увеличение периферических лимфатических узлов. ЧСС 88/мин AД 130/80 Печень и селезенка не увеличены.
Слайд 63
ОАК: HB 78 г/л, RBC 2,4*10 12/l, WBC
21,7*10 9/l, PLT 86*10 9/l, бласты 12%, лимф 78%
сегм10% СОЭ 64 мм/ час
Миелограмма : бласты 47%, гранулоцитарный росток 3%, эритроидный росток 3%, мегакариоциты 0,003*10 9/l
PAS реакция (-), MP реакция (+)
Слайд 64
№3
Больной C. 25 лет
Aнамнез: Диагноз острого миелобластного
лейкоза был установлен 4 года назад. Год назад на
фоне клинико-гематологической ремиссии программная химиотерапия завершена.
Жалобы на слабость и утомляемость, субфебрилитет, одышку при физической нагрузке
Объективно: вес= 66 kг . Бледность кожи. Гиперплазия миндалин. Язвенно-некротические изменения в полости рта. Увеличение периферических лимфатических узлов. ЧСС 98/мин AД 110/80 Печень и селезенка не увеличены
Слайд 65
FBC: HB 58 g/l, RBC 2,4*10 12/l, WBC
1,7*10 9/l, PLT 46*10 9/l, бласты 32%, лимф 68%
сегм10% СОЭ 45 мм/час
Миелограмма: бласты 57%, гранулоцитарный росток 13%, лимф 17%, эритроидный росток 13%, мегакариоциты 0,02*10 9/l PAS реакция (-), MP реакция (+)
Слайд 66
№4
Больная С., 34 лет
Aнамнез: месяц назад стали появляться
спонтанные кровоизлияния на ногах и туловище, постепенно их количество
увеличилось, началось маточное кровотечение, длящееся 2 недели.
Жалобы на слабость и утомляемость, одышку, сердцебиение
Объективно: вес = 54 кг . Бледность кожи. Петехии и экхимозы на нижних конечностях , по передней поверхности грудной клетки и на верхних конечностях. Гиперплазия миндалин. Лимфатические узлы, печень и селезенка не увеличены ЧСС 104/мин AД 95/60
Слайд 67
FBC: HB 65 g/l, RBC 2,8*10 12/l, WBC
2,7*10 9/l, PLT 16*10 9/l, бласты 82%, лимф 8%
мон10% СОЭ 34 мм/час
Миелограмма: атипичные промиелоциты 47%, гранулоцитарный росток 23%, лимф 17%, эритроидный росток 3%, мегакариоциты 0,01*10 9/l
PAS реакция (-), MP реакция (+)
Цитогенетическое исследование: t (15,17)
Слайд 68
№5
Больной Ч. 35 лет
Aнамнез: Диагноз острого лимфобластного лейкоза
был установлен 2 года назад. Год назад констатирована клинико-гематологическая
ремиссия и произведена аллогенная трансплантация КМ от родственного донора
Жалобы на момент осмотра отсутствуют
Объективно: вес= 66 kг . Кожа обычной окраски. Увеличения периферических лимфатических узлов нет ЧСС 68/мин AД 120/80 Печень и селезенка не увеличены