Слайд 2
Заболеванию органов дыхания у детей способствуют неблагоприятные факторы
внешней среды, например, чрезмерная запыленность воздуха, нахождение в нем
болезнетворных микробов и вредных примесей. Немаловажную роль играет состояние организма ребенка и, в частности, его сопротивляемость, зависящая от многих причин, в первую очередь, от условий жизни.
Органами дыхания являются нос, глотка, гортань, трахея, бронхи и легкие. Нарушение деятельности одного из них ухудшает снабжение организма кислородом и ведет к заболеванию, так как потребность детей в кислороде относительно большая, чем у взрослых.
Слайд 4
Начинается он с кашля, ощущения сухости в горле.
Вначале дети испытывают затруднение при разговоре, затем изменяется голос,
который становится хриплым, грубым или совершенно пропадает. Сухой, мучительный кашель сменяется более влажным, нередко принимая лающий характер из-за распространения воспалительного процесса на область ниже голосовых связок. В большинстве случаев острый ларингит сопровождается повышенной температурой, но иногда она остается нормальной.
При выполнении всех назначений врача заболевание оканчивается благополучно. При остром ларингите особенно важно создать полный покой голосовым связкам (ребенок должен меньше разговаривать), исключить острые, соленые блюда, холодную пищу.
Полезны теплое содовое питье, молоко с медом, горчичники на область груди (исключая сердце), согревающий компресс на шею
Слайд 6
При остром ларингите, а также при острых респираторных
вирусных заболеваниях у детей довольно часто возникает состояние, называемое
ложным крупом (стеноз гортани), вызывающее затруднение дыхания. Ложный круп встречается преимущественно в возрасте от 2 до 7 лет, но может быть и у грудных детей. Чаще всего он возникает на фоне рахита и экссудативного диатеза.
Слайд 7
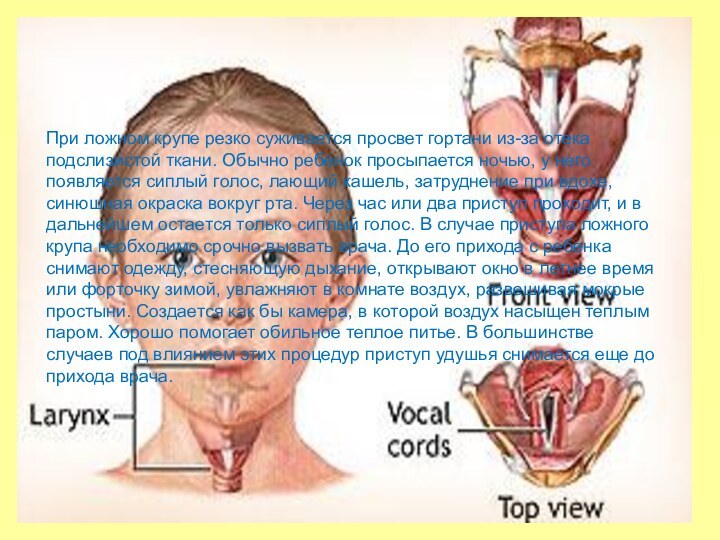
При ложном крупе резко суживается просвет гортани из-за
отека подслизистой ткани. Обычно ребенок просыпается ночью, у него
появляется сиплый голос, лающий кашель, затруднение при вдохе, синюшная окраска вокруг рта. Через час или два приступ проходит, и в дальнейшем остается только сиплый голос. В случае приступа ложного крупа необходимо срочно вызвать врача. До его прихода с ребенка снимают одежду, стесняющую дыхание, открывают окно в летнее время или форточку зимой, увлажняют в комнате воздух, развешивая мокрые простыни. Создается как бы камера, в которой воздух насыщен теплым паром. Хорошо помогает обильное теплое питье. В большинстве случаев под влиянием этих процедур приступ удушья снимается еще до прихода врача.
Слайд 9
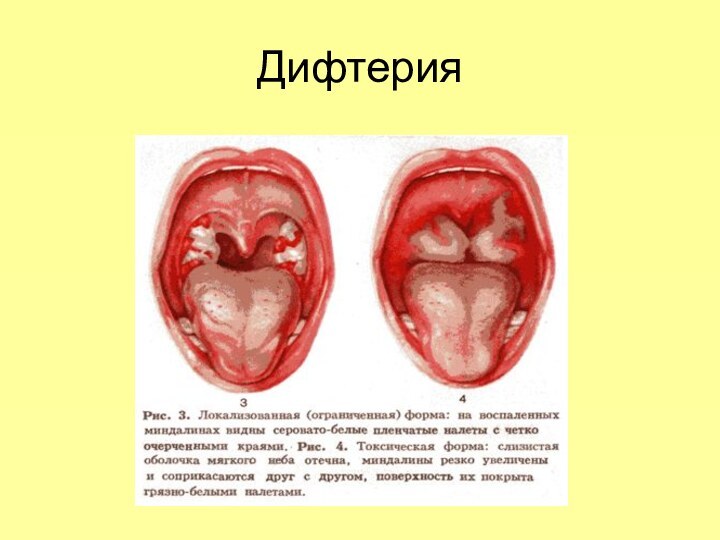
Гораздо более грозную картину представляет дифтерия гортани,
при которой отмечается истинный круп. Протекает он очень тяжело.
При этом заболевании в трахее и гортани образуются дифтерийные пленки, которые препятствуют свободному прохождению воздуха по дыхательным путям. К недостатку кислорода присоединяется интоксикация от яда, который выделяют дифтерийные микробы. У ребенка появляется сиплый голос и резкий кашель. Постепенно голос пропадает, а кашель становится более грубым. Дыхание еще более затрудняется, появляется "шумное дыхание". Ребенок становится беспокойным, задыхается, лицо его синеет.
Слайд 10
В отличие от ложного крупа при истинном крупе
симптомы нарастают медленно.
Для профилактики дифтерии необходимо своевременно делать ребенку
прививки.
В случае подозрения на дифтерию необходимо срочно положить ребенка в больницу, так как, возможно, понадобится оказание ему хирургической помощи. До прихода врача необходимо обеспечить ребенку чистый прохладный воздух, который временно устранит затруднение дыхания, не создавать нервозную обстановку, которая усиливает спазм гортани, и провести те же мероприятия, что и при ложном крупе.
Слайд 11
Бронхиты
1.Острый бронхит
2.Хронический бронхит
Слайд 12
Острый бронхит -- возникает прежде всего у детей
с аденоидами и хроническим тонзиллитом -- воспалением миндалин; встречается
чаще весной и осенью. Появляется насморк, затем кашель. Температура тела незначительно повышена или нормальная. Через 1-2 дня начинает выделяться мокрота. Дети младшего возраста обычно мокроту не откашливают, а заглатывают. Кашель особенно беспокоит ребенка ночью.
Слайд 13
Лечение. Уложить ребенка в постель, поить чаем с

малиной и липовыми цветками, при температуре тела выше 37,9
градусов С назначают жаропонижающие, при подозрении на инфекционные осложнения по показаниям -- антибиотики, сульфаниламиды. Для разжижения мокроты применяют теплое щелочное питье (горячее молоко с маслом и небольшим количеством питьевой соды), в т.ч. щелочные минеральные воды (Боржоми, Джермук), ингаляции с раствором соды, отваром картофеля. Ставят банки, горчичники, делают горячие обертывания на ночь: небольшое количество растительного масла подогревают до температуры приблизительно 40-45 градусов С, пропитывают им марлю, которую обертывают вокруг туловища, стараясь оставить свободным участок левее грудины в районе расположения соска -- в этом месте находится сердце, поверх марли накладывают компрессную бумагу или целлофан, затем вату; сверху закрепляют бинтом, надевают шерстяную рубашку. Обычно при правильной постановке компресса тепло сохраняется всю ночь. Банки, горчичники и обертывания применяют только в случае, если температура тела нормальная. При повышении ее эти процедуры исключают, т.к. они способствуют дальнейшему подъему температуры с соответствующим ухудшением состояния. Прогноз благоприятен, однако у детей, страдающих рахитом, экссудативно-катаральным диатезом заболевание может протекать длительнее, вследствие нарушения проходимости бронхов, с последующим развитием пневмонии и ателектаза (спадения) легких.
Слайд 14
Хронический бронхит -- у детей встречается реже, возникает
на фоне заболеваний носоглотки, сердечно-сосудистой системы (застойные явления в
легких), муковисцидозе (наследственное заболевание, при котором повышается секреция желез, в частности, бронхиальных). Способствуют возникновению заболевания также экссудативно-катаральный диатез, врожденные иммунодефицитные состояния, нарушение функции бронхов, некоторые пороки развития легких. Хронический бронхит может протекать без нарушения проходимости бронхов. В таком случае отмечается кашель, сухие и влажные хрипы.
Слайд 15
Лечение направлено на повышение сопротивляемости организма. С этой

целью выявляют и санируют очаги хронической инфекции (кариес зубов,
аденоиды, тонзиллит, отит и др.). В рацион ребенка должно быть включено больше овощей и фруктов, при иммунодефицитных состояниях повышают иммунитет с помощью пентоксила, дибазола, декариса, витаминотерапии. При обострении по назначению врача применяют антибиотики, сульфаниламиды, супрастин, димедрол. Назначают УВЧ-терапию, другие физиотерапевтические процедуры.
При хроническом бронхите с нарушением проходимости бронхов появляется выраженная одышка, слышная на расстоянии. Обострение длится педелями, иногда развивается пневмония, в некоторых случаях -- бронхиальная астма. Лечение направлено на восстановление проходимости дыхательных путей и усиление сопротивляемости организма. С этой целью применяют отхаркивающие средства, облегчающие отхождение мокроты, (щелочное питье, ингаляции), повышающие иммунитет, витамины, особенно витамин В6 (в утренние часы!).
Профилактика хронического бронхита -- закаливание, полноценное питание, лечение аденоидов, хронического тонзиллита.
Слайд 17
Воспаление легких (пневмония) — тяжелое заболевание дыхательной системы.

Оно чаще всего встречается на первом году жизни и
протекает тем тяжелее, чем младше ребенок, что объясняется особенностями строения органов дыхания у детей. Нередко пневмония возникает как осложнение острых респираторных или инфекционных заболеваний. При появлении даже незначительного насморка в дыхательных путях скапливается слизь, в которой хорошо развиваются различные микроорганизмы, попадая вместе со слизью в легкие. Кроме того, скопления слизи в носовых ходах затрудняют носовое дыхание, и ребенок вынужден дышать ртом, в результате чего в легкие попадает недостаточно согретый и очищенный воздух. Воспаление легких начинается, как правило, повышением температуры, отрывистым кашлем, появлением затрудненного дыхания. При плаче и крике кожа вокруг рта приобретает синеватый оттенок. Ребенок становится вялым, начинает плохо сосать. У грудных детей наряду с легочным явлением нередко нарушаются функции органов пищеварения: появляется понос, срыгивание, рвота. При высокой температуре иногда возникают судороги, отмечается раздувание крыльев носа, стонущее дыхание. У детей истощенных, больных рахитом и у недоношенных заболевание может протекать и без повышения температуры, но при этом носит очень тяжелый характер. У старших детей в воспалительный процесс вовлекается, как правило, большой участок легкого, причем заболевание начинается внезапно среди полного здоровья..
Слайд 18
Повышается температура до 39-40° С, возникают головная боль,

сухой кашель, колющие боли в носу, иногда в животе.
Температура держится на высоких цифрах несколько дней, после чего резко снижается, и ребенок начинает поправляться. Особенно опасно воспаление легких для детей первых месяцев жизни.
Исключительное значение в лечении пневмонии имеют правильный уход, режим, питание. Помещение, в котором находиться больной ребенок, необходимо проветривать каждые 1,5-2 ч. Температура в комнате не должна превышать 18-20° С. Ни в коем случае нельзя туго пеленать малыша, трясти, качать его, сильно прижимать к груди, так как дыхание при пневмонии и без того затруднено.
При воспалении легких в питание грудного ребенка в большом количестве включают фруктовые соки, богатые витаминами, а более старших детей — свежие фрукты. Если дети отказываются от еды, особенно при высокой температуре, насильно кормить их не нужно, чтобы не вызвать рвоты. В этом случае лучше дать малышу больше жидкости (соки, чай).
Слайд 19
Частые простудные заболевания, бронхиты и пневмонии могут привести
к хроническому воспалению легких, которое поддается лечению значительно труднее.
Иногда в зависимости от индивидуальных особенностей организма, а также при поздно начатом лечении хроническая пневмония развивается и после одного острого воспаления легких.
Слайд 21
Это хроническое заболевание, основным проявлением которого являются приступы
удушья, обусловленные нарушением проходимости бронхов из-за их спазма, отека
слизистой оболочки и повышенного образования слизи.
У детей, особенно раннего возраста, основное значение имеет отек слизистой оболочки бронхов и повышенная секреция бронхиальных желез, что обусловливает особенности течения болезни. Приступу удушья обычно предшествуют симптомы-предвестники: дети становятся вялыми, или, наоборот, возбужденными, раздражительными, капризными, отказываются от еды, кожа бледнеет, глаза приобретают блеск, зрачки расширяются, в горле першит, появляется чиханье, выделения из носа водянистого характера, покашливание, хрипы (сухие), но дыхание при этом остается свободным, не затрудненным. Это состояние продолжается от 10-30 мин до нескольких часов или даже 1-2 суток. Бывает, что оно проходит (симптомы сглаживаются), но чаще перерастает в пароксизм удушья. Дети становятся беспокойными, дыхание учащается, затруднено, преимущественно выдох. Выражено втяжение при вдохе уступчивых мест грудной клетки (между ребрами). Может повышаться температура тела. Выслушиваются множественные хрипы.
Слайд 22
У детей старшего возраста несколько иная картина. Отек
слизистой бронхов и повышенная секреция бронхиальных желез менее выражены
вследствие особенностей дыхательных путей, и поэтому выход из тяжелого болезненного состояния происходит быстрее, чем у детей младшего возраста. Во время приступа ребенок отказывается от еды и питья, сильно худеет, потеет, появляются круги под глазами. Постепенно дыхание становится более свободным, при кашле выделяется густая, вязкая, беловатого цвета мокрота. Улучшается также состояние, но больной в течение нескольких дней остается вялым, жалуется на общую слабость, головную боль, кашель с трудноотделяемой мокротой.