Слайд 2
БА- хроническое воспалительное заболевание дыхательных путей, которое проявляется:
-
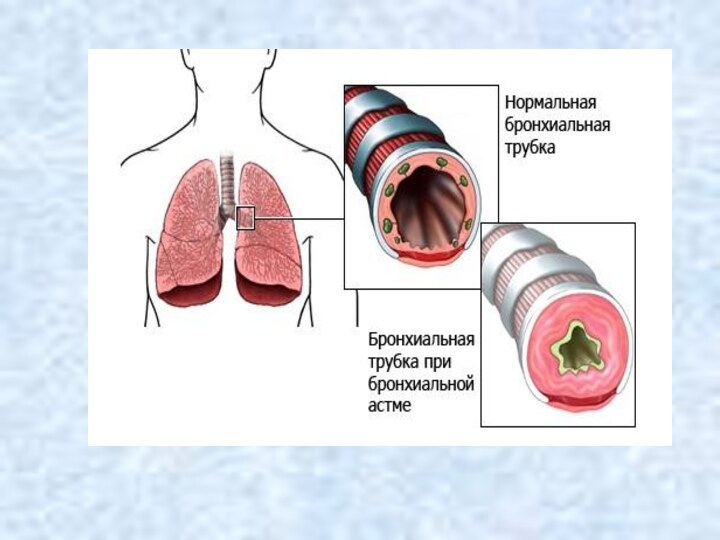
обратимой обструкцией дыхательных путей, вследствие бронхоспазма, отека слизистой бронхов,
гиперсекреции слизи;
- эпизодами кашля, свистящих хрипов, одышки, чувства стеснения в груди, связанными с воздействием специфических и неспецифических триггеров;
- гиперреактивностью дыхательных путей
Слайд 3
ЭТИОЛОГИЯ БА – аллергены
(специфические триггеры)
I. АЭРОАЛЛЕРГЕНЫ ЖИЛИЩ
1. Бытовые - домашняя пыль, клещи
дом. пыли: Dermatophagoideus
pteronissinum и D. farinae,
перо подушки, библиотечная пыль;
2. Эпидермальные (шерсть, пух,
перхоть, экскременты, слюна живот-
ных, тараканы);
3. Грибковые: плесневые грибы (Al-
ternaria, Aspergillus, Cladosporium,
Penicillium) и дрожжевые грибы рода
Candida.
Слайд 4
ЭТИОЛОГИЯ БА – аллергены
(специфические триггеры)
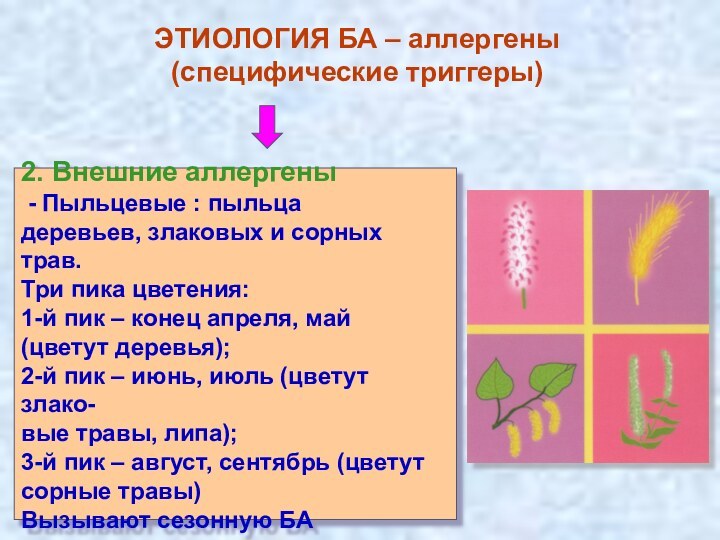
2. Внешние аллергены
- Пыльцевые : пыльца
деревьев, злаковых и сорных трав.
Три пика
цветения:
1-й пик – конец апреля, май
(цветут деревья);
2-й пик – июнь, июль (цветут злако-
вые травы, липа);
3-й пик – август, сентябрь (цветут
сорные травы)
Вызывают сезонную БА
Слайд 5
ЭТИОЛОГИЯ БА – аллергены
(специфические триггеры)
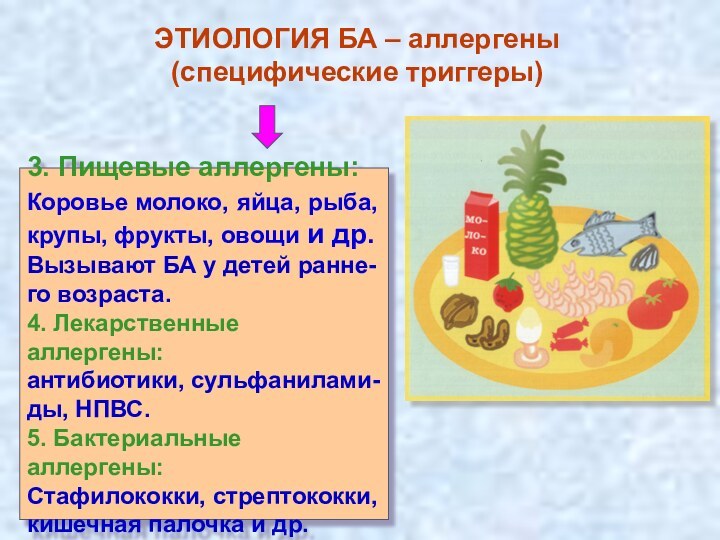
3. Пищевые аллергены:
Коровье молоко, яйца, рыба,
крупы, фрукты, овощи и др.
Вызывают БА
у детей ранне-
го возраста.
4. Лекарственные аллергены:
антибиотики, сульфанилами-
ды, НПВС.
5. Бактериальные аллергены:
Стафилококки, стрептококки,
кишечная палочка и др.
Слайд 6
НЕСПЕЦИФИЧЕСКИЕ ТРИГГЕРЫ БА
- неаллергенные факторы, вызывающие обострение
Острая респираторная
вирусная инфекция
2. Синуситы
3. Физическая нагрузка
4. Психоэмоциональная нагрузка
5. Изменение метеоситуации
6.
Загрязнения атмосферного воздуха
7. Табачный дым
8. Краска, резко пахнущие вещества
9. Пищевые добавки
10. Паразитарные инфекции
Слайд 7
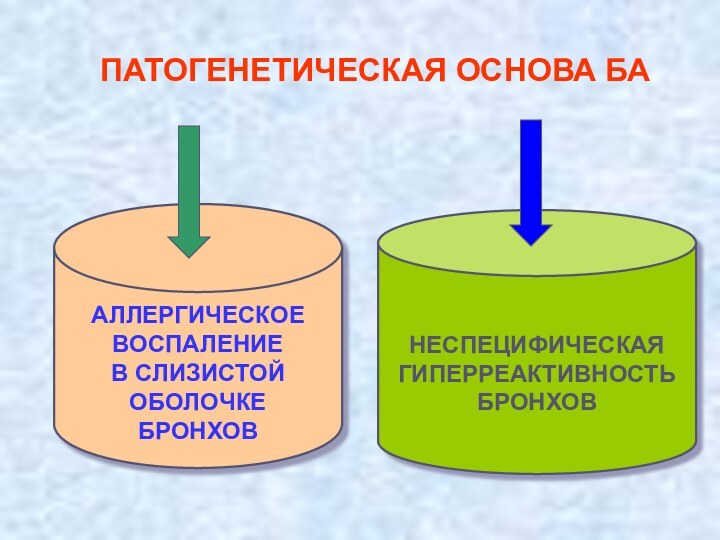
ПАТОГЕНЕТИЧЕСКАЯ ОСНОВА БА
АЛЛЕРГИЧЕСКОЕ
ВОСПАЛЕНИЕ
В СЛИЗИСТОЙ
ОБОЛОЧКЕ
БРОНХОВ
НЕСПЕЦИФИЧЕСКАЯ
ГИПЕРРЕАКТИВНОСТЬ
БРОНХОВ
Слайд 9
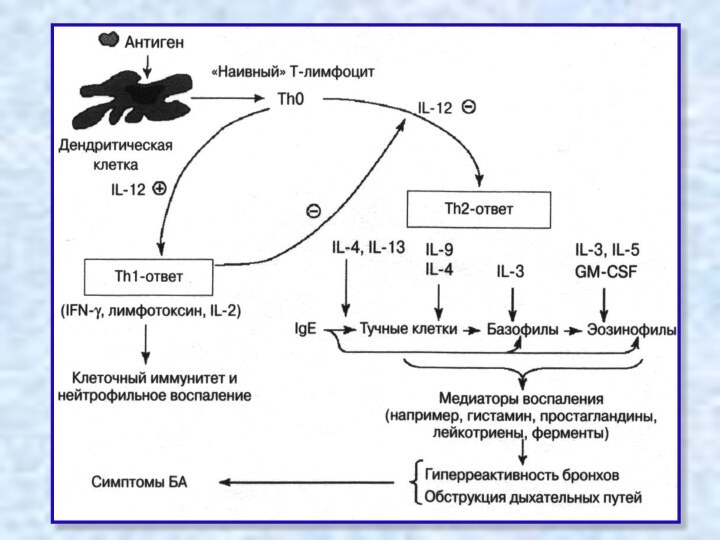
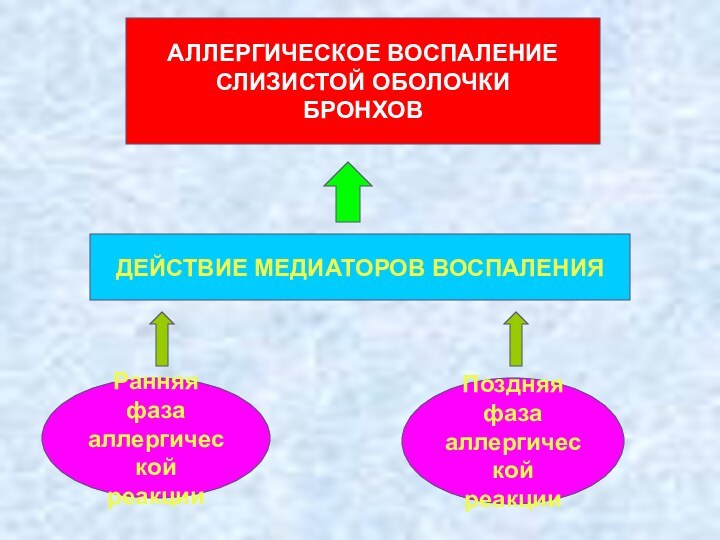
АЛЛЕРГИЧЕСКОЕ ВОСПАЛЕНИЕ
СЛИЗИСТОЙ ОБОЛОЧКИ
БРОНХОВ
ДЕЙСТВИЕ МЕДИАТОРОВ ВОСПАЛЕНИЯ
Ранняя фаза
аллергической
реакции
Поздняя фаза
аллергической
реакции
Слайд 10
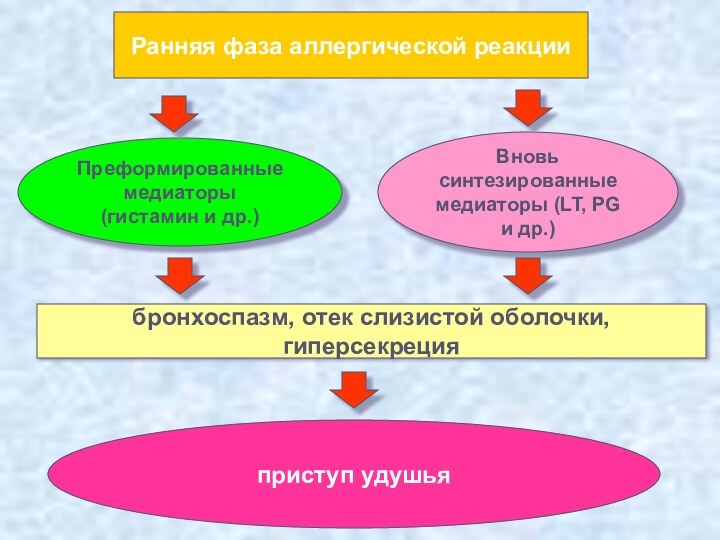
Ранняя фаза аллергической реакции
Преформированные
медиаторы (гистамин и др.)
Вновь
синтезированные
медиаторы (LT, PG и др.)
бронхоспазм, отек слизистой оболочки,
гиперсекреция
приступ удушья
Слайд 12
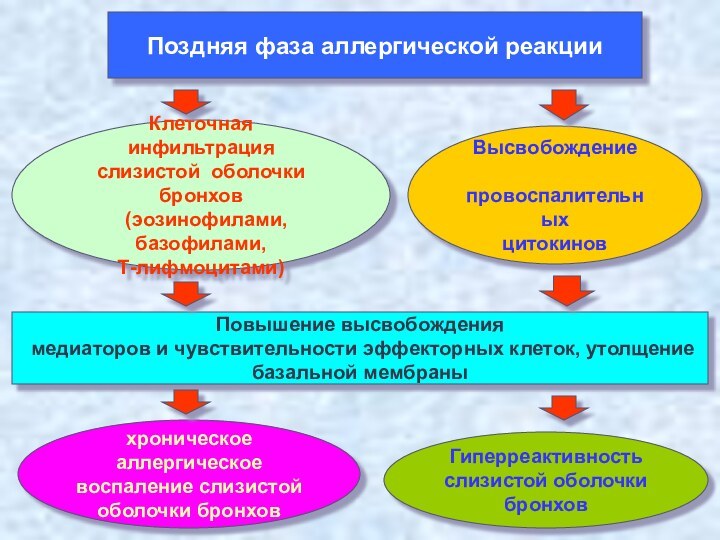
Поздняя фаза аллергической реакции
Клеточная инфильтрация
слизистой оболочки бронхов
(эозинофилами,
базофилами,
Т-лифмоцитами)
Высвобождение
провоспалительных
цитокинов
Повышение высвобождения
медиаторов и чувствительности эффекторных клеток, утолщение
базальной
мембраны
хроническое аллергическое
воспаление слизистой
оболочки бронхов
Гиперреактивность
слизистой оболочки бронхов
Слайд 13
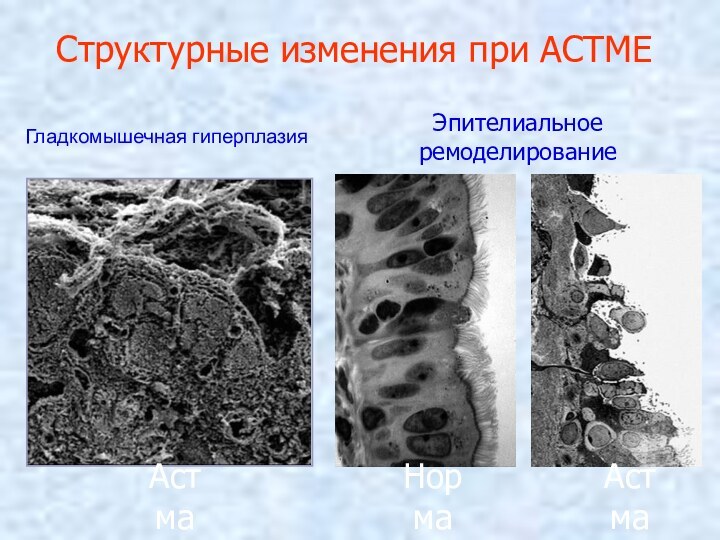
Гладкомышечная гиперплазия
Астма
Норма
Астма
Эпителиальное ремоделирование
Структурные изменения при АСТМЕ
Слайд 14
Аллергическое воспаление –
патогенетическая основа развития БА
Основной
метод лечения БА –
противовоспалительная терапия
Слайд 15
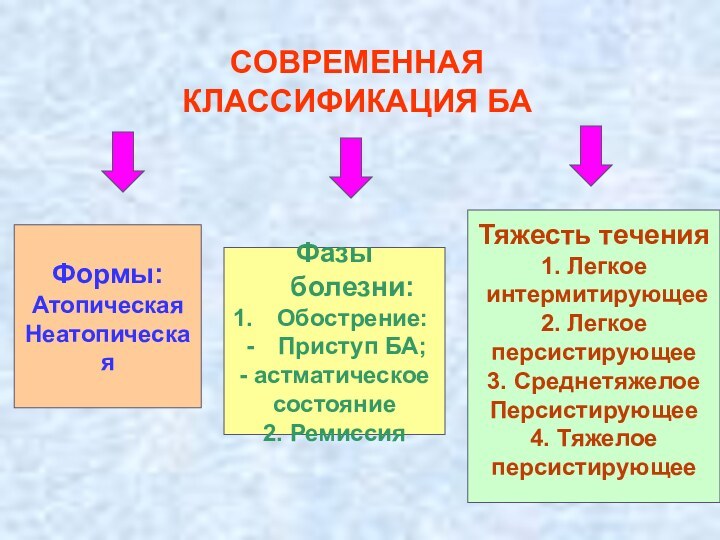
СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ БА
Формы:
Атопическая
Неатопическая
Фазы болезни:
Обострение:
Приступ БА;
- астматическое
состояние
2. Ремиссия
Тяжесть
течения
1. Легкое
интермитирующее
2. Легкое
персистирующее
3. Среднетяжелое
Персистирующее
4. Тяжелое
персистирующее
Слайд 17
СИМПТОМЫ АТОПИЧЕСКОЙ БА (90%)
После контакта с аллергеном (через
20-30 мин) появляются предвестники: ринорея, чиханье, кашель, зуд в
глотке и др.
Приступ БА: затрудненное дыхание или удушье, одышка экспираторного характера, чувство сдавления в груди, тахипноэ, дистанционные свистящие хрипы, вынужденное положение с фиксацией верхнего плечевого пояса, кашель приступообразный с вязкой стекловидной мокротой, участие вспомогательной мускулатуры в акте дыхания. Цианоз носогубного треугольника. В легких жесткое дыхание, сухие свистящие, жужжащие и крупнопузырчатые влажные хрипы. Перкуторно - коробочный звук.
Приступ длится от 30-40 мин до нескольких час. Купируется спонтанно или после приема бронхолитиков
Слайд 18
ОСОБЕННОСТИ ТЕЧЕНИЯ БА В ЗАВИСИМОСТИ ОТ ВИДА СЕНСИБИЛИЗАЦИИ
БЫТОВАЯ
СЕНСИБИЛИЗАЦИЯ
Круглогодичные обострения
Ухудшение в ночное время в домашней обстановке
Улучшение
при смене места жительства
Улучшение при создании гипоаллергенного быта в доме
ЭПИДЕРМАЛЬНАЯ СЕНСИБИЛИЗАЦИЯ
Ухудшение состояния после посещения цирка, зоопарка, игры с домашними животными
ГРИБКОВАЯ СЕНСИБИЛИЗАЦИЯ
Ухудшение во влажное время года, в сырых помещениях
Плохая переносимость продуктов, содержащих грибы
Реакция на антибиотики пенициллины и цефалоспорины
Слайд 19
ОСОБЕННОСТИ БА У ДЕТЕЙ РАННЕГО ВОЗРАСТА
В силу анатомо-физиологических
особенностей детского возраста (узость просвета бронхов, обильное кровоснабже-ние) приступ
БА сопровождается выраженным отеком и ги-персекрецией с преобладанием экссудативного компонента над бронхоспазмом.
Одышка смешанного характера с затрудненным выдохом.
В легких обилие влажных хрипов (влажная астма)
Начальные проявления БА часто протекают на фоне ОРВИ в виде бронхообструктивного синдрома
Дети грудного возраста, имеющие 3 и более эпизода свистящих хрипов, связанных с воздействием триггеров, расцениваются как больные БА.
Слайд 20
СИМПТОМЫ НЕАТОПИЧЕСКОЙ БА
Появлению приступа предшествуют очаги хронической инфекции
чаще в носоглотке. Развивается у детей > 6 лет.
Приступу
БА начинается с обострения очага хронической инфекции: повышается температура, симптомы интоксикации. В патогенезе преобладает отек и гиперсекреция, поэтому приступ носит затяжной характер, в легких выслушиваются влажные хрипы, плохой эффект от бронхолитической терапии.
Наследственность по АЗ не отягощена, общий IgE в норме, кожные тесты положительные с инфекционными аллергенами
Слайд 21
ТЯЖЕСТЬ ТЕЧЕНИЯ БА
ЛЕГКАЯ
ИНТЕРМИТИРУЮЩАЯ БА
ЛЕГКАЯ
ПЕРСИСТИРУЮЩАЯ БА
Симптомы возникают реже 1 раза в
неделю;
Короткие обострения;
Ночные симптомы реже 2 раз в месяц;
ОФВ1 или ПСВ > 80% от нормы;
Вариабельность показателей ОФВ1 или ПСВ < 20%
Симптомы возникают чаще 1 раз в неделю, но реже 1 раза в день;
Обострения могут влиять на физическую активность и сон;
Ночные симптомы чаще 2 раз в месяц;
ОФВ1 или ПСВ > 80% от нормы;
Вариабельность показателей ОФВ1 или ПСВ < 20%
Слайд 22
ТЯЖЕСТЬ ТЕЧЕНИЯ БА
СРЕДНЕТЯЖЕЛАЯ ПЕРСИСТИРУЮЩАЯ БА
ТЯЖЕЛАЯ
ПЕРСИСТИРУЮЩАЯ БА
Симптомы возникают ежедневно;
Обострения могут влиять на физическую активность
и сон;
Ночные симптомы чаще 1 раза в неделю;
Ежедневный прием ингаля-ционных β2-агонистов короткого действия;
ОФВ1 или ПСВ от 60% до 80% от нормы;
Вариабельность показателей ОФВ1 или ПСВ > 20%
Симптомы возникают ежедневно;
Частые обострения;
Частые ночные симптомы;
Ограничение физической активности из-за симптомов астмы;
ОФВ1 или ПСВ < 60% от нормы;
Вариабельность показателей ОФВ1 или ПСВ > 30%
Слайд 23
АСТМАТИЧЕСКОЕ СОСТОЯНИЕ –
максимально выраженный, тяжелый приступ БА, не
купирующийся > 6-8 ч.
ПРИЧИНЫ СТАТУСА: передозировка β2-агонистов короткого действия,
массивный контакт с аллергеном, наслоение ОРЗ, воздействие ирритантов
I стадия статуса (компенсированная)
Тяжелый, затяжной приступ с выраженными признаками ДН;
Неэффективность бронхолитиков
Нарушение дренажной функции легких
II стадия статуса (субкомпенсированная)
Тотальная обструкция бронхов
Выраженная одышка, дистанционные хрипы
Зона немого легкого
III стадия (декомпенсированная)
Аритмичное дыхание, брадипноэ
Немое легкое, исчезновение дыхательных шумов
Признаки сердечной недостаточности
Потеря сознания
Слайд 24
ДИАГНОСТИКА БРОНХИАЛЬНОЙ АСТМЫ
1. Сбор аллергологического анамнеза (отягощенный семейный
анамнез по АЗ, наличие у ребенка АД, АР)
2. Клиника
- наличие следующих симптомов:
кашель, усиливающийся преимущественно в ночное время;
рецидивирующие свистящие хрипы;
повторные эпизоды свистящего дыхания;
рецидивирующее чувство стеснения в грудной клетке;
Появление или усиление симптомов:
в ночное время;
при воздействии специфических (аллергенов) или неспецифических триггеров.
Слайд 25
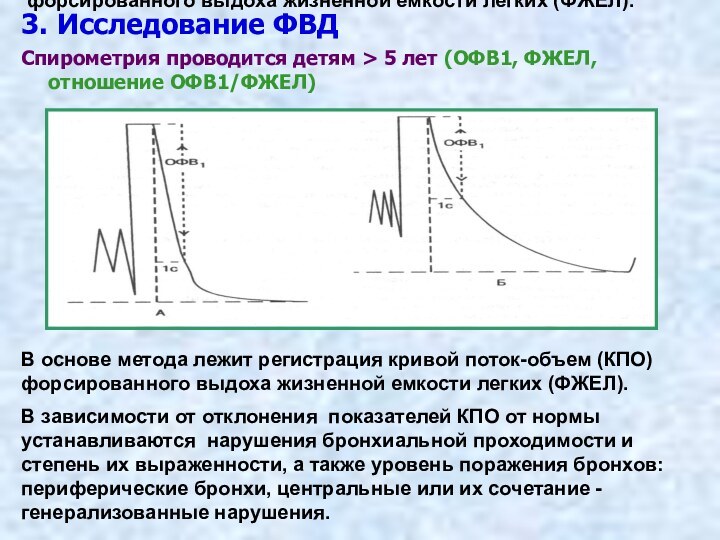
В основе метода лежит регистрация кривой поток-объем (КПО)
форсированного выдоха жизненной емкости легких (ФЖЕЛ).
3. Исследование ФВД
Спирометрия проводится
детям > 5 лет (ОФВ1, ФЖЕЛ, отношение ОФВ1/ФЖЕЛ)
В основе метода лежит регистрация кривой поток-объем (КПО) форсированного выдоха жизненной емкости легких (ФЖЕЛ).
В зависимости от отклонения показателей КПО от нормы устанавливаются нарушения бронхиальной проходимости и степень их выраженности, а также уровень поражения бронхов: периферические бронхи, центральные или их сочетание - генерализованные нарушения.
Слайд 26
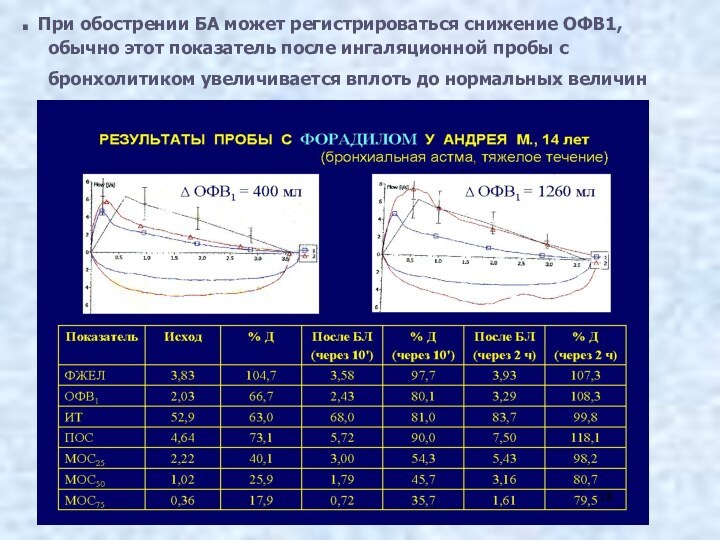
. При обострении БА может регистрироваться снижение ОФВ1,
обычно этот показатель после ингаляционной пробы с бронхолитиком увеличивается
вплоть до нормальных величин
Слайд 27
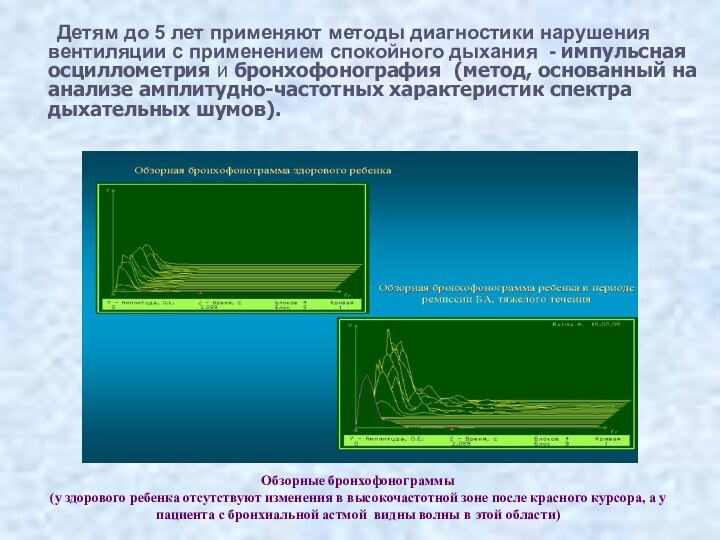
Детям до 5 лет применяют методы диагностики нарушения
вентиляции с применением спокойного дыхания - импульсная осциллометрия и
бронхофонография (метод, основанный на анализе амплитудно-частотных характеристик спектра дыхательных шумов).
Обзорные бронхофонограммы
(у здорового ребенка отсутствуют изменения в высокочастотной зоне после красного курсора, а у пациента с бронхиальной астмой видны волны в этой области)
Слайд 28
Пикфлоуриметрия. Проводится для ежедневного мониторинга течения БА. Измеряется
ПСВ утром (наиболее низкие значения) и перед сном (более
высокие значения). В норме дневной разброс показателей составляет не более 20%.
Слайд 29
4. Оценка аллергологического статуса
Кожное тестирование с аллергенами: скарификационные
пробы (в периоде ремиссии);
Определение общего и специфических IgE
По показаниям
– провокационные тесты (назальный, ингаляционный).
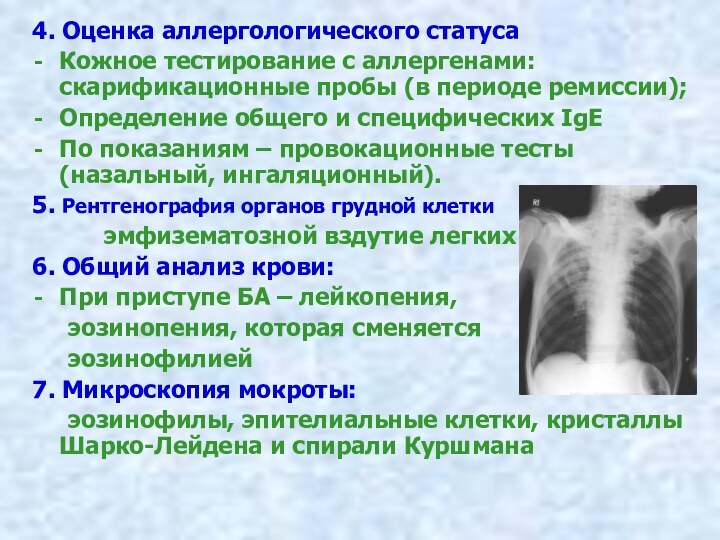
5. Рентгенография органов грудной клетки
эмфизематозной вздутие легких
6. Общий анализ крови:
При приступе БА – лейкопения,
эозинопения, которая сменяется
эозинофилией
7. Микроскопия мокроты:
эозинофилы, эпителиальные клетки, кристаллы Шарко-Лейдена и спирали Куршмана
Слайд 30
ПРИНЦИПЫ ТЕРАПИИ БРОНХИАЛЬНОЙ АСТМЫ
предупреждение контакта с
аллергеном
фармакотерапия
специфическая иммунотерапия
обучение пациента
(астма школа)
Слайд 31
Элиминация аллергена
Контроль за окружающей средой
При
бытовой сенсибилизации
Ежедневная влажная уборка в отсутствии ребенка
Ковры, ковролин заменить
на линолеум, паркет
Синтетическая подушка со сменой 1 раз в год
В комнате ребенка – очиститель воздуха (Овион-С)
Смена постельного белья не реже 2-х раз в неделю, использование гипоаллергенного белья
Заменить мягкую мебель на кожаную
Мягкие игрушки нужно стирать в горя чей воде или периодически замораживать
В комнате ребенка не должно быть телевизора и компьютера
Слайд 32
Элиминация аллергена
Контроль за окружающей средой
При
грибковой сенсибилизации
Проживание в сухом помещении. Не допускать высокой влажности
в квартире в течение всего года
Устранить очаги плесени в жилище
Уборка ванны с растворами, предупреждающими рост плесневых грибов 1 раз в месяц
На кухне должна быть вытяжка над плитой (удаляет пар)
Сушка одыжды вне жилых помещениях
В квартире не должно быть комнатных растений
Слайд 33
Элиминация аллергена
Эпидермальная сенсибилизация
Полное удаление животных
из дома
Замена ковров, ковролина на линолиум, паркет, тщательная уборка
жилища (так как концентрация аллергена сохраняется долго после удаления)
Борьба с тараканами
Не посещать цирк, зоопарк, избегать контакта с домашними животными
Пищевая сенсибилизация (дети 1-го года)
Естественное вскармливание.
Гипоаллергенная диета матери
Исключить из питания высокосенсибилизирующие продукты
Слайд 34
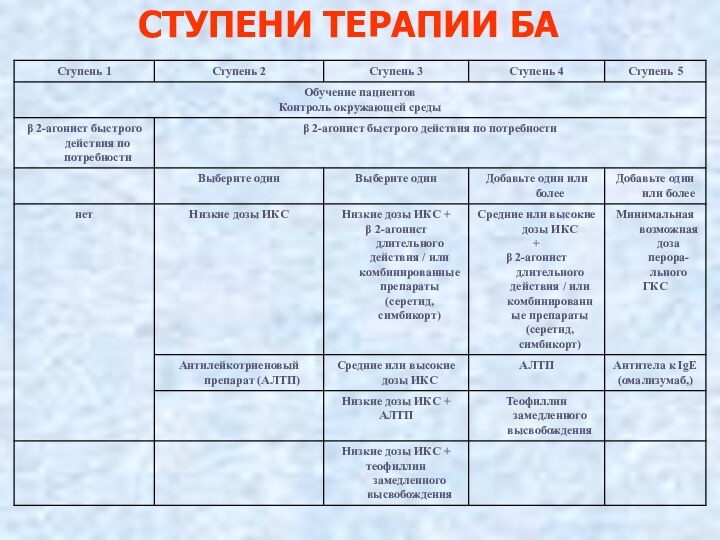
2 ВИДА ФАРМАКОТЕРАПИИ БА
БАЗИСНАЯ ИЛИ КОНТРОЛИРУЮЩАЯ –противовоспалительная
терапия, применяемая для полного контроля симптомов БА в периоде
ремиссии постоянно (ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ)
СИМПТОМАТИЧЕСКАЯ ИЛИ НЕОТЛОЖНАЯ ТЕРАПИЯ – применяемая для купирования приступа БА
Слайд 35
Базисная терапия БА
Топические кортикостероиды:
– беклометазон (альдецин, бекотид,
беклозон легкое дыхание, беклозон эко, беклофорте) 2-4 раза в
сутки;
- будесонид (бенакорт, пульмикорт);
флутиказон (фликсотид).
мометанозона фуроат (асманекс) – с 12 лет
Обладают мощной противовоспалительной активно-стью. Назначаются до полного контроля симптомов.
Антилейкотриеновые препараты – сингуляр (4 мг на ночь с 2-5 лет, 5 мг – с 6 лет), аколат (с 12 лет по 20 мг/2 раза). Назначают самостоятельно и как дополнительную терапию вместе с ИКС.
Кромоны: интал, кромогексал, тайлед. Слабая противовоспалительная активностью. Показаны только при легкой БА у детей. Назначаются 3-4 раза в день.
Слайд 36
Базисная терапия БА
β2-агонисты пролонгированного действия – салметерол (серевент),
формотерол (форадил). Приме-няются при недостаточном контроле БА на фоне
ИКС. Вызывают длительную бронходилятацию на 12 ч.
Пролонгированные теофиллины – теопэк, теостат, теодур. Однократный прием перед сном в дозе 15 мг/кг предотвращает ночные симптомы. Применяются для усиления терапии в месте с ИКС или кромонами.
Комбинированные препараты – ИКС + пролонгиро-ванный β2-агонист – серетид, тевакомб (флютиказон 100-250-500 мкг+сальметерол-50 мкг) 2 раза в день и симбикорт (бутесонид 80-160 мкг+формотерол – 4,5 мкг). Симбикорт имеет режим гибкого дизирования: количество ингаляций/сут - от 1 до 8.
Слайд 39
Неотложная терапия БА
Для снятия остро возникших нарушений используют:
β2-агонисты
короткого действия сальбутамол, (вентолин, саламол эко легкое дыхание и
др.), фенотерол (беротек)
Антихолинергические препараты (атровент)
Комбинированные препараты (β2-агонист короткого действия и антихолинергический препарат) – беродуал
Ингаляционные КС – пульмикорт через небулайзер
Системные кортикостероиды – преднизолон
Теофиллины короткого действия (эуфиллин)
Слайд 40
Легкий и среднетяжелый приступ БА (ОФВ1, ПСВ
> 60%)
Ингаляции β2-агонистов короткого действия (сальбутамол, фенотерол - беротек)
через ДАИ или небулайзер. Оценить эффект через 20 мин. Эффект хороший: наблюдать в течение часа; β2-агонисты каждые 4-6 часов в течение 24-48 ч. Эффект плохой: повторить ингаляции β2-агонистов каждые 20 мин в течение часа; ИКС через небулайзер – пульмикорт по 0,25-0,5 мг 2 р/сут; системные кортикостероиды – преднизолон 1-1,5 мг/кг.
Слайд 41
Тяжелый приступ БА (ОФВ1, ПСВ < 60%)
Ингаляционные β2-агонисты
короткого действия (сальбутамол, беротек) в сочетании с холинолитиками (атровент)
или беродуал каждые 20 мин в течении часа
Отсутствие улучшения: ингаляции КС - пульмикорт через небулайзер 2 раза/сут; парантерально или внутрь преднизолон 1-2 мг/кг 3-5 дней; оксигенотерапия
Эффект хороший: продолжить лечение β2-агонистами каждые 6-8 часов в течение 48-72 час и ингаляции пульмикорта.
Эффект плохой: продолжить ингаляционные β2-агонисты короткого действия + холинолитики (атровент) или беродуал каждый час; системные кортикостероиды – парентерально или внутрь преднизолон 1-2 мг/кг;
- метилксантины (эуфиллин) внутривенно 4-5 мг/кг в течение 20-30 минут, затем в дозе 0,6-1 мг/кг/ч каждые 4-5 час, не более 10-15 мкг/мл в сутки.
Эффект плохой: перевод в отделение ИТ
Слайд 42
ПРОФИЛАКТИКА БА
ПЕРВИЧНАЯ ПРОФИЛАКТИКА
Направлена на предотвращение возникновения заболевания у
лиц из групп высокого риска
- Антенатальная профилактика
Поощрение грудного вскармливания,
его преимущества включают защитный эффект отно-сительно возникновения свистящих хрипов
Отказ родителей от курения
Неспецифическая профилактика ОРВИ
Уменьшение аллергенной нагрузки в жилище
Слайд 43
ПРОФИЛАКТИКА БА
ВТОРИЧНАЯ ПРОФИЛАКТИКА
Ориентированы на детей с
сенсибилизацией но без симптомов БА (дети с АД, АР
и повышенным уровнем общего IgE в сочетании с выявлением спец. IgE к белкам коровьего молока/куриного яйца, аэроаллергенам). У ребенка с АД или АР риск развития БА возрастает до 70%.
Превентивная терапия цитиризином (ЕТАС, X) в дозе 0,25 мг/кг сут в течение 18 мес детям с кожными проявлениями аллергии, с бытовой или пыльцевой сенсибилизацией снижает частоту бронхообструкции с 40 до 20%.
Доказана протективная роль специфический иммунотерапии
Своевременное лечение атопического дерматита, как 1-й стадии атопического марша.