Слайд 2
Сыпь на коже у детей может быть проявлением
более чем ста различных заболеваний.
Для начала хочется остановить
ваше внимание на элементах сыпи.
Выделяют первичные и вторичные морфологические элементы сыпи.
Слайд 3
Первичные морфологические элементы сыпи
Развиваются как следствие патологического
процесса; они обычно появляются на неизмененной коже и слизистых
оболочках.
Пятно (макула) представляет собой участок кожи с измененной окраской, но по консистенции и рельефу поверхности очаг поражения не отличается от окружающей нормальной кожи. Различают сосудистые, геморрагические и пигментные пятна.
Слайд 4
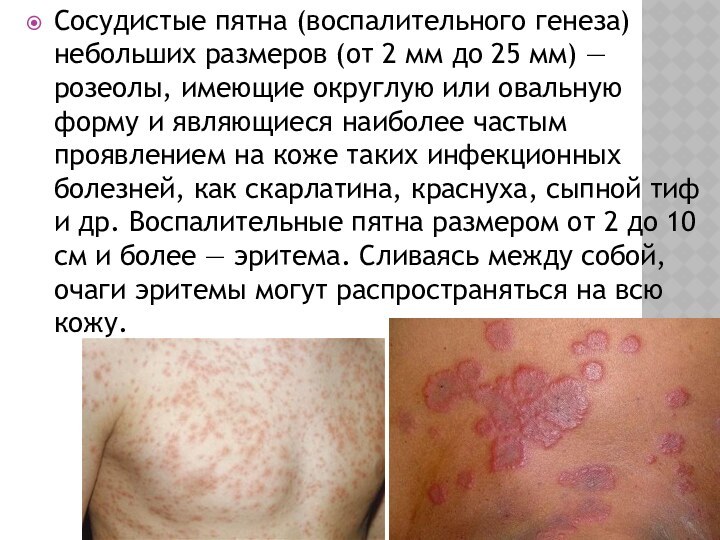
Сосудистые пятна (воспалительного генеза)небольших размеров (от 2 мм
до 25 мм) — розеолы, имеющие округлую или овальную
форму и являющиеся наиболее частым проявлением на коже таких инфекционных болезней, как скарлатина, краснуха, сыпной тиф и др. Воспалительные пятна размером от 2 до 10 см и более — эритема. Сливаясь между собой, очаги эритемы могут распространяться на всю кожу.
Слайд 5
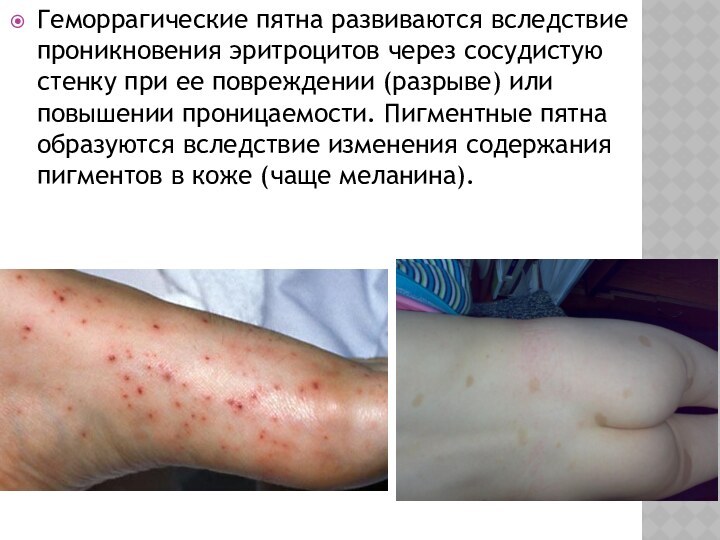
Геморрагические пятна развиваются вследствие проникновения эритроцитов через сосудистую
стенку при ее повреждении (разрыве) или повышении проницаемости. Пигментные
пятна образуются вследствие изменения содержания пигментов в коже (чаще меланина).
Слайд 6
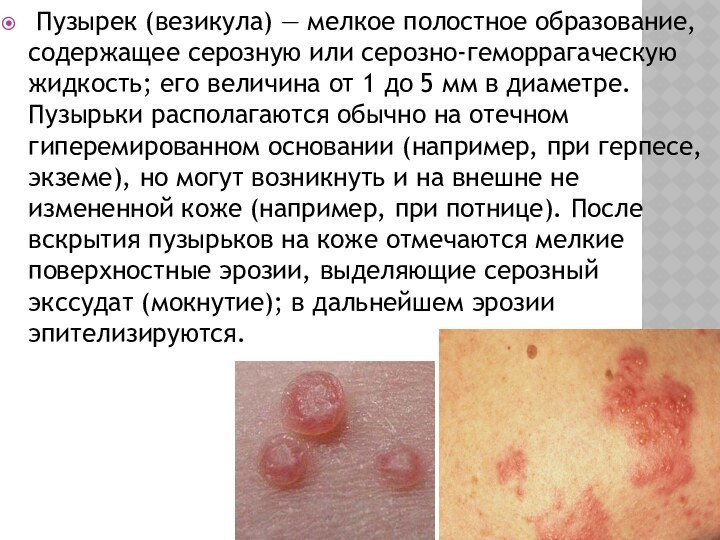
Пузырек (везикула) — мелкое полостное образование, содержащее
серозную или серозно-геморрагаческую жидкость; его величина от 1 до
5 мм в диаметре. Пузырьки располагаются обычно на отечном гиперемированном основании (например, при герпесе, экземе), но могут возникнуть и на внешне не измененной коже (например, при потнице). После вскрытия пузырьков на коже отмечаются мелкие поверхностные эрозии, выделяющие серозный экссудат (мокнутие); в дальнейшем эрозии эпителизируются.
Слайд 7
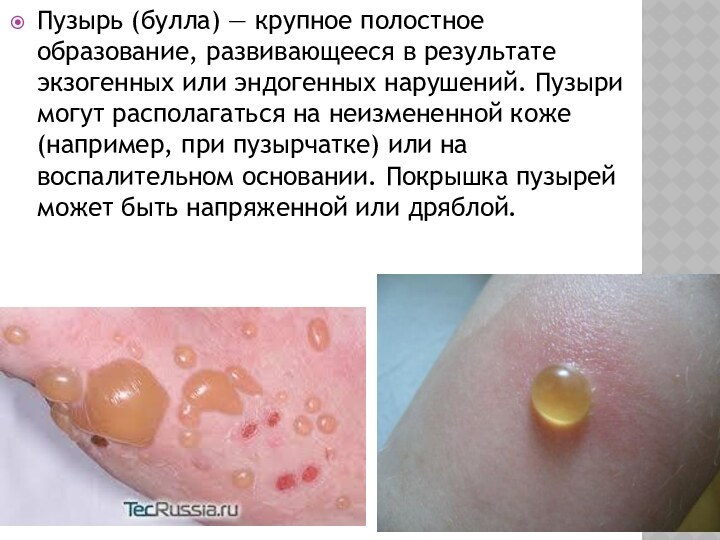
Пузырь (булла) — крупное полостное образование, развивающееся в
результате экзогенных или эндогенных нарушений. Пузыри могут располагаться на
неизмененной коже (например, при пузырчатке) или на воспалительном основании. Покрышка пузырей может быть напряженной или дряблой.
Слайд 8
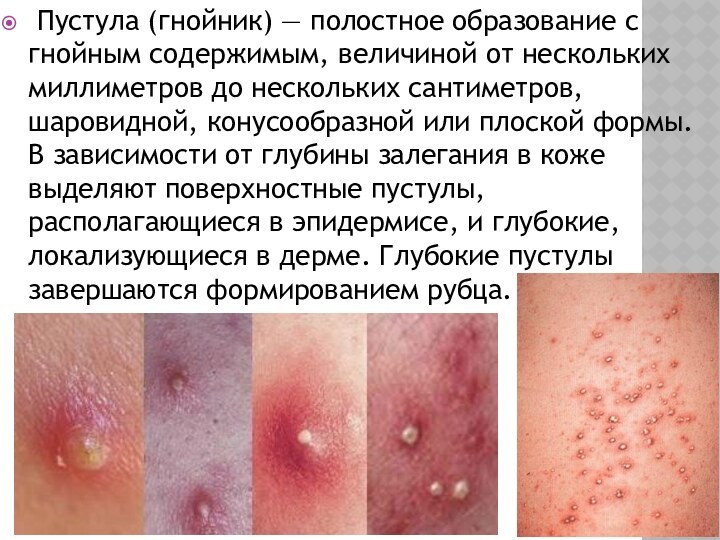
Пустула (гнойник) — полостное образование с гнойным
содержимым, величиной от нескольких миллиметров до нескольких сантиметров, шаровидной,
конусообразной или плоской формы. В зависимости от глубины залегания в коже выделяют поверхностные пустулы, располагающиеся в эпидермисе, и глубокие, локализующиеся в дерме. Глубокие пустулы завершаются формированием рубца.
Слайд 9
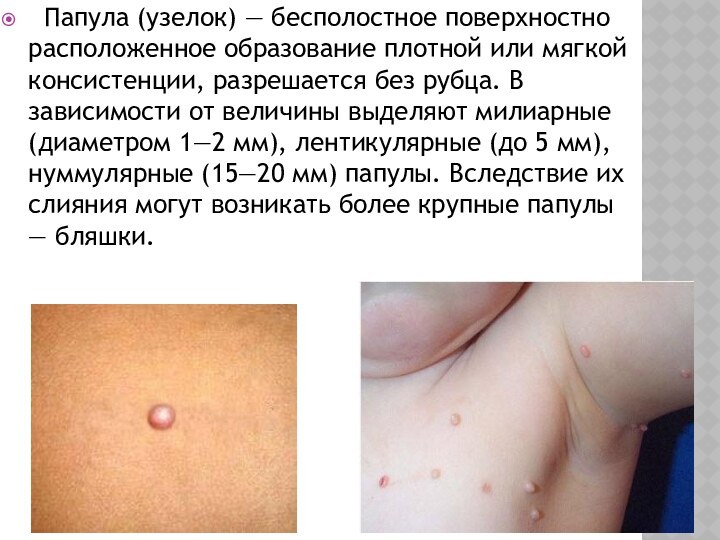
Папула (узелок) — бесполостное поверхностно расположенное образование
плотной или мягкой консистенции, разрешается без рубца. В зависимости
от величины выделяют милиарные (диаметром 1—2 мм), лентикулярные (до 5 мм), нуммулярные (15—20 мм) папулы. Вследствие их слияния могут возникать более крупные папулы — бляшки.
Слайд 10
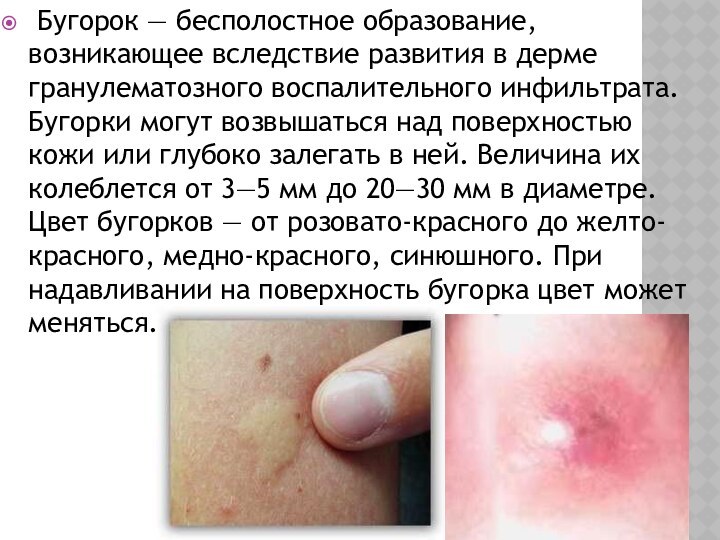
Бугорок — бесполостное образование, возникающее вследствие развития
в дерме гранулематозного воспалительного инфильтрата. Бугорки могут возвышаться над
поверхностью кожи или глубоко залегать в ней. Величина их колеблется от 3—5 мм до 20—30 мм в диаметре. Цвет бугорков — от розовато-красного до желто-красного, медно-красного, синюшного. При надавливании на поверхность бугорка цвет может меняться.
Слайд 11
Вторичные морфологические
элементы сыпи
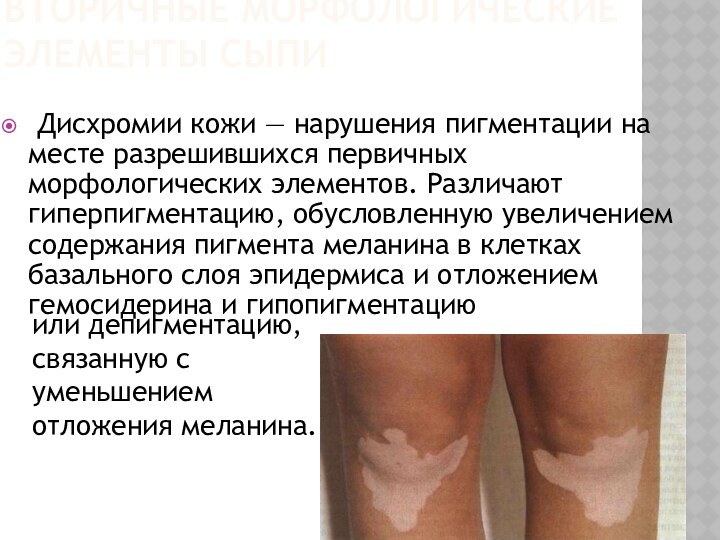
Дисхромии кожи — нарушения
пигментации на месте разрешившихся первичных морфологических элементов. Различают гиперпигментацию,
обусловленную увеличением содержания пигмента меланина в клетках базального слоя эпидермиса и отложением гемосидерина и гипопигментацию
или депигментацию, связанную с уменьшением отложения меланина.
Слайд 12
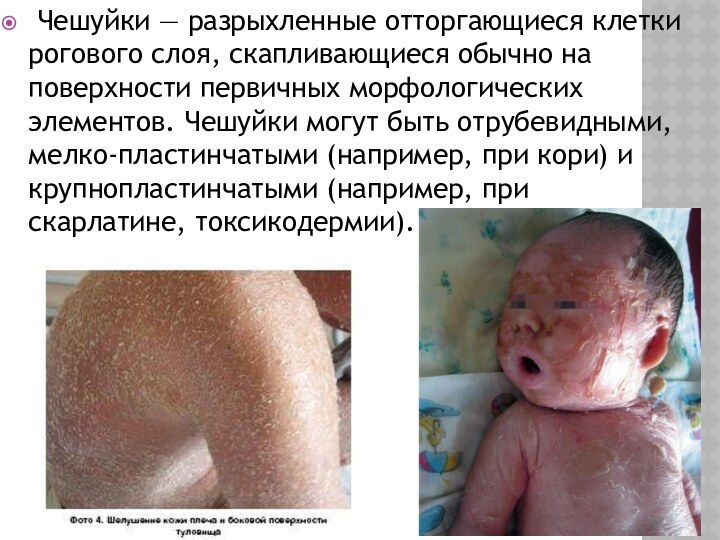
Чешуйки — разрыхленные отторгающиеся клетки рогового слоя,
скапливающиеся обычно на поверхности первичных морфологических элементов. Чешуйки могут
быть отрубевидными, мелко-пластинчатыми (например, при кори) и крупнопластинчатыми (например, при скарлатине, токсикодермии).
Слайд 13
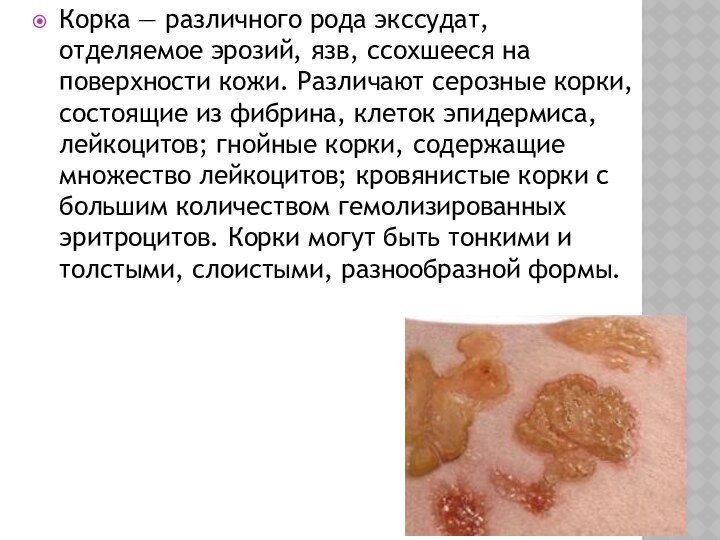
Корка — различного рода экссудат, отделяемое эрозий, язв,
ссохшееся на поверхности кожи. Различают серозные корки, состоящие из
фибрина, клеток эпидермиса, лейкоцитов; гнойные корки, содержащие множество лейкоцитов; кровянистые корки с большим количеством гемолизированных эритроцитов. Корки могут быть тонкими и толстыми, слоистыми, разнообразной формы.
Слайд 14
Эрозия - повреждение эпителия в результате нарушения его
трофики; вскрытия образований, имеющих полость (пузыри, пустулы); воспалительных процессов,
повреждения питающих эпителий сосудов. Цвет эрозий ярко-красный, поверхность – мокнущая. Отделяемое – серозное.
Слайд 15
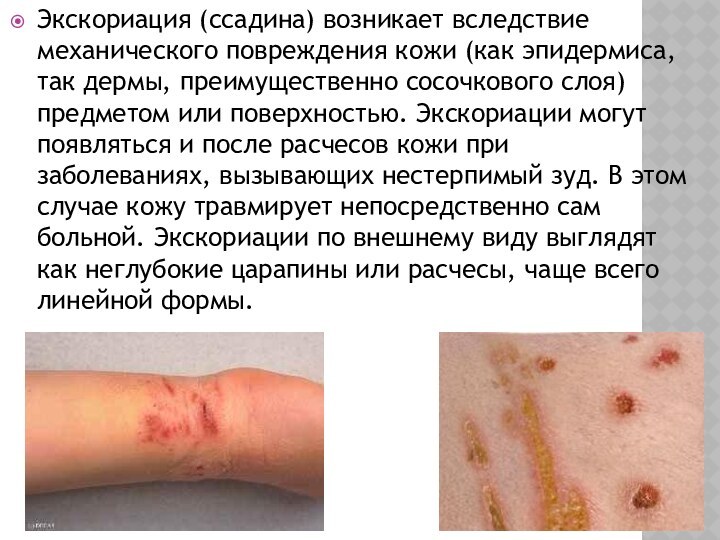
Экскориация (ссадина) возникает вследствие механического повреждения кожи (как
эпидермиса, так дермы, преимущественно сосочкового слоя) предметом или поверхностью.
Экскориации могут появляться и после расчесов кожи при заболеваниях, вызывающих нестерпимый зуд. В этом случае кожу травмирует непосредственно сам больной. Экскориации по внешнему виду выглядят как неглубокие царапины или расчесы, чаще всего линейной формы.
Слайд 16
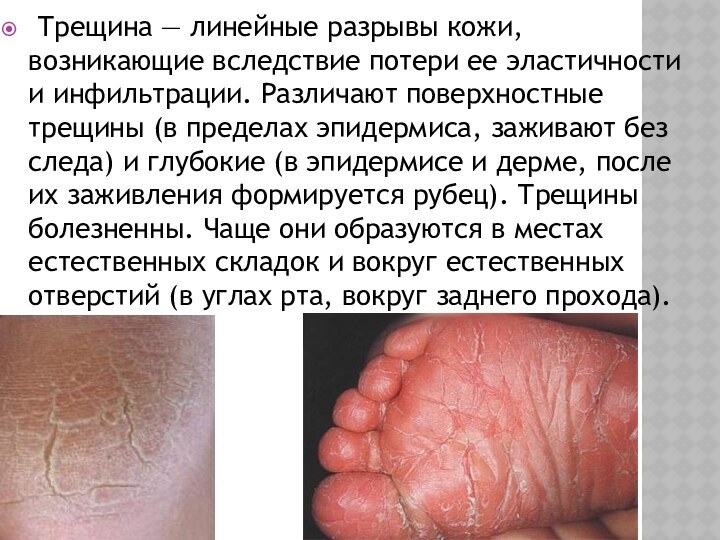
Трещина — линейные разрывы кожи, возникающие вследствие
потери ее эластичности и инфильтрации. Различают поверхностные трещины (в
пределах эпидермиса, заживают без следа) и глубокие (в эпидермисе и дерме, после их заживления формируется рубец). Трещины болезненны. Чаще они образуются в местах естественных складок и вокруг естественных отверстий (в углах рта, вокруг заднего прохода).
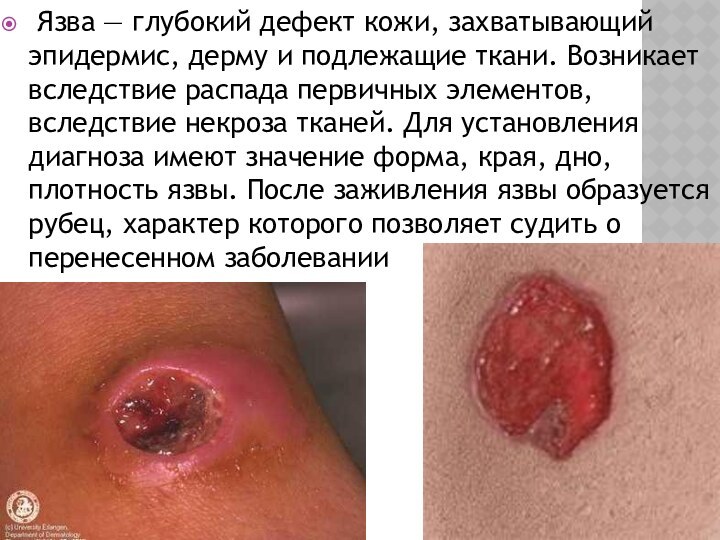
Слайд 17
Язва — глубокий дефект кожи, захватывающий эпидермис,
дерму и подлежащие ткани. Возникает вследствие распада первичных элементов,
вследствие некроза тканей. Для установления диагноза имеют значение форма, края, дно, плотность язвы. После заживления язвы образуется рубец, характер которого позволяет судить о перенесенном заболевании
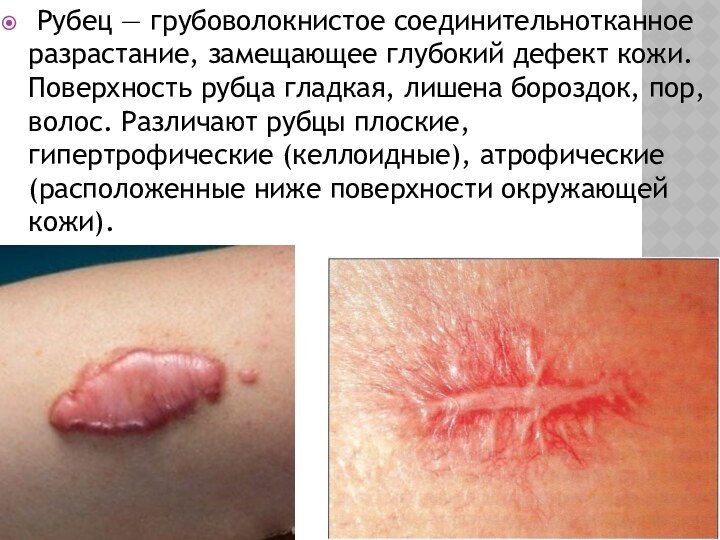
Слайд 18
Рубец — грубоволокнистое соединительнотканное разрастание, замещающее глубокий
дефект кожи. Поверхность рубца гладкая, лишена бороздок, пор, волос.
Различают рубцы плоские, гипертрофические (келлоидные), атрофические (расположенные ниже поверхности окружающей кожи).
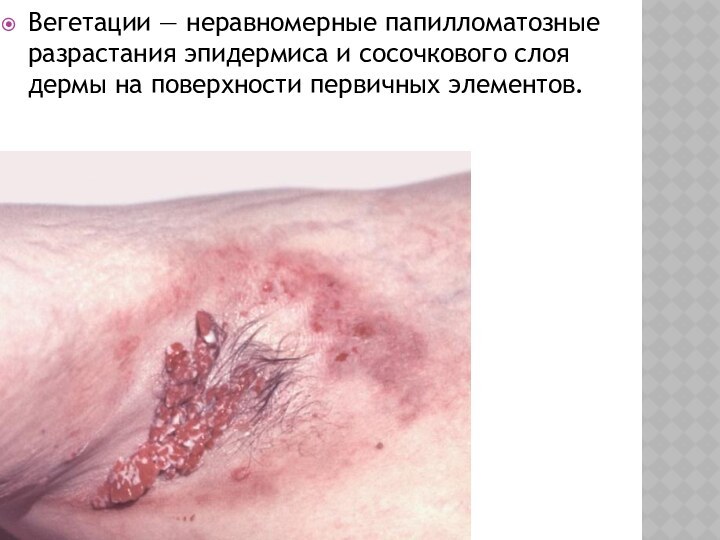
Слайд 19
Вегетации — неравномерные папилломатозные разрастания эпидермиса и сосочкового
слоя дермы на поверхности первичных элементов.
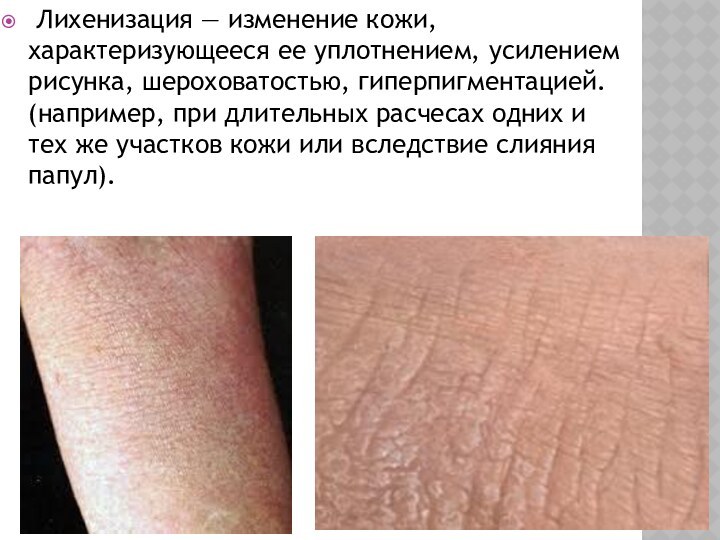
Слайд 20
Лихенизация — изменение кожи, характеризующееся ее уплотнением,
усилением рисунка, шероховатостью, гиперпигментацией. (например, при длительных расчесах одних
и тех же участков кожи или вследствие слияния папул).
Слайд 21
Принято различать мономорфную и полиморфную сыпь. Мономорфная сыпь
состоит только из одного первичного морфологического элемента (например, пузырей
при вульгарной пузырчатке; розеол при краснухе; петехий при геморрагическом васкулите; пузырьков при ветряной оспе; волдырей при крапивнице), полиморфная — из нескольких первичных или вторичных элементов сыпи.
Слайд 22
Сыпь может быть ограниченной, распространенной, универсальной. Высыпания, формирующие
очаги поражения, могут быть расположены симметрично и асимметрично, по
ходу нервно-сосудистых пучков. Они могут иметь тенденцию к слиянию или оставаться изолированными (при ветряной оспе), группироваться, образуя геометрические фигуры (круг или овал при кольцевидной эритеме). Сыпь может иметь характерную локализацию на разгибательной поверхности предплечий и плеч, на волосистой части головы и за ушными раковинами, и др. На это надо обращать внимание.
Слайд 23
Причины появления сыпи у детей можно разделить на
четыре основные группы:
1 — инфекционные и паразитарные заболевания;
2
— аллергические реакции;
3 — болезни крови и сосудов;
4 — отсутствие правильной гигиены.
Слайд 24
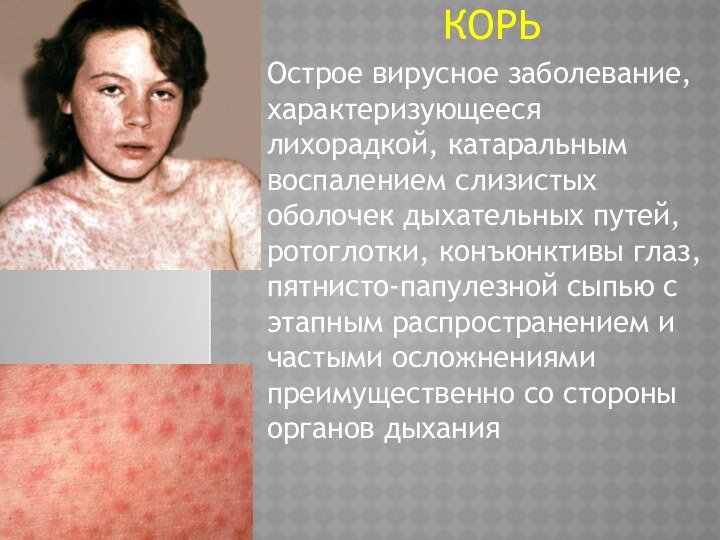
КОРЬ
Острое вирусное заболевание, характеризующееся лихорадкой, катаральным воспалением слизистых
оболочек дыхательных путей, ротоглотки, конъюнктивы глаз, пятнисто-папулезной сыпью с
этапным распространением и частыми осложнениями преимущественно со стороны органов дыхания
Слайд 25
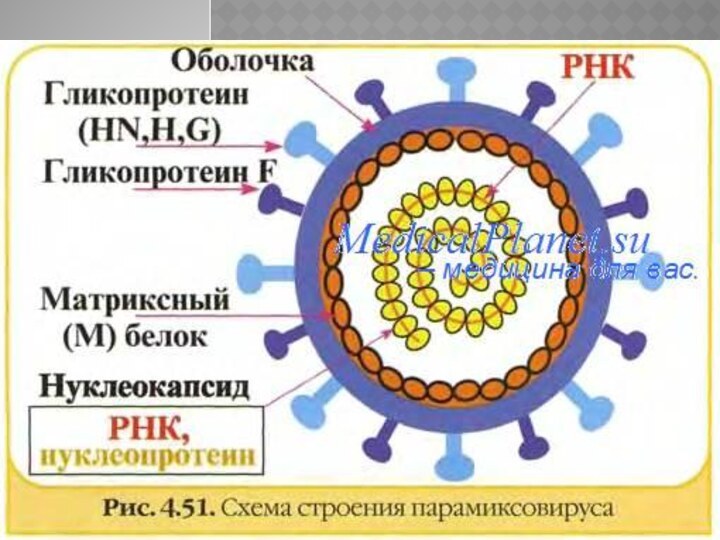
Возбудитель кори - вирус Polinosa morbillarum относится к
роду Morbillivirus, семейству Paramyxoviridae, морфологически типичен для парамиксовирусов, крупных
размеров (120-150 нм), неправильной сферической формы.
Слайд 27
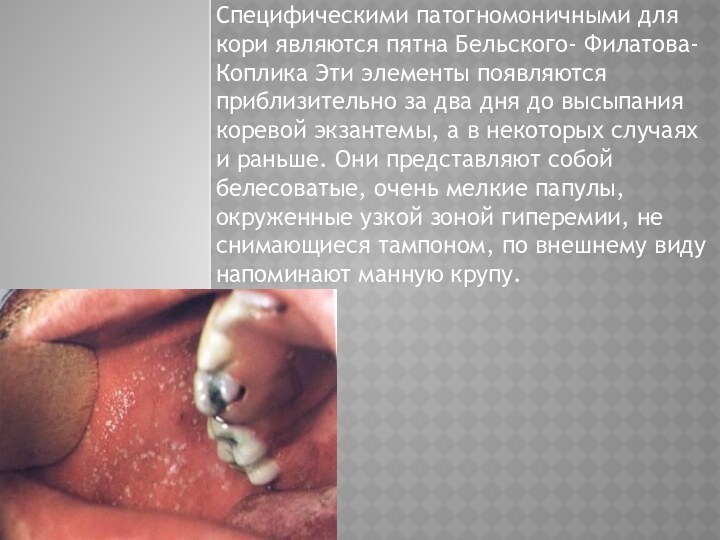
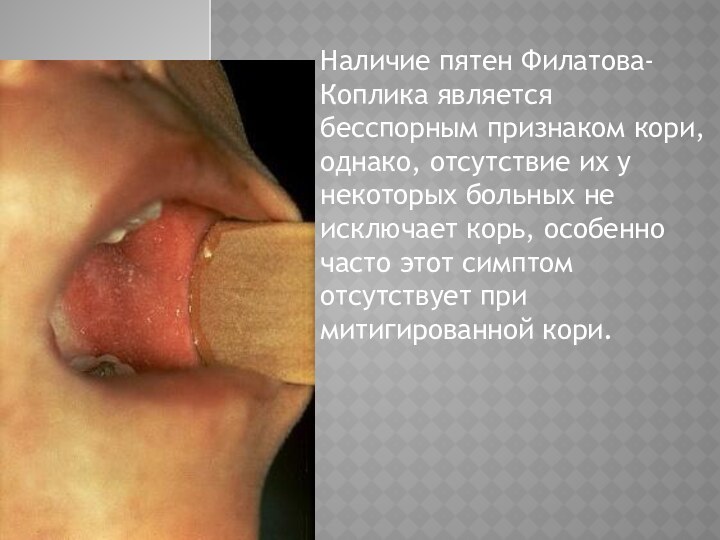
Специфическими патогномоничными для кори являются пятна Бельского- Филатова-
Коплика Эти элементы появляются приблизительно за два дня до
высыпания коревой экзантемы, а в некоторых случаях и раньше. Они представляют собой белесоватые, очень мелкие папулы, окруженные узкой зоной гиперемии, не снимающиеся тампоном, по внешнему виду напоминают манную крупу.
Слайд 28
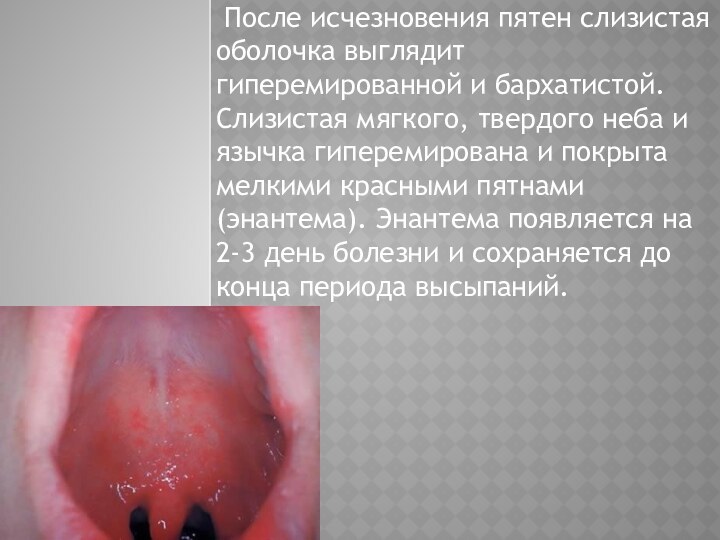
После исчезновения пятен слизистая оболочка выглядит гиперемированной
и бархатистой. Слизистая мягкого, твердого неба и язычка гиперемирована
и покрыта мелкими красными пятнами (энантема). Энантема появляется на 2-3 день болезни и сохраняется до конца периода высыпаний.
Слайд 29
Наличие пятен Филатова-Коплика является бесспорным признаком кори, однако,
отсутствие их у некоторых больных не исключает корь, особенно
часто этот симптом отсутствует при митигированной кори.
Слайд 30
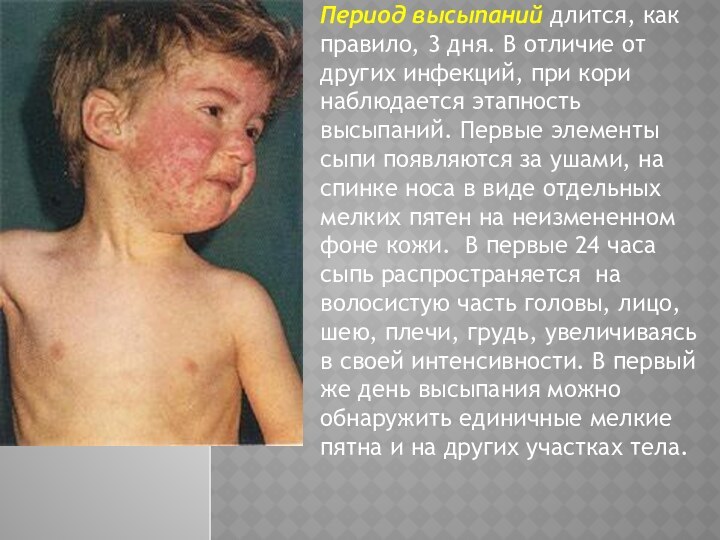
Период высыпаний длится, как правило, 3 дня. В
отличие от других инфекций, при кори наблюдается этапность высыпаний.
Первые элементы сыпи появляются за ушами, на спинке носа в виде отдельных мелких пятен на неизмененном фоне кожи. В первые 24 часа сыпь распространяется на волосистую часть головы, лицо, шею, плечи, грудь, увеличиваясь в своей интенсивности. В первый же день высыпания можно обнаружить единичные мелкие пятна и на других участках тела.
Слайд 31
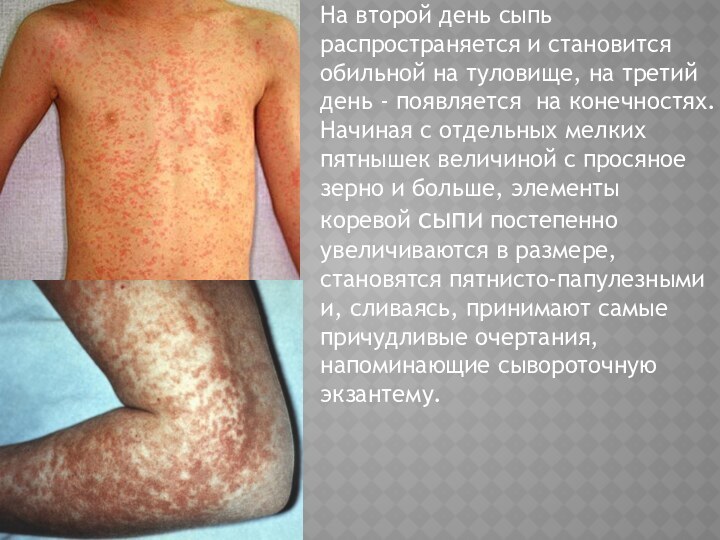
На второй день сыпь распространяется и становится обильной
на туловище, на третий день - появляется на конечностях.
Начиная с отдельных мелких пятнышек величиной с просяное зерно и больше, элементы коревой сыпи постепенно увеличиваются в размере, становятся пятнисто-папулезными и, сливаясь, принимают самые причудливые очертания, напоминающие сывороточную экзантему.
Слайд 32
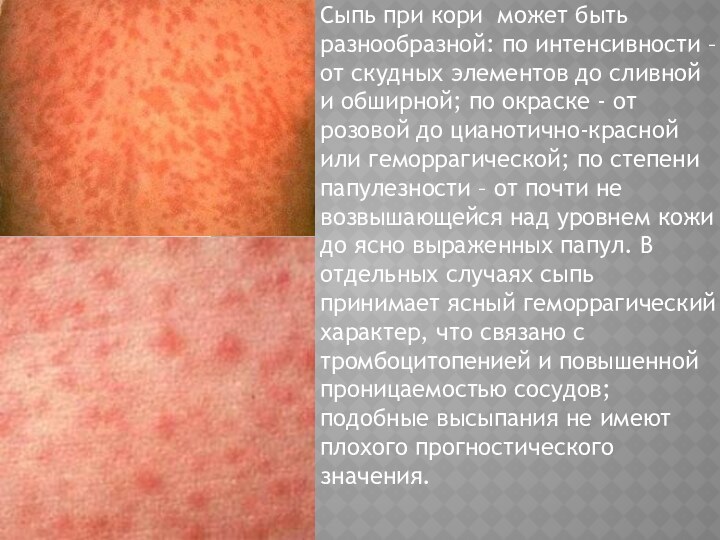
Сыпь при кори может быть разнообразной: по интенсивности
– от скудных элементов до сливной и обширной; по
окраске - от розовой до цианотично-красной или геморрагической; по степени папулезности – от почти не возвышающейся над уровнем кожи до ясно выраженных папул. В отдельных случаях сыпь принимает ясный геморрагический характер, что связано с тромбоцитопенией и повышенной проницаемостью сосудов; подобные высыпания не имеют плохого прогностического значения.
Слайд 33
В периоде высыпания корь необходимо дифференцировать со скарлатиной,
краснухой, менингококковой инфекцией, ветряной оспой, геморрагическим васкулитом, тромбоцитопнической пурпурой,
энтеровирусной экзантемой, псевдотуберкулезом, аллергическим дерматитом, вторичным сифилисом, трихинеллезом, лептоспирозом и розовым лишаем.
Слайд 34
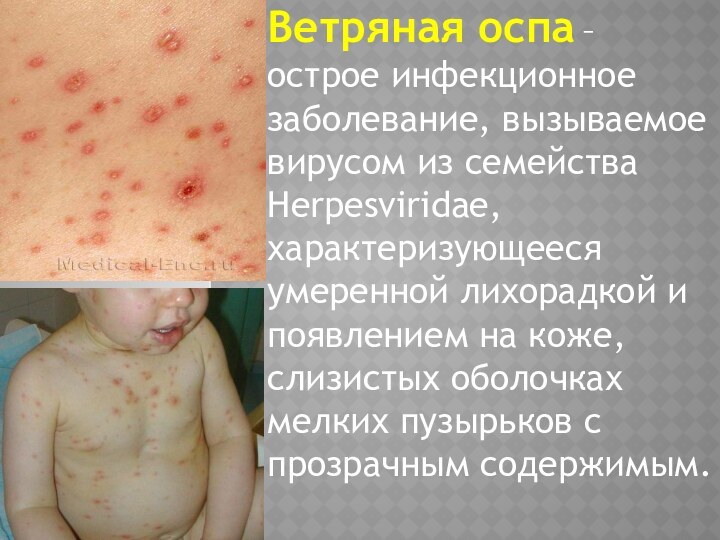
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом
из семейства Herpesviridae, характеризующееся умеренной лихорадкой и появлением на
коже, слизистых оболочках мелких пузырьков с прозрачным содержимым.
Слайд 35
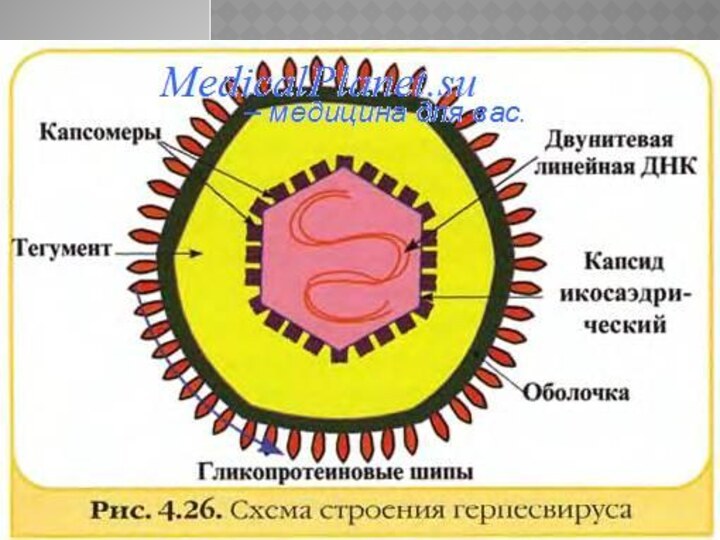
Возбудитель – вирус с диаметром вириона 150-200 нм,
содержит ДНК, по своим свойствам близок к вирусу простого
герпеса и неотличим от возбудителя опоясывающего герпеса, вследствие чего он обозначен как вирус ветряной оспы – зостер, или V-Z. Вирус малоустойчив во внешней среде.
Слайд 37
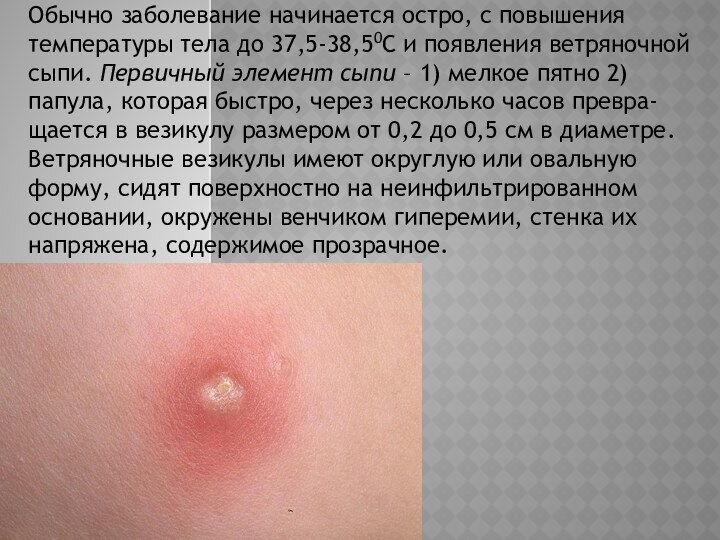
Обычно заболевание начинается остро, с повышения температуры тела
до 37,5-38,50С и появления ветряночной сыпи. Первичный элемент сыпи
– 1) мелкое пятно 2) папула, которая быстро, через несколько часов превра-щается в везикулу размером от 0,2 до 0,5 см в диаметре. Ветряночные везикулы имеют округлую или овальную форму, сидят поверхностно на неинфильтрированном основании, окружены венчиком гиперемии, стенка их напряжена, содержимое прозрачное.
Слайд 39
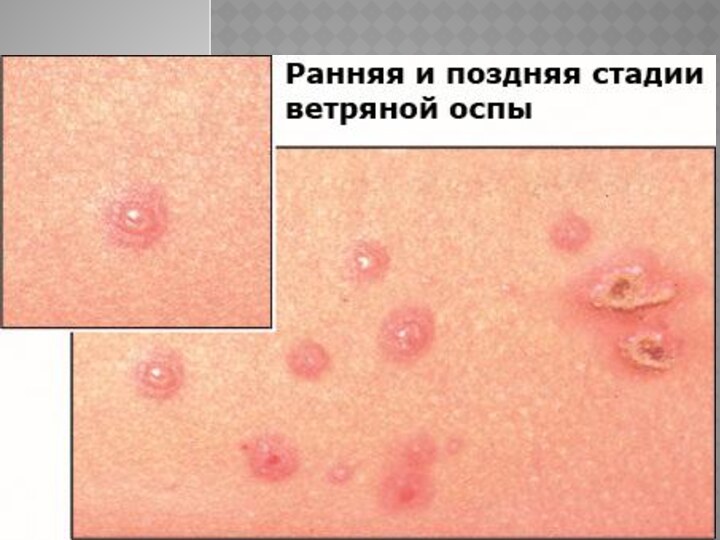
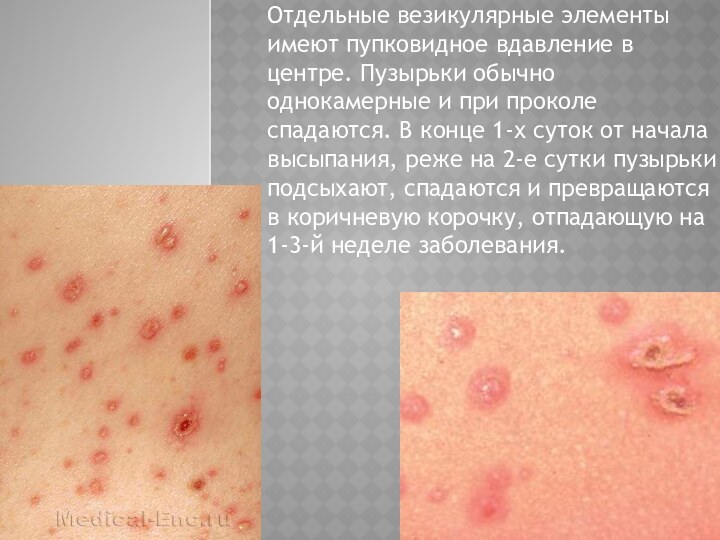
Отдельные везикулярные элементы имеют пупковидное вдавление в центре.
Пузырьки обычно однокамерные и при проколе спадаются. В конце
1-х суток от начала высыпания, реже на 2-е сутки пузырьки подсыхают, спадаются и превращаются в коричневую корочку, отпадающую на 1-3-й неделе заболевания.
Слайд 40
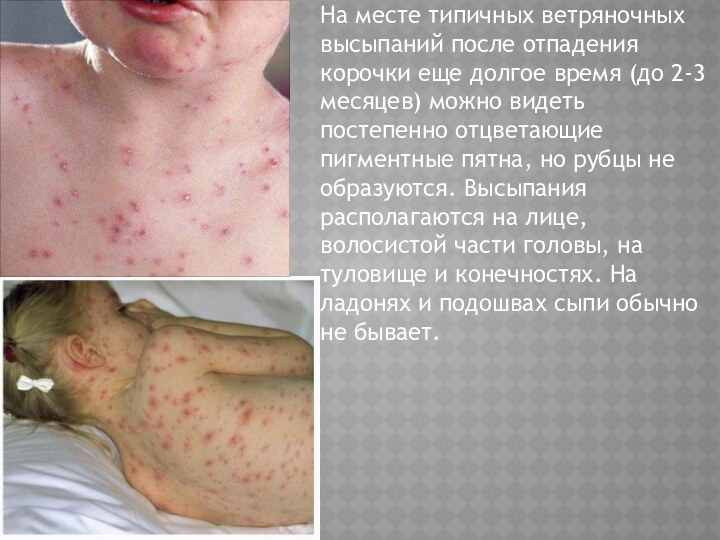
На месте типичных ветряночных высыпаний после отпадения корочки
еще долгое время (до 2-3 месяцев) можно видеть постепенно
отцветающие пигментные пятна, но рубцы не образуются. Высыпания располагаются на лице, волосистой части головы, на туловище и конечностях. На ладонях и подошвах сыпи обычно не бывает.
Слайд 41
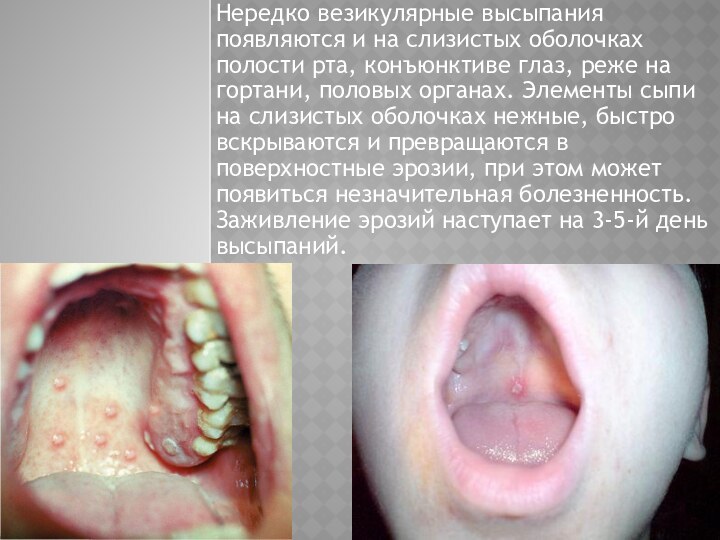
Нередко везикулярные высыпания появляются и на слизистых оболочках
полости рта, конъюнктиве глаз, реже на гортани, половых органах.
Элементы сыпи на слизистых оболочках нежные, быстро вскрываются и превращаются в поверхностные эрозии, при этом может появиться незначительная болезненность. Заживление эрозий наступает на 3-5-й день высыпаний.
Слайд 42
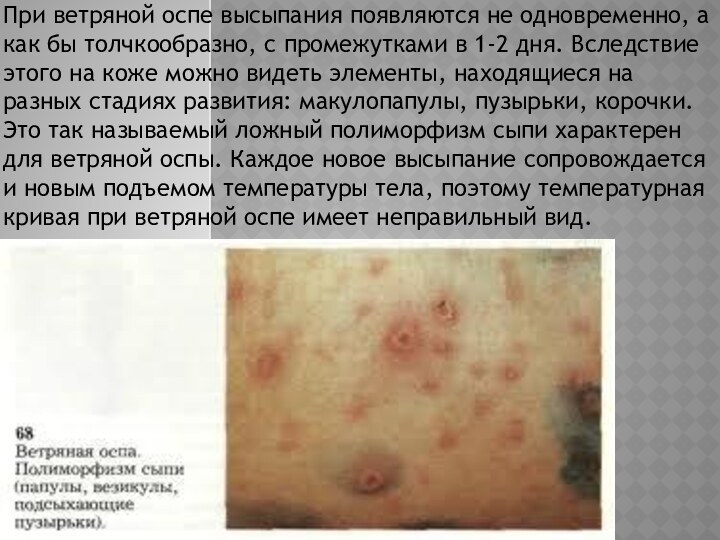
При ветряной оспе высыпания появляются не одновременно, а
как бы толчкообразно, с промежутками в 1-2 дня. Вследствие
этого на коже можно видеть элементы, находящиеся на разных стадиях развития: макулопапулы, пузырьки, корочки. Это так называемый ложный полиморфизм сыпи характерен для ветряной оспы. Каждое новое высыпание сопровождается и новым подъемом температуры тела, поэтому температурная кривая при ветряной оспе имеет неправильный вид.
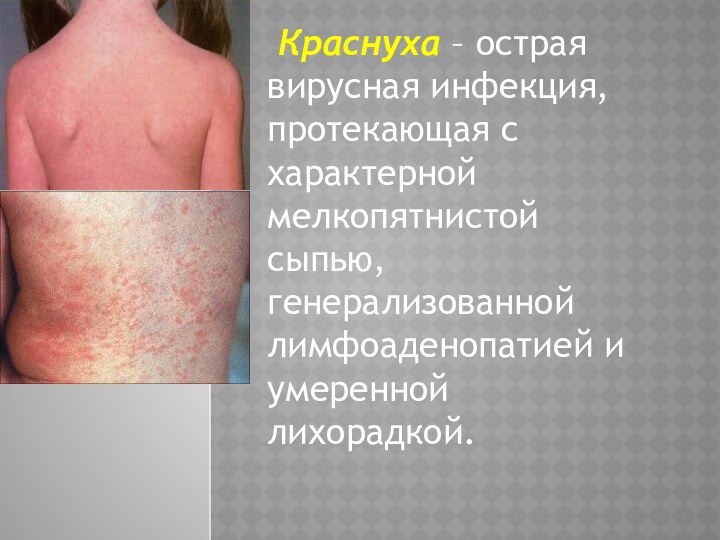
Слайд 43
Краснуха – острая вирусная инфекция, протекающая с
характерной мелкопятнистой сыпью, генерализованной лимфоаденопатией и умеренной лихорадкой.
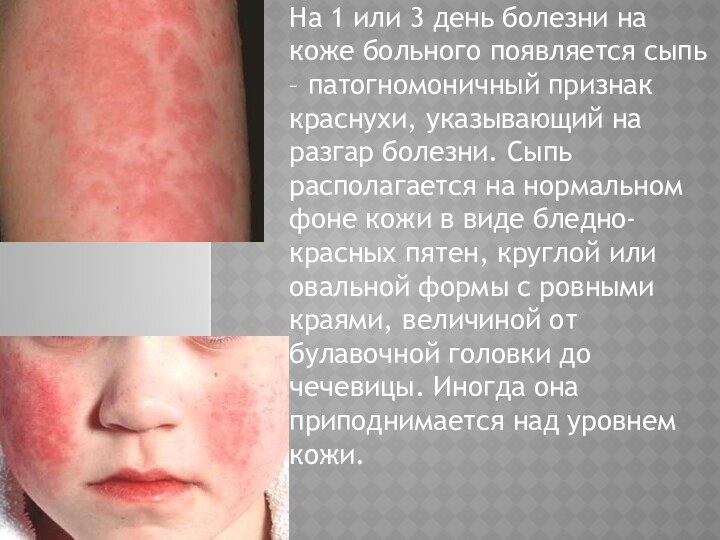
Слайд 45
На 1 или 3 день болезни на коже
больного появляется сыпь – патогномоничный признак краснухи, указывающий на
разгар болезни. Сыпь располагается на нормальном фоне кожи в виде бледно-красных пятен, круглой или овальной формы с ровными краями, величиной от булавочной головки до чечевицы. Иногда она приподнимается над уровнем кожи.
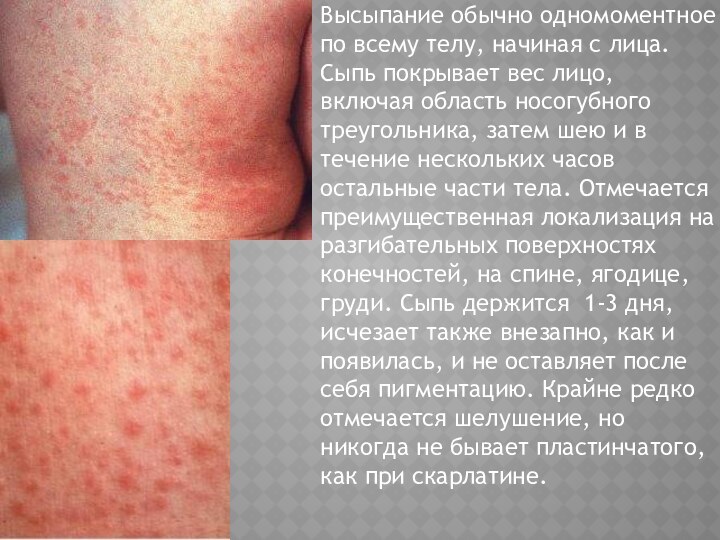
Слайд 46
Высыпание обычно одномоментное по всему телу, начиная с
лица. Сыпь покрывает вес лицо, включая область носогубного треугольника,
затем шею и в течение нескольких часов остальные части тела. Отмечается преимущественная локализация на разгибательных поверхностях конечностей, на спине, ягодице, груди. Сыпь держится 1-3 дня, исчезает также внезапно, как и появилась, и не оставляет после себя пигментацию. Крайне редко отмечается шелушение, но никогда не бывает пластинчатого, как при скарлатине.
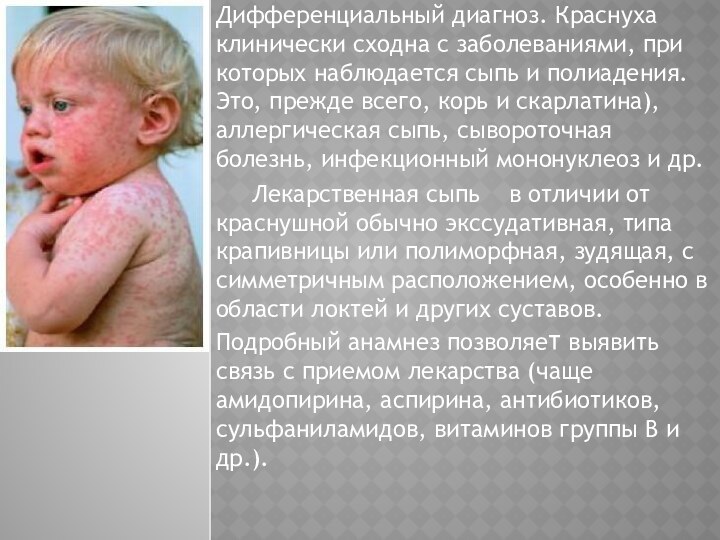
Слайд 47
Дифференциальный диагноз. Краснуха клинически сходна с заболеваниями, при
которых наблюдается сыпь и полиадения. Это, прежде всего, корь
и скарлатина), аллергическая сыпь, сывороточная болезнь, инфекционный мононуклеоз и др.
Лекарственная сыпь в отличии от краснушной обычно экссудативная, типа крапивницы или полиморфная, зудящая, с симметричным расположением, особенно в области локтей и других суставов. Подробный анамнез позволяет выявить связь с приемом лекарства (чаще амидопирина, аспирина, антибиотиков, сульфаниламидов, витаминов группы В и др.).
Слайд 48
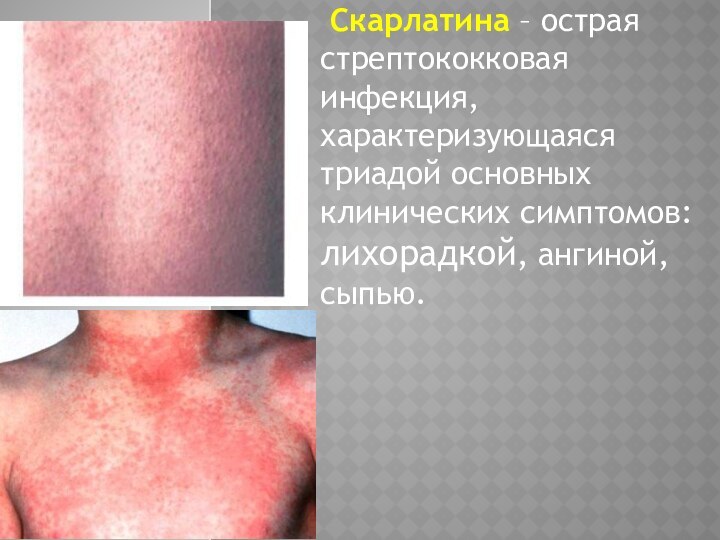
Скарлатина – острая стрептококковая инфекция, характеризующаяся триадой
основных клинических симптомов: лихорадкой, ангиной, сыпью.
Слайд 49
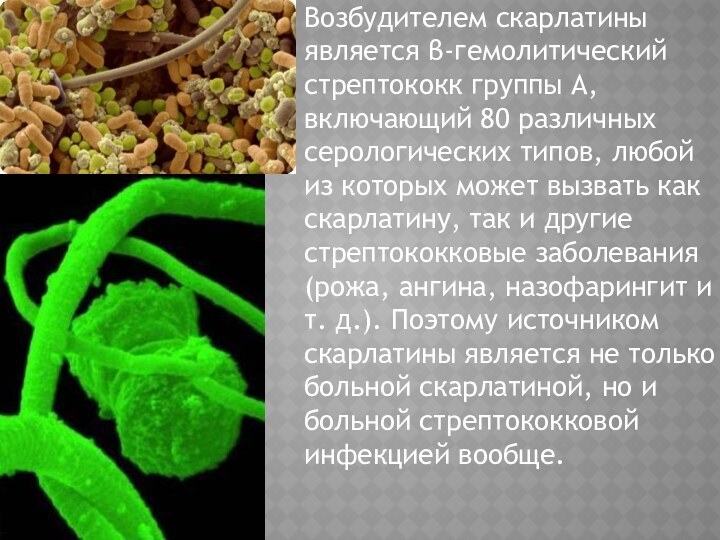
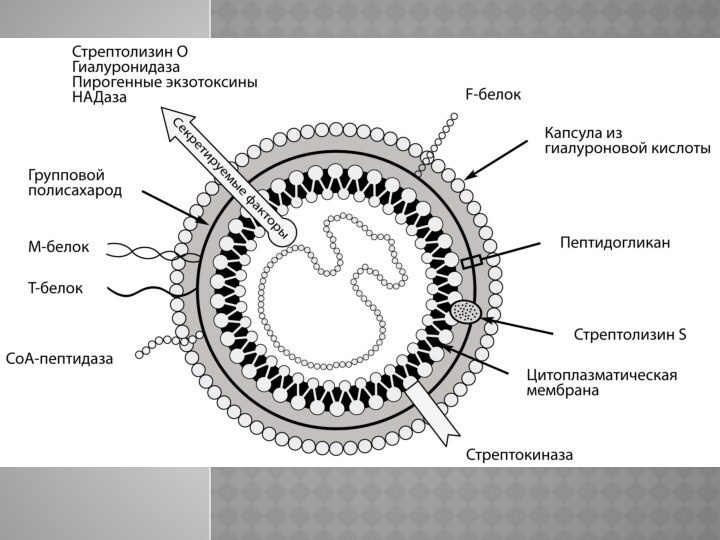
Возбудителем скарлатины является β-гемолитический стрептококк группы А, включающий
80 различных серологических типов, любой из которых может вызвать
как скарлатину, так и другие стрептококковые заболевания (рожа, ангина, назофарингит и т. д.). Поэтому источником скарлатины является не только больной скарлатиной, но и больной стрептококковой инфекцией вообще.
Слайд 51
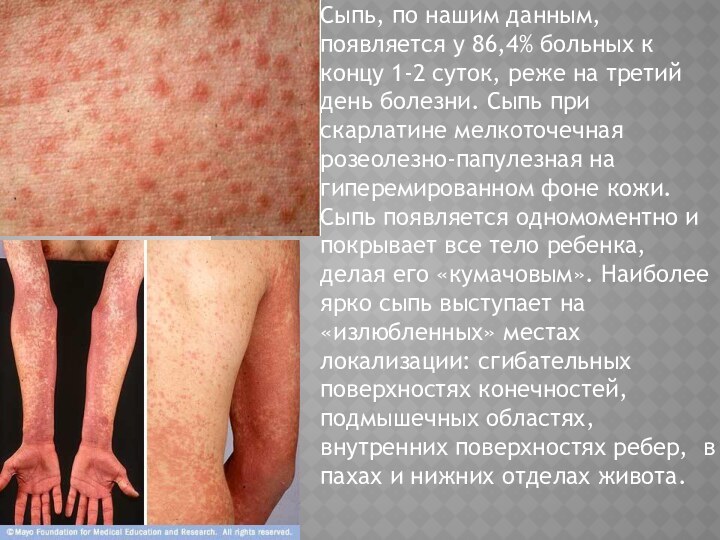
Сыпь, по нашим данным, появляется у 86,4% больных
к концу 1-2 суток, реже на третий день болезни.
Сыпь при скарлатине мелкоточечная розеолезно-папулезная на гиперемированном фоне кожи. Сыпь появляется одномоментно и покрывает все тело ребенка, делая его «кумачовым». Наиболее ярко сыпь выступает на «излюбленных» местах локализации: сгибательных поверхностях конечностей, подмышечных областях, внутренних поверхностях ребер, в пахах и нижних отделах живота.
Слайд 52
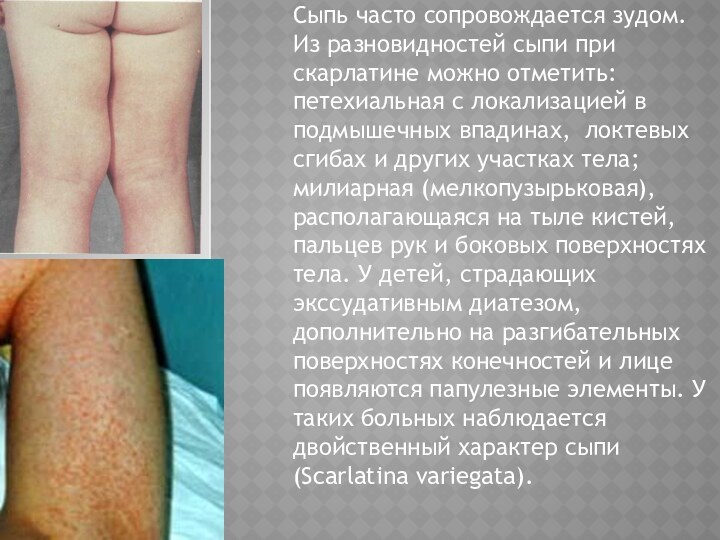
Сыпь часто сопровождается зудом. Из разновидностей сыпи
при скарлатине можно отметить: петехиальная с локализацией в подмышечных
впадинах, локтевых сгибах и других участках тела; милиарная (мелкопузырьковая), располагающаяся на тыле кистей, пальцев рук и боковых поверхностях тела. У детей, страдающих экссудативным диатезом, дополнительно на разгибательных поверхностях конечностей и лице появляются папулезные элементы. У таких больных наблюдается двойственный характер сыпи (Scarlatina variegata).
Слайд 53
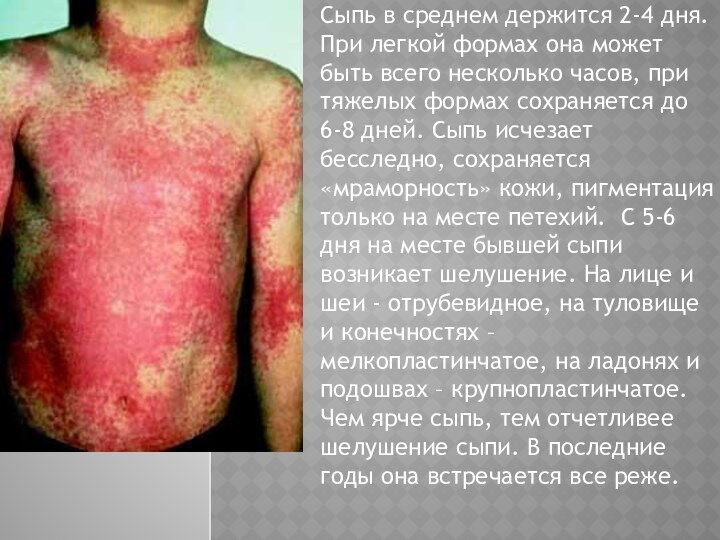
Сыпь в среднем держится 2-4 дня.
При легкой формах она может быть всего несколько часов,
при тяжелых формах сохраняется до 6-8 дней. Сыпь исчезает бесследно, сохраняется «мраморность» кожи, пигментация только на месте петехий. С 5-6 дня на месте бывшей сыпи возникает шелушение. На лице и шеи - отрубевидное, на туловище и конечностях – мелкопластинчатое, на ладонях и подошвах – крупнопластинчатое. Чем ярче сыпь, тем отчетливее шелушение сыпи. В последние годы она встречается все реже.
Слайд 54
Дифференциальный диагноз типичной скарлатины приходится проводить прежде
всего с заболеваниями, сопровождающимися лихорадкой, изменениями в зеве, скарлатиноподобной
сыпью, стафилакокковой инфекцией, псевдотуберкулезом, энтеровирусной экзантемой и др.
Слайд 55
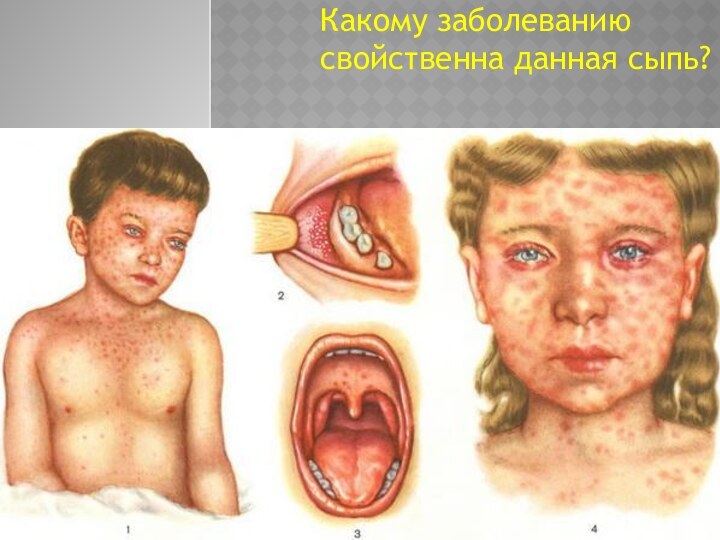
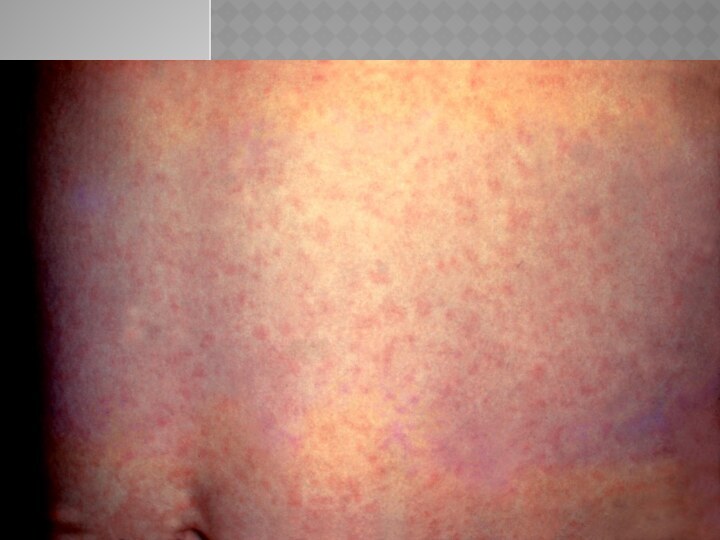
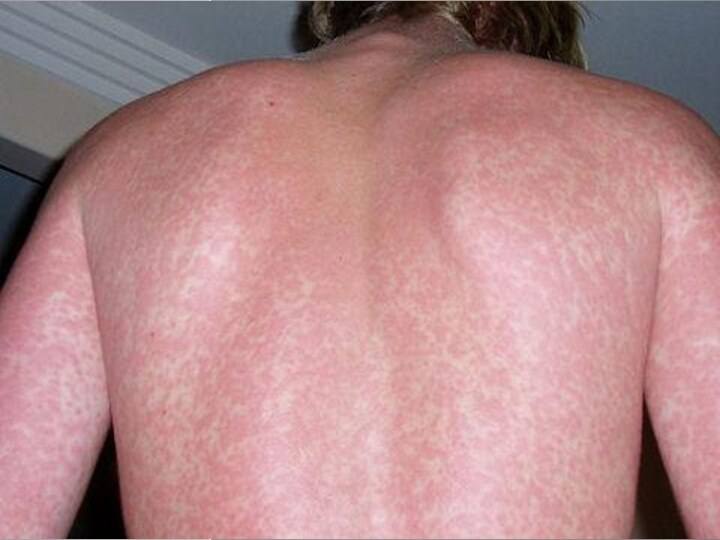
Какому заболеванию свойственна данная сыпь?