Слайд 2
Роды – (partus) – физиологический акт изгнания из
родовых путей матери плода и последа.
Своевременные роды –
(partus maturus normalis) – 38-40 недель.
Преждевременные роды – (partus praematurus) – 28-37 недель.
ВОЗ – роды при экстремальной массе не менее 500 г. и сроке гестации 22 недели.
Запоздалые роды – (partus seretinus) – 42 недели и более.
Слайд 3
Причины наступления родов
По мнению Гиппократа, роды наступают потому,
что плод за счет голода, наступившего в конце беременности,
сам выходит из полости матки, упираясь ножками в ее дно (головкой вперед).
1. Теория «инородного тела» – роды наступают потому, что нарушается интимная связь между маткой и плодом за счет жирового перерождения тканей плаценты и эндометрия.
Слайд 4
2. Механическая теория – возбуждение нервных рецепторов, расположенных
в нижнем сегменте матки, в результате давления головкой плода.
3.
Иммунная теория – выделение синцитиотоксинов в плаценте вырабатываются антитела – синцитиолизины.
4. Плацентарная теория – возникновение различных изменений в плаценте.
Слайд 5
5. Эндокринная теория – изменение гормонального фона перед
родами, способствующее повышению сократительной способности матки.
Слайд 6
Современные представления о причинах наступления родов
1. Наличие сформированный
«родовой доминанты» - увеличивается возбудимость периферических отделов нервной системы,
интерорецепторов, передающих возбуждение с половых органов. Перед родами она превышает порог чувствительности воспринимающих подкорковых структур, способствуя наступлению родов.
Слайд 7
Выраженность рефлекторных реакций, лежащих в основе родов, зависит
от тонуса различных отделов вегетативной нервной системы, иннервирующих матку.
Все отделы матки (тело, нижний сегмент) имеют двойную вегетативную иннервацию. Адренергическая иннервация преобладает в продольно расположенных мышечных пучках в теле матки. Холинергическая иннервация наблюдается главным образом в циркулярно и спиралеобразно расположенных
мышечных волокнах, находящихся преимущественно в нижнем сегменте матки.
Слайд 8
Там же расположены М-холинорецепторы. Адренорецепторы в матке представлены
двумя типами: а1 – и а2 – адренорецепторами. а1
– Адренорецепторы вызывают повышение возбудимости, тонуса и сократительной активности миометрия; в2 – адренорецепторы оказывают противоположное действие на миометрий.
2. Регуляция сокращений матки осуществляется через медиаторы – ацетилхолин, адреналин и норадреналин.
Слайд 9
Ацетилхолин оказывает стимулирующий эффект на мышцы матки.
Катехоламины(адреналин,норадреналин) опосредуют
адренергические влияния на миометрий.
3. Повышение синтеза эстрогенов на фоне
снижения уровня основного гормона беременности – прогестерона, блокирующего сокращение мышц матки. Перед родами содержание прогестерона и его метаболитов в крови и моче снижается и соотношение в моче эстриол/прегнандиол составляет 1:1.
Слайд 10
Под действием эстрогенов :
Увеличивается кровоток в миометрии, интенсивность
окислительно-восстановительных процессов, синтез сократительных белков миометрия, энергитических соединений и
утеротонических простагландинов.
Повышается проницаемость клеточных мембран для ионов(К, Са, Nа), приводящих к снижению мембранного потенциала покоя, увеличению чувствительности клеток миометрия к раздражению.
Слайд 11
Депонируется кальций в саркоплазматической сети.
Повышается активность фосфолипаз и
скорость «арахидонового каскада» с образованием простагландинов.
Что способствует интенсификации сократительной
способности матки, ускорению «созревания» ее шейки.
4. Простагландины – основные стимуляторы начала родовой деятельности.
Слайд 12
Местом синтеза простагладинов в беременной матке являются плодные
(амнион и хорион) и децидуальная оболочки.
Простагландины стимулируют следующие процессы:
Образование
на мембране а- адренорецепторов и рецепторов к другим утеротоническим соединениям (ацетилхолин, окситоцин, серотонин).
Обеспечение автоматического сокращения матки (схватки).
Слайд 13
Угнетение продукции окситоциназы.
Наряду с повышением синтеза эстрогенов и
простагландинов для начала родов имеет важное значение повышение активности
других нейрогуморальных медиаторов и гормонов (окситоцин, серотонин, кинин, гистамин).
5. Окситоцин - регулятор сократительной деятельности матки. Действие окситоцина на сократительную деятельность матки зависит от гормонального фона, прежде всего от оптимального уровня эстрогенов, а также функционального состояния матки, ее готовности к спонтанной активности.
Слайд 14
Действие окситоцина связано со следующими процессами:
Усиление мембранного потенциала
и повышение возбудимости мышечной клетки.
Увеличение скорости связывания ацетилхолина рецепторами
миометрия и освобождение его из связанного состояния.
Возбуждение а1 – адренорецепторов.
Угнетение активности холинэстеразы.
Слайд 15
6. Серотонин, влияющий на состояние и функцию клеток
миометрия, угнетает активность холинэстеразы и усиливает действие ацетилхолина, способствует
передаче возбуждения с двигательного нерва на мышечное волокно.
7. Кинины, усиливающие сократительную способность матки за счет увеличения скорости кровотока в ней.
8. Гистамин, способствует выработке гипофизом окситотических веществ.
Слайд 16
9. С изменениями в нервной и гуморальной регуляции
перед родами существенные изменения происходят в репродуктивной системе, в
том числе в матке. С началом родов в матке формируется группа клеток, в которых первично возникает возбуждение, распространяющееся в последующем на всю матку. Эта область называется водителем ритма «пейсмекер». Она располагается в дне матки, ближе к правому углу.
Слайд 17
В результате изменений, происходящих в нервной и гуморальной
регуляции , а также в самой матке, формируется попеременное
возбуждение центров симпатической и парасимпатической иннервации:
1) под влиянием медиаторов симпатической нервной системы (норадреналин и адреналин) происходит сокращение продольно расположенных мышечных пучков в теле матки миометрия при одновременном активном расслаблении циркулярно расположенных пучков в нижнем сегменте.
Слайд 18
2) в ответ на максимальное возбуждение центра симпатической
нервной системы и выделение большого количества норадреналина происходит возбуждение
центра парасимпатической нервной системы.
3) под влиянием медиатора парасимпатической нервной системы (ацетилхолин)сокращаются циркулярные мышцы при одновременном расслаблении продольных.
Слайд 19
4) по достижении максимального сокращения циркулярных мышц наступает
максимальное расслабление продольных.
5) после сокращения матки наступает период полного
ее расслабления (пауза между схватками), когда происходит восстановительный синтез сократительных белков миометрия.
Слайд 20
Предвестники родов
1) перемещение центра тяжести тела
беременной кпереди («гордая поступь»), плечи и голова отводятся назад.
2)
«опущение живота» беременной.
3) выпячивание пупка.
4)снижение массы тела беременной на 1-2 кг (за 2-3 дня до родов).
5) понижение двигательной активности плода.
Слайд 21
6) появление в области крестца и нижней части
живота нерегулярных ощущений, сначала тянущего, затем схваткообразного характера.
7) выделение
из половых путей густой тягучей слизи (так называемой слизистой пробки).
8) шейка матки перед родами становится «зрелой».
Слайд 22
«Зрелость» шейки матки определяется в баллах.
Слайд 23
Периоды родов
Первый период
– раскрытие шейки матки.
Второй период – изгнание плода.
Третий период
– последовый.
Продолжительность физиологических родов у первородящих составляет 12-14 ч, у повторнородящих – 8-10 ч.
Слайд 24
Первый период – раскрытия шейки матки.
Начинается с
появления регулярных маточных сокращений (схваток) и заканчивается полным раскрытием
наружного зева шейки матки. У первородящих продолжительность первого периода родов составляет 8-10 ч, у повторнородящих 6-8 ч.
Слайд 25
Механизм сократительной деятельности матки во время родов детально
изучен в 1960 г. Caldeyro-Barcia и Poseiro.
Тройной нисходящий градиент
Слайд 26
Принцип тройного нисходящего градиента
Сокращение матки начинается в области
правого трубного угла. Затем волна сокращений распространяется вправо, переходит
на тело с убывающей продолжительностью и силой вниз к нижнему сегменту. Скорость распространения сокращений матки составляет 2-3 см/с.
В теле сила сокращения матки создает давление 50-120 мм рт. ст. ,а в нижнем сегменте - только 25-60 мм рт. ст., т.е верхние отделы матки сокращаются в 2-3 раза больше, чем нижние, вызывая смещение мышечных волокон тела матки кверху.
Слайд 27
Во время сокращения вследствие равномерного давления со стороны
стенок матки околоплодные воды по законам гидравлики устремляются в
сторону нижнего сегмента матки.
Часть оболочек нижнего полюса яйца, внедряющаяся вместе с околоплодными водами в канал шейки матки, называется плодным пузырем. Во время схваток плодный пузырь натягивается и все глубже вклинивается в канал шейки матки, расширяя ее изнутри.
Слайд 28
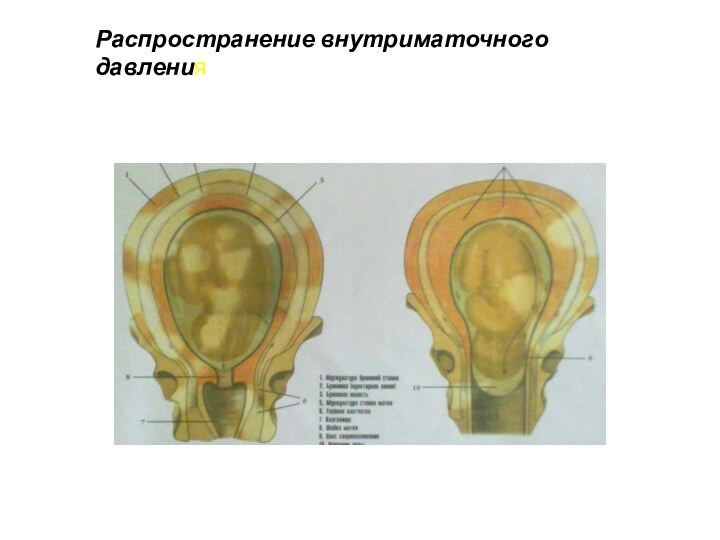
Распространение внутриматочного давления
Слайд 29
При головном предлежании по мере продвижения головки плода
происходит разделение околоплодных вод на передние и задние, так
как головка прижимает стенку нижнего сегмента матки к костной основе родового канала. Место охвата головки стенками нижнего сегмента называется внутренним поясом соприкосновения, который делит околоплодные воды на передние, находящиеся ниже пояса соприкосновения, и задние- выше пояса соприкосновения.
Слайд 30
В механизме раскрытия шейки матки имеет
значение действие двух сил, направленных противоположно: 1) влечение снизу
вверх поперечно расположенной мускулатуры нижнего сегмента за счет контракции и ретракции продольной мускулатуры тела матки;
2) давление сверху вниз за счет плодного пузыря или предлежащей части.
По мере раскрытия шейки матки происходят истончение и окончательное формирование нижнего сегмента из перешейка и шейки матки.
Слайд 31
Граница между истонченным нижним сегментом и телом матки
имеет вид борозды и называется контракционным кольцом. Контракционное кольцо
является функциональным образованием, свидетельствующим о хорошей сократительной способности матки. Высота стояния контракционного кольца над лонным сочленением коррелирует со степенью раскрытия шейки матки.
Слайд 32
Раскрытие шейки складывается из двух фаз: латентной и
активной.
Латентная фаза до раскрытия шейки на 6 см.
Активная фаза
с 6 см до 12 см.
Слайд 34
Клиника I периода родов
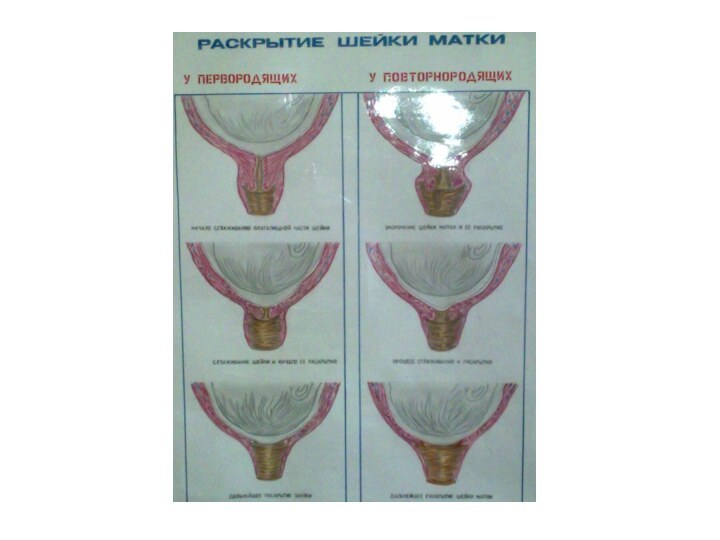
Раскрытие шейки матки происходит
неодинаково у первородящих и повторнородящих.
Слайд 36
Раскрытие шейки матки считается полным, когда зев раскрывается
до 10-12 см. Одновременно с раскрытием шейки матки в
I периоде, как правило, начинается продвижение предлежащей части плода через родовой канал. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чаще всего большим сегментом во входе в малый таз или в полости таза.
Слайд 37
Плодный пузырь утрачивает свою физиологическую функцию к моменту
полного раскрытия шейки матки. Различают плоский пузырь, в котором
отсутствуют воды. Такой пузырь не образует выпуклости, и плодные оболочки охватывают головку плода. Плоский плодный пузырь может задерживать течение родов.
Слайд 38
После полного или почти полного раскрытия шейки матки
оболочка плодного пузыря под влиянием повышенного внутриматочного давления разрывается
и передние воды изливаются (своевременное излитие околоплодных вод).
Если плодные оболочки при полном раскрытии зева не разрываются, их необходимо вскрыть.
Слайд 39
Если разрыв плодных оболочек происходит до начала родовой
деятельности, то говорят о преждевременном, или дородовом излитии околоплодных
вод;
Если воды изливаются после начала родов, но до полного или почти полного открытия шейки матки, - о раннем излитии вод.
Слайд 40
При чрезмерной плотности оболочек плодный пузырь разрывается позже
наступления полного раскрытия шейки матки- запоздалый разрыв плодного пузыря.
Изредка
оболочки плодного пузыря не разрываются, и плод рождается покрытый плодными оболочками- рождение в «сорочке».
Слайд 41
Иногда пузырь рвется не в нижнем полюсе, около
наружного зева, а выше («высокий разрыв»). В таких случаях
при вступившей и продвигающейся головке отверстие в плодном пузыре закрывается, и при влагалищном исследовании находят напрягающийся плодный пузырь.
После излития околоплодных вод схватки на некоторое время могут прекращаться или ослабевать, а затем вновь становятся сильными.
Слайд 42
Пока плодный пузырь цел, внутриматочное давление на предлежащую
часть плода равномерно или почти равномерно. После же вскрытия
плодного пузыря создаются совершенно иные условия, так как внутриматочное давление выше, чем внешнее давление. Это способствует образованию на предлежащей части родовой опухоли.
Слайд 43
Полное раскрытие зева, совпадающее обычно со вскрытием плодного
пузыря, указывает на окончание первого периода родов- периода раскрытия.
С окончанием первого периода начинается второй период родов- период изгнания.
Слайд 44
Второй период-изгнания
Период изгнания продолжается у первородящих от 1 до 2
ч, у повторнородящих от 5-10 мин до 1 ч.
К сокращению матки присоединяется сокращение брюшного пресса, диафрагмы и мышц тазового дна, что характеризует развитие потуг. Потуги являются рефлекторным актом и возникают благодаря давлению предлежащей части плода на нервные окончания, заложенные в шейке матки и в мышцах тазового дна.
Слайд 45
Желание тужиться непроизвольно и неудержимо. В результате развивающихся
потуг внутриматочное давление повышается еще сильнее, чем в периоде
раскрытия; их сила направлена на изгнание плода из матки.
В результате повышения внутриматочного давления плод совершает ряд сложных движений, приближается предлежащей частью к тазовому дну и оказывает на него все возрастающее давление.
Слайд 46
Рефлекторно возникающие при этом сокращения брюшного пресса усиливают
позывы роженицы на потуги, которые повторяются все чаще и
чаще- через каждые 5-4-3 мин.
Предлежащая часть плода при этом растягивает половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды.
После рождения плода начинается третий, последний период родов- последовый.
Слайд 47
Третий период - последовый
Это время от рождения
плода до рождения последа. В этот период происходят отслойка
плаценты и оболочек от подлежащей маточной стенки и рождение последа (плацента с оболочками и пуповиной).
Последовый период продолжается от 5 до 30 мин.
Слайд 48
Появляющиеся вскоре выраженные ритмические сокращения матки называются последовыми
схватками.
Вариантом отслойки и рождения последа является краевое отделение плаценты,
которое называется выделением последа по Дункану.
Вторым вариантом является образование ретроплацентарной гематомы – отслоение плаценты с центра по Шульцу.
Слайд 51
Последовый период сопровождается кровотечением из матки.
Количество теряемой
при этом крови обычно не более 400,0 – 450,0
мл.
Слайд 52
Остановку маточного кровотечения с момента отделения плаценты от
стенки матки обусловливает следующее:
1) смещение и деформация (скручивание, перегибы,
растяжение) сосудов в результате сокращения мышцы матки, что является фактором механической остановки кровотечения;
2) своеобразие структуры концевых участков артерий;