Слайд 3
Определение иммунодефицита –
под иммунодефицитами понимают состояния, характеризующиеся
неспособностью организма развивать полноценную иммунную реакцию на патоген
К
первичным иммунодефицитам относятся состояния, в основе которых лежат дефекты развития иммунных органов или дефекты генов, контролирующих и регулирующих работу иммунной системы.
Вторичные иммунодефициты – это состояния, приобретенные человеком в течение жизни, их развитие связано с неблагоприятным воздействием на организм экзогенных и эндогенных факторов.
Слайд 4
Классификация
первичных иммунодефицитов
Комбинированные иммунодефициты
Т-клеточные иммунодефициты
Гуморальные иммунодефициты
Дефициты системы фагоцитов
Дефицит
системы комплемента
Слайд 5
Комбинированные иммунодефициты
Классификация
Тяжелый комбинированный иммунодефицит с ретикулярной дигенезией
(ретикулярный дисгенез)
Тяжелый комбинированный иммунодефицит
- Х-сцепленный - аутосомно-рецессивный
Иммунодефицит, сцепленный с
дефицитом АДА (аденозиндезаминазы)
Иммунодефицит, сцепленный с дефицитом ПНФ (пуриннуклеозидфосфорилазы)
Синдром «голых» лимфоцитов
Иммунодефицит с атаксией-телеангиэктазией (синдром Луи-Бар)
Синдром Вискотта-Олдрича
Слайд 6
Комбинированные иммунодефициты Уровни нарушений в системе иммуногенеза.
При комбинированных
иммунодефицитах нарушается процесс формирования из стволовых кроветворных клеток стволовых
лимфоцитарных клеток, пре-Т-клеток и пре-В-клеток, антиген-реактивных Т- и В-клеток
Тяжелый комбинированный иммунодефицит
Зрелая В-клетка
Плазматическая клетка
Слайд 7
Комбинированные иммунодефициты.
Молекулярно-генетические дефекты и характер иммунных расстройств
Слайд 8
Комбинированные иммунодефициты.
Молекулярно-генетические дефекты и характер иммунных расстройств
Слайд 9
Комбинированные иммунодефициты.
Молекулярно-генетические дефекты и характер иммунных расстройств
Слайд 10
Комбинированные иммунодефициты
Общим для комбинированных иммунодефицитов является:
Раннее их появление
( в возрасте 2-7 мес.)
Инфицирование множеством микроорганизмов (грибы, бактерии,
вирусы)
Инфицирование маловирулентными микроорганизмами (Candida, пневмоцисты, цитомегаловирус)
Выраженная клиническая симптоматика
Тяжелое течение инфекционного процесса (часто с летальным исходом)
Задержка физического развития (рост, масса тела)
Слайд 11
Комбинированные иммунодефициты
Клиническая характеристика
Дети с
ПКИД страдают от тяжело протекающих бактериальных, вирусных и грибковых
инфекций кожи, подкожной клетчатки, слизистых, легких (пневмоцистная пневмония), персистирующей и бактериальной инфекции слизистой рта и горла, часто наблюдается кандидоз глотки, пищевода, у больных развивается хронический понос (более 14 дней), сепсис, менингит, гнойный отит, диссеминированная БЦЖ-инфекция
Слайд 12
Комбинированные иммунодефициты
Для ПКИД характерно:
Лимфоцитопения
Гипоплазия тимуса
Гипоплазия лимфатических узлов, миндалин
Снижение
количества Т-клеток в крови
Снижение функциональной активности
Т-клеток (РБТЛ на ФГА, КОН-А, СКЛ)
Снижение содержания в крови IgG и IgА (на два стандартных отклонения (2 сигмы) от нормы)
Аномалии скелета
Слайд 13
Комбинированные иммунодефициты
1.ТКИД с ретикулярной дисгенезией
(ретикулярный дисгенез)
Для заболевания характерно:
В
костном мозге практически отсутствуют или в малом количестве содержатся
клетки-предшественники лейкоцитов.
Панцитопения
Гипоплазия вилочковой железы
Гипоплазия лимфоузлов и лимфоидных образований
В селезенке и лимфоузлах отсутствуют лимфоциты, преобладают ретикулоциты, макрофаги, отсутствуют фолликулы
Младенцы умирают в течение 1-го месяца жизни от тяжелой пневмонии и сепсиса
Иммунологические нарушения:
- отсутствие лимфоцитов в периферической крови
- отсутствие гранулоцитов в периферической крови
- нарушены реакции гуморального и клеточного типов
Лечение: трансплантация гемопоэтической ткани (костного мозга)
Слайд 14
Комбинированные иммунодефициты
2.ТКИД:
Х-сцепленный тип (болеют только мальчики)
Аутосомно-рецессивный тип (болеют
в равной степени мальчики и девочки)
Для ТКИД характерно:
Гипоплазия тимуса
Лимфоцитопения
Сниженное
количество в периферической крови Т- и В-лимфоцитов
Сниженное количество в периферической крови Т-лимфоцитов и нормальное количество В-лимфоцитов
Сниженная функциональная активность Т- и В-лимфоцитов
Отсутствуют кожные реакции замедленного типа (ГЗТ)
Подавлена продукция АТ на специфические Аг
Снижена концентрация в крови IgA, IgM, IgG
Продолжительность жизни детей составляет 1 год. Часто дети умирают от интерстициальной пневмонии, пневмоцитоза, сепсиса
Лечение: трансплантация гемопоэтической ткани (костного мозга)
Слайд 15
Комбинированные иммунодефициты
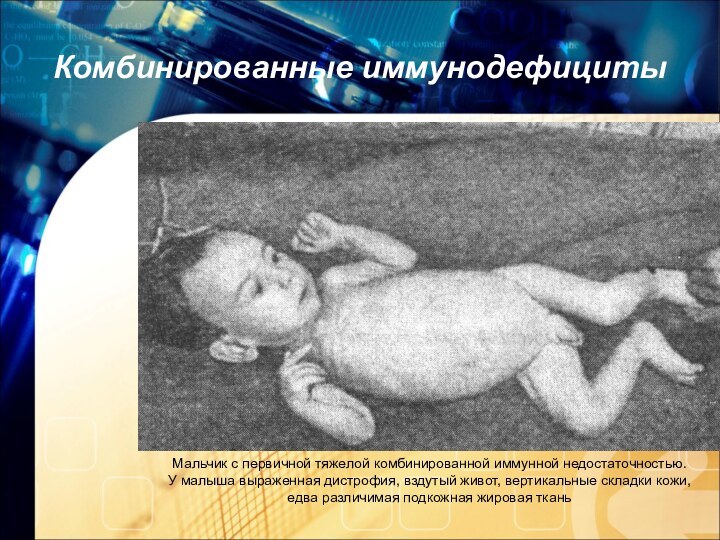
Мальчик с первичной тяжелой комбинированной иммунной недостаточностью.
У
малыша выраженная дистрофия, вздутый живот, вертикальные складки кожи,
едва
различимая подкожная жировая ткань
Слайд 16
Комбинированные иммунодефициты
3.Иммунодефицит, сцепленный с дефицитом АДА (аденозиндезаминазой)
Заболевание связано
с дефицитом аденозиндезаминазы в лимфоцитах. Ее недостаточность приводит к
накоплению в Т- и В-лимфоцитах продуктов пуринового обмена (дезоксиаденозина и др.), которые токсически действуют на клетки и подавляют в них метаболизм и их функциональную активность. Заболевание протекает тяжело, манифест в 2-3 мес. возрасте (редко в 2-15 лет.возрасте).
У пациентов наблюдается:
Аномалии развития скелета (деформации, окостенения), хондродисплазия
Т- и В-лимфоцитопения
Снижение уровня сывороточных Ig всех типов
Лечение:
трансплантация гемопоэтической ткани;
переливание эритроцитарной массы как источника АДА;
Ферментозамещающая терапия 3 раза в неделю в виде подкожных инъекций препарата АDА (ADAGEN)
противомикробные препараты;
симптоматическое лечение.
Слайд 17
Комбинированные иммунодефициты
4. Иммунодефицит, сцепленный с дефицитом ПНФ (пуриннуклеозидфосфорилазы)
Развитие
синдрома связано с недостаточностью в лимфоцитах ПНФ, подавлением активности
рибонуклеотидредуктазы и синтеза в лимфоцитах ДНК. При отсутствии ПНФ токсические метаболиты (дезоксигуанозинтрифосфотаза - дГТФ) накапливаются внутри клеток и нарушают пролиферацию лимфоцитов. При этом больше угнетается функция Т-лимфоцитов, чем В-лимфоцитов.
Клинически заболевание проявляется развитием рецидивирующих, трудно поддающихся лечению вирусно-бактериальных инфекций дыхательных путей. Затем в процесс вовлекаются другие органы и системы.
Часто у пациентов наблюдаются:
Т-лимфоцитопения
Содержание сыворотчных Ig в норме
У 2/3 пациентов наблюдается неврологическая симптоматика:
Спастические тетраплегии
Атаксия
Тремор
Диплегия
Слайд 18
Комбинированные иммунодефициты
4. Иммунодефицит, сцепленный с дефицитом ПНФ (пуриннуклеозидфосфорилазы)
В
некоторых случаях развиваются аутоиммунные расстройства
Аутоиммунная гемолитическая анемия
Идиопатическая тромбоцитопения,
СКВ
Лечение:
Трансплантация гемопоэтической ткани
Переливание эритроцитарной массы как источника ПНФ
Противомикробные препараты
Симптоматические средства
Слайд 19
Комбинированные иммунодефициты
5. Синдром «голых» лимфоцитов (дефицит экспрессии на
лимфоцитах НLA-антигенов I и II класса)
Синдром развивается из-за нарушения экспрессии НLA I и II классов на лимфоцитах и антигенпредставляющих клетках
Клинически заболевание проявляется:
Развитием частых вирусных инфекций герпетической, аденовирусной и цитомегаловирусной природы
Поражением придаточных пазух носа, бронхов, легких (интерстициальная пневмония)/бактерии, грибы/
Синдром мальабсорбции
Трудноизлечимые диареи
Слайд 20
Комбинированные иммунодефициты
5. Синдром «голых» лимфоцитов (дефицит экспрессии на
лимфоцитах НLA-антигенов I и II класса)
Дети погибают от септических
состояний в течение первых лет жизни
Количество лимфоцитов в норме (Т- и В-лимфоцитов)
Уменьшено количество CD4+ - Т-лимфоцитов
Уменьшено содержание в сыовротке Ig
Лечение:
Пересадка гемопоэтической ткани
Противомикробные препараты
Препараты иммуноглобулинов (ВВИГ)
Слайд 21
Комбинированные иммунодефициты
6. Иммунодефицит с атаксией-телеангиэктазией (синдром Луи-Бар)
Заболевание связано с дефективностью киназ, участвующих в регуляции клеточного
цикла лимфоцитов
Клиническая манифестация – в возрасте 3-5 лет и старше
Слайд 22
Комбинированные иммунодефициты
6. Иммунодефицит с атаксией-телеангиэктазией (синдром Луи-Бар)
У
больных наблюдается триада:
ИД + сосудистая патология + нервные нарушения
Проявления:
Рецидивирующие
инфекции вирусной и бактериальной природы носовых пазух, дыхательных путей, пневмонии
Заболевания принимают затяжной характер и сопровождаются бронхоэктазами, дыхательной недостаточностью.
Слайд 23
Комбинированные иммунодефициты
6. Иммунодефицит с атаксией-телеангиэктазией (синдром Луи-Бар)
Проявления:
Кожно-глазные
телеангиэктазии (телеангиэктазии мелких сосудов расположенных в конъюнктивах глазных яблок,
на веках, ушных раковинах, скулах, крыльях носа, в межлопаточной области)
Мозжечковая атаксия (дети поздно учатся ходить), неустойчивая походка, частые спотыкания и падения
Гипотония мышц, в далеко зашедших стадиях – атрофия мышц.
Глазодвигательная атаксия возникает рано и проявляется в нарушении способности писать и читать.
Слайд 24
Иммунодефицит с атаксией-телеангиэктазией (синдром Луи-Бар)
Иммунные нарушения:
Снижено количество
Т-лимфоцитов
Количество В-лимфоцитов, как правило, в пределах нормы
Снижена
функциональная активность Т-лимфоцитов в (РБТЛ на митогены)
Содержание сывороточных Ig в норме (часто снижено содержание IgA)
Прогноз жизни относительно неблагоприятный . В среднем пациенты доживают до 14-20 лет.
Лечение:
Пересадка гемопоэтической ткани
Противомикробные препараты
Препараты гормонов тимуса
Препараты иммуноглобулинов (ВВИГ)
Симптоматические средства
Слайд 25
Комбинированные иммунодефициты
7. Синдром Вискотта-Олдрича
Заболевание развивается только у мальчиков
(Х-сцепленный тип наследования). Манифест с 6-месячного возраста.
Для синдрома характерны:
Тромбоцитопения
Дерматит
Пиогенные
инфекции
Вначале заболевание проявляется кровотечениями (кровь в кале, петехиальные кровоизлияния)
С 1 года кожные проявления манифестируют атоническим дерматитом (прогрессирующая экзема, склонная к переходу в нейродермит)
У больных обычно развиваются гнойные отиты, ангины, назофарингиты, гнойный ринит, риносинусит, конъюнктивит. Часто заболевания протекают с гипертермией и клиникой септицемии.
У 40% больных манифестируют аутоиммунные заболевания (васкулиты, артриты, гломерулонефриты, гемолитическая анемия).
Слайд 26
Синдром Вискотта-Олдрича
Иммунные нарушения:
снижено количество Т-лимфоцитов в
крови, количество В-лимфоцитов – в норме
снижено содержание сывороточных
IgM и IgA
Лечение:
Пересадка гемопоэтической ткани
Противомикробные препараты
Препараты иммуноглобулинов (ВВИГ)
Симптоматические средства
При снижении Hb менее 50мг% - переливание эритроцитарной массы
Переливание крови
Кровезаместительные препараты
Слайд 27
Комбинированные иммунодефициты
8. Синдром Незелофа
У детей с
этим синдромом наблюдается недоразвитый эмбриоподобный тимус, который не способен
поддерживать Т-клеточную дифференцировку.
Клиническая манифестация:
Затяжные рецидивирующие вирусные, бактериальные, протозойные и грибковые инфекции дыхательных путей, легких, кожи.
Иммунный статус:
Лимфоцитопения
Снижение количества Т-лимфоцитов (CD3+, CD4+, CD8+), их низкая функциональная активность в РБТЛ и СКЛ
Угнетение кожных реакций ГЗТ
Уровень В-лимфоцитов и Ig- в норме
Снижение продукции специфических антител
Часто наблюдается:
Гемолитическая анемия (реакция Кумбса +)
Аутоиммунная тромбоцитопения
Бактериальный сепсис
Слайд 28
Синдром Незелофа
Лечение
Трансплантация тимуса
Препараты тимуса
Препараты
иммуноглобулинов
Противомикробные
средства
Слайд 29
Т-клеточные иммунодефициты
Классификация Т-клеточных иммунодефицитов
Синдром Ди-Джорджи
Хронический кожно-слизистый кандидоз
Слайд 30
Т-клеточные иммунодефициты
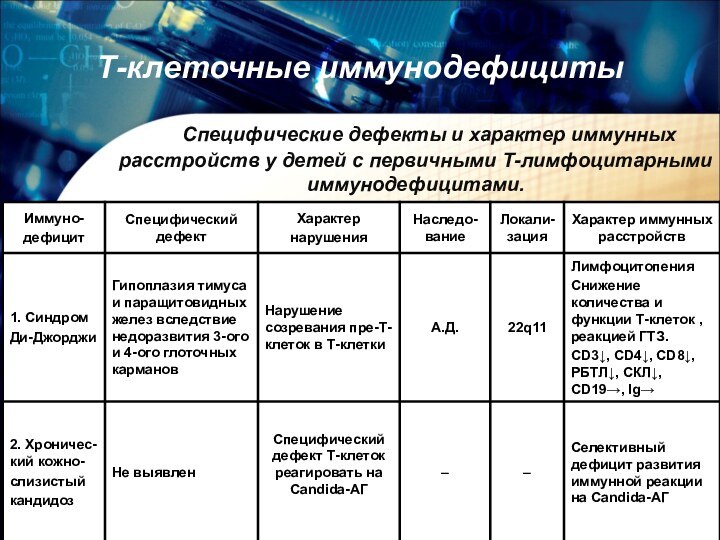
Специфические дефекты и
характер иммунных расстройств у детей с первичными Т-лимфоцитарными иммунодефицитами.
Слайд 31
Т-клеточные иммунодефициты
Уровни нарушений в системе иммуногенеза
Слайд 32
Т-клеточные иммунодефициты
1.Синдром
Ди-Джорджи
Для заболевания характерна триада аномалий:
Гипоплазия тимуса
Гипоплазия паращитовидных желез
Аномалия дуги
аорты (сочетающаяся с аномалиями крупных сосудов, грудины, «волчьей пастью», катарактой)
Рецидивирующие вирусные инфекции верхних дыхательных путей
Персистирующие инфекции, вызванные вирусом герпеса (ВПГ-1, ВПГ-2, ВПГ-3)
Грибковые поражения слизистых и кожи
Для детей характерен гипертелоризм – широкая переносица, увеличенное расстояние между зрачками, низко посаженные уши
Слайд 33
Т-клеточные иммунодефициты
1.Синдром Ди-Джорджи
Кардиальные нарушения проявляются:
цианозом
одышкой в покое
шумовой симптоматикой при аускультации
Недоразвитие паращитовидных
желез проявляется неонатальными тетаниями, развивающимися через 1-2 суток после рождения (вследствие гипокальциемии).
Лечение:
трансплантация тимуса (при аплазии)
препараты тимуса ( при гипоплазии)
Иммунная недостаточность, за редкими исключениями, не определяет прогноз заболевания. Если пациент переживает 6-месячный возраст, наблюдается спонтанное восстановление Т-клеточного иммунитета.
Слайд 34
Т-клеточные иммунодефициты
2. Хронический кожно-слизистый кандидоз
Клинически Т-клеточный кандидоз проявляется в поражении кожи, ногтей, волосистой
части головы и слизистых оболочек грибами рода Candida Albicans
Лечение:
противомикозная терапия
препараты, стимулирующие Т-клеточный иммунитет
Слайд 35
Дефицит гуморального иммунитета (антителообразования)
Классификация
Наследственная гипогаммаглобулинемия, сцепленная с
Х-хромосомой (болезнь Брутона)
Несемейная гипогаммаглобулинемия
(D80.1).
Общий вариабельный иммунодефицит (общая вариабельная гипогаммагобулинемия)
Транзиторная гипогаммагобулинемия детей (медленный иммунологический старт)
Дисгаммаглобулинемии (избирательный дефицит
иммуноглобулинов):
Селективный дефицит IgA
Селективный дефицит IgM
Селективный дефицит IgG (IgG2 и IgG4)
Селективный дефицит IgЕ
Дефицит специфических антител при нормо- или гипергаммаглобулинемии
6. Гипер-IgM-синдром (иммунодефицит с повышенным уровнем IgM)
Слайд 36
Дефицит гуморального иммунитета (антителообразования)
Общим для этой группы ИД
является:
Заболевания возникает со второго полугодия жизни ребенка, когда из
организма ребенка исчезают материнские АТ.
Манифестируют хроническими рецидивирующими бактериальными инфекциями бронхо-легочного аппарата (бронхиты, пневмонии), ЛОР-органов (гнойные отиты, синуситы), бактериальными инфекциями кожи и подкожной клетчатки (пиодермии, фурункулез, флегмоны, абсцессы), ЖКТ (диареи, дисбактериоз)
Частое развитие аллергических реакций (на лекарственные препараты, продукты питания и др.)
Сохранен иммунитет к вирусным инфекциям (корь, паротит, краснуха и пр.)
Нормальное содержание в крови Т-лимфоцитов, нормальный уровень РБТ на ФГА, реакции ГЗТ имеют обычный вид, нормальная продукция ИЛ и ИНФ.
Слайд 37
Дефицит гуморального иммунитета (антителообразования)
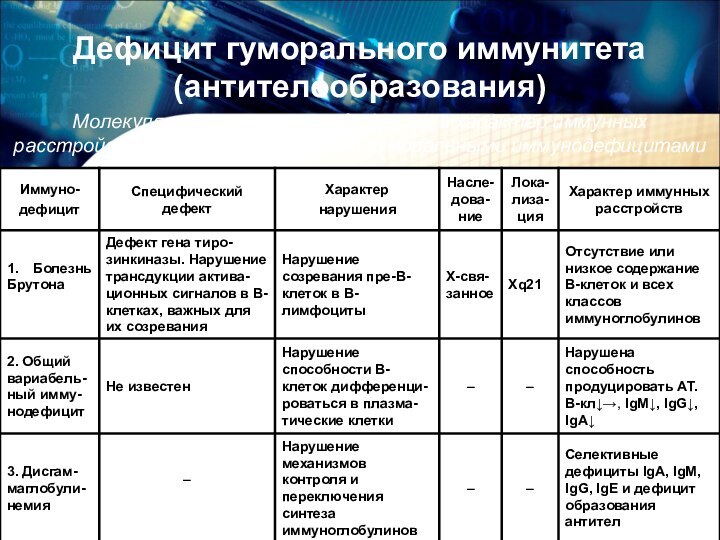
Молекулярно-генетические дефекты и характер иммунных
расстройств у детей с первичными гуморальными иммунодефицитами
Слайд 38
Дефицит гуморального иммунитета (антителообразования)
Уровни нарушения в системе иммуногенеза
при гуморальном иммунодефиците
Слайд 39
Дефицит гуморального иммунитета
Наследственная гипогаммаглобулинемия, сцепленная с Х-хромосомой
(болезнь Брутона)
Заболевание
сцеплено с Х-хромосомой, болеют только мальчики.
Слайд 40
Дефицит гуморального иммунитета
1.
Болезнь Брутона
Клинически заболевание манифестирует
хроническими рецидивирующими инфекциями дыхательной системы, ЛОР-органов, кожи, ЖКТ.
В разгар заболевания у детей
не наблюдается реактивного
увеличения лимфоузлов, селезенки,
гиперплазии миндалин,
развития аденоидов.
Иммунный статус:
- низкое содержание В-лимфоцитов в периферической крови (<1%), CD19+, CD20+, CD22+-клеток
- низкое содержание в крови IgA, IgM, IgG (IgG<200мг/%, IgA<20 мг/%)
Слайд 41
Дефицит гуморального иммунитета
Болезнь Брутона
Лечение:
Заместительная терапия ВВИГ (нормальный человеческий иммуноглобулин для внутривенного введения).
Заместительная терапия с впервые выявленным заболеванием, а также после всех серьезных инфекционных эпизодов проводится в режиме насыщения. После достижения у ребенка в крови уровня IgG не ниже 400 мг/% переходят на поддерживающий режим.
Режим насыщения:
ВВИГ вводят 2 раза в неделю в дозе 0,1-0,2 г/кг (месячная доза 1,2 г/кг)
Нативная плазма 2 раза в неделю в дозе 15-20 мг/кг (месячная доза 120 мг/кг)
Поддерживающая доза:
ВВИГ 1 раз в месяц в дозе 0,1-0,2 г/кг массы тела
Нативная плазма 1 раз в месяц в дозе 15-20 мг/кг.
Антимикробная терапия (дозы антибиотиков возрастные, ориентированные на лечение тяжелых и среднетяжелых инфекций), курсы лечения 10-14 дней, 21 день.
Антигистаминные препараты
Симптоматическое лечение
Слайд 42
Дефицит гуморального иммунитета
2. Несемейная гипогаммаглобулинемия (D80.1)
Болеют
мальчики и девочки.
По клинике и иммунным нарушениям
заболевание сходно с болезнью Брутона.
Иммунный статус:
Сниженное содержание в крови основных классов иммуноглобулинов (IgA, IgM, IgG)
Количество В-лимфоцитов снижено или нормальное. В отличие от мальчиков с болезнью Брутона, у этих больных не выявляют дефект гена тирозинкиназы в хромосоме Xq21.
Лечение: аналогичное детям с болезнью Брутона.
Слайд 43
Дефицит гуморального иммунитета
3. Общий вариабельный иммунодефицит (общая вариабельная
гипогаммаглобулинемия)
Заболевание может возникнуть в любом возрасте, пик манифестации заболевания
1-5 лет, 14-36 лет.
Клинически манифестирует патологией, характерной для групп гуморальных ИД
Иммунологические показатели:
В период развития заболевания у больных выявляется низкое содержание основных классов Ig (IgA, IgM, IgG – суммарно <300 мг/%)
Количество В-лимфоцитов в крови снижено или нормальное
Снижена продукция специфических антител (к этиологическим инфекционным агентам)
Слайд 44
Дефицит гуморального иммунитета
3. Общий вариабельный иммунодефицит (общая вариабельная
гипогаммаглобулинемия)
Лечение:
Антимикробная терапия
Заместительная терапия антителосодержащими препаратами (ВВИГ – доза,
как при болезни Брутона)
Симптоматическая терапия
Слайд 45
Дефицит гуморального иммунитета
4. Транзиторная гипогаммаглобулинемия детей (медленный иммунологический
ответ)
Естественное иммунодефицитное состояние, встречающееся у 5-8% детей. Развивается в
силу запаздывания продукции собственных иммуноглобулинов. Диагноз выставляется в возрасте от 7 мес до 4 лет
Клинически заболевание манифестирует патологией, характерной для группы гуморальных ИД
Иммунологические показатели:
Снижение одного или нескольких изотипов иммуноглобулинов (IgG<500 мг/%, IgA<20 мг/%, IgM<40 мг/%)
ТГД, как правило, заканчивается самопроизвольным выздоровлением
Слайд 46
Дефицит гуморального иммунитета
4. Транзиторная гипогаммаглобулинемия детей (медленный иммунологический
ответ)
Лечение:
Симптоматическое, направленное на купирование инфекций
В тяжелых случаях – заместительная
терапия препаратами иммуноглобулинов (ВВИГ)
Слайд 47
Дефицит гуморального иммунитета
5. Дисгаммаглобулинемии
(избирательный дефицит отдельных классов
иммуноглобулинов)
Клинически заболевания манифестируют патологией, характерной для группы гуморальных ИД.
При
этом заболевании наблюдается снижение в сыворотке крови одного или двух классов Ig, при нормальном содержании других.
Слайд 48
Дефицит гуморального иммунитета
Различают следующие
разновидности дисгаммаглобулинемий:
5.1 Селективный дефицит IgA
Ставится детям старше 1 года,
если концентрация IgA<5 мг/%, IgМ и IgG – в норме
Частые аллергические реакции
Состояние способствует аутоиммунным заболеваниям
5.2 Селективный дефицит IgМ
5.3 Селективный дефицит IgG
Слайд 49
Дефицит гуморального иммунитета
5. Дисгаммаглобулинемии
Лечение:
Симптоматическое, подавление инфекции (антибиотики)
Иммуностимуляция препаратами
(рибомунил, бронхомунил, биостим, ликопид, натрия нуклеинат, полиоксидоний)
В тяжелых случаях
- ВВИГ
Слайд 50
Дефицит гуморального иммунитета
6. Гипер-IgM синдром
Х-сцепленное заболевание.
Клинически заболевание манифестирует патологией,
характерной для группы гуморальных ИД.
У больных повышена чувствительность к оппортунистическим инфекциям (пневмоцистные пневмонии, энтероколиты, вызываемые Criptosporidium)
Иммунологические нарушения:
Повышено содержание в сыворотке крови IgM в 2-3 раза (до 10, 0 г/л)
IgA, IgЕ – следовые количества (IgA<0,5 г/л)
IgG <2 г/л
Слайд 51
Дефицит гуморального иммунитета
6. Гипер-IgM синдром
Лечение:
Антимикробная терапия
Препараты ВВИГ (вначале
в режиме насыщения, затем в режиме поддерживающей терапии)
Симптоматическое лечение
Слайд 52
Дефицит системы фагоцитов
Дефицит системы фагоцитов манифестирует
Хроническим гранулематозом
Синдромом Чедиака-Хигаси
Синдромом
Джоба (гипериммуноглобулинемия Е)
Дефицитом экспрессии молекул адгезии (дефект адгезии лейкоцитов)
Слайд 53
Дефицит системы фагоцитов
Молекулярно-генетические
дефекты и характер иммунных расстройств у больных с первичным
дефицитом системы фагоцитов
Слайд 54
Дефицит системы фагоцитов
Молекулярно-генетические дефекты и характер иммунных расстройств
у больных с первичным дефицитом системы фагоцитов
Слайд 56
Дефицит системы фагоцитов
Хронический гранулематоз
Заболевание может появиться в детстве,
так и у взрослых. Возникновение заболевания связано с неспособностью
фагоцитов продуцировать активные формы кислорода
Клинические проявления
Вначале гнойничковые инфильтраты кожи
Экзематозный дерматит вокруг рта, носа, ушей
Затем гранулемы и абсцессы в различных органах (чаще легких)
Гепатомегалия, спленомегалия, лимфаденопатия
Слайд 57
Дефицит системы фагоцитов
Мальчик 9 лет
с хронической стафилококковой инфекцией, связанной с недостаточностью внутриклеточного переваривания
бактерий
Слайд 58
Дефицит системы фагоцитов
Хронический гранулематоз
Иммунологические расстройства
ПМЯЛ, макрофаги способны к
киллингу и перевариванию поглощенных микробов (St.aureus, Serratia,
Echerichia,
Pseudomonas)
БЦ<50% нормы
НСТ-тест, ст.и
инд.<50% нормы
Слайд 59
Дефицит системы фагоцитов
Хронический гранулематоз
Лечение:
Антибактериальная
и противогрибковая терапия – пожизненно (терапия проводится даже в
период ремиссии инфекционного процесса). Антибиотики – цефалоспорины, грибы рода Candida – интраконазол
Симптоматическое лечение
При тяжелом течении – переливание лейкомассы
Слайд 60
Дефицит системы фагоцитов
2. Синдром Чедиака-Хигаси
Развитие
инфекции связано с потерей способности нейтрофилов переваривать микробы (нарушена
способность лизосом высвобождать ферменты с фагосомы)
Особенность: в нейтрофилах определяются гигантские гранулы (лизосомы).
Клинически заболевание манифестирует. Часто у больных наблюдается:
Рецидивирующие инфекции кожи (абсцессы кожи и подкожной клетчатки), органов дыхания (бронхиты, пневмонии), лимфаденопатия;
Частичный альбинизм глаз и кожи, нистагм, прогрессирующая периферическая нейропатия.
Слайд 61
Дефицит системы фагоцитов
2. Синдром Чедиака-Хигаси
Лечение:
Антимикробные средства
Симптоматическое лечение
Высокие дозы
витамина С
(500 мг/сут)
При тяжелом течении
– переливание лейкомассы
Слайд 62
Дефицит системы фагоцитов
3. Синдром гипериммуноглобулинемии (синдром Джоба)
Клинические проявления:
атипичное
течение воспаления ( без повышения температуры тела)
холодные абсцессы кожи
и подкожной клетчатки, лимфоузлов, рецидивирующие гнойные отиты, рецидивирующие бронхиты, повторные пневмонии с холодным течением
часто – хроническая экзема
характерны диспластические черты лица: широкая переносица, широко посаженные глаза, грубая кожа лица
спонтанные переломы трубчатых костей, сколиоз, гипермобильность суставов
аномалия прорезывания зубов (задержка молочных зубов, прорезывание постоянных зубов рядом с молочными)
Слайд 63
Дефицит системы фагоцитов
3. Синдром Джоба
Лабораторные показатели:
высокая концентрация в
крови IgE (1000 МЕ/мл)
высокая концентрация в крови гистамина (более
75 мкг/мл)
эозинофилия
снижение продукции АТ на вакцинальные Аг (дифтерийный, столбнячный анатоксины, Аг Haemophilus influenzae, Streptococcus pneumoniae)
Лечение:
Антимикробная терапия (пожизненная) – антибактериальная, антимикотическая
Индукторы интерферона
Симптоматическое лечение
Слайд 64
Дефицит системы фагоцитов
4. Дефицит экспрессии молекул адгезии
(дефицит
адгезии лейкоцитов)
Клинически заболевание проявляется
инфекционным поражением органов и систем, характерным для этой группы ИД:
Нарушена способность к формированию гноя
Лейкоцитоз (15-20x109/л)
Лихорадка неясной этиологии
У больных нарушена бактерицидная функция фагоцитов
Лечение
Антимикробная терапия
Лейкоцитарная масса
Симптоматическая терапия
Слайд 65
Дефицит системы комплемента
Различают следующие виды:
Дефицит С1, С4, С2
Дефицит
С3
Дефицит С5-С9
Дефицит С3b-ингибитора (фактора I)
Дефицит С1-ингибитора
Дефицит 3b
Слайд 66
Дефицит системы комплемента
Клинические проявления дефицита
компонента комплемента
Слайд 67
Дефицит системы комплемента
Наследственный ангионевротический отек
Клинические проявления:
Рецидивирующие самоорганизующиеся отеки кожи и слизистых покровов
(глотки, гортани, желудка, кишечника, реже лица и конечностей)
Отеки:
Плотные
Ограниченные по площади
Белесоватые
Без зуда и сыпи
Длительность 24-72 часа
Отек гортани – асфиксия, отек кишечника - непроходимость
Слайд 68
Дефицит системы комплемента
Наследственный ангионевротический отек
Провоцирующие факторы
Травма
Операции
Психоэмоциональные и физические
перенапряжения
Химические и лекарственные препараты
В 40% случаев спонтанно, без провоцирующих
факторов
Слайд 69
Дефицит системы комплемента
Наследственный ангионевротический отек
Лечение:
В острый период:
Переливание нативной или
свежезамороженной плазмы, не менее 250 мл одномоментно или 5% раствор аминокапроновой кислоты в/в капельно по 100-200 мл, затем каждые 4 часа по 100 мл до полного купирования обострения
При отеке гортани:
ингаляционное введение 0,1% раствора адреналина, 5% раствора эфедрина, β-адреностимуляторов, трахеостомия, эндотрахеальная интубация
Профилактика:
даназол 600 мг в сут, при достижении эффекта – 200 мг в сутки или метилтестостерон – 0,01 г в сутки, при ремиссии – 0,005 г в сутки ежедневно в течение 1 мес
Слайд 70
Дефицит системы комплемента
Наследственный ангионевротический отек
Лечение:
При наличии противопоказаний для назначения андрогенов их заменяют на
аминокапроновую кислоту 4-12 г в сутки перорально
Перед оперативным вмешательством рекомендуется:
в/в капельно нативная плазма 250-300 мл или аминокапроновая кислота 200-300 мл
Дексазон 8-12 мг (преднизолон 90-120 мг)