Слайд 2
Магнитно – резонансная томография позвоночника — наиболее информативный, точный

и надежный вид обследования позвоночника и прилегающих тканей, в
том числе, спинного мозга. Так как данный метод диагностики не требует инструментального вмешательства, отсутствует какие либо виды излучения, кроме магнитного поля он считается одним из самых эффективных, перспективных и безопасных.
Получив с помощью МРТ-исследования серию срезов, врач оценивает изображение отделов позвоночника в 3х взаимно перпендикулярных проекциях. При магнитно-резонансной томографии (МРТ) позвоночника визуализируются тела позвонков, межпозвонковые диски, суставы, спинной мозг, а так же нервные корешки, выходящие из спинномозгового канала.
Метод магнитно-резонансной томографии (МРТ) широко применяется в неврологической, онкологической и нейрохирургической практике для диагностики различных заболеваний, уточнения стадии и остроты патологического процесса, подбора лечения при установленном диагнозе, решения вопроса о хирургическом лечении, контроля его эффективности или выявления осложнений, а также для профилактики и раннего выявления изменений в организме (новообразований, дегенеративных процессов и др.).
Слайд 3
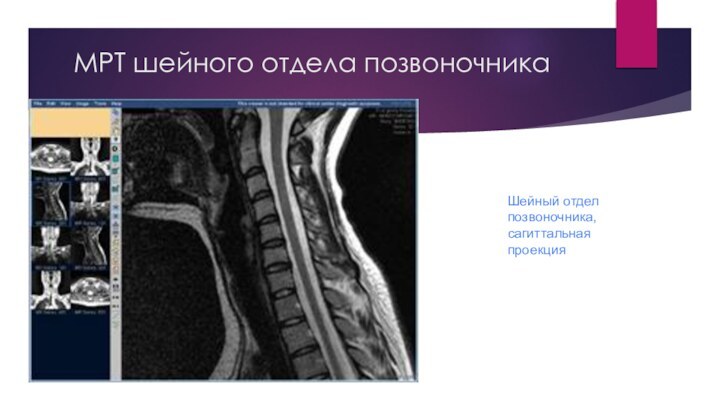
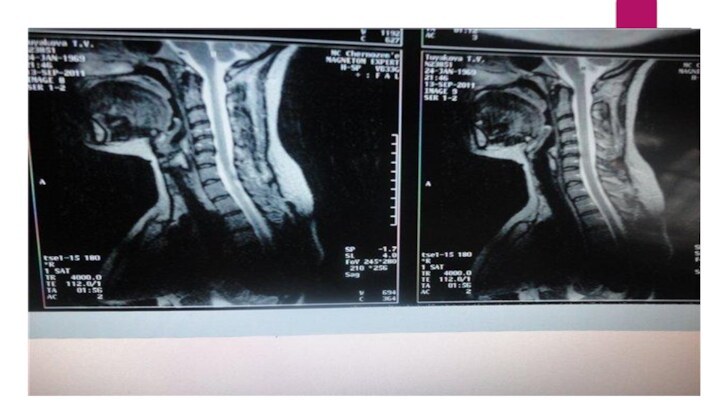
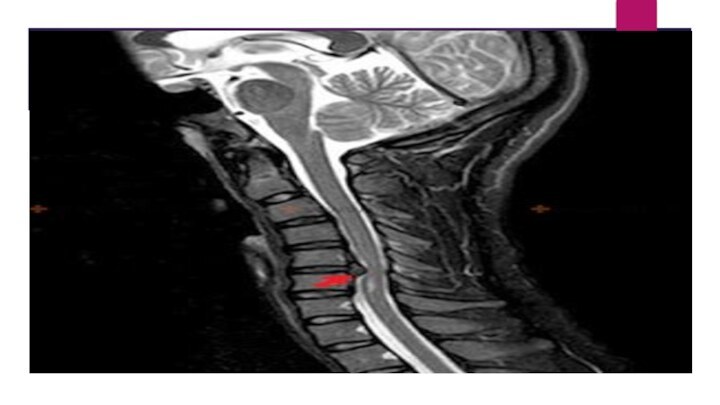
МРТ шейного отдела позвоночника
Шейный отдел позвоночника, сагиттальная проекция
Слайд 4
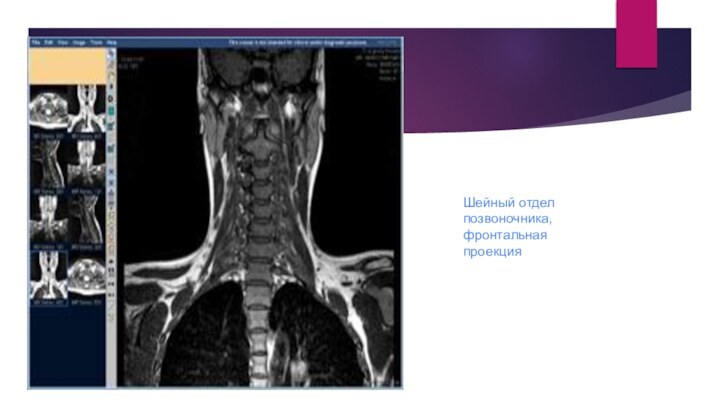
Шейный отдел позвоночника, фронтальная проекция
Слайд 5
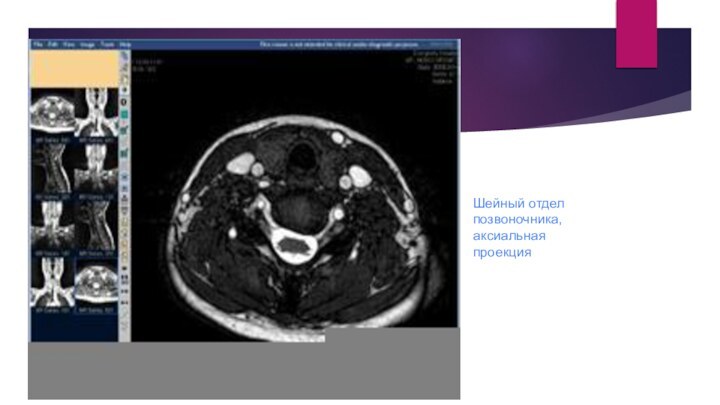
Шейный отдел позвоночника, аксиальная проекция
Слайд 6
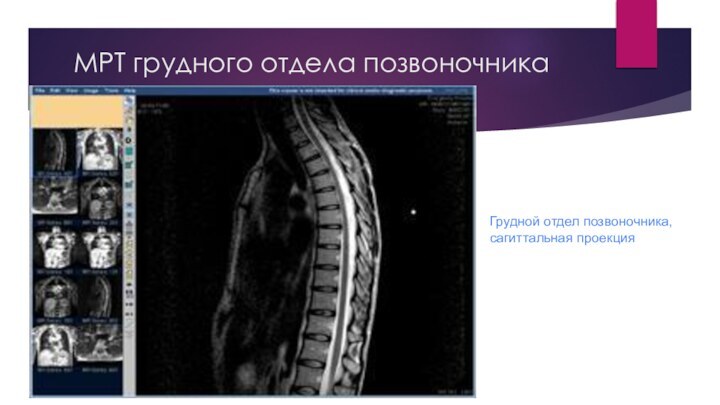
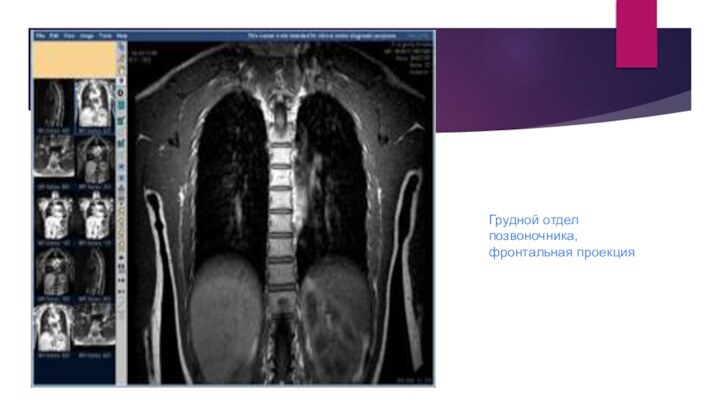
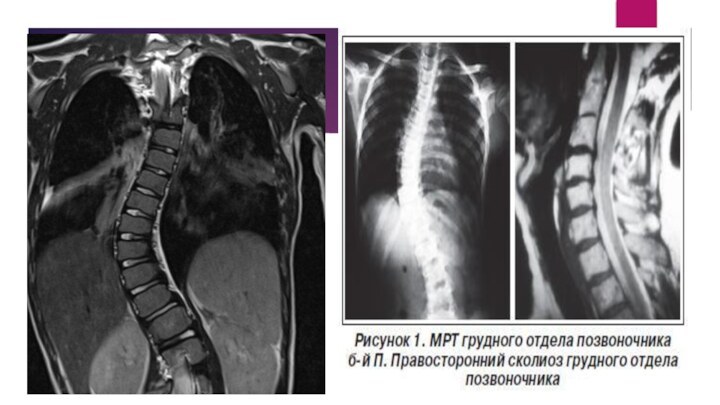
МРТ грудного отдела позвоночника
Грудной отдел позвоночника, сагиттальная проекция
Слайд 7
Грудной отдел позвоночника, фронтальная проекция
Слайд 8
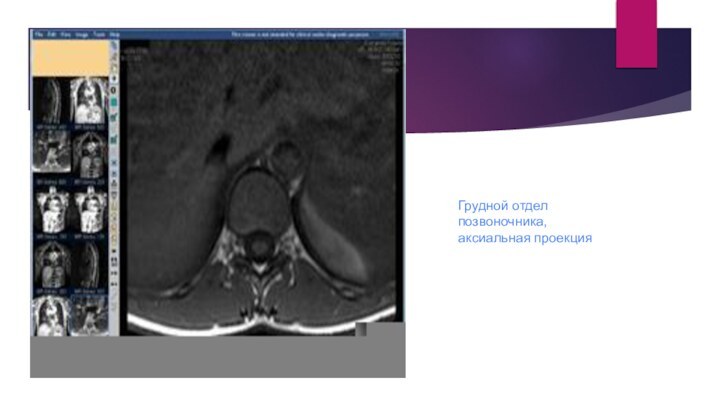
Грудной отдел позвоночника, аксиальная проекция
Слайд 9
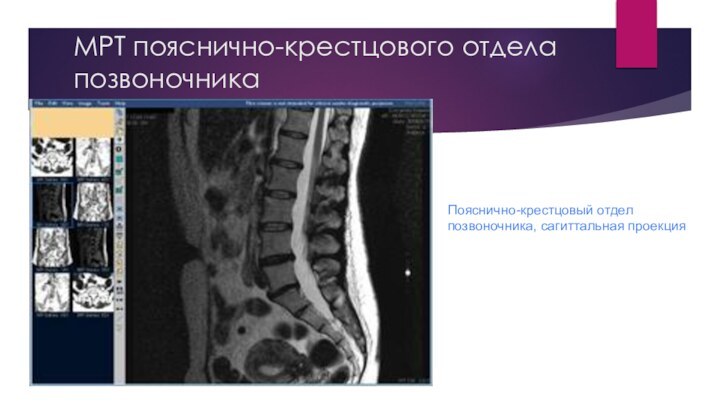
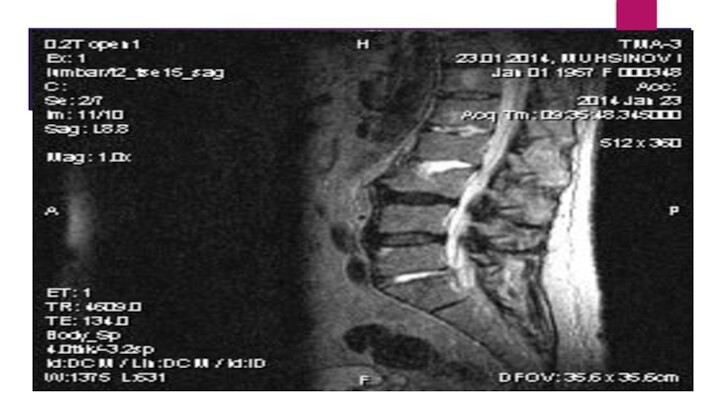
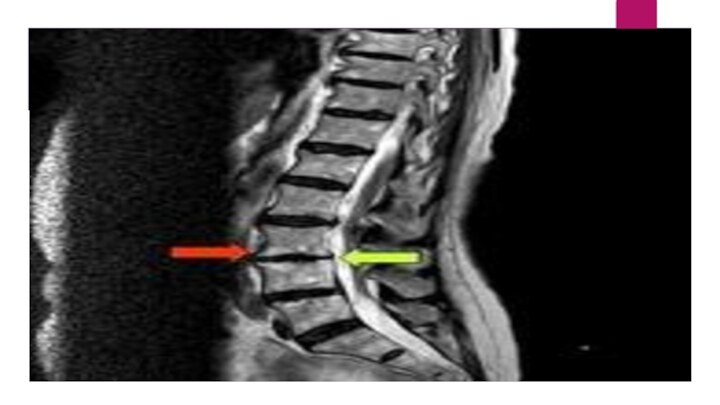
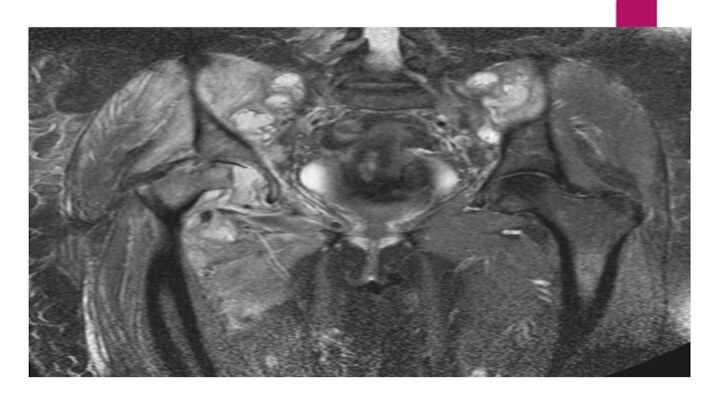
МРТ пояснично-крестцового отдела позвоночника
Пояснично-крестцовый отдел позвоночника, сагиттальная проекция
Слайд 10
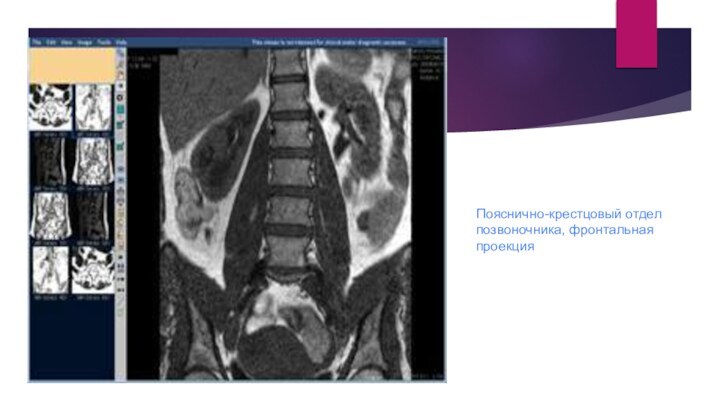
Пояснично-крестцовый отдел позвоночника, фронтальная проекция
Слайд 11
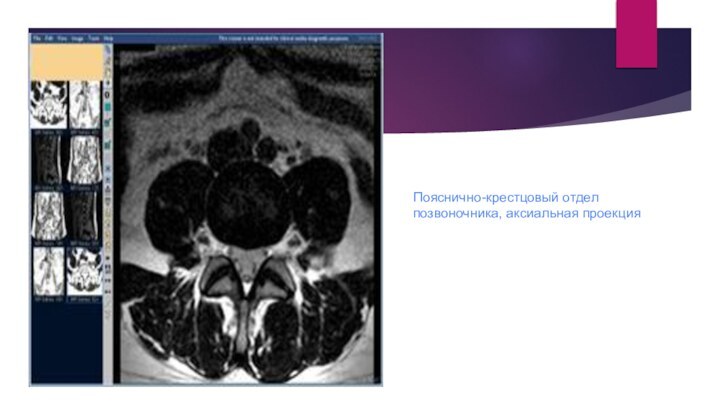
Пояснично-крестцовый отдел позвоночника, аксиальная проекция
Слайд 12
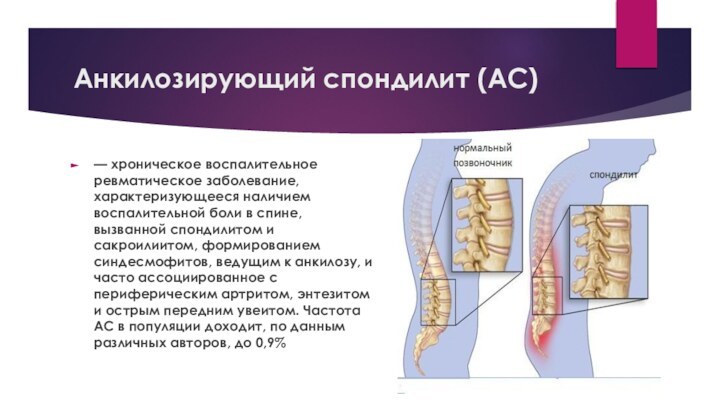
Анкилозирующий спондилит (АС)
— хроническое воспалительное ревматическое заболевание, характеризующееся
наличием воспалительной боли в спине, вызванной спондилитом и сакроилиитом,
формированием синдесмофитов, ведущим к анкилозу, и часто ассоциированное с периферическим артритом, энтезитом и острым передним увеитом. Частота АС в популяции доходит, по данным различных авторов, до 0,9%
Слайд 16
Скалиоз
- сложная деформация позвоночника, при котором происходит боковое
искривление его в плоскости спины и скручивающее (торсионное) вращение
позвоночника вокруг своей оси. Причины возникновения сколиоза до конца не изучены, среди основных - общая слабость и неразвитость связочно-мышечного аппарата, которая в период наиболее интенсивного роста (6-8 и 10-12 лет) в сочетании с провоцирующими воздействиями (неправильно устоявшиеся привычки, плохая осанка, незначительная естественная ассиметрия ног, таза...) приводит к возникновению и развитию искривления позвоночника. При значительных деформациях возникает рёберный горб, перекашивается таз, появляются клиновидность позвонков, затрудняется развитие внутренних органов.
Слайд 18
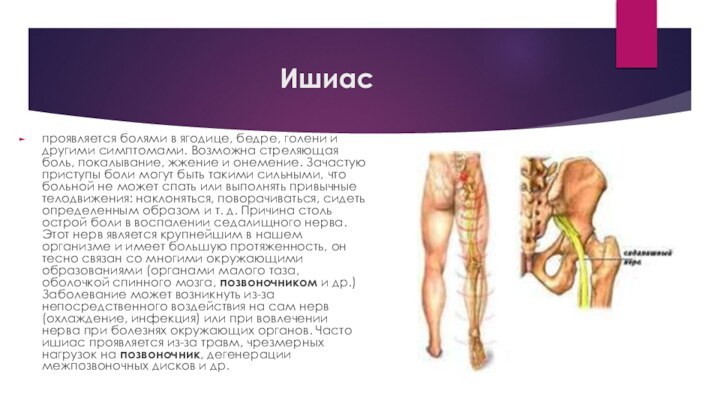
Ишиас
проявляется болями в ягодице, бедре, голени и другими
симптомами. Возможна стреляющая боль, покалывание, жжение и онемение. Зачастую
приступы боли могут быть такими сильными, что больной не может спать или выполнять привычные телодвижения: наклоняться, поворачиваться, сидеть определенным образом и т. д. Причина столь острой боли в воспалении седалищного нерва. Этот нерв является крупнейшим в нашем организме и имеет большую протяженность, он тесно связан со многими окружающими образованиями (органами малого таза, оболочкой спинного мозга, позвоночником и др.) Заболевание может возникнуть из-за непосредственного воздействия на сам нерв (охлаждение, инфекция) или при вовлечении нерва при болезнях окружающих органов. Часто ишиас проявляется из-за травм, чрезмерных нагрузок на позвоночник, дегенерации межпозвоночных дисков и др.
Слайд 20
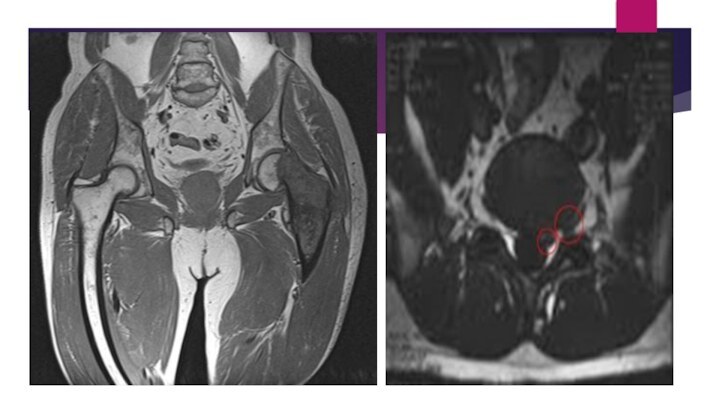
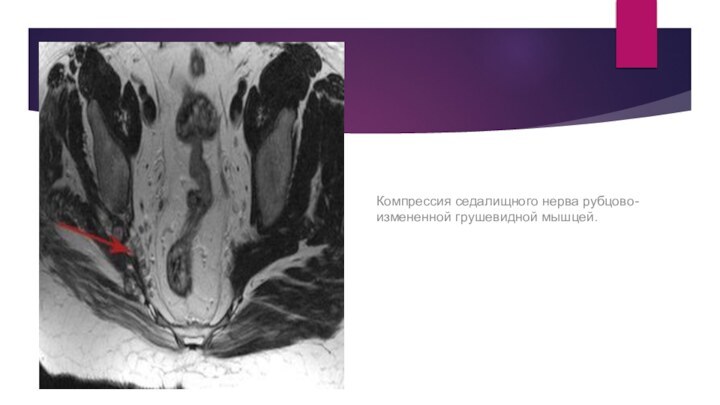
Компрессия седалищного нерва рубцово-измененной грушевидной мышцей.
Слайд 21
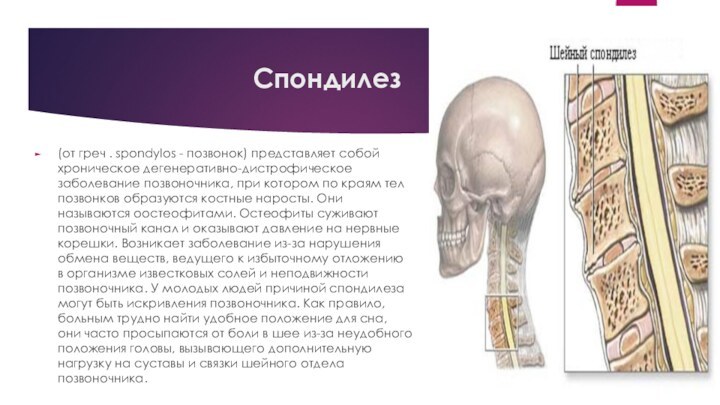
Спондилез
(от греч . spondylos - позвонок) представляет собой
хроническое дегенеративно-дистрофическое заболевание позвоночника, при котором по краям тел
позвонков образуются костные наросты. Они называются оостеофитами. Остеофиты суживают позвоночный канал и оказывают давление на нервные корешки. Возникает заболевание из-за нарушения обмена веществ, ведущего к избыточному отложению в организме известковых солей и неподвижности позвоночника. У молодых людей причиной спондилеза могут быть искривления позвоночника. Как правило, больным трудно найти удобное положение для сна, они часто просыпаются от боли в шее из-за неудобного положения головы, вызывающего дополнительную нагрузку на суставы и связки шейного отдела позвоночника.
Слайд 24
Деформирующий спондилез
представляет собой дегенеративные изменения поясничных позвонков с

формированием костных выростов, так называемых остеофитов. Находясь под передней
продольной связкой позвоночника, они раздражают ее. Могут достигать значительных размеров, иногда вызывая сращение тел смежных позвонков. Остеофиты суживают позвоночный канал и оказывают давление на нервные корешки. Появление этих выростов является защитной реакцией организма на дегенерацию межпозвонкового диска.
С этой болезнью связано уменьшение подвижности позвоночника и боли, в особенности после долгого неподвижного положения. Боли могут усиливаться при изменении погоды.
Возникает заболевание из-за нарушения обмена веществ, ведущего к избыточному отложению в организме известковых солей. В основном спондилез развивается в пожилом возрасте вследствие многолетних тяжелых нагрузок на позвоночник и возрастных расстройств обмена; мужчины болеют чаще женщин. У молодых людей причиной спондилеза могут быть искривленияпозвоночника, т.к. они ведут к неправильному, неравномерному распределению нагрузки на позвонки. Возможны и другие причины развития заболевания.
После тридцати лет межпозвонковые диски хуже выполняют функцию смягчения, они начинают напоминать блины. Из-за недостатка места поверхность суставов на задней стороне позвоночника получает большую нагрузку, а это ведет к поясничному спондилезу. Подобные изменения происходят в организме каждого, но для некоторых они наступают быстрее.
Слайд 26
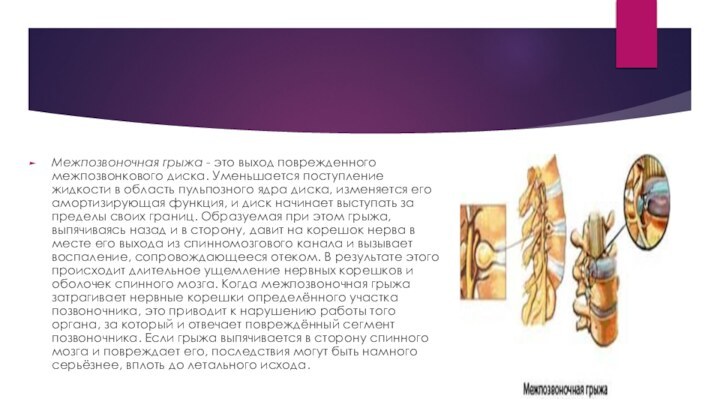
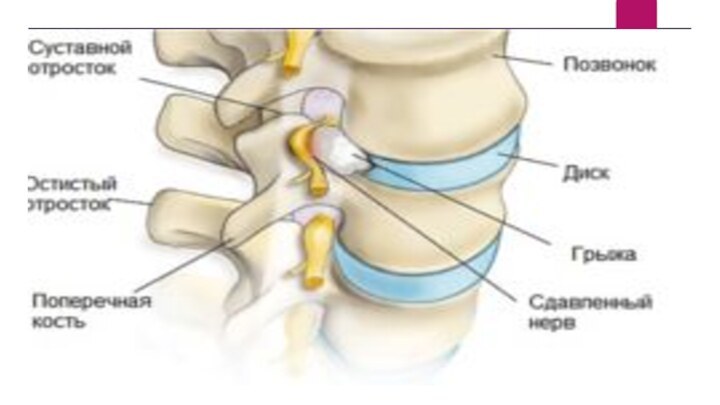
Межпозвоночная грыжа
Грыжа межпозвонкового диска - одно из самых распространенных
и сложных заболеваний позвоночника. Эта патология связана с нарушением
обменных процессов в межпозвонковом диске. Обычный остеохондроз увеличивает риск появления межпозвоночной грыжи.
Выпадение межпозвоночного диска чаще всего происходит в нижней части позвоночника, между четвертым и пятым поясничными позвонками, а так же между пятым позвонком и крестцом, начиная уже с молодого возраста
Слайд 27
Межпозвоночная грыжа - это выход поврежденного межпозвонкового диска. Уменьшается
поступление жидкости в область пульпозного ядра диска, изменяется его
амортизирующая функция, и диск начинает выступать за пределы своих границ. Образуемая при этом грыжа, выпячиваясь назад и в сторону, давит на корешок нерва в месте его выхода из спинномозгового канала и вызывает воспаление, сопровождающееся отеком. В результате этого происходит длительное ущемление нервных корешков и оболочек спинного мозга. Когда межпозвоночная грыжа затрагивает нервные корешки определённого участка позвоночника, это приводит к нарушению работы того органа, за который и отвечает повреждённый сегмент позвоночника. Если грыжа выпячивается в сторону спинного мозга и повреждает его, последствия могут быть намного серьёзнее, вплоть до летального исхода.
Слайд 31
Боль в спине
- один из основных симптомов большого
числа заболеваний позвоночника либо внутренних органов. Она может быть
вызвана целым рядом причин: переохлаждением, подъемом тяжестей или резким движением или наклоном тела, неправильной посадкой, нарушением обмена веществ, межреберной невралгией; в 90% случаев это остеохондроз. Боль в спине может быть тупой, ноющей, острой, резкой, схваткообразной и пр., связанной с определенным положением тела или нагрузкой.
Боль может иррадиировать в ногу, усиливаться при кашле, чихании, то есть, после напряжения всего тела.
Слайд 32
Остеохондроз
Именно остеохондроз в 90% случаев является причиной болей в спине.
Различают

шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего
проявляются поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12 %).
Причиной болевых ощущений является дегенеративное изменение межпозвоночных дисков. При разрушении диск выпирает за границы позвоночника. Вокруг межпозвонкового диска расположены нервные отростки, сосуды и спинной мозг. Если диск пережимает нервные корешки, то вызывает их воспаление, это и приводит к болевому синдрому.
Причины развития этого заболевания позвоночника точно до сих пор не установлены, но можно выделить несколько: работа, связанная с частыми изменениями положения туловища - сгибаниями и разгибаниями, поворотами, рывковыми движениями; неправильная посадка, большие физические нагрузки, нарушение обмена веществ, генетическая предрасположенность и другие. Кроме того, это заболевание встречается как у пожилых, так и у молодых, как у физически слабых, так и у физически развитых людей, поэтому к каждому больному должен быть индивидуальный подход и при назначении лечения необходима работа опытного профессионального врача.
Слайд 35
Радикулит
обычно появляется после нелеченного остеохондроза и возникает в

любой части позвоночника. По статистике радикулитом страдают около 15%
жителей нашей планеты старше 40 лет. Но сейчас идет тенденция к снижению возраста людей, страдающих этим заболеванием позвоночника.
Причиной радикулита могут быть врожденные пороки развития позвоночника, заболевания внутренних органов, травмы позвоночника, инфекционные болезни, переохлаждение и другие. Этим заболеванием зачастую страдают как спортсмены, ведущие подвижный образ жизни, так и люди, занимающиеся сидячей работой, в особенности программисты.
В зависимости от места возникновения радикулита, его различают на пояснично-крестцовый, шейно-грудной и шейный радикулит. Чаще всего диагностируется пояснично-крестцовый радикулит, так как этот отдел позвоночника несет наибольшую функциональную нагрузку и, следовательно, подвергается сильнейшим изменениям. Характеризуется радикулит острыми болями в спине, нередко сопровождающимися параличом и исчезновением чувствительности в ногах.
Слайд 38
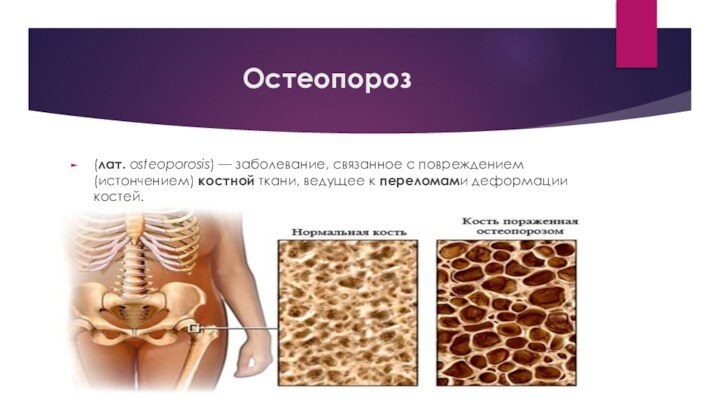
Остеопороз
(лат. osteoporosis) — заболевание, связанное с повреждением (истончением) костной ткани, ведущее
к переломами деформации костей.
Слайд 39
Кости с возрастом истончаются, становятся менее прочными и

упругими. Частично это объясняется тем, что примерно после 35
лет вымывание из костей кальция идёт более интенсивно, нежели его отложение в костной ткани. Это свойственно всем, но у некоторых людей выражено особенно сильно и ведёт к остеопорозу. Среди всех факторов, обеспечивающих прочность скелета, центральное место занимает соотношение кальция и магния. Когда количество магния в крови падает, почки восстанавливают равновесие, удерживая меньше кальция. Когда концентрация магния возрастает, почки выводят меньше кальция. По этой причине организму в первую очередь необходимы магний и витамин В6, который способствует удержанию магния в клетке.
Остеопороз поражает весь скелет, но особенно кости бедра, предплечья и позвонки. Даже слабый удар (например при падении на улице) может привести к перелому. Более того, в случае позвонков компрессионные переломы могут иметь место даже в отсутствие внешнего воздействия — в результате нагрузки, создаваемой собственной тяжестью тела. Такого рода повреждения, а также уплощение хрящевых межпозвонковых дисков из-за утраты ими упругости служат причиной того, что в старости человек «растёт вниз», а его осанка портится. Остеопороз особенно распространён у пожилых женщин: после 60 лет им страдает каждая четвёртая. У мужчин он возникает вчетверо реже. Дело в том, что до менопаузы (возрастного прекращения менструаций) прочность костей поддерживают эстрогены, а после неё их уровень в организме падает. Эстрогены являются антагонистами (агентами с противоположным эффектом) гормона паращитовидной железы, или паратгормона, который стимулирует повышение концентрации кальция в крови. Это происходит за счёт «вымывания» кальция из костей, следовательно дефицит женских половых гормонов приводит к уменьшению их прочности, то есть вероятность перелома у женщин преклонного возраста увеличивается.
Остеопороз поражает также суставы, несущие тяжесть тела (особенно тазобедренный и коленный), но и все прочие обычно становятся туго подвижными и болезненными.
Слайд 42
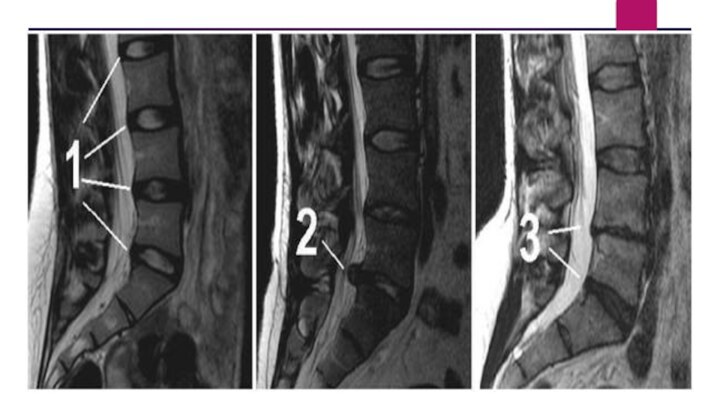
Стеноз позвоночника
Когда пространство внутри спинно-мозгового канала уменьшается, происходит

давление на его внутренние нервы. Это приводит к стенозу.
Дегенерация межпозвонкового диска и остеоартрит поясничных позвонков влекут за собой сокращение места внутри канала.
Некоторые "удачливые" люди от рождения имеют более широкий спинно-мозговой канал, но в основном в позвоночнике со временем уменьшается пространство у всех. Структурой, заполняющей это пространство, является остеоартрит, дегенерирующий межпозвонковый диск и связки, выстилающие канал. Поясничный стеноз может возникнуть в центре или сбоку спинно-мозгового канала или в отверстии, предназначенном для нервного корешка. Эти места напряжения в позвоночнике четко совпадают с болезненными ощущениями в разных частях ноги.
- Центральный стеноз вызывает боль во время ходьбы в одной или обеих ногах.
- Боковой стеноз провоцирует боль, распространяемую вниз по ноге во время стояния.
- Стеноз нервного отверстия приводит к постоянной боли в ноге, независимо от положения.
Слайд 43
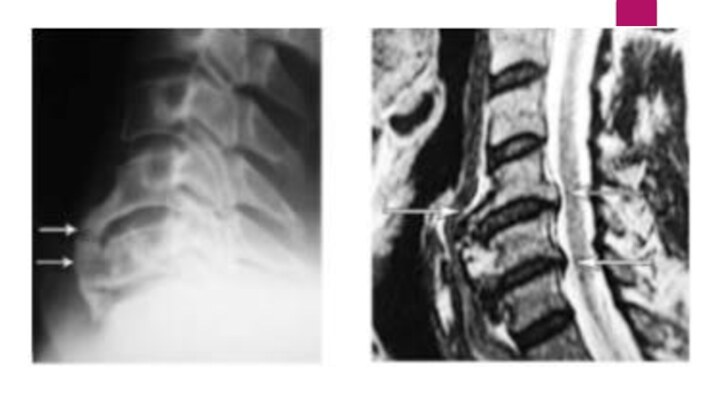
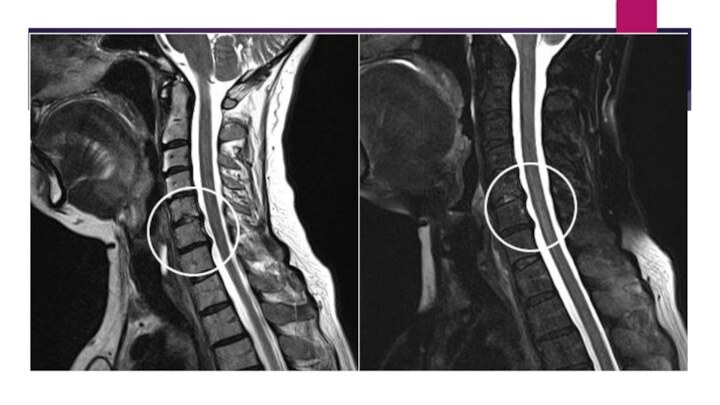
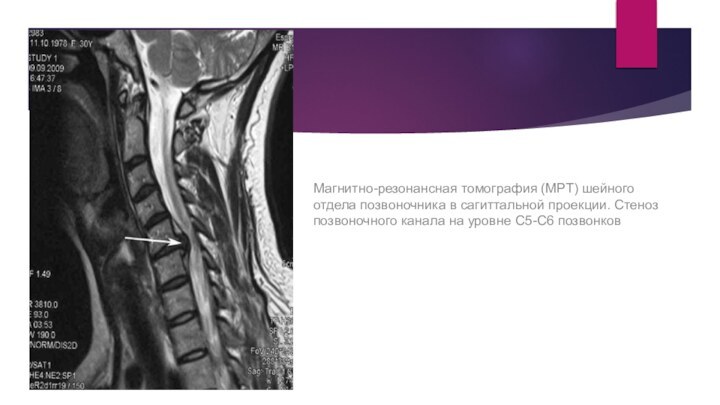
Магнитно-резонансная томография (МРТ) шейного отдела позвоночника в сагиттальной
проекции. Стеноз позвоночного канала на уровне С5-С6 позвонков
Слайд 44
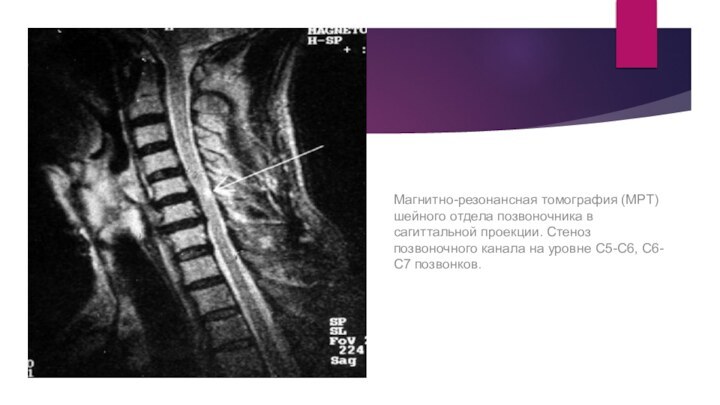
Магнитно-резонансная томография (МРТ) шейного отдела позвоночника в сагиттальной
проекции. Стеноз позвоночного канала на уровне С5-С6, С6-С7 позвонков.
Слайд 45
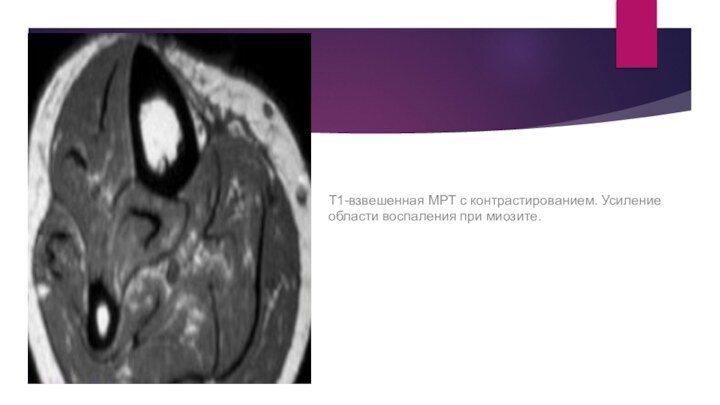
Миозит
- это поражение мышечных волокон, часто имеющее хронический
характер и приводящее к образованию твердых узелков внутри мышцы.
Особенно часто миозит затрагивает широкие мышцы cпины, шеи и плеч, а иногда и ягодиц.
Миозит характеризуют локальные боли, интенсивность которых нарастает. Боли резко усиливаются при движениях, вызывающих сокращение пораженных мышц, а также при их ощупывании. В связи с развитием защитного напряжения мышц возникает ограничение движений в суставах. В связи с болевым синдромом появляется мышечная слабость, а иногда и атрофия.
Причинами миозита чаще всего бывают инфекционные заболевания (грипп, ангина, ревматизм и т. д.), в результате нарушения обмена веществ. Возможно возникновение заболевания после травм, чрезмерного охлаждения или напряжения мышц, сильных мышечных судорог во время плавания, при работе (длительном пребывании) в неудобной или неправильной позе. Миозит может быть результатом хронического стресса, иногда причиной становится инфекция.