- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему ОБЩАЯ ХАРАКТЕРИСТИКА КИШЕЧНЫХ ИНФЕКЦИЙ
Содержание
- 2. Болезни относятся к группе острых кишечных инфекций,
- 3. ЭПИДЕМИОЛОГИЯИсточник возбудителя: при брюшном тифе, холере, шигеллезе,
- 4. КЛИНИКА БРЮШНОГО ТИФА Инкубационный период — 7- 25
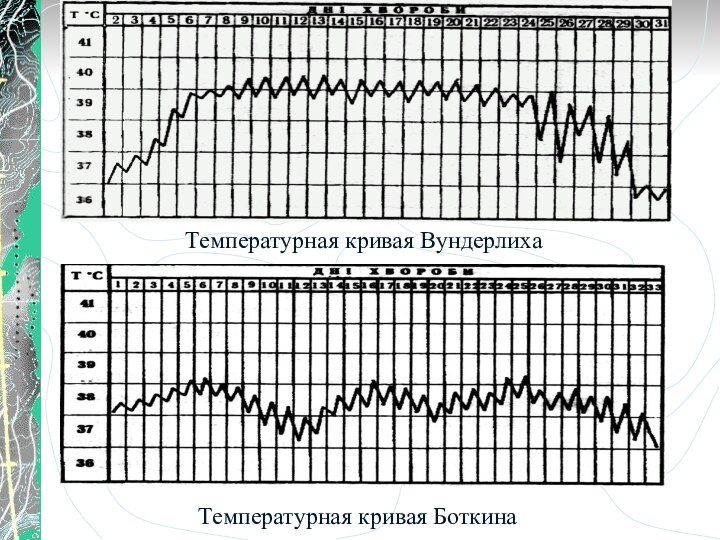
- 5. Температурная кривая ВундерлихаТемпературная кривая Боткина
- 6. ОСЛОЖНЕНИЯ БРЮШНОГО ТИФАСпецифическиеПерфорация кишечника – боли в
- 7. КЛИНИКА ШИГЕЛЛЕЗАИнкубационный период – от 12 час
- 8. ПИЩЕВЫЕ ТОКСИКОИНФЕКЦИИЗаболевания, непосредственно связанные с пищей,
- 9. КЛИНИКА ПИЩЕВЫХ ТОКСИКОИНФЕКЦИЙИнкубационный период — от 30
- 10. КЛИНИКА САЛЬМОНЕЛЛЕЗАГастроинтестинальная форма – острое начало, выраженная
- 11. КЛИНИКА ХОЛЕРЫОтносится к карантинным (особо опасным) инфекциям,
- 12. Степени обезвоживанияІ – потеря 1-3 % массы
- 13. Вид ребенка при ІІІ ст. обезвоживания
- 14. КРИТЕРИИ ТЯЖЕСТИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙВыраженность интоксикации
- 15. КЛИНИКА БОТУЛИЗМАДиспепсический синдромНеврологические нарушения:расстройства зрения: снижение остроты,
- 16. Глазные симптомы при ботулизме – двухсторонний птоз,
- 17. ЛАБОРАТОРНАЯ ДИАГНОСТИКА КИШЕЧНЫХ ИНФЕКЦИЙВыделение возбудителя из испражнений,
- 18. ЛЕЧЕНИЕ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙРежим – соответственно степени
- 19. РЕГИДРАТАЦИЯРегидратация при обезвоживании ІІІ-IV степени проводится в
- 20. УСЛОВИЯ ВЫПИСКИ РЕКОНВАЛЕСЦЕНТОВБРЮШНОГО ТИФАКлиническое выздоровлениеНе раньше 21-го
- 21. МЕРОПРИЯТИЯ В ЭПИДЕМИЧЕСКОМ ОЧАГЕМедицинское наблюдение за контактными(при
- 22. Противоэпидемические мероприятия при выявлении больного карантинной инфекциейнемедленная
- 23. Скачать презентацию
- 24. Похожие презентации
Болезни относятся к группе острых кишечных инфекций, передаются с помощью фекально-орального механизма передачи, характеризуются лихорадкой, симптомами общей интоксикации, поражением пищеварительной системы в виде гастро-, энтеро-, колита отдельно или их сочетания, а также некоторых других систем и






















Слайд 3
ЭПИДЕМИОЛОГИЯ
Источник возбудителя: при брюшном тифе, холере, шигеллезе, паратифе
А, некоторых ПТИ — больной человек или бактерионоситель
при
паратифе В, сальмонеллезе, ботулизме – чаще животные.Бактерионосительство: острое, хроническое, транзиторное
Механизм передачи – фекально-оральный
Пути передачи – через воду, пищевые продукты (при ботулизме – в основном консервы домашнего приготовления), предметы быта, загрязненные руки, мух
Эпидемии – контактные, водные, пищевые
Сезонность – летне-осенняя
Слайд 4
КЛИНИКА БРЮШНОГО ТИФА
Инкубационный период — 7- 25 суток
1-я неделя (наводящие симптомы) - постепенное начало болезни, головная
боль, утомляемость, бессонница, отсутствие аппетита, запор или понос, длительная лихорадка, бледность кожных покровов, «тифозный» язык, брадикардия, дикротия пульса, гипотония, симптомы бронхита, метеоризм, позитивный симптом Падалка2-я неделя (опорные симптомы) - сыпь – roseola elevata, необильная, локализована на передней брюшной стенке и боковых поверхностях туловища («жилетка»), может подсыпать, «переживает» лихорадку; сплено(гепато)мегалия, status typhosus, серологические реакции
Рецидив брюшного тифа
Провоцирующие факторы – грубое нарушение диеты, раннее вставание с постели, эмоциональные потрясения, интеркуррентные заболевания
Клинические предвестники – субфебрилитет, тахикардия, высыпания, не сокращаются размеры селезенки, анэозинофилия
Слайд 6
ОСЛОЖНЕНИЯ БРЮШНОГО ТИФА
Специфические
Перфорация кишечника – боли в животе
(любой интенсивности), напряжение мышц брюшной стенки, симптомы раздражения брюшины,
исчезновение печеночной тупости, воздух под куполом диафрагмы (Ro-логично), нейтрофильный лейкоцитозКишечное кровотечение – падение температуры тела до (суб)нормальной, тахикардия («чертов крест», «ножницы»), прояснение сознания, гипотония, наличие крови в кале, нарастающая анемия
Инфекционно-токсический шок
Неспецифические
Пневмония, менингит, миокардит, тромбофлебит, паротит и др.
Слайд 7
КЛИНИКА ШИГЕЛЛЕЗА
Инкубационный период – от 12 час до
7 суток
Начало болезни острое, с озноба, лихорадки, явлений интоксикации,
болей в животе, поносаБоль схваткообразная, чаще в левой подвздошной области, усиливается при дефекации (тенезмы), ложные позыв на дефекацию
Сигмовидная кишка плотная, болезненная, спазмирована
Испражнения жидкие, скудные, с примесью слизи и крови, иногда теряют каловый характер (“ректальный плевок”)
Слайд 8
ПИЩЕВЫЕ ТОКСИКОИНФЕКЦИИ
Заболевания, непосредственно связанные с пищей, разделяются
на:
Пищевые отравления (грибы, наличие определенных
химических веществ)Пищевые интоксикации - ботулизм, микотоксикозы
Пищевые токсикоинфекции
Эпидемиологические критерии диагноза
Групповой характер заболеваний (вспышка)
Употребление пищи недоброкачественной или сомнительного качества
Слайд 9
КЛИНИКА ПИЩЕВЫХ ТОКСИКОИНФЕКЦИЙ
Инкубационный период — от 30 мин
до 24 час.
Симптомы болезни возникают внезапно, быстро нарастают
– озноб, лихорадка, тошнота, рвота, схваткообразные боли в животе, чаще в эпигастрии и вокруг пупка. Рвота многократная.Испражнения жидкие или водянистые, зловонные, до 10 раз за сутки, иногда с примесью слизи.
При стафилококковом токсикозе – головная боль, тошнота, неукротимая рвота, сильные рези в верхней половине живота, быстрое развитие симптомов обезвоживания. Поноса может не быть. Лихорадка невысокая. В тяжелых случаях – цианоз, судороги, коллапс.
Слайд 10
КЛИНИКА САЛЬМОНЕЛЛЕЗА
Гастроинтестинальная форма – острое начало, выраженная интоксикация
(высокая горячка, головная боль, общая слабость, озноб, миалгии), тошнота,
рвота, боли в животе (“сальмонеллезный треугольник”), понос (кал обильный, зловонный, в виде “болотной тины” или “лягушачьей икры”), возможны разные степени дегидратации (І-ІV), herpes labialisГенерализованная форма:
тифоподобный вариант – острое начало, озноб, повышение температуры тела, явления гастроэнтерита, далее – нарастание интоксикации, горячка становится длительной, гепатоспленомегалия, вздутие живота, высыпания
септико-пиемический вариант – клиника сепсиса (септический эндокардит, холецистохолангит, гломерулонефрит, гнойный менингит)
Бактерионосительство – транзиторное, острое, хроническое
Нозопаразитизм
Слайд 11
КЛИНИКА ХОЛЕРЫ
Относится к карантинным (особо опасным) инфекциям, характеризуется
склонностью к быстрому распространению с возникновением эпидемий и пандемий,
высокой летальностью.Инкубационный период – несколько часов – 2-5 суток
Начало острое
Понос (кал водянистый, в виде рисового отвара), без болей в животе, без повышения температуры тела
Рвота фонтаном, без тошноты
Обезвоживание
Слайд 12
Степени обезвоживания
І – потеря 1-3 % массы тела
ІІ
– потеря 4-6 % массы тела (сухость кожи и
слизистых оболочек, снижение эластичности и тургора тканей; умеренная тахикардия, гипотония; олигурия; судорожные подергивания мышц; охриплость голоса, акро- и периоральный цианоз)ІІІ – потеря 7-9 % массы тела (“руки прачки”, симптом очков; распространенные судороги, тотальный цианоз, афония, анурия, шум трения плевры и/или перикарда)
ІV – потеря 10 % и больше массы тела (гиповолемический шок, снижение температуры тела до субнормальной - алгид)
Слайд 14
КРИТЕРИИ ТЯЖЕСТИ
ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙ
Выраженность интоксикации (в т.ч.
горячка – субфебрильная, фебрильная, высокая)
Рвота (одноразовая, повторная, неукротимая)
Понос -
частота (до 10 раз, 11-20, больше 20 раз за сутки) и характер испражнений (наличие патологических примесей – слизи, крови)Дегидратация (I-IV степени)
Слайд 15
КЛИНИКА БОТУЛИЗМА
Диспепсический синдром
Неврологические нарушения:
расстройства зрения: снижение остроты, “туман”
или “сетка” перед глазами, двоение предметов, ухудшение аккомодации, нистагм,
расширение зрачков с потерей реакции на свет, анизокория (разная величина зрачков), косоглазие, птоз век;нарушения глотания: невозможность глотать твердую пищу, поперхивание, выливание жидкости через нос;
расстройства речи: гнусавость голоса, хриплость, афония;
вегетативные расстройства – сухость во рту, уменьшение слюновыделения, запоры, задержка мочеиспускания.
Осложнения – пневмония, инфекционно-токсический миокардит, внезапная остановка сердца и дыхания, динамическая кишечная непроходимость, парезы, параличи
Слайд 17
ЛАБОРАТОРНАЯ ДИАГНОСТИКА КИШЕЧНЫХ ИНФЕКЦИЙ
Выделение возбудителя из испражнений, рвотных
масс, промывных вод, остатков пищи (при брюшном тифе и
сальмонеллезе дополнительно из крови, мочи, элементов сыпи, ликвора, желчи, стернальная пункция; при холере - экспресс-методы (микроскопия “висячей” капли; реакция иммобилизации; реакция агглютинации противохолерной О-сывороткой)Серологические реакции (наличие антител к соответствующему возбудителю и нарастание титра в динамике заболевания, при ПТИ – к аутоштамму)
Реакция нейтрализации ботулотоксина (биологическая проба на лабораторных животных)
Слайд 18
ЛЕЧЕНИЕ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙ
Режим – соответственно степени тяжести
болезни (при брюшном тифе - строгий постельный до 6-7-го
дня нормальной температуры)Диета – стол 4, 4б (механическое и химическое щажение, исключение свежемолочных продуктов)
Этиотропные средства (при брюшном тифе – левомицетин 2-3 г/с (весь лихорадочный период + 10 дней нормальной температуры), ампициллин, гентамицин, рифампицин, бисептол; при дизентерии - нитрофураны, сульфаниламиды, оксихинолины; при ботулизме – антибиотики; при сальмонеллезе – бактериофаг, фторхинолоны; ПТИ – без антибактериальных препаратов)
Специфические средства (противоботулиническая сыворотка соответствующего типа, бактериофаги )
Патогенетическая терапия (при ПТИ, ботулизме, сальмонеллезе – промывание желудка и кишечника, энтеросорбенты, дезинтоксикация, регидратация, про- и пребиотики, витамины, ферменты, иммуномодуляторы)
Лечение осложнений
Слайд 19
РЕГИДРАТАЦИЯ
Регидратация при обезвоживании ІІІ-IV степени проводится в стационаре
в 2 этапа: І (первичная) - немедленное в/в введение
стандартных солевых растворов (трисоль, квартасоль, ацесоль, хлосоль, лактасоль) в объеме 10 % массы тела в течение 1,5-2 час (под контролем содержания калия, натрия и кислотно-щелочного баланса крови);необходимо пунктировать 3-4 сосуда; больного помещают на “холерную” кровать и тщательно учитывают все продолжающиеся потери ІІ (компенсаторная) – восстановление продолжающихся потерь
При обезвоживании І и ІІ степени адекватная пероральная регидратация стандартными солевыми растворами – оралит, регидрон (при І – 30 мл/кг, при ІІ - 60–70 мл/кг)
Слайд 20
УСЛОВИЯ ВЫПИСКИ РЕКОНВАЛЕСЦЕНТОВ
БРЮШНОГО ТИФА
Клиническое выздоровление
Не раньше 21-го дня
нормальной температуры (возможны рецидивы)
Контрольные посевы кала и мочи на
наличие возбудителя (с негативным результатом) на 5-, 10-й дни, желчи (для декретированной группы) – на 11-й день нормальной температуры телаПоявление в крови эозинофилов
ДИЗЕНТЕРИИ, САЛЬМОНЕЛЛЕЗА, ХОЛЕРЫ
Клиническое выздоровление
Контрольные посевы кала на наличие возбудителя
ПТИ, БОТУЛИЗМ
Клиническое выздоровление
Слайд 21
МЕРОПРИЯТИЯ В ЭПИДЕМИЧЕСКОМ ОЧАГЕ
Медицинское наблюдение за контактными
(при брюшном
тифе 21 день с ежедневной термометрией, при дизентерии, сальмонеллезе
– 7 дней, при ботулизме – 12 дней)Бактериологическое исследование кала (при дизентерии – только декретированных групп; при брюшном тифе также мочи - однократно для контактных, при наличии в анамнезе болезни – дважды + дуоденальное зондирование с посевом желчи)
Серологическое обследование (в очаге брюшного тифа при любом недавно перенесенном заболевании)
Специфическая профилактика: при брюшном тифе фагирование, при ботулизме – введение специфической сыворотки лицам, употреблявшим подозрительный продукт
Дезинфекция – текущая, заключительная
Слайд 22
Противоэпидемические мероприятия при выявлении больного карантинной инфекцией
немедленная изоляция
больного и его лечение;
выписка переболевших после клинического выздоровления и
при негативных результатах 3 бакобследований после окончания лечения;выявление и госпитализация лиц, подозрительных на ООИ, в провизорный госпиталь;
выявление и изоляция на максимальный инкубационный период (при холере 5 суток) в изолятор всех, кто контактировал с трупами умерших или их вещами (при отсутствии клинической симптоматики);
установление территориального карантина;
ежедневные подворные обходы всех жителей населенного пункта, неблагополучного по ООИ;
лабораторное обследование населения на ООИ;
дезинфекционные мероприятия