- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ АНЕМИЙ
Содержание
- 2. АНЕМИЯ – клинико-лабораторный синдром, характеризующийся снижением уровня гемоглобина, эритроцитов и гематокрита в единице объема крови
- 3. Критерии анемии (ВОЗ):для мужчин: уровень гемоглобина
- 4. Клинико-патогенетическая классификация анемий: классификация D.Natan; F.Oski, 2003
- 5. II. Анемии, возникающие в результате дефицитного эритропоэзаЗа
- 6. III. Анемии, возникающие в следствие повышенной деструкции
- 7. Клиническая картина анемии:1. Анемический синдром2. Синдром гемолиза;3.
- 8. Анемический синдром Проявления зависят от глубины анемии
- 9. Синдром гемолиза; ПРИЧИНЫ: дефекты оболочки эритроцитов; деструкция
- 10. Синдром неэффективного эритропоэзасостояние, при котором активность костного
- 11. Синдром дизэритропоэза Морфологические признаки нарушенного созревания эритроцитов
- 12. Синдром сидеропении и состояние латентного дефицита железаДистофия
- 13. Синдром гиперспленизмаСочетание увеличенных размеров селезенки с повышенной
- 14. Синдром перегрузки железом;ПРИЧИНЫ:Повышенное всасывание;Дополнительное введение;Трансфузии эр.массы;Образование железа при усиленной гибели клеток;ПОСЛЕДСТВИЯ: гемосидероз внутренних органов
- 15. ОСНОВЫЛАБОРАТОРНОЙДИАГНОСТИКИ АНЕМИЙ
- 16. Основные показатели красной крови и эритроцитарные индексы
- 17. АНИЗОЦИТОЗ – увеличение доли эритроцитов разного размера
- 18. ПОЙКИЛОЦИТОЗ – увеличение количества эритроцитов различной формы
- 19. Нормальные показатели гемограммы
- 20. РАСЧЁТ ЭРИТРОЦИТАРНЫХ ИНДЕКСОВHt (л/л; %) = RBC
- 21. Возможные причины ложно заниженных результатов
- 22. Возможные причины ложно завышенных результатов
- 23. Оценка тяжести анемииЛёгкой степени Hb 110
- 24. Морфологические варианты анемии
- 25. Дифференциальный диагноз анемий
- 26. Дифференциальный диагноз анемии в зависимости от количества ретикулоцитов
- 27. Анемия, обусловленные острой кровопотерей - острая постгеморрагическая
- 28. Железодефицитная анемия (ЖДА)Полиэтиологичное заболевание, развивающееся в результате
- 29. Морфологическая характеристика эритроцитов при ЖДАМикроцитарнаяMCV < 75
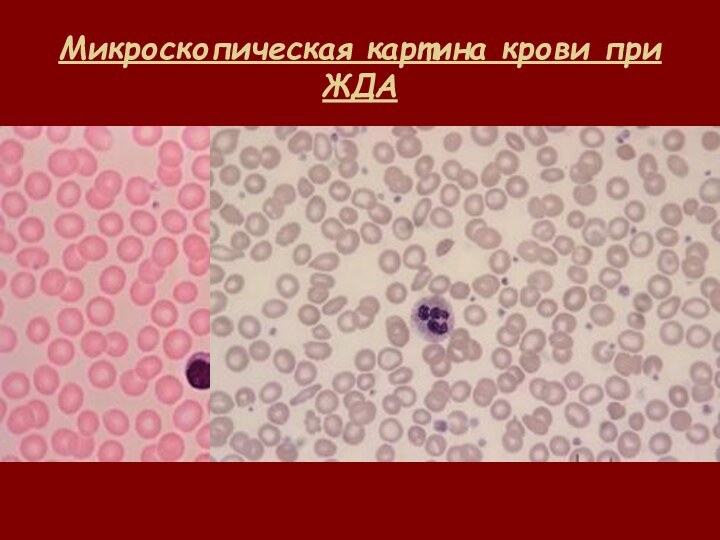
- 30. Микроскопическая картина крови при ЖДА
- 31. Синдром сидеропении и состояние латентного дефицита железаДистофия
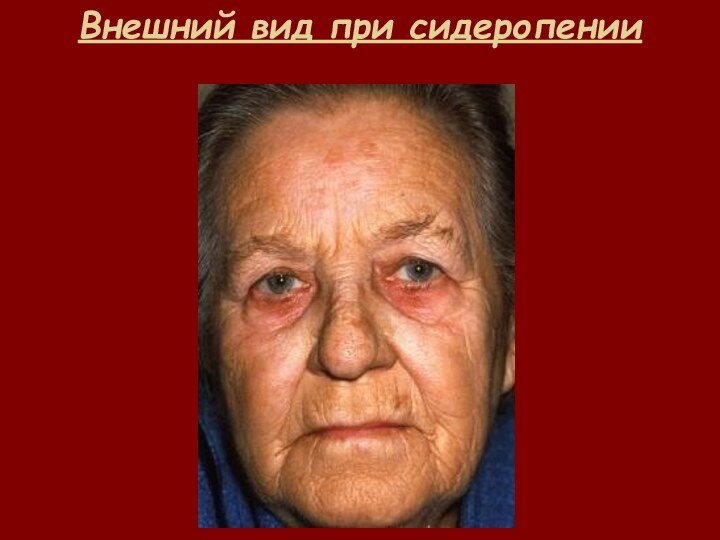
- 32. Внешний вид при сидеропении
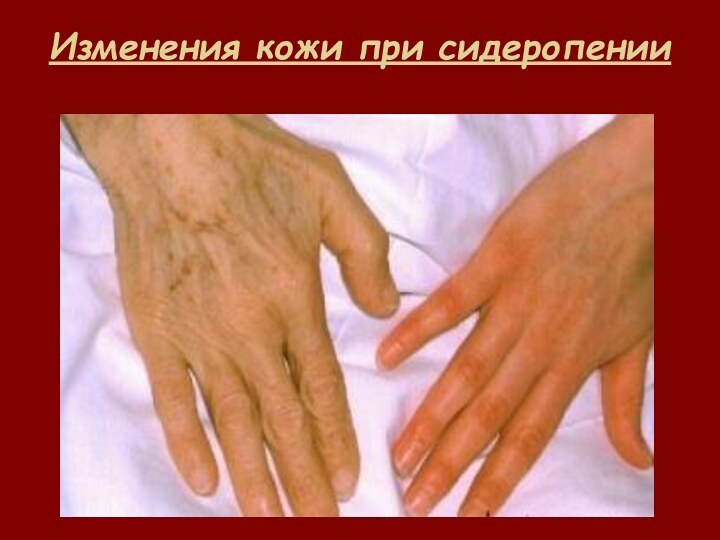
- 33. Изменения кожи при сидеропении
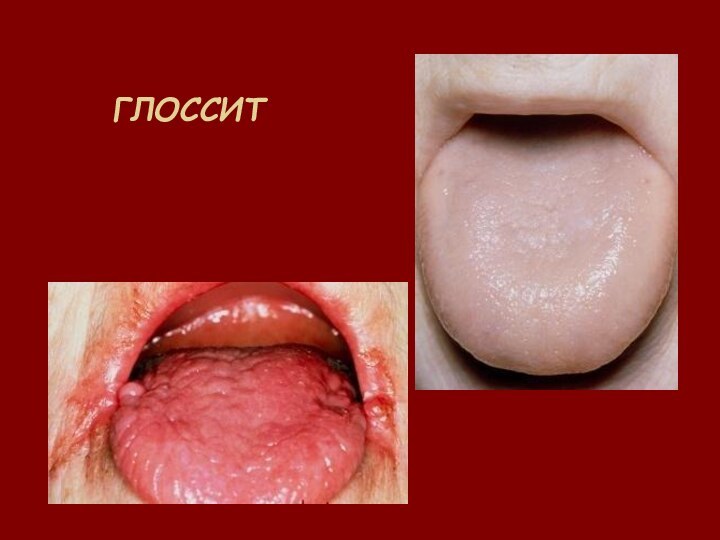
- 36. ГЛОССИТ
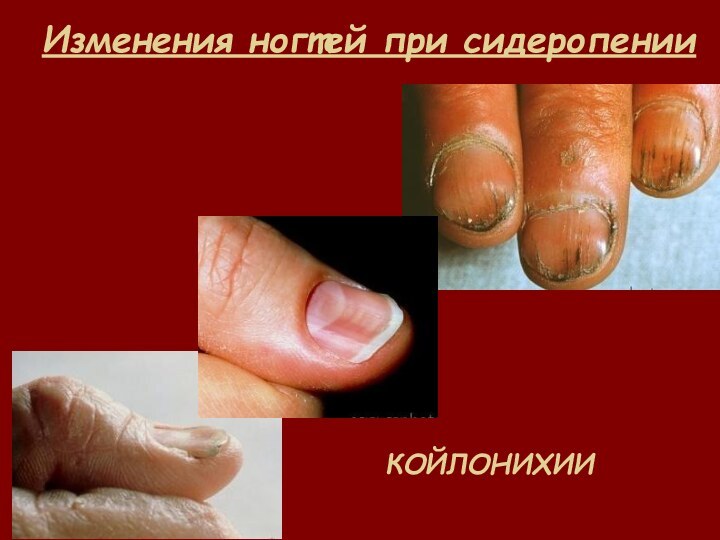
- 37. Изменения ногтей при сидеропении КОЙЛОНИХИИ
- 38. Наиболее частые причины ЖДААлиментарный дефицит железа (диеты,
- 40. Показатели обмена железа при ЖДА
- 41. Принципы лечения ЖДАУстранение причины железодефицита, если это
- 42. Некоторые препараты для лечения ЖДА
- 43. Передозировка препаратов железаКЛИНИКА: боли в эпигастрии, тошнота,
- 44. Анемии при хронических заболеваниях Вторичные состояния, развивающиеся
- 45. Нозологические формы, сопровождающиеся развитием АХЗИнфекции (туберкулёз, бронхоэктатическая
- 46. Патогенез АХЗ1) Нарушение метаболизма железа;2) Супрессия эритропоэза;3) Неадекватная прдукция Эпо;4) Гемолитический процесс;
- 47. Принципы коррекция АХЗЛечение основного заболевания;Назначение эритропоэтина (150-500
- 48. Мегалобластные анемииГруппа заболеваний, характеризующаяся специфическими изменениями клеток
- 49. Микроскопическая картина крови при пернициозной анемии
- 50. Морфологическая характеристика эритроцитов при МБАМакроцитарнаяMCV > 100
- 51. Основные причины развития МБА
- 52. Лекарственные препараты, приём которых приводит к развитию
- 53. Клиническая картина:1. Анемический синдром;2.Желудочно-кишечные нарушения(анорексия, глоссит, снижение
- 54. Принципы лечения МБАПолноценное питание; дегельминтизация;Витамин В12
- 55. Микроскопическая картина крови при серповидноклеточной анемии
- 56. Скачать презентацию
- 57. Похожие презентации
АНЕМИЯ – клинико-лабораторный синдром, характеризующийся снижением уровня гемоглобина, эритроцитов и гематокрита в единице объема крови














































Слайд 2
АНЕМИЯ – клинико-лабораторный синдром, характеризующийся снижением уровня гемоглобина,
эритроцитов и гематокрита в единице объема крови
Слайд 3
Критерии анемии (ВОЗ):
для мужчин:
уровень гемоглобина
менее 39%;
для женщин:
уровень гемоглобина
женщин:уровень гемоглобина <110 г/л
Слайд 4
Клинико-патогенетическая классификация анемий:
классификация D.Natan; F.Oski, 2003 г.
I. Анемии,
обусловленные острой кровопотерей
II. Анемии, возникающие в результате дефицитного эритропоэза
III.
Анемии, возникающие в следствие повышенной деструкции эритроцитов.IV.* Анемии, развивающиеся в результате сочетанных причин;
Слайд 5
II. Анемии, возникающие в результате дефицитного эритропоэза
За счёт
нарушенного созревания (микроцитарные):
Железодефицитные;
Нарушение транспорта железа;
Нарушение утилизации железа;
Нарушение реутилизации железа;
2)
За счет нарушения дифференцировки эритроцитов;А/гипопластическая анемия (врожденная, приобрет.)
Дизэритропоэтические анемии;
3) За счет нарушения пролиферации клеток-предшественниц эритропоэза (макроцитарные);
В12-дефицитнве;
Фолиево-дефицитные;
Слайд 6
III. Анемии, возникающие в следствие повышенной деструкции эритроцитов
1)Приобретенный
гемолиз (неэритроцитарные причины):
Аутоиммунный;
Неиммунный (яды, медикаменты, и др.)
Травматический (искусственные клапаны,
гемодиализ);Клональный (ПНГ);
2) Гемолиз, обусловленный аномалиями эритроцитов:
Мембранопатии;
Ферментопатии;
Гемоглобинопатии;
3) Гиперспленизм – внутриклеточный гемолиз
(сначала снижается уровень тромбоцитов, анемия развивается позже);
Слайд 7
Клиническая картина анемии:
1. Анемический синдром
2. Синдром гемолиза;
3. Синдром
неэффективного эритропоэза;
4. Синдром дизэритропоэза;
5. Синдром сидеропении;
6. Синдром гиперспленизма;
7. Синдром
перегрузки железом;
Слайд 8
Анемический синдром
Проявления зависят от глубины анемии и скорости
ее развития;
Слабость; утомляемость;
Снижение, извращение аппетита;
Одышка; сердцебиение;
Головокружение;
Шум в ушах, мелькание
«мушек»;Обмороки;
Утяжеление приступов стенокардии;
Слайд 9
Синдром гемолиза;
ПРИЧИНЫ: дефекты оболочки эритроцитов; деструкция антителами; внутриклеточная
деструкция; неиммунное повреждение…
КЛИНИКА: желтушное окрашивание склер, кожи,
тёмная моча, увеличение печени и селезенки;ЛАБОРАТОРИЯ: возможно снижение НЬ и эритроцитов, увеличение СОЭ; ретикулоцитоз, повышение непрямого билирубина и ЛДГ (4-5), уробилиноген в моче,стеркобилин в кале;
Миелограмма: раздражение эритроидного ростка
Слайд 10
Синдром неэффективного эритропоэза
состояние, при котором активность костного мозга
увеличена, но выход созревших эритроцитов в кровь снижен из-за
повышенного разрушения в костном мозге эритробластов.КЛИНИЧЕСКИЕ СИТУАЦИИ:
тяжелая анемия вне зависимости от причин;
анемия при хронических болезнях;
некоторые формы наследственных анемий;
Клональные анемии (ПНГ, МДС)
СИМПТОМЫ: возможно развитие костных деформаций при длительном существовании вследствие расширения плацдарма кроветворения
Слайд 11
Синдром дизэритропоэза
Морфологические признаки нарушенного созревания эритроцитов в костном
мозге, косвенное указание на существующий неэффективный эритропоэз (многоядерные эритробласты,
дольчатые ядра, хроматиновые мостики, кариорексис).КЛИНИЧЕСКИЕ СИТУАЦИИ: МДС, тяжелые формы любых анемий, мегалобластные анемии, талассемия, сидеробластные анемии;
КЛИНИКА: нетяжелый гемолиз, сопутствующий другим признакам анемии
Слайд 12
Синдром сидеропении и состояние латентного дефицита железа
Дистофия кожи
и её придатков;
Извращение вкуса и обоняния;
Мышечная гипотония (недержание мочи);
Мышечные
боли,Снижение внимания;
Ухудшение памяти и т.д.
Слайд 13
Синдром гиперспленизма
Сочетание увеличенных размеров селезенки с повышенной клеточностью
костного мозга и цитопеническим состоянием периферической крови.
КЛИНИЧЕСКИЕ СИТУАЦИИ:
Венозный застой,
внепеченочная портальная гипертензия;Клеточная инфильтрация селезенки при опухолевых процессах и лимфопролиферативных состояниях;
Саркоидоз;
Амилоидоз;
Экстрамедуллярное кроветворение;
Болезнь Гоше;
Инфекции (СМВ, токсоплазмоз) и др.
Слайд 14
Синдром перегрузки железом;
ПРИЧИНЫ:
Повышенное всасывание;
Дополнительное введение;
Трансфузии эр.массы;
Образование железа при
усиленной гибели клеток;
ПОСЛЕДСТВИЯ: гемосидероз внутренних органов
Слайд 17
АНИЗОЦИТОЗ – увеличение доли эритроцитов разного размера в
мазке крови. Этот показатель характеризуется RDW;
Микроциты – эритроциты, чей
диаметр при подсчете в мазке, менее 6,5 мкм;Шизоциты – эритроциты диаметром менее 3 мкм, а также обломки эритроцитов;
Макроциты – большие эритроциты диаметром более 8 мкм, с сохраненным просветлением в центре;
Мегалоциты – гигантские эритроциты диаметром более 12 мкм без просветления в центре.
Слайд 18
ПОЙКИЛОЦИТОЗ – увеличение количества эритроцитов различной формы в
мазке крови.
Имеют дифференциально-диагностическое значение:
Сфероциты, овалоциты, стоматоциты,
серповидные клетки
Определяются при
широком спектре патологии:Мишеневидные эритроциты, акантоциты, дакриоциты, шизоциты, эхиноциты
Слайд 20
РАСЧЁТ ЭРИТРОЦИТАРНЫХ ИНДЕКСОВ
Ht (л/л; %) = RBC x
MCV
MCV (фл) = Ht (л/л) х 1000/RBC x 10
MCH
((пг) = Нb (г/л) / RBC x 10MCHC (г/л) = Hb (г/л) / Ht (л/л)
RDW (%) = SD / MCV x 100
Где SD – стандартное отклонение
ЦП = 3хHb/RBC*
* 3 первые цифры показателя RBC
12
12
Слайд 23
Оценка тяжести анемии
Лёгкой степени
Hb 110 –
90 г/л
Средней степени
Hb 90 – 70 г/л
Тяжелая анемия
Hb < 70 г/л
Слайд 27
Анемия, обусловленные острой кровопотерей
- острая постгеморрагическая анемия
СТАДИИ:
1)рефлекторно-сосудистая компенсация
Первые
сутки – лейкоцитоз (20 тыс/мл) с нейтрофильным сдвигом; гипертромбоцитоз
(до 1 млн/мл).2) гидремическая компенсация – снижение НЬ, Ht и эритроцитов, возможен гемолиз, азотемия;
3) костномозговая компенсация: повышение Эпо, гиперплазия эритроидного ростка в костном мозге, ретикулоцитоз, пойкилоцитоз, полихромазия, нормобластоз
Слайд 28
Железодефицитная анемия (ЖДА)
Полиэтиологичное заболевание, развивающееся в результате снижения
общего количества железа в организме и характеризующееся прогрессирующим микроцитозом
и гипохромией эритроцитов.
Слайд 29
Морфологическая характеристика эритроцитов при ЖДА
Микроцитарная
MCV < 75 фл
Гипохромная
MCH
< 24 пг
MCHC < 30 г/л
Нормо- или
гипорегенераторная
Rt
0,5 – 1 %Возможен тромбоцитоз на ранних этапах
Слайд 31
Синдром сидеропении и состояние латентного дефицита железа
Дистофия кожи
и её придатков;
Извращение вкуса и обоняния;
Мышечная гипотония (недержание мочи);
Мышечные
боли,Снижение внимания;
Ухудшение памяти и т.д.
Слайд 38
Наиболее частые причины ЖДА
Алиментарный дефицит железа (диеты, вегетарианство,
недоедание);
Повышение потребности в железе (частые роды, многоплодная беременность; лактация;
быстрый рост; интенсивные занятия спортом; недоношенность);Кровопотеря (носовые кровотечения, диафрагмальная грыжа; дивертикул, полип или опухоль ЖКТ; метроррагии; синдром Гудпасчера);
Снижение абсорбции (мальабсорбция; воспалительные процессы в кишечнике; ахлоргидрия; гастрэктомия)
Слайд 41
Принципы лечения ЖДА
Устранение причины железодефицита, если это возможно;
Препараты
железа, доза которых рассчитывается исходя из содержания атомарного железа:
200-300 мг железа в сутки за 3 приёма натощак;Первые 3 дня – 50% дозы;
Контроль лабораторных показателей через 7-10 дней (Rt) и каждый месяц (СЖ, ФС);
Прием поддерживающей дозы после нормализации показателей;
Общая продолжительность лечения 4-6 месяцев.
Слайд 43
Передозировка препаратов железа
КЛИНИКА: боли в эпигастрии, тошнота, кровавая
рвота, диарея, загруженность, бледность, цианоз, судороги, кома, анурия, возможна
смерть через 3-5 дней;ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ: метаболический ацидоз, лейкоцитоз;
АУТОПСИЯ: некрозы почек и печени через 2 дня
ЛЕЧЕНИЕ:
вызвать рвоту, промыть желудок, дать выпить молоко или сорбент,
госпитализация: в/в инфузия десферала (дефероксамин).
Слайд 44
Анемии при хронических заболеваниях
Вторичные состояния, развивающиеся при
длительно текущих инфекционных, воспалительных, системных и онкологических заболеваниях и
сопровождающиеся сниженной продукцией эритроцитов и нарушенной реутилизацией железа.
Слайд 45
Нозологические формы, сопровождающиеся развитием АХЗ
Инфекции (туберкулёз, бронхоэктатическая болезнь,
эндокардиты, бруцеллёз);
Злокачественные опухоли;
Системные заболевания соединительной ткани (РА, СКВ);
Хронические заболевания
печени, кишечника;Болезни почек, сопровождающиеся ХПН
Слайд 46
Патогенез АХЗ
1) Нарушение метаболизма железа;
2) Супрессия эритропоэза;
3) Неадекватная
прдукция Эпо;
4) Гемолитический процесс;
Слайд 47
Принципы коррекция АХЗ
Лечение основного заболевания;
Назначение эритропоэтина (150-500 МЕ/кг
2-3 раза в неделю);
Трансфузии эритроцитарной массы;
Назначение витаминов группы В;
Слайд 48
Мегалобластные анемии
Группа заболеваний, характеризующаяся специфическими изменениями клеток крови
и костного мозга в результате нарушения синтеза ДНК, вызванного
недостатком витамина В12 (болезнь Аддисона-Бирмера, пернициозная анемия) или фолиевой кислоты
Слайд 50
Морфологическая характеристика эритроцитов при МБА
Макроцитарная
MCV > 100 фл
Гиперхромная
MCH
> 100 пг
MCHC > 36 г/л
Гипорегенераторная
Rt < 0,5
%ВОЗМОЖНО:
Лейкопения, сдвиг «вправо», гиперсегментация ядер нейтрофилов, умеренная тромбоцитопения.
Слайд 52
Лекарственные препараты, приём которых приводит к развитию МБА
Ингибиторы
дегидрофолатредуктазы
(метотрексат; сульфасалазин; аминоптерин; прогуанил; триметоприм; триамтерен);
Антиметаболиты (6-меркаптопурин; 6-тиогуанин;
азатиоприн; ацикловир; 5-фторурацил; зидовудин);Ингибиторы редуктазы РНК (цитозар; гидрокссимочевина);
Антиконвульсанты (дифенил; фенобарбитал);
КОК
ДРУГИЕ (метформин; неомицин; колхицин)
Слайд 53
Клиническая картина:
1. Анемический синдром;
2.Желудочно-кишечные нарушения
(анорексия, глоссит, снижение секреции
в желудке);
3. Неврологические симптомы (В12)
(парестезии, гипорефлексия, нарушения походки и
др.)4. Синдром неэффективного эритропоэза;
5. Синдром дизэритропоэза;
Слайд 54
Принципы лечения МБА
Полноценное питание; дегельминтизация;
Витамин В12 (цианкобаламин)
200-400 мкг 1 раз в сутки в/м 4-5 недель;
Динамика
лабораторных показателей: ретикулоцитарный криз на 5-8 день;Пожизненные поддерживающие дозы витамина В12 (200-400 мкг в месяц);
Эр.масса по жизненным показаниям;
Фолиевая кислота: 5-10мг/сутки в течение 3-4 месяцев. Приём поддерживающих доз.