Слайд 2
О Ж И Р Е Н И Е
признано
ВОЗ новой неинфекционной эпидемией нашего времени
в настоящее время на
планете насчитывается около 1 млрд человек, имеющих ожирение
к 2025 году эксперты ВОЗ предполагают практически двукратное увеличение количества лиц с ожирением
в России и Европе более 40% взрослого населения страдает ожирением, в США – 61%
Слайд 3
Соотношение лиц с избыточной массой тела в общей
популяции
0
25% 50% 75% 100%
Слайд 4
Единственное заболевание, ущерб от которого сопоставим с ожирением
– это только избыточная масса тела, также связанная с
риском развития других заболеваний
Слайд 5
Проблема избыточной массы тела
важна в первую очередь потому,
что с ней связан повышенный риск высокого артериального давления,
мозгового инсульта, ишемической болезни сердца, сахарного диабета и др.
имеются четкие медицинские доказательства, что нормализация массы тела ведет к снижению артериального давления, а это в свою очередь уменьшает риск сердечно-сосудистых заболеваний.
Слайд 6
О ж и р е н и е
хроническое, рецидивирующее заболевание, характеризующееся избыточным отложением жировой ткани в
организме
Индекс массы тела
ИМТ= масса тела (кг)/рост (м.кв)
Ожирение диагностируют при ИМТ ≥ 30.
Слайд 7
Этиопатогенетическая классификация ожирения
Экзогенно-конституциональное ожирение (первичное, алиментарно-конституциональное)
Гиноидное (ягодично-бедренное, нижний
тип)
Андроидное (абдоминальное, висцеральное, верхний тип)
Слайд 8
Этиопатогенетическая классификация ожирения
Симптоматическое (вторичное) ожирение
С установленным генетическим дефектом
Церебральное (адипозогенитальная дистрофия, синдром Пехкранца-Бабинского-Фрелиха):
опухоли головного мозга
диссеминация системных поражений
на
фоне психических заболеваний
Эндокринное:
гипотиреоидное
гипоовариальное
заболевания гипоталамо-гипофизарной системы
заболевания надпочечников
4. Ятрогенное (обусловленное приемом ЛС)
Слайд 10
Причины первичного ожирения
Главные: «плохие гены» и «слишком хорошие»
факторы окружающей среды
Генетическая основа составляет от 40
до 70% риска развития ожирения (гены участвуют в регуляции аппетита, выборе пищи, гомеостазе энергии, толерантности к физической активности и т.д.
Слайд 11
Причины ожирения
Факторы окружающей среды: играют важную роль в
драматическом увеличении количества лиц с ожирением на планете:
неправильное и
нерациональное питание
малоподвижный образ жизни
стресс и т.д.
Слайд 12
Ожирение развивается в основном в тех случаях когда
процессы поступления энергии (пищи)
расход
энергии
>
ЖКТ
Жировая ткань
Эндокринная система
Продукты обмена
Обмен веществ
Упражнения
Термогенез
запасы
энергии
гликоген
жир
Слайд 13
Регуляция аппетита:
Мелано-концентрирующий гормон
Орексин, Эндоканнабиноиды
Активированная протеин-киназа
Грелин, Трийодтиронин
α,β-меланостимулирующий
гормон, Лептин
Холецистокинин
Глюкогоно-подобный пептид-1
и др.
Слайд 14
Жировая ткань
Коричневая
больше «специализируется» на производстве тепла –
защищает от холода и обеспечивает регуляцию баланса энергии
Белая
осуществляет
долгосрочное резервирование энергетического «топлива» в виде аккумулирования в подкожном депо в периоды неприятия пищи
ОЖИРЕНИЕ У ЧЕЛОВЕКА, В ОСНОВНОМ, ХАРАКТЕРИЗУЕТСЯ
ГИПЕРТРОФИЕЙ ЖИРОВЫХ КЛЕТОК
Слайд 15
Функции жировой ткани
запасы энергии/метаболизм
иммунные
механические
температурные
эндокринные/паракринные
Слайд 16
Патогенез ожирения
Жировой гепатоз
Инсулинорезистентность
Слайд 17
Патогенез атеросклероза и метаболического синдрома при ожирении
Слайд 18
Выделяют 6 специализированных жировых депо
подкожное
глубокое абдоминальное
ретроорбитальное
мезотериальное
парааортальное
сальниковое
Каждое обладает
особенностями функций
Слайд 19
Типы ожирения в зависимости от распределения жировой ткани:
А – висцеральное, андроидное (мужское);
Б – глютеофеморальное, гиноидное
(женское).
Слайд 20
чаще встречается у мужчин
высокое содержание сахара в пище
способствует прогрессированию висцерального ожирения
в развитии играют роль генетические факторы
Слайд 21
Висцеральное ожирение
связано
с наличием болезни коронарных артерий сердца
дислипидемией,
нарушением углеводного обмена
повышением АД
Слайд 22
Порочный круг при приобретенном ожирении
↓ чувствитель-
ность
к инсулину
периферических
тканей
↑
уровня
инсулина
в крови
↑ аппетита
гиперфагия
ОЖИРЕНИЕ
Слайд 23
Клиническая картина
Основная жалоба:
избыточная масса тела
Другие жалобы:
-повышение
АД, головные боли
-повышенное потоотделение
-одышка при физической нагрузке и в
покое
-храп во сен
-нарушение менструального цикла у женщин
-снижение потенции у мужчин и т.д. обусловлены с
ассоциированными с ожирением заболеваниями
Слайд 24
Диагностика
Достаточно рассчитать ИМТ для определения степени выраженности заболевания
Дальнейшие
исследования будут направлены на исключение вторичных форм ожирения и
выявление ассоциированных с ожирением заболеваний
Слайд 25
Анамнез
Необходимо обратить внимание на
Длительность ожирения
Максимальную/минимальную массу тела после
18 лет
Предшествующее лечение
Наследственность (ожирение. АГ, ИБС, СД2)
Наличие сопутствующих щаболеваний
Пищевые
привычки: режим питания, энергетическая ценность суточного рациона, нарушения пищевого поведения
Слайд 26
Физикальное обследование
Определение антропометрических параметров:
Масса тела. Рост
Окружность талии
Оценка распределения
жировой ткани
При осмотре кожи: наличие стрий, участков гиперпигментации кожи,
тип оволосения
Слайд 27
Физикальное обследование
жировой гепатоз
Слайд 28
Hyppocrates, 400 до н.э.
«Внезапная смерть более распространена у
лиц с ожирением, чем у худых»
Слайд 29
Лабораторная диагностика
определение состояния
Липидного обмена (общий холестерин,
ЛАВП, ЛПНП, триглицериды)
Углеводного обмена(глюкоза, ГТТ, инсулин, С-пептид)
Функционального состояния печени
(АЛТ, АСТ, билирубин, ЩФ, ГГТ)
Исследование гормонального статуса (по показаниям)
Слайд 30
Инструментальные исследования
УЗИ органов брюшной поости
ЭКГ
По показаниям
УЗИ щитовидной железы,
надпочечников
МРТ/КТ надпочечников, гипофиза
Слайд 31
Консультации узких специалистов
Кардиолога
Гастроэнтеролога
Гинеколога
Андролога
Сомнолога
Окулиста
Слайд 32
Принципы лечения ожирения
Оптимальным считают постепенное умеренное снижение массы
тела (не более, чем 0.5-1кг в неделю)
Компенсация сопутствующих метаболических
и гормональных нарушений
Клинически значимым считают 10% снижение массы тала от исходной в сочетании с улучшением здоровья пациента в целом
Слайд 33
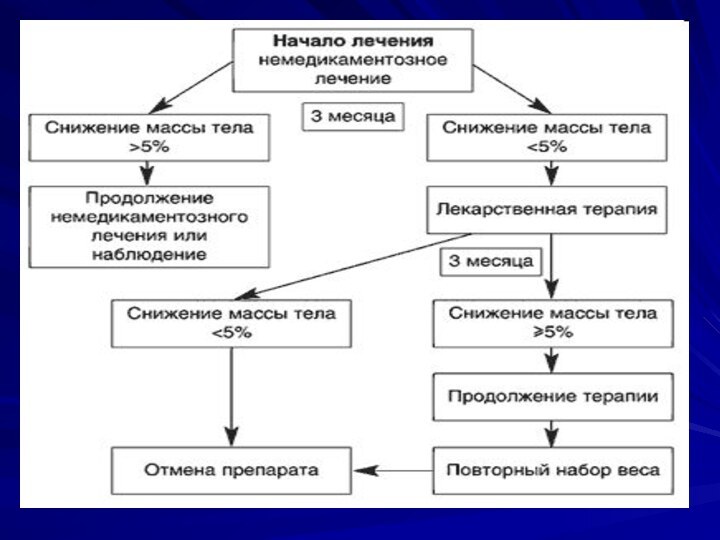
Этапы лечения
Снижение массы тела (3-6 мес)
Стабилизация массы тела
(6-12 мес)
Определяющим в выборе лечения является
степень выраженности ожирения
наличие
метаболических нарушений
наличие хронических, ассоциированных с ожирением уже имеющихся заболевании
Слайд 35
Немедикаментозное лечение
Диетотерапия
Аэробные физические нагрузки
Поведенческая терапия
Слайд 36
Диетотерапия
Снижение калорийности и ограничение жира до 25-30%
Расчет калорийности
для каждого пациента производят по формулам индивидуально с учетом
Пола
Возраста
Уровня
физической
активности
Слайд 37
Диетотерапия
Дробное питание:
3 основных и 2 дополнительных приема
пищи
Гиполипидемическая диета
Ограничение поваренной соли
Слайд 38
Поведенческая терапия
Обучение больных – неотъемлемая часть лечения –
индивидуально или в группах
Физические нагрузки
Аэробные физические нагрузки
Ходьба –
40 минут в день, пульс 100-120 в
1 минуту
Слайд 39
Медикаментозная терапия
Сибутрамин – усиливает и пролонгирует чувство ощущения,
уменьшает поступление энергии за счет снижения количества потребляемой пищи
и увеличивает ее расход вследствие усиления термогенеза (длительность 3мес- 2 года)
Орлистат – ингибирует ж-к липазы, около 30% триглицеридов не всасывается в тонком кишечнике, снижает поступление энергии
(длительность 3мес- 4 года)
Слайд 40
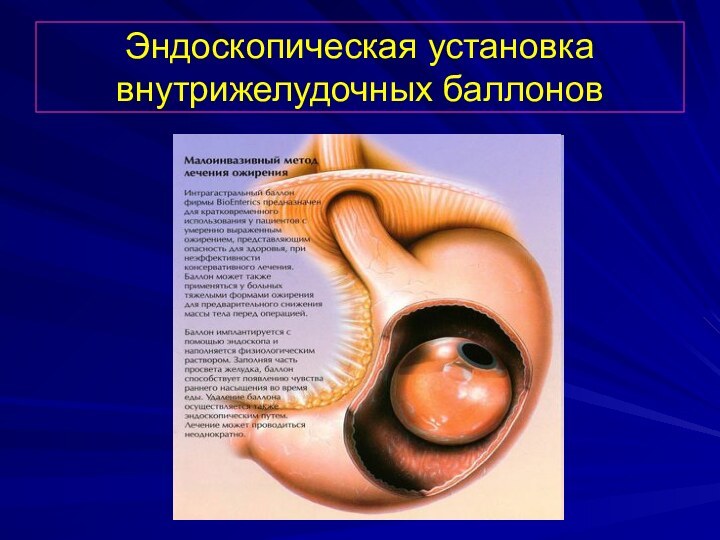
Хирургическое лечение
Показано
при морбидном ожирении ИМТ> 40
Эндоскопическая установка
внутрижелудочных баллонов
Шунтирующие операции на тонкой кишке
Рестриктивные операции, связанные с
уменьшением объема желудочного резервуара
Комбинированные
Корригирующие операции: абдоминопластика, липосакция – возможны лишь после стабилизации веса
Слайд 42
Эндоскопическая установка внутрижелудочных баллонов
Слайд 43
ЗАБОЛЕВАНИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
Синдром гиперпаратиреоза
Синдром гипопаратиреоза
Слайд 44
Паращитовидные железы
(glandulae parathyreoideae) тельца овальной формы с
гладкой поверхностью, расположенные в рыхлой клетчатке между пищеводом и
щитовидной железой, вернее на щитовидной железе.
У большего количества людей четыре паращитовидные железы - две верхние и две нижние. Масса этих желез колеблется от 0,05 до 0,3г.
Слайд 45
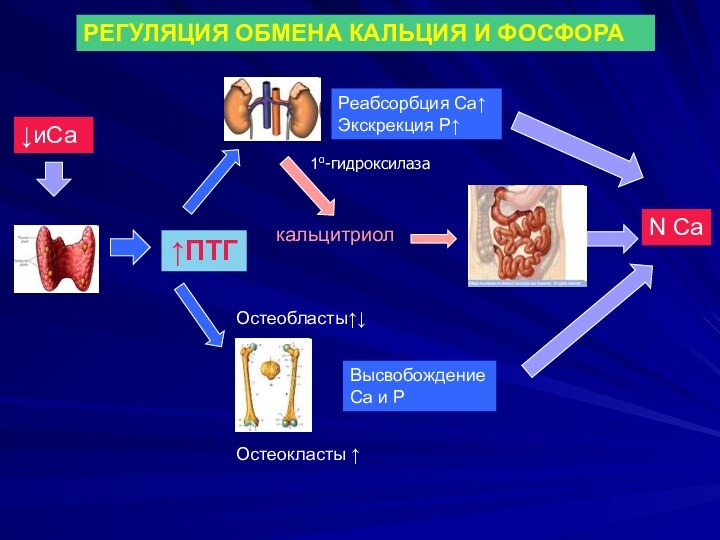
↑ПТГ
кальцитриол
Остеокласты ↑
↓иСа
Реабсорбция Са↑
Экскрекция Р↑
Высвобождение
Са и Р
Остеобласты↑↓
1α-гидроксилаза
N Са
РЕГУЛЯЦИЯ ОБМЕНА
КАЛЬЦИЯ И ФОСФОРА
Слайд 46
Синдром гиперпаратиреоза
клинический синдром с характерными симптомами и
признаками, обусловленными повышением продукции паратиреоидного гормона околощитовидными железами
Слайд 47
Первичный гиперпаратиреоз
повышение продукции ПТГ в результате
развития объемного образования или гиперплазии одной или нескольких околощитовидных
желез
Солитарная аденома
Множественные аденомы
Карцинома
МЭН-1; 2
Слайд 48
Вторичный гиперпаратиреоз
компенсаторное повышение продукции ПТГ в ответ
на гипокальциемию различного генеза:
ХПН
Заболевания ЖКТ (гиповитаминоз витамина D со
снижением всасывания кальция)
При костных заболеваниях (остеомаляция, фиброзный остеит)
При дефиците витамина D любой этиологии
Слайд 49
ПАТОГЕНЕЗ ПГПТ
колебания уровня кальция
секреция паратгормона
нарушения механизма
обратной отрицательной связи
гиперпродукция
паратгормона
гипофосфатемия
гиперфосфатурия
стимуляция синтеза
кальцитриола
ускорение
всасывания
кальция в кишке
дисбаланс костеобразо-
вания и костной
резорбции с преоблада-
нием последней
гиперкальциемия
Слайд 50
гиперпродукция
паратгормона
преобладание костной
резорбции
остеопения, остеопороз,
фиброзно-кистозная дисплазия,
остеомаляция, остеодистрофия
гиперкальциемия
Нефролитиаз,
пиелонефрит,
ХПН
увеличение секреции
пепсина, соляной кислоты,
литогенности желчи
артериальная гипертензия,
гипертрофия миокарда
трофические
нарушения
органов при ангиокальцинозе
Нарушения
сердечного ритма
язвенная болезнь
ЖКБ
ПАТОГЕНЕЗ КЛИНИЧЕСКИХ
ПРОЯВЛЕНИЙ ПГПТ
нейрокогнитивные
расстройства
Слайд 51
Формы гиперпаратиреоза
Бессимптомная
Малосимптомная
Манифестная
Слайд 52
Клинические формы гиперпаратиреоза
Костная форма
Почечная
Смешанная
Костно-почечная
Метаболическая
Бессимптомная
Слайд 53
Костная форма гиперпаратиреоза
Гиперпаратиреоидная остеодистрофия – остеопороз, приводящий к
деформации костей скелета и патологическим переломам, наиболее часто возникающим
в трубчатых костях -бурые опухоли и кисты
Деформация скелета,
уменьшение роста,
«утиная» походка
Слайд 54
Рентгенограмма правой голени
Поля резорбции в диафизе большеберцовой
кости
в виде очагов однородного просветления
Слайд 55
Рентгенограмма черепа в боковой проекции- изменение структуры кости
по типу «соли с перцем»
Слайд 56
Рентгенограмма кисти больного, страдающего гиперпаратиреозом
определяется субпериостальная
резорбция
Слайд 57
МКБ у больной с первичным гиперпаратиреозом
Слайд 58
Лабораторная диагностика гиперпаратиреоза
Гиперкальциемия
Гиперкальциурия
Гипофосфатемия
Повышение активности щелочной фосфатазы – в
2-5 раз
Увеличение суточной эксрекции оксипролина с мочой
Повышение уровня остеокальцина
Увеличение
содержания ПТГ
Слайд 59
Инструментальные исследования
УЗИ, КТ, МРТ паращитовидных желез
Сцинтиграфия с технецием
Рентгенография
кистей, костей таза, трубчатыз костей. Позвоночника
Костная биопсия с морфометрией
УЗИ
почек, ФГДС
Слайд 60
Лечение:
Хирургическое – паратиреоидэктомия
Прогноз в большинстве случаев благоприятный
Слайд 61
Гипопаратиреоз
недостаточность функции околощитовидных (паращитовидных) желез (ОЩЖ), характеризующаяся
пониженной продукцией паратиреоидного гормона или возникновением резистентности к его
действию и приводящая к нарушению обмена кальция и фосфора.
Слайд 62
Этиология
послеоперационный гипопаратиреоз, который возникает в результате хирургических вмешательств
на щитовидной и околошитовидных железах;
гипопаратиреоз как следствие повреждения ОЩЖ:
—
лучевыми воздействиями;
— инфекционными факторами;
— при амштоидозе;
— при кровоизлияниях в гормонально-неактивную опухоль железы;
идиопатический гипопаратиреоз
Слайд 63
Клиническая картина
Судорожные сокращения различных мышечных групп
Скелетных: Фибриллярные
подергивания, тонические судороги; парестезии
Дыхательныз: Ларинго- и бронхоспазм
ЖКТ:
Дисфагия, рвота, поносы или запоры
Слайд 64
Клиническая картина
Вегетативные нарушения
Жар, озноб, головокружения, сердцебиения. боли в
области сердца
Трофические нарушения
Катаракта, дефекты эмали зубов, нарушение роста ногтей,
волос, ранее поседение
Изменения психики
Неврозы, снижение памяти, депрессии, бесонница
Слайд 65
Лабораторная диагностика
• гипокальциемия;
• гиперфосфатемия;
• гипокальциурия;
• снижение
уровня паратгормона в сыворотке крови;
• пониженный уровень остеокальцина, 1,25(OH)2D3,
при нормальном содержании в крови 25(OH)D3.
Слайд 66
Цели лечения
Лечение любой формы ГПТ направлено на повышение
содержания кальция и снижение концентрации неорганического фосфора в крови,
т.е. устранение гипокальциемии, не допуская возникновение гиперкальциемии.
Слайд 67
Методы лечения:
диета, богатая солями кальция, ограничение фосфорсодержащих продуктов;
препараты
кальция;
препараты витамина D.
Слайд 68
Препараты кальция
назначаются из расчета 1,0—4,0 г элементарного кальция
в сутки.
Предпочтение отдается карбонату или цитрату кальция. В
1000 мг карбоната кальция содержится 400 мг кальция, в 1000 мг цитрата кальция — 211 мг кальция. Можно использовать соли кальция (500—600 мг элементарного кальция на 1 прием) в качестве монотерапии или в сочетании с колекальциферолом (200-400 ME в 1 таблетке):
Кальция карбонат внутрь 1250—2500 мг 2 р/сут, длительно (уровень доказательности В) или
Кальция карбонат/колекальциферол внутрь 1250 мг/400 ME 2 р/сут, длительно (уровень доказательности В).
Слайд 69
Гипокальциемический криз
неотложное состояние, возникающее при снижении уровня кальция
крови до 1,9-2,0 ммоль/л, ионизированного кальция - менее 1
ммоль/л и проявляющееся развитием судорожного (тетанического) синдрома
Слайд 70
Этиология
Удаление или повреждение паращитовидных желез при хирургической операции
Радиойодтерапия
при болезнях органов шеи
Гемохроматоз
Идиопатический гипопаратиреоз
Аутоиммунная деструкция околощитовидных желез
Нарушение действия
паратгормона
Избыточная секреция кальцитонина
Дефицит витамина D и
Слайд 71
Клиническая картина
Симптомы предвестники (могут отсутствовать)
онемение, жжение, ощущение ползания
«мурашек», жжение, покалывание, напряжение, скованность в мышцах конечностей
Слайд 72
Клиническая картина
(клинические синдромы)
Тетанический (судорожный) синдром
сознание сохранено (в отличие
от эпилепсии), но возможно развитие обморочного состояния
2. Синдром вегетативной
дисфункции
при преобладании активности САС: бледность, тахикардия, повышение АД
при преобладании тонуса парасимпатического отдела – рвота, поносы, полиурия, брадикардия, артериальная гипотония
Слайд 73
Клиническая картина
(клинические синдромы)
3. Синдром поражения ЦНС и мозговых
нарушений
при тяжелой тетании возможно развитие отека мозга со стволовыми
и экстрапирамидными симптомами
иногда типичные эпилептиформные приступы
,
Слайд 74
Клиническая картина
(клинические синдромы)
4. Синдром висцеропатии
кальцинаты внутренних органов
внутричерепная кальцификация
в области базальных ганглиев, гипоталамуса, мозжечка
часто – катаракта (при
длительном анамнезе гипопаратиреоза)
Слайд 75
Клиническая картина
(клинические синдромы)
5. Синдром поражения кожи и ее
дериватов
сухость и шелушение
экзема, дэксфолиативный дерматит
участки пигментации и депигментации (витилиго)
нарушение
роста волос
ранняя седина, облысение
ломкость ногтей
Слайд 76
Верификация гипокальцимического криза
Общая кальциемия менее 1,9-2.0 ммоль/л
Гипокальциурия до
10-50 мг/сут (реакция Сулковича – норма 200-400 мг/сут)
Экскрекция фосфора
с мочой менее 2,8 г/сут
Низний уровень паратгормона в крови
ЭКГ-признаки гипокальцемии – удлинение интервалов QT, ST
Рентгенологические признаки остеопороза, остеосклероза и др.
Слайд 77
Л е ч е н и е
Экстренная госпитализация
Парентеральное
введение солей кальция:
10% - 10-20мл р-ра хлорида, глюканата или
лактата кальция на 500мл 5%р-ра глюкозы
3. Симтоматическое лечение судорожного синдрома
бромиды, барбитураты, папаверин, транквилизаторы
Слайд 78
Л е ч е н и е
4. Борьба
с асфиксией
при развитии ларингоспазма – интубация трахеи и ИВЛ
иногда
трахеостомия
5. Назначение препаратов витамина D
- Кальцитриол 0,25- 1,0 мкг 1 раз в сутки
Слайд 79
Л е ч е н и е
6. Нейтрализация
негативного влияния фосфатов
во время еды прием 20-40мл 4% суспензии
гидроокиси аллюминия
7. Коррекция кислотно-основного баланса
Внутрь после еды хлорид аммония 3-7г в сутки
Слайд 80
Л е ч е н и е
после купирования
гипокальциемии показано немедленное назначение заместительной терапии препаратами кальция (6-10
г глюконата или лактата кальция в сутки с постепенным снижением дозы до поддерживающей)- 2-6г/сут) и препаратами витамина D
Слайд 81
Гиперкальциемический криз
неотложное состояние, вызванное резким повышением уровня кальция
в сыворотке крови и характеризующееся выраженными нервно-мышечными и нервно-психическими
расстройствами, повышением свертываемости крови, вплоть до развития тромбозов и ДВС-синдрома, а также развитием острой сердечно-сосудистой недостаточности, которая в наиболее тяжелых случаях сопровождается остановкой сердца
Угроза жизни пациента возникает при уровне кальция выше 3,5-4,0 ммоль/л
Летальность может достигать 50-60%
я
чаще на фоне аденомы или гиперплазии паращитовидных желез
отравление витамином
D
злокачественные опухоли с массивными метастазами в костную ткань
Слайд 83
Провоцирующие факторы
обострение первичного гиперпаратиреоза на фоне отсутствия адекватного
лечения
быстрая дегидратация у больных с первичным гиперпаратиреозом
лечение тиазидовыми диуретиками
гипервитаминоз
витамина D
потребление большого количества молока, богатых кальцием пищевых добавок и растворимых антацидов – щелочно-молочный синдром или синдром Бернетта
Слайд 84
Клиническая картина
развивается на фоне симптоматики гиперпаратиреоза и
проявляется следующими синдромами:
Абдоминальный синдром
острые боли в эпигастрии
тошнота, неукротимая
рвота, возможны желудочное кровотечение, перфорация язв желудка и 12-перстной кишки
острый панкреатит
Слайд 85
Клиническая картина
2. Синдром психоневрологических нарушений
спутанность сознания
ступор или галлюцинации,
затем
сомналенция и кома
3. Синдром дегидратации
сухость кожи и видимых слизистых
снижение
тургора кожи
заострение черт лица
Слайд 86
Клиническая картина
7. Синдром нервно-мышечных нарушений
гипо- и арефлексия
выраженная мышечная
гипотония
8. Синдром гиперкоагуляции
тромбоэмболии
ДВС-синдром
Слайд 87
Диагноз гиперкальцемического криза подтверждается наличием
высокого уровня кальция
крови
изменений ЭКГ: укорочение интервала QT, расширение к.QRS
опухоли паращитовидных желез
по данным УЗИ, КТ, сцинтиграфии
Слайд 88
Л е ч е н и е
Экстренная госпитализация
Форсированный
диурез: в течение 3-х часов в/в капельно вводят 3,0л
изотонического р-ра NaCl + введение 80-100мг фуросемида в час (под контролем элдектролитов)
в последующем
- объем перелитой жидкости может быть доведен до 8-9л/сутки. фуросемид вводят каждые 2 часа в дозе 100мг (под контролем диуреза, АД, ЦВД)