Слайд 2
ПЛАН
Актуальность выбранной темы
Аномалии сократительной деятельности матки
Кровотечения в
родах
Роды у женщин с рубцом на матке после кесарева
сечения
Роды при крупном плоде
Профилактика патологических родов
Слайд 3
ВОЗ (май 2012г.)
Ежедневно около 800 женщин умирают от
предотвратимых причин, связанных с беременностью и родами.
99% всех случаев
материнской смерти происходит в развивающихся странах.
Более высокие показатели материнской смертности наблюдаются среди женщин, проживающих в сельских районах и среди более бедных сообществ.
Девушки подросткового возраста подвергаются более высокому риску развития осложнений и смерти в результате беременности, чем женщины более старшего возраста.
Благодаря квалифицированной помощи до, во время и после родов можно спасать жизнь женщин и новорожденных детей.
За период 1990-2010 гг. материнская смертность в мире снизилась почти на 50%.
Слайд 4
РФ
Материнская смевтность в РФ
11 : 100 000
Материнская
смертность в г. Москва
15 : 100 000
В развитых странах
США
5 : 100 000
Европа 2-3(до10) : 100 000
Доклад – анализ материнской смертности – апрель2013г.
Слайд 6
Российский вестник акушера-гинеколога 08,2008г
Слайд 7
В целом по России доля нормальных
родов на протяжении последних 10 лет колеблется в пределах
30-33%, (при этом отмечают существенные региональные различия (от 10-12 до 51-80%).
Российский вестник акушера-гинеколога 08,2008г
Слайд 8
Аномалии сократительной деятельности матки
Слайд 9
ПОДГОТОВИТЕЛЬНЫЙ ПЕРИОД РОДОВ
(ПРЕДВЕСТНИКИ РОДОВ)
ПРЕЛИМИНАРНЫЙ ПЕРИОД РОДОВ
(«ЛОЖНЫЕ РОДЫ»)
ИСТИННЫЕ РОДЫ
Слайд 10
АНОМАЛИИ СОКРАТИТЕЛЬНОЙ ДЕЯТЕЛЬНОСТИ МАТКИ
ПАТОЛОГИЧЕСКИЙ ПРЕЛИМИНАРНЫЙ ПЕРИОД
ЧРЕЗМЕРНО
СИЛЬНАЯ РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
ДИСКООРДИНИ-
РОВАННАЯ
РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
(ГИПОАКТИВНОСТЬ/ИНЕРТНОСТЬ МАТКИ)
СЛАБОСТЬ ПОТУГ
ПЕРВИЧНАЯ
ВТОРИЧНАЯ
Слайд 11
ПСРД –
это наиболее часто встречающаяся разновидность аномалий
родовых сил, преимущественно возникающая у первородящих.
Она осложняет течение
родов у 8 – 9% рожениц.
Группа риска по ПСРД:
Поздний возраст наступления менархе;
Беременные с нарушением менструального цикла, инфантилизмом, пороками развития матки, рубцом на матке, миоме матки, воспалительными заболеваниями половых органов;
Переношенная беременность;
Возраст первородящей старше 30 лет;
Крупный плод, многоводие, многоплодие;
Нервно-психическое напряжение.
Слайд 12
ПСРД –
возникает с самого начала родов, продолжается
в течение периода раскрытия и до окончания родов.
Клиническая картина:
РАЗНООБРАЗНА
Очень
редкие схватки, НО удовлетворительной силы (более благоприятны);
Достаточно частые схватки, НО слабые и короткие;
Замедленное сглаживание шейки матки и раскрытие маточного зева;
Предлежащая часть длительно остается подвижной, либо прижатой ко входу в малый таз;
Утомление роженицы;
Нередко несвоевременное излитие околоплодных вод (=˃ удлиняется безводный промежуток, что способствует инфицированию родовых путей женщины).
Слайд 14
Диагноз ПСРД:
Недостаточная маточная активность;
Снижение скорости сглаживания шейки и
раскрытия маточного зева;
Длительное стояние предлежащей части плода во входе
в малый таз;
Диагноз ставится при отсутствии динамики раскрытия шейки матки в течение 2 часов.
Патологический прелиминарный период (!);
Дистоция шейки матки;
Дискоординированная родовая деятельность.
Слайд 15
ВЕДЕНИЕ РОДОВ
!!! Необходимо устранить возможную ПРИЧИНУ, вызывающую слабость
родовых сил!!!
Много-, маловодие –
вскрытие плодного пузыря, ПРИ «зрелой»
шейке матки, или раскрытии маточного зева на 4-5см.
В первом периоде родов при отсутствии противопоказаний, поведение роженицы должно быть АКТИВНЫМ.
Слайд 16
Родостимуляция
Успех родостимуляции связан с состоянием шейки на момент
начала индукции.
Для оценки состояния шейки проводится ее обследование:
если
шейка зрелая (оценка 6 баллов и более), роды обычно успешно индуцируются одним окситоцином;
Слайд 17
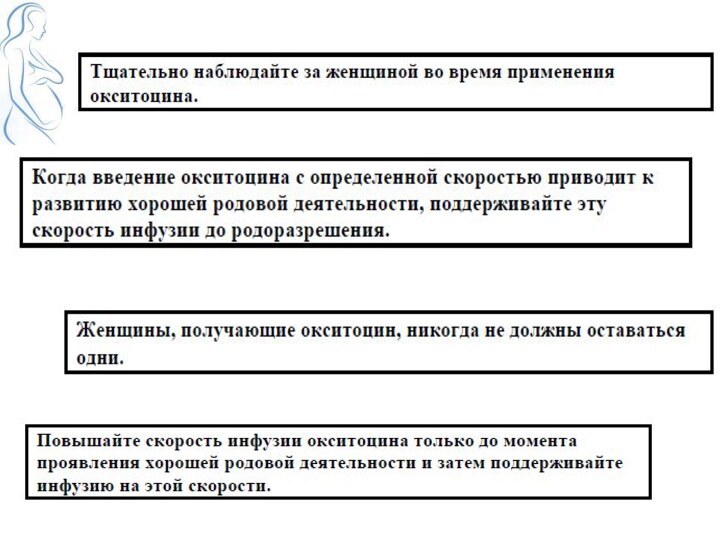
Внутривенное введение окситоцина
1 мл (5ЕД) разводят в 500
мл изотонического р-ра NaCl/5% р-ра глюкозы;
Вводят, начиная с 6-8
кап/мин, постепенно увеличивая количество капель на 5 каждые 5-10 мин, до получения эффекта (НО НЕ ↑40 кап/мин);
Ответ матки на внутривенное введение синтетического окситоцина наступает через 3-5 мин;
Введение окситоцина ПРЕКРАЩАЮТ или уменьшают при частоте схваток ↑5 за 10 мин, при длительности схваток ↑60-90сек, при гиперстимуляции матки;
Если введение окситоцина в течение 2-4 часов не усиливает сокращения матки и не способствует увеличению раскрытия шейки – дальнейшая или повторная инфузия его не целесообразна.
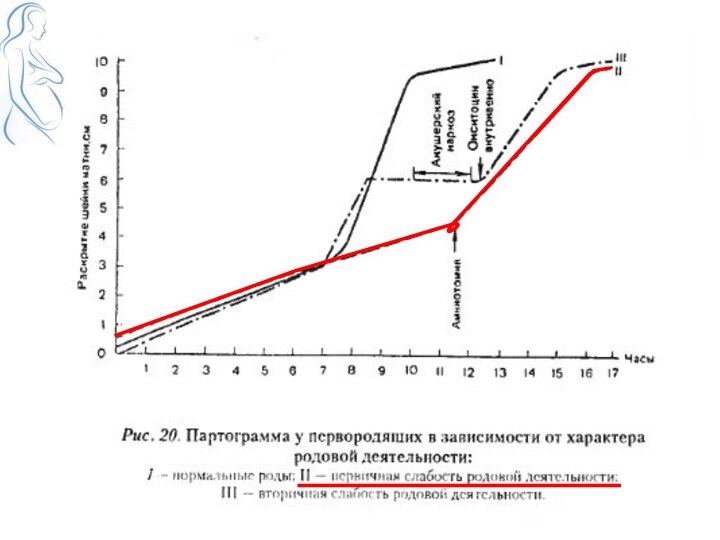
Слайд 19
Затянувшаяся латентная фаза
Диагноз затянувшейся латентной фазы родов устанавливается
ретроспективно:
когда схватки прекращаются, говорят, что у женщины был прелиминарный
перод.
когда схватки становятся регулярными и раскрытие шейки прогрессирует более 4 см, говорят, что женщина была в латентной фазе родов.
Если женщина находится в латентной фазе более 8 часов и обнаруживаются лишь незначительные признаки прогресса родов, переоцените ситуацию с позиции оценки шейки матки:
если нет изменений динамике раскрытия шейки матки и нет признаков дистресса плода, пересмотрите диагноз. Возможно, женщина находиться не в родах;
если есть изменения в сглаживании шейки и в динамике ее раскрытия, вскройте плодный пузырь браншами пулевых щипцов и стимулируйте роды окситоцином:
оценивайте состояние каждые 4 часа;
если женщина не переходит в активную фазу после 8 часов применения окситоцина, проведите родоразрешение посредством кесарева сечения.
Слайд 20
Затянувшаяся активная фаза
Если имеется затянувшаяся активная фаза
и плодный пузырь цел, вскройте плодный пузырь браншами пулевых
шипцов.
Оцените сокращения матки:
если схватки неэффективные (менее чем три за 10 минут, каждая продолжительностью менее 40 секунд), предположите неадекватную активность матки;
если схватки эффективные (три за 10 минут, каждая продолжительностью более 40 секунд), предположите клинически узкий таз.
Общие методы поддержки родов могут способствовать усилению схваток и ускорению прогресса родов.
Слайд 22
Женщина поступила в активной фазе родов в 10:00
Головка
прижата ко входу в малый таз
Шейка раскрыта на 4
см
Две схватки за 10 мин, продолжительностью менее 20 сек каждая
В 14:00
Диагностирован недостаточный прогресс родов
Головка прижата ко входу в малый таз
Шейка раскрыта на 4 см
Три схватки за 10 мин, сила схваток недостаточная
Начата стимуляция родов окситоцином 5ЕД на 500 мл жидкости в/в со скоростью 15 кап/мин
Скорость введения окситоцина увеличена до появления хороших схваток
Схватки усилились и сопровождались опусканием предлежащей части плода и прогрессирующим раскрытием шейки матки
Самостоятельные вагинальные роды произошли в 20:00
Слайд 25
Факторы, предрасполагающие к кровотечению:
Перенесенные аборты;
Многочисленные беременности;
Рубец на матке,
опухоли и аномалии развития матки;
Тяжелый гестоз;
Ожирение;
Многоплодная беременность, крупный плод,
многоводие;
Тяжелые экстрагенитальные заболевания матери;
Применение токолитиков.
КРОВОТЕЧЕНИЯ
В
ПОСЛЕДОВОМ ПЕРИОДЕ
КРОВОТЕЧЕНИЯ
В
РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ
Патологическая кровопотеря -
0,5% от массы тела
Слайд 26
Интранатальные факторы риска развития кровотечений:
Затяжные, быстрые и стремительные
роды;
Оперативные роды;
Неправильное ведение (чрезмерно активное) III периода родов (грубое
использование ручных приемов, массажа матки, попыток выделения неотделившегося последа).
По данным ВОЗ:
В год от кровотечений погибает 125 000, что составляет примерно 1:1 000 родов, тогда как в Англии это соотношение составляет 1:100 000 родов.
Кровотечения, связанные с беременностью, наблюдаются у 14 млн женщин, из них 128 000 умирает обычно в первые 4 часа после родов.
Кровотечение, развившиеся через 24 часа после родов, обычно обусловлено инфекцией или задержкой частей плаценты.
Слайд 27
Кровотечения в последовом периоде
Причины:
Нарушение отделения плаценты:
Частичное плотное прикрепление,
Истинное
приращение;
Нарушение выделения последа:
Гипотония матки,
Ущемление последа, вследствие спазма шейки матки;
Разрыв
мягких тканей родовых путей:
Шейки матки,
Стенок влагалища,
Наружных половых органов,
Промежности;
Нарушение гемостаза;
Выворот матки.
Слайд 28
Кровотечение при разрыве мягких тканей:
Яркие кровянистые выделения после
отделения последа, при хорошо сократившейся матке
При этом необходимо
немедленно после рождения последа тщательно осмотреть родовые пути в зеркалах
Восстановить целостность мягких тканей
Слайд 31
Кровотечение при разрыве шейки матки:
Обильное кровотечение, возникающее из
нисходящих ветвей маточных артерий.
Причины:
Рубцовые изменения шейки;
Дистоция шейки;
Наложение акушерских щипцов,
вакуум-экстрактора;
Пальцевое расширение шейки матки.
Разрывы шейки матки встречаются в 26,0% случаев (2005г.)
Слайд 35
Роды
у женщин с рубцом на матке после
кесарева сечения
Слайд 36
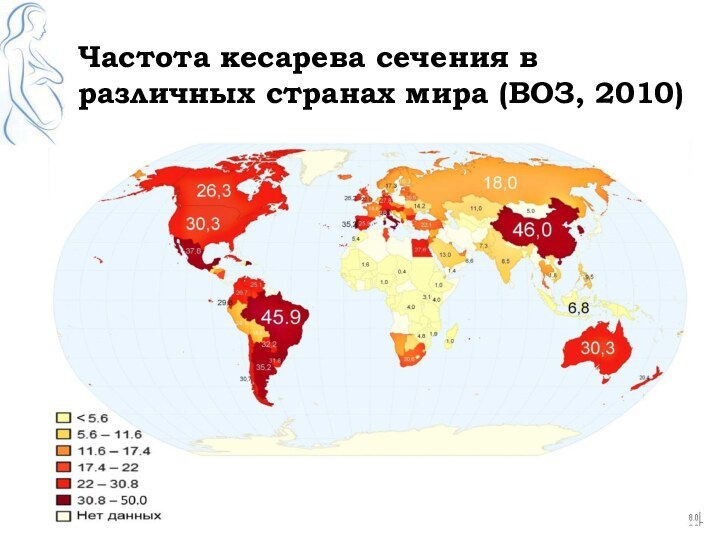
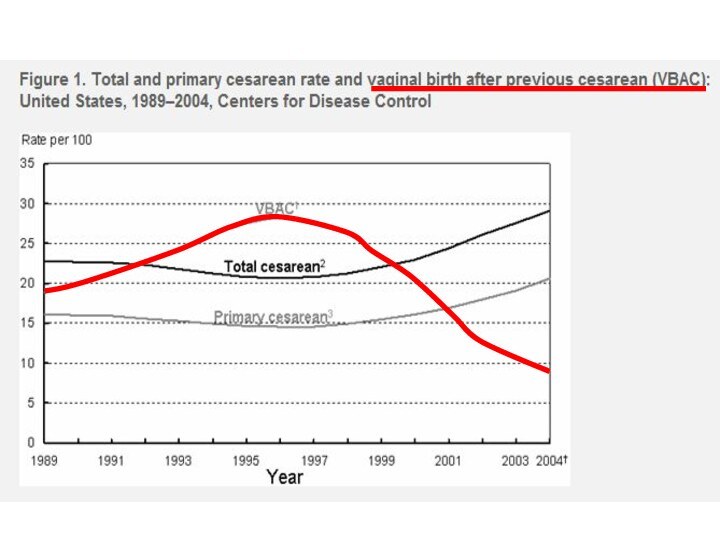
Частота кесарева сечения в различных странах мира (ВОЗ,
2010)
Слайд 38
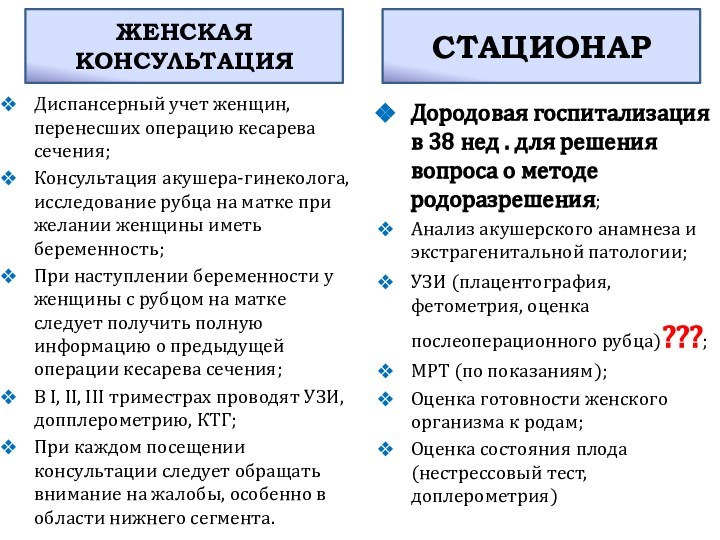
Диспансерный учет женщин, перенесших операцию кесарева сечения;
Консультация акушера-гинеколога,
исследование рубца на матке при желании женщины иметь беременность;
При
наступлении беременности у женщины с рубцом на матке следует получить полную информацию о предыдущей операции кесарева сечения;
В I, II, III триместрах проводят УЗИ, допплерометрию, КТГ;
При каждом посещении консультации следует обращать внимание на жалобы, особенно в области нижнего сегмента.
ЖЕНСКАЯ КОНСУЛЬТАЦИЯ
СТАЦИОНАР
Дородовая госпитализация в 38 нед . для решения вопроса о методе родоразрешения;
Анализ акушерского анамнеза и экстрагенитальной патологии;
УЗИ (плацентография, фетометрия, оценка послеоперационного рубца)???;
МРТ (по показаниям);
Оценка готовности женского организма к родам;
Оценка состояния плода (нестрессовый тест, доплерометрия)
Слайд 39
Данные, указывающие на несостоятельность рубца на матке:
Осложненное течение
п/о периода;
Предшествующее корпоральное КС;
2 и ↑ КС в анамнезе;
Рубец
на коже, спаянный с подлежащими тканями;
Жалобы на обли в области рубца на матке;
Болезненность при пальпации в области рубца;
Болезненные шевеления плода;
Истончение брюшной стенки и матки в области рубца;
Повышенный тонус матки;
Слайд 40
«Незрелость» шейки матки при доношенной беременности;
Повышенная двигательная активность
плода;
Изменения на КТГ (брадикардия, длительные децелерации);
Данные УЗИ:
Прикрепление плаценты в
области рубца на матке (!!!ГОСПИТАЛИЗАЦИЯ В 24-28 нед.),
Истончение нижнего сегмента матки до 3мм и ↓ или его неравномерность,
Повышенная акустическая плотность по всей зоне бывшего разреза на матке.
Частота несостоятельности рубца в нижнем сегменте матки колеблется от 23,9 до 50%
При установлении диагноза НЕСОСТОЯТЕЛЬНОСТИ РУБЦА НА МАТКЕ показано ЭКСТРЕННОЕ АБДОМИНАЛЬНОЕ РОДОРАЗРЕШЕНИЕ!!!
Слайд 41
«КЕСАРЕВО СЕЧЕНИЕ ОДНАЖДЫ – ВСЕГДА КЕСАРЕВО СЕЧЕНИЕ»
E. Cragin
(1916)
Категории отбора женщин с рубцом на матке после
КС для проведения родов per vias naturales:
Первое КС произведено поперечным разрезом в нижнем сегменте матки по поводу:
Гипоксии плода,
Аномалий родовой деятельности,
Тазового предлежания и неправильного положения плода,
Предлежания и отслойки плаценты,
Многоплодной беременности,
Тяжелой формы гестоза;
Гладкое течение предыдущего п/о периода;
Нормальные роды до первого КС или после него;
Удовлетворительное состояние матери и плода;
Головное предлежание плода, средняя масса тела плода;
Полноценный нижний маточный сегмент;
Готовность шейки матки к родам;
!!! Письменное согласие женщины на ведение родов через естественные родовые пути.
Слайд 42
Показания к повторному КС:
2 и ↑ КС в
анамнезе;
Корпоральный (вертикальный) рубец на матке, Т-образный рубец или его
локализация неизвестна;
Осложненное течение предыдущего п/о периода;
Анатомически узкий таз;
Неправильное положение и тазовое предлежание плода;
Крупный плод;
Многоплодная беременность;
Переношенная беременность;
Отсутствие эффекта от родовозбуждения;
«Незрелость» шейки матки при доношенной беременности;
Боли в области рубца на матке при пальпации и шевелении плода;
Изменения на КТГ со стороны плода;
Тяжелое экстрагенитальное заболевание у беременной;
Данные УЗИ;
Письменное согласие женщины на операцию.
Слайд 43
Особенности течения родов у женщин с рубцом на
матке после КС
Обезболивание родов у женщин с рубцом на
матке проводят по общепринятым правилам;
Для профилактики кровотечения в последовом и раннем послеродовом периодах, показано внутривенное введение окситотических средств;
При самопроизвольных родах у женщин с рубцом на матке после КС средняя кровопотеря превышает таковую у женщин с неоперированной маткой;
Продолжительность самопроизвольных родов у женщин с рубцом на матке незначительно отличается от таковой при неосложненных родах;
Осложнения в родах у женщин с рубцом на матке:
Несвоевременное излитие околоплодных вод,
Слабость родовой деятельности.
Слайд 45
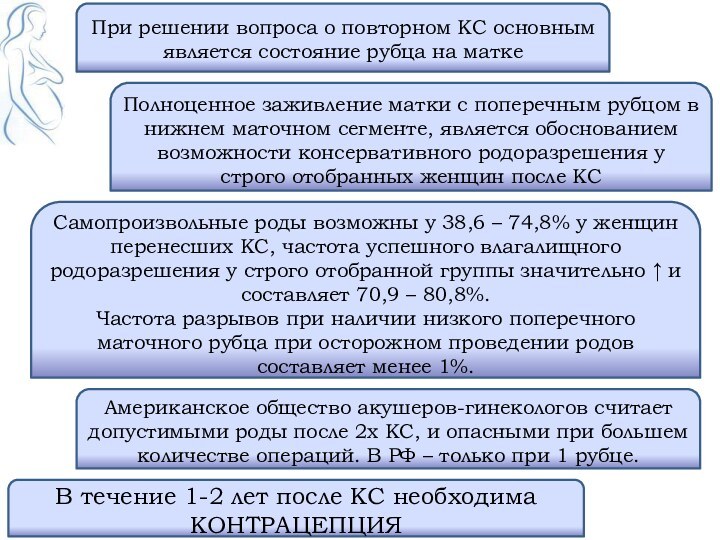
В течение 1-2 лет после КС необходима КОНТРАЦЕПЦИЯ
Самопроизвольные
роды возможны у 38,6 – 74,8% у женщин перенесших
КС, частота успешного влагалищного родоразрешения у строго отобранной группы значительно ↑ и составляет 70,9 – 80,8%.
Частота разрывов при наличии низкого поперечного маточного рубца при осторожном проведении родов составляет менее 1%.
Полноценное заживление матки с поперечным рубцом в нижнем маточном сегменте, является обоснованием возможности консервативного родоразрешения у строго отобранных женщин после КС
Американское общество акушеров-гинекологов считает допустимыми роды после 2х КС, и опасными при большем количестве операций. В РФ – только при 1 рубце.
При решении вопроса о повторном КС основным является состояние рубца на матке
Слайд 46
ОПЫТ И ПЕРСПЕКТИВЫ ПРИМЕНЕНИЯ ФИБРИНОВОГО КРИОПРЕЦИПИТАТА В АКУШЕРСТВЕ,
ГИНЕКОЛОГИИ И ПЕРИНАТОЛОГИИ:
ФК – это ультракриопреципитат, полученный из
плазмы человеческой крови. В своем составе ФК содержит фибриноген, фибронектин, фибринстабилизирующий фактор (XIII), антигемофильный глобулин
Его применение позволяет:
снизить объем воспалительной реакции,
активировать неоангиогенез,
макрофагальную защиту и местный иммунитет в тканях матки и яичников, что способствует повышению полноценности заживления рубцов.
Слайд 47
НОВОЕ КАЧЕСТВО РУБЦА НА МАТКЕ ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ

В XXI ВЕКЕ
Материалы и методы: проведено исследование эффективности интрамиометрального
введения фибринового криопреципитата при операции кесарево сечение.
Результаты:
гемостатический эффект,
активно стимулирует регенерацию,
повышает скорость и качество заживления тканей.
Интрамиометральное введение фибринового криопреципитата при операции кесарево сечение снижает вероятность несостоятельности раны на матке и развития перитонита, увеличивает механическую прочность и биологическую адекватность заживления для полноценного вынашивания последующей беременности.
Выводы: применение фибринового криопреципитата при операции кесарево сечение снижает частоту осложнений послеродового периода, уменьшает морфологическую площадь воспаления в 36 раз, является инновацией для современного акушерства.
А.А. Чурганова, П.В. Буданов; П.В. Буданов, д.м.н., доцент кафедры акушерства, гинекологии и перинатологии лечебного факультетаПервого МГМУ имени И.М. Сеченова
Слайд 48
Роды с рубцом на матке ведутся до ПЕРВОГО
осложнения
Прекращение ведения родов через естественные родовые пути
КЕСАРЕВО СЕЧЕНИЕ
Слайд 50
ОПРЕДЕЛЕНИЕ
Плод считают:
крупным, если его масса превышает 4000 г,
гигантским, если масса превышает 5000 г.
Термин «крупный плод»
используют только в тех случаях, когда масса тела не зависит от различных врождённых новообразований и других заболеваний плода (эритробластоз, тератома, гидроцефалия и др.).
Как крупный, так и гигантский плод обычно развит пропорционально и отличается не только большим весом, но и длиной (до 70 см).
КОД ПО МКБ-10
Крупные размеры плода, приводящие к диспропорции, требующей предоставления медицинской помощи матери.
Слайд 51
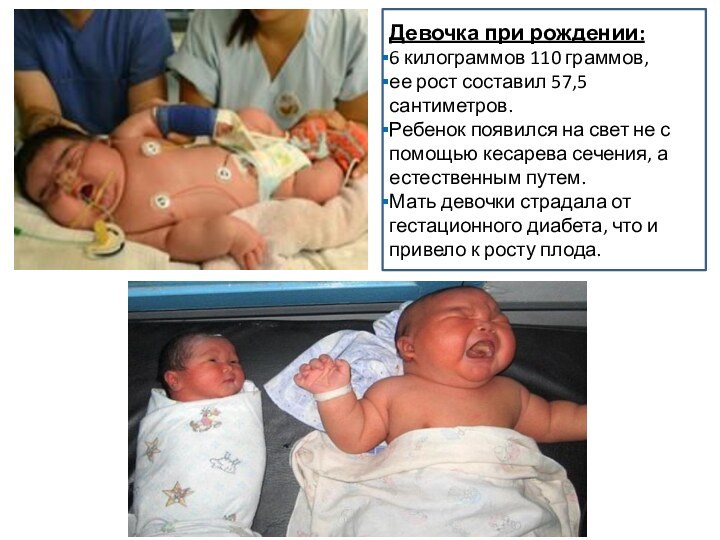
Девочка при рождении:
6 килограммов 110 граммов,
ее рост
составил 57,5 сантиметров.
Ребенок появился на свет не с
помощью кесарева сечения, а естественным путем.
Мать девочки страдала от гестационного диабета, что и привело к росту плода.
Слайд 52
Клинический диагноз крупного плода в антенатальный период основан
на:
данных измерения ВДМ,
окружности живота,
головки плода,
пальпации и
на вычислении предполагаемой массы тела плода.
Наиболее вероятные признаки крупного плода:
значительное увеличение размеров матки - ВДМ превышает 42 см.
!!!Следует помнить, что подобное увеличение возможно при многоплодной беременности и многоводии.
Наиболее точным методом диагностики крупного плода считают УЗИ, позволяющее точно определить размеры и рассчитать предполагаемую массу тела плода.
Наиболее важные показатели фетометрии:
величина бипариетального размера головки,
окружность живота,
длина бедренной кости плода,
отношение длины бедренной кости к окружности живота.
Заслуживают внимания рост, масса тела и сложение родственников, особенно мужа.
Слайд 53
ТЕЧЕНИЕ РОДОВ
При родах крупным плодом часто возникают различные
осложнения:
Первичную и вторичную слабость родовой деятельности.
Преждевременное и раннее излитие
ОВ.
Большую длительность родов.
В последовом и раннем послеродовом периоде чаще возникают гипотонические кровотечения.
В процессе родов возможно выявление несоответствия между размерами головки плода и таза матери, т.е. развитие клинически узкого таза.
После рождения головки нередко возникают затруднения при выведении плечевого пояса.
Роды крупным плодом характеризует большая частота травматизма матери и плода.
Слайд 54
ТАКТИКА ВЕДЕНИЯ РОДОВ
Показания к плановой операции КС:
крупный плод
у женщины моложе 18 и старше 30 лет;
крупный плод
и тазовое предлежание;
крупный плод и переношенная беременность;
крупный плод и любая форма и степень сужения анатомически узкого таза;
крупный плод и миома (или пороки развития матки);
крупный плод и экстрагенитальные заболевания, предусматривающие укорочение второго периода родов;
крупный плод и отягощённый акушерский анамнез (мертворождение, невынашивание, бесплодие с использованием вспомогательных репродуктивных технологий).
Слайд 55
План ведения родов через естественные родовые пути:
мониторный контроль
состояния плода и сократительной деятельности матки;
ведение партограммы;
повторная пельвиметрия, дополнительные
измерения таза и уточнение размеров плода;
своевременное введение обезболивающих средств и спазмолитиков;
внутривенное введение утеротонических средств для профилактики слабости потуг;
своевременная диагностика функционально узкого таза (клинического несоответствия размеров головки с тазом матери (приём Вастена и Цангемейстера);
профилактика кровотечения в третьем и раннем послеродовом периоде.
Слайд 56
Алгоритм действий врача
при дистоции плечиков:
(Американская коллегия акушеров-гинекологов,
1991г)
1)Позвать на помощь ассистентов: анестезиолога, педиатра и т.д.
2)Опорожнить мочевой
пузырь.
Пробная тракция (бережная) за головку.
3)Большая эпизиотомия
(срединно-латеральная)
4)Прием Мак-Робертса (2 ассистента)
- приведение бедер роженицы к животу,
- надавливание над лоном
Слайд 57
Винтообразный прием Woods поворот заднего плечика по типу
винта на 180°
Рождение задней ручки
Другие методики применяются редко, если
неэффективны предыдущие манипуляции:
прием Рубина (аддукция плечиков к грудной клетке)
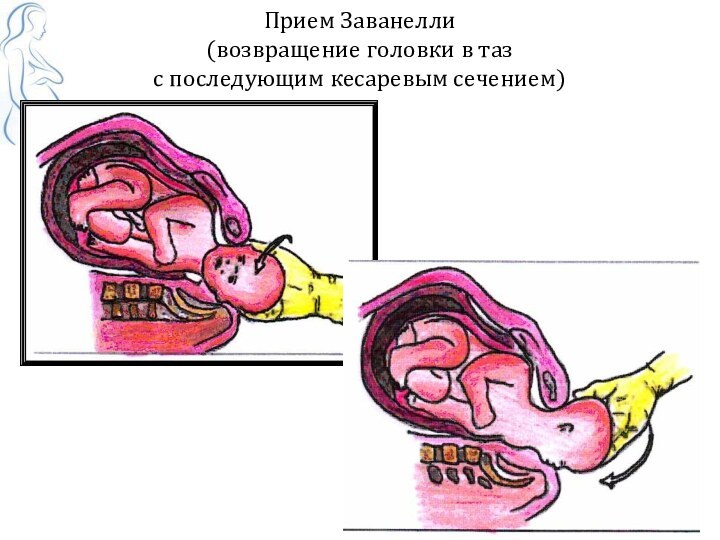
прием Заванелли (возвращение головки в таз с последующим кесаревым сечением)
преднамеренный перелом ключицы или кляйдотомия
симфизиотомия
Слайд 58
Рождение задней ручки
(Ротация задней ручки за плечико кпереди
с последующим ее рождением)
Слайд 59
Прием Заванелли
(возвращение головки в таз
с последующим
кесаревым сечением)
Слайд 60
ПРОФИЛАКТИКА
Предгравидарная подготовка
Наблюдение с ранних сроков беременности
Пренатальный скрининг
Регулярное наблюдение
во время беременности
Выявление групп риска
Своевременная госпитализация
Выбор метода родоразрешения
Слайд 61
"... Моторная и умелая бабка и благоразумный гинеколог,
не о поиске бесполезной себе славы, однако о всеобщей
пользе пекущиеся, более могут сделать при родах одними собственными руками, чем всеми другими искусственными орудиями [инструментами] "
Нестор Максимович Максимович (Амбодик) –
акушер-гинеколог (1744 - 1812), проф. в Петербургских госпиталях и повивальном институте