Слайд 2
Лечение ЖДА у детей раннего возраста должно быть
комплексным и базироваться на четырех принципах:
1 нормализация режима и
питания ребенка;
2 возможная коррекция причины железодефицита;
3 назначение препаратов железа;
4 сопутствующая терапия.
Слайд 3
Важнейшим фактором коррекции железодефицита является сбалансированное питание, и
в первую очередь грудное вскармливание. Грудное молоко не только
содержит железо в высокобиодоступной форме, но и повышает абсорбцию железа из других продуктов, употребляемых одновременно с ним. Однако интенсивные обменные процессы у грудных детей приводят к тому, что к 5–6-му мес жизни антенатальные запасы железа истощаются даже у детей с благополучным перинатальным анамнезом и малышей, вскармливаемых грудным молоком.
Слайд 4
Из других продуктов питания наибольшее количество железа содержится
в свиной печени, говяжьем языке, телячьих почках, яичном желтке,
устрицах, бобах, кунжуте, морской капусте, пшеничных отрубях, гречке, фисташках, турецком горохе, персиках, овсяных хлопьях, шпинате, лесных орехах и др.
Слайд 5
Абсорбцию железа тормозят танины, содержащиеся в чае, карбонаты,
оксалаты, фосфаты, этилендиаминтетрауксусная кислота, используемая в качестве консерванта, антацидные
препараты, тетрациклины. Аскорбиновая, лимонная, янтарная и яблочная кислоты, фруктоза, цистеин, сорбит, никотинамид усиливают всасывание железа.
Слайд 6
Необходимы длительные прогулки на свежем воздухе, нормализация сна,
благоприятный психологический климат, профилактика острых респираторных вирусных инфекций (ОРВИ),
ограничение физической нагрузки. Питание ребенка должно быть сбалансированным и включать продукты, богатые железом, и вещества, усиливающие его всасывание в кишечнике. Детям, страдающим ЖДА, необходимо вводить прикорм на 2–4 нед раньше, чем здоровым. Введение мясного прикорма целесообразно начинать в 6 мес. Следует отказаться от введения в рацион ребенка таких каш, как манная, рисовая, толокняная, отдавая предпочтение гречневой, ячменной, просяной.
Слайд 7
Однако эти меры недостаточны и не приводят к
излечению ЖДА, поэтому основой терапии являются препараты железа. К
основным из них, применяемым перорально, относятся: соединения трехвалентного железа — гидроксид-полимальтозный комплекс (полимальтозат железа), мальтофер, мальтофер фол, феррум лек и железо-протеиновый комплекс (железа протеин сукцинилат) — ферлатум; соединения двухвалентного железа — актиферрин, ферроплекс, тардиферон, гемофер, тотема, фумарат железа, ферронат.
Слайд 8
Начинать терапию следует препаратами для приема внутрь и
только при плохой их переносимости (тошнота, рвота, диарея), синдроме
нарушенного всасывания, резекции тонкого кишечника и т. д. — препараты железа назначают парентерально. При назначении пероральных форм следует отдавать предпочтение неионным соединениям железа — протеиновый (ферлатум) и гидроксид-полимальтозный комплексы Fe3+ (мальтофер, мальтофер фол, феррум лек).
Слайд 9
При назначении любых препаратов железа необходимо рассчитывать индивидуальную
потребность в нем для каждого пациента, исходя из того,
что оптимальная суточная доза элементарного железа составляет 4–6 мг/кг. Среднесуточная доза железа при лечении ЖДА составляет 5 мг/кг. Применение более высоких доз не имеет смысла, поскольку объем всасывания железа не увеличивается.
Слайд 10
Применение парентеральных препаратов железа показано для быстрого достижения
эффекта при анемии тяжелой степени; патологии ЖКТ, сочетающейся с
нарушением всасывания; неспецифическом язвенном колите; хроническом энтероколите; при тяжелой непереносимости оральных форм препаратов.
Слайд 11
Необходимо помнить, что у детей раннего возраста дефицит
железа никогда не бывает изолированным и часто сочетается с
недостаточностью витаминов С, В12, В6, РР, А, Е, фолиевой кислоты, цинка, меди и др. Поэтому в комплексную терапию ЖДА необходимо включать поливитаминные препараты.
Слайд 12
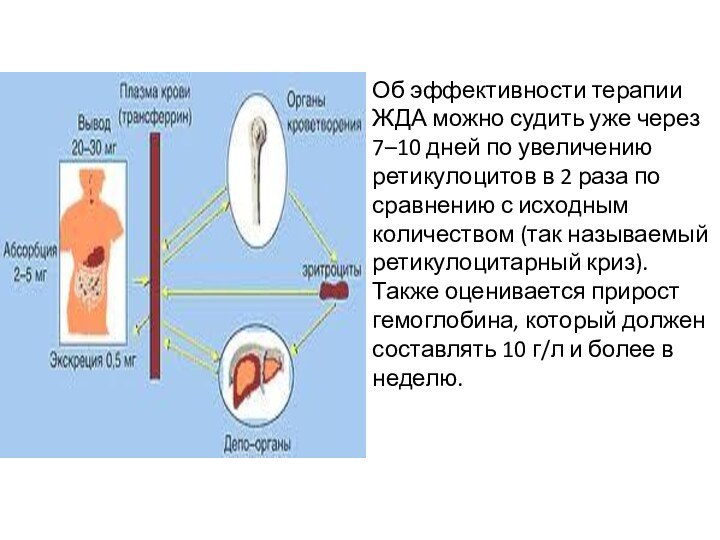
Об эффективности терапии ЖДА можно судить уже через
7–10 дней по увеличению ретикулоцитов в 2 раза по
сравнению с исходным количеством (так называемый ретикулоцитарный криз). Также оценивается прирост гемоглобина, который должен составлять 10 г/л и более в неделю.
Слайд 13
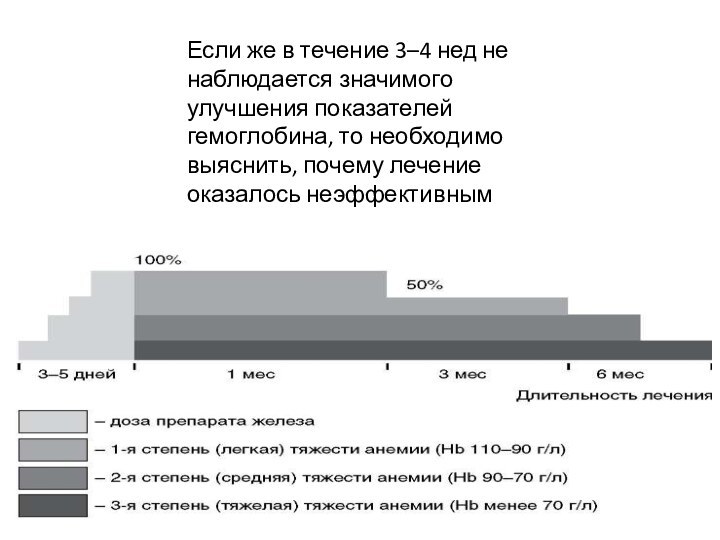
Если же в течение 3–4 нед не наблюдается
значимого улучшения показателей гемоглобина, то необходимо выяснить, почему лечение
оказалось неэффективным
Слайд 15
При развитии тяжелых анемий, сопровождаемых угнетением эритропоэза и
снижением продукции эритропоэтина, показано назначение препаратов рекомбинантного человеческого эритропоэтина
(рчЭПО). Особое значение имеет применение рчЭПО при развитии ранней анемии недоношенных, которая развивается на втором месяце жизни и встречается, по данным различных авторов, в 20–90% случаев.
Слайд 16
Поэтому применение рчЭПО является показанием к назначению препаратов
железа, как правило, парентеральных. В настоящее время в Российской
Федерации разрешены к применению a- и b-эпоэтины, которые вошли в список дополнительного лекарственного обеспечения. Назначeние рчЭПО позволяет в большинстве случаев избежать гемотрансфузий, при которых велика вероятность осложнений (трансфузионные реакции, сенсибилизация и пр.).
Слайд 17
Целью лечения рчЭПО является достижение показателей гематокрита 30–35%
и устранение необходимости переливаний крови. Значения целевой концентрации гемоглобина
могут варьировать в зависимости от дней и месяцев жизни ребенка, однако не могут быть ниже 100–110 г/л. В зависимости от дозы целевые значения концентрации гемоглобина и гематокрита достигаются примерно через 8–16 нед лечения рчЭПО.
Слайд 18
С целью профилактики ЖДА рчЭПО назначается недоношенным новорожденным,
родившимся с массой тела 750–1500 г до 34-й недели
беременности.