- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему План:
Содержание
- 2. План:Операции на желудке: 1). Гастротомия. 2). Гастростомия. 3). Резекция желудка. 4). Ваготомия. Список литературы
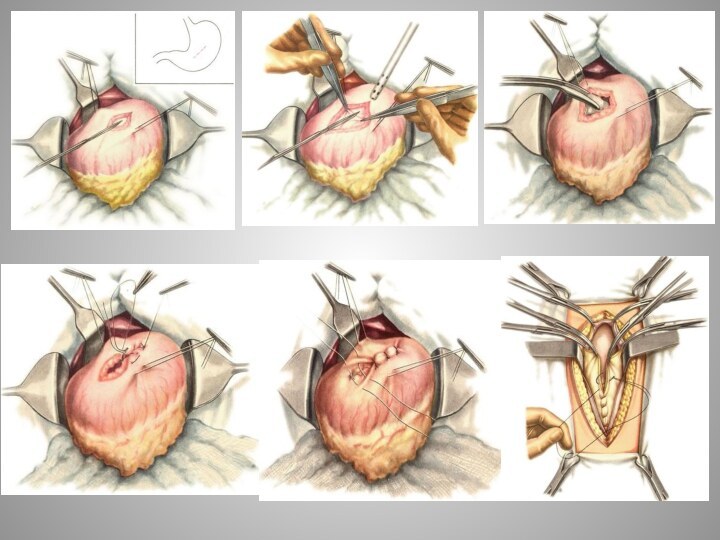
- 4. Гастротомия. Показания: - для извлечения инородного тела
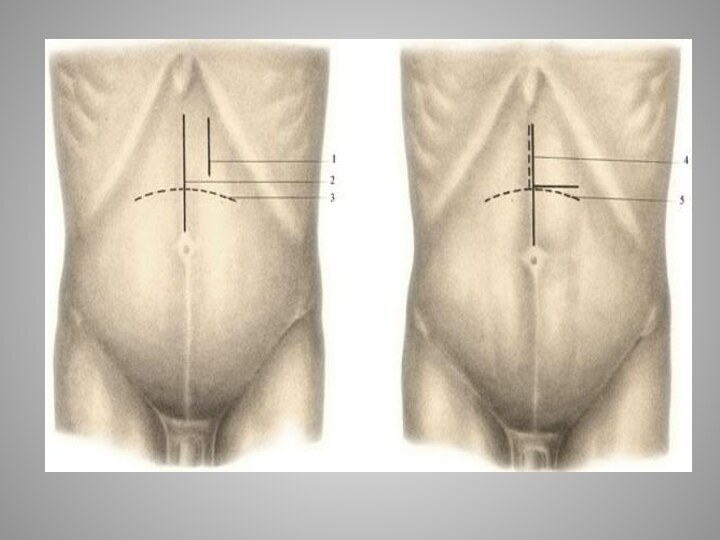
- 5. 1). Разрез - верхнесрединная лапаротомия. 2).
- 7. При больших размерах перфорационного отверстия и выраженных
- 8. Ушивание перфоративной язвы желудка. Наложение второго ряда
- 9. Гастростомия.Цель операции - создание искусственого входа в
- 10. Способ Витцеля.Производят верхнюю трансректальную лапаротомию слева. В
- 11. Рассечение стенки желудка в центре полукисетного шва.Погружение
- 12. Захватывание в зажим швов-держалок для выведения их
- 13. Способ Штамма-Кадера.Применяют при малых размерах желудка (у
- 14. На стенку желудка наложены три кисетных шелковых
- 15. Губовидная гастростомия по Топроверу.Разрез левый верхний трансректальный.
- 16. На извлеченную в виде конуса переднюю стенку
- 17. Подшивание гастростомического цилиндра желудка к париетальной брюшине.Подшивание
- 18. Резекция желудка. Различают два способа резекций желудка:
- 20. Показания к резекции желудкаАбсолютные: злокачественные новообразования желудка,
- 21. Операция включает два основных этапа. 1. Иссечение поражённой
- 22. Виды резекций желудка • По объёму
- 23. Мобилизация желудка. Начинают со средней трети большой
- 24. Поэтапное рассечение lig. gastrocolicum в направлении селезеночного
- 25. Пересечение а. et v. gastrica sinistra.1 —
- 26. В зависимости от методики формирования соустья между
- 27. Наложение ряда серозно-мышечных швов на задние стенки
- 28. Наложение непрерывного шва на задние губы анастомоза.Наложение
- 29. Бильрот IIСпособ Гофмейстера—Финстерера — один из наиболее
- 30. Ушивание верхней части культи желудка. Наложение обвивного
- 31. Ушивание верхней части культи желудка. Наложение ряда
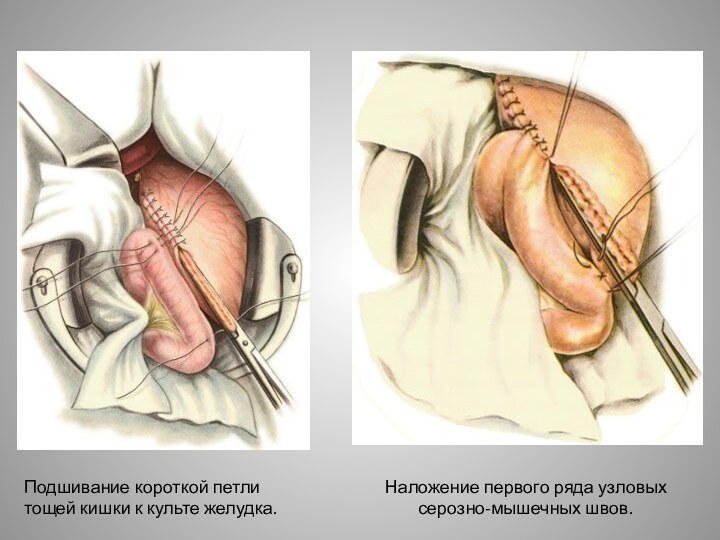
- 32. Подшивание короткой петли тощей кишки к культе желудка.Наложение первого ряда узловых серозно-мышечных швов.
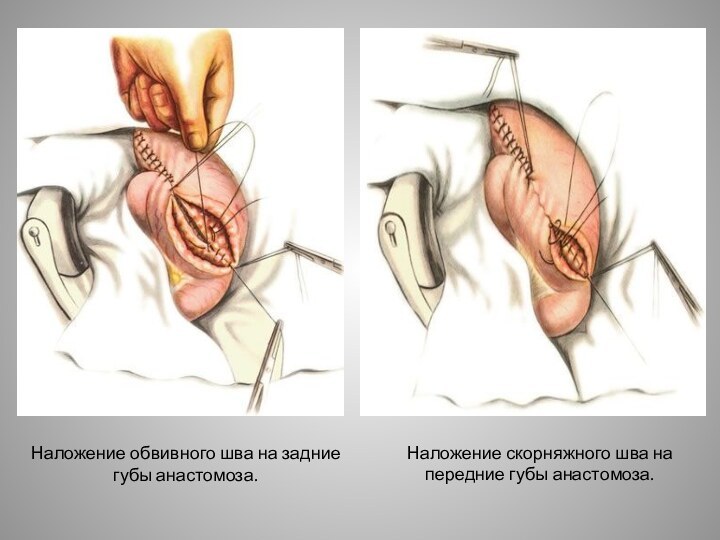
- 33. Наложение обвивного шва на задние губы анастомоза.Наложение скорняжного шва на передние губы анастомоза.
- 34. Наложение серозно-мышечных швов на переднюю стенку анастомоза
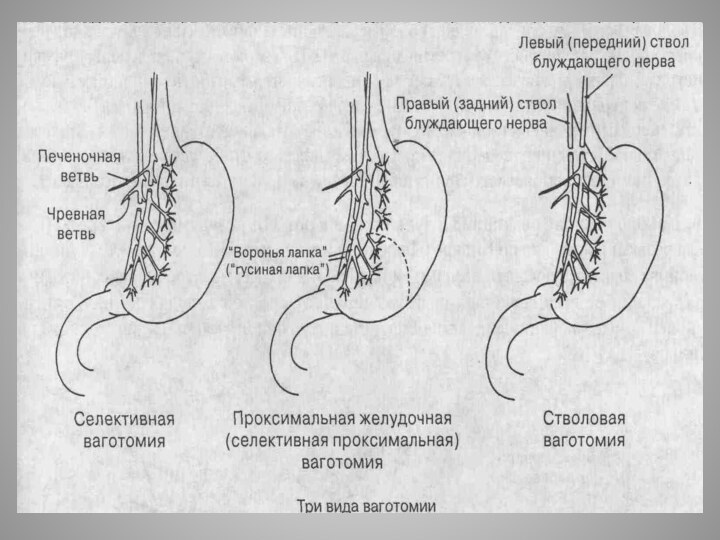
- 35. Ваготомия.Выделяют три вида ваготомий: 1). Стволовая ваготомия. 2). Селективная ваготомия. 3). Селективная проксимальная ваготомия.
- 36. Стволовая ваготомия. 1). Доступ - верхнесрединная лапаротомия.
- 37. Слективная ваготомия. 1). Верхнесрединная лапаротомия. 2). Рассекается передний
- 38. Проксимальная селективная ваготомия. Проксимальная селективная ваготомия
- 40. Скачать презентацию
- 41. Похожие презентации

















Слайд 4
Гастротомия.
Показания:
- для извлечения инородного тела
- для
остановки желудочного кровотечения из язвы (ушивание прободной язвы)
-
для удаления доброкачественных опухолей
Слайд 5
1). Разрез - верхнесрединная лапаротомия.
2).
Желудок извлекается в рану вместе с поперечно-ободочной кишкой и
сальником и обкладываются салфетками.3). Делается разрез желудка - перпендикулярно оси желудка - для извлечения инородного тела.
Если операция выполняется с целью остановки кровотечения (язвенного или травматического) - то делается небольшой разрез, через него отсасывается сожержимое желудка (если не стоит желудочный зонд) и делается широкий разрез параллельно обеим кривизнам.
4). Рана в стенке желудка ушивается двухэтажным швом:первый ряд — сквозные (инфицированные) швы, второй ряд — непроникающие (серозно-мышечные) швы.
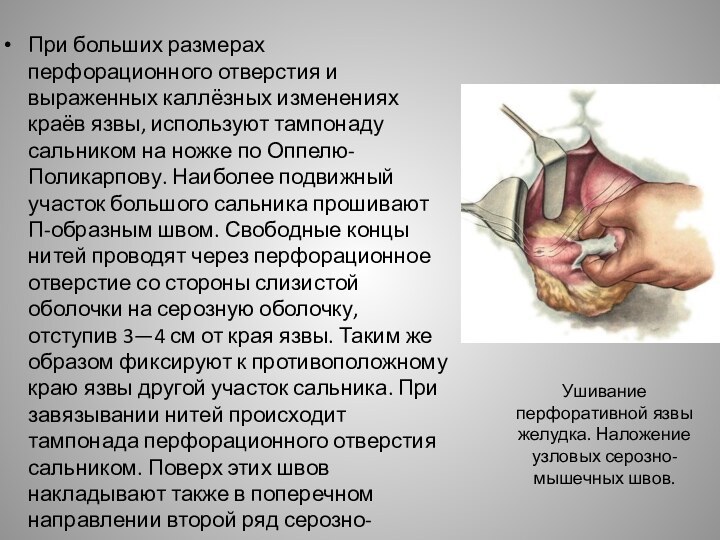
Слайд 7 При больших размерах перфорационного отверстия и выраженных каллёзных
изменениях краёв язвы, используют тампонаду сальником на ножке по
Оппелю-Поликарпову. Наиболее подвижный участок большого сальника прошивают П-образным швом. Свободные концы нитей проводят через перфорационное отверстие со стороны слизистой оболочки на серозную оболочку, отступив 3—4 см от края язвы. Таким же образом фиксируют к противоположному краю язвы другой участок сальника. При завязывании нитей происходит тампонада перфорационного отверстия сальником. Поверх этих швов накладывают также в поперечном направлении второй ряд серозно-мышечных швов.Ушивание перфоративной язвы желудка. Наложение узловых серозно-мышечных швов.
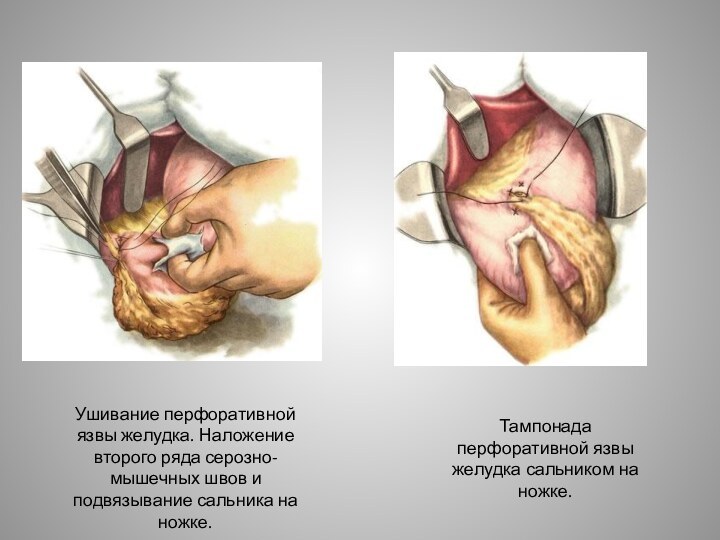
Слайд 8 Ушивание перфоративной язвы желудка. Наложение второго ряда серозно-мышечных
швов и подвязывание сальника на ножке.
Тампонада перфоративной язвы желудка
сальником на ножке.
Слайд 9
Гастростомия.
Цель операции - создание искусственого входа в желудок
для введения пищи когда невозможно принимать пищу через рот.
Виды гастростомий:
1). По Витцелю.
2). По Топроверу.
3). По Кадеру.
Слайд 10
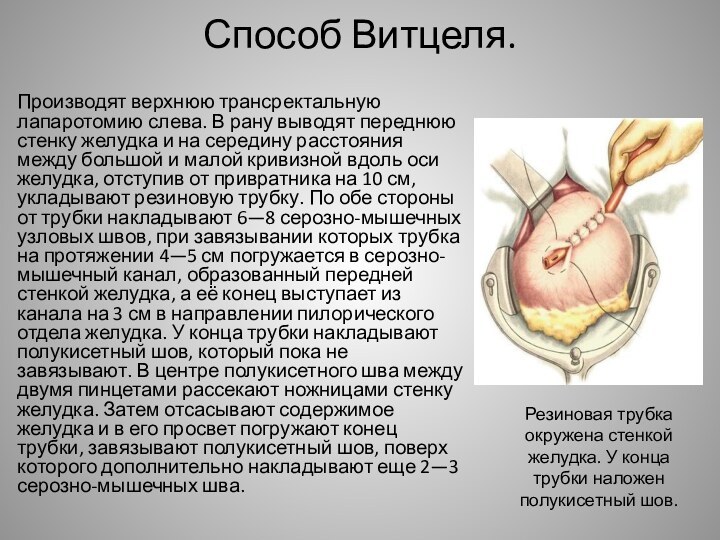
Способ Витцеля.
Производят верхнюю трансректальную лапаротомию слева. В рану
выводят переднюю стенку желудка и на середину расстояния между
большой и малой кривизной вдоль оси желудка, отступив от привратника на 10 см, укладывают резиновую трубку. По обе стороны от трубки накладывают 6—8 серозно-мышечных узловых швов, при завязывании которых трубка на протяжении 4—5 см погружается в серозно-мышечный канал, образованный передней стенкой желудка, а её конец выступает из канала на 3 см в направлении пилорического отдела желудка. У конца трубки накладывают полукисетный шов, который пока не завязывают. В центре полукисетного шва между двумя пинцетами рассекают ножницами стенку желудка. Затем отсасывают содержимое желудка и в его просвет погружают конец трубки, завязывают полукисетный шов, поверх которого дополнительно накладывают еще 2—3 серозно-мышечных шва.Резиновая трубка окружена стенкой желудка. У конца трубки наложен полукисетный шов.
Слайд 11
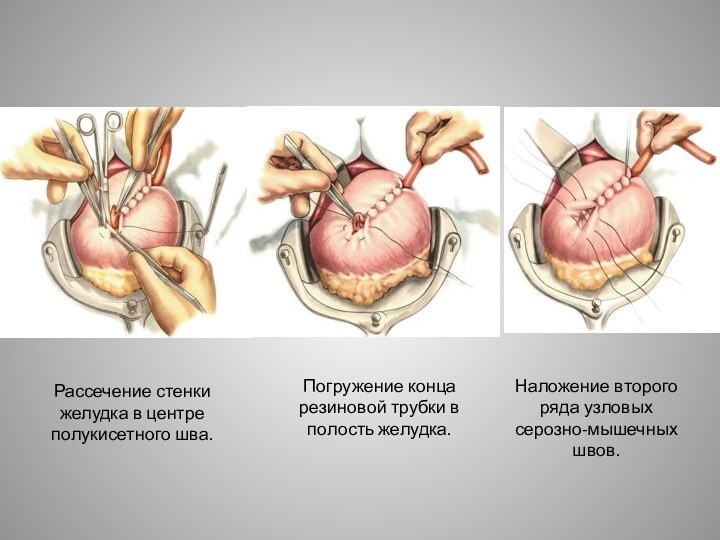
Рассечение стенки желудка в центре полукисетного шва.
Погружение конца
резиновой трубки в полость желудка.
Наложение второго ряда узловых серозно-мышечных
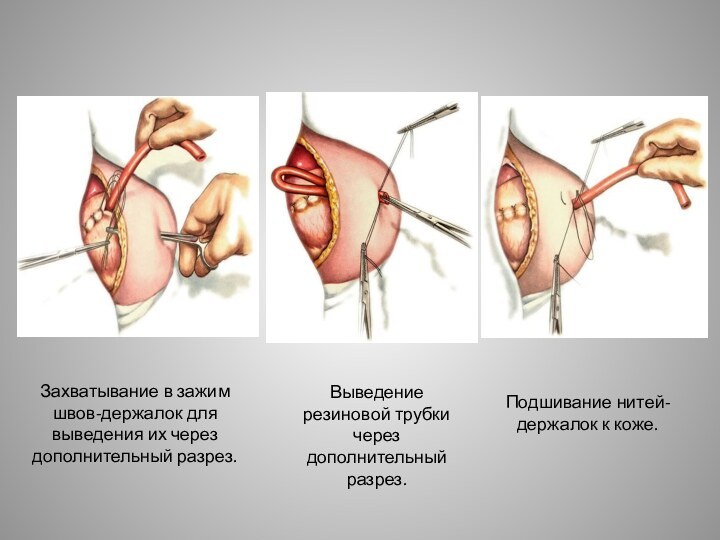
швов.Слайд 12 Захватывание в зажим швов-держалок для выведения их через
дополнительный разрез.
Выведение резиновой трубки через дополнительный разрез.
Подшивание нитей-держалок к
коже.
Слайд 13
Способ Штамма-Кадера.
Применяют при малых размерах желудка (у детей),
при обширном раковом поражении стенки желудка.
Производят верхнюю трансректальную
лапаротомию слева. Переднюю стенку желудка подтягивают к ране в виде конуса и накладывают на неё 2—3 кисетных серозно-мышечных шва на расстоянии 1—1,5 см друг от друга. В полость желудка вводят резиновую трубку и вокруг неё затягивают первый кисетный шов таким образом, чтобы край желудочной стенки инвагинировался в просвет желудка. Затем затягивают второй и третий кисетные швы, одновременно погружая трубку со стенкой желудка вглубь, чтобы образовался цилиндр, обращённый в просвет желудка. Далее стенку желудка вокруг трубки подшивают к брюшине. Передняя стенка желудка выведена в виде конуса.
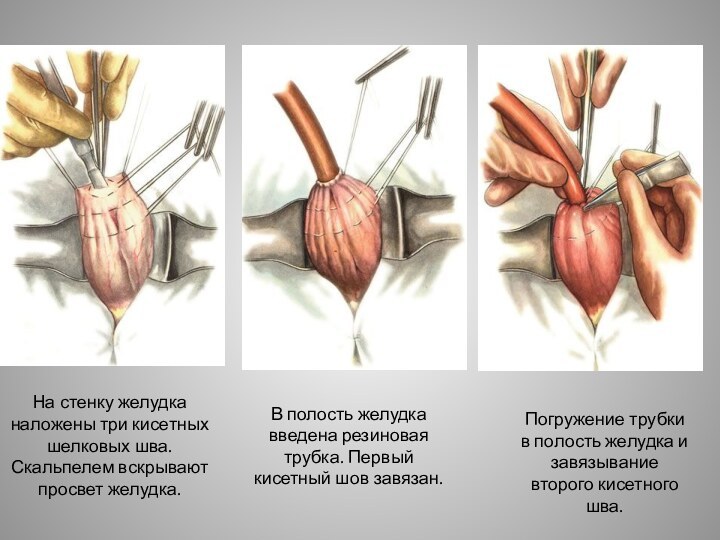
Слайд 14 На стенку желудка наложены три кисетных шелковых шва.
Скальпелем вскрывают просвет желудка.
В полость желудка введена резиновая трубка.
Первый кисетный шов завязан.Погружение трубки в полость желудка и завязывание второго кисетного шва.
Слайд 15
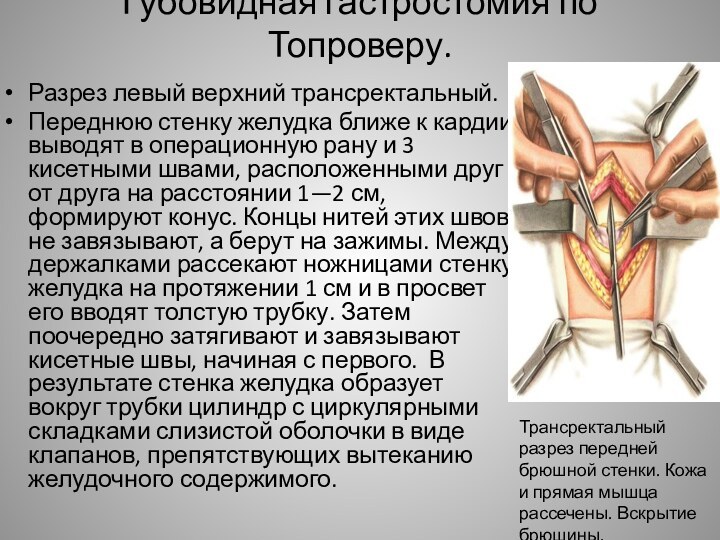
Губовидная гастростомия по Топроверу.
Разрез левый верхний трансректальный.
Переднюю
стенку желудка ближе к кардии выводят в операционную рану
и 3 кисетными швами, расположенными друг от друга на расстоянии 1—2 см, формируют конус. Концы нитей этих швов не завязывают, а берут на зажимы. Между держалками рассекают ножницами стенку желудка на протяжении 1 см и в просвет его вводят толстую трубку. Затем поочередно затягивают и завязывают кисетные швы, начиная с первого. В результате стенка желудка образует вокруг трубки цилиндр с циркулярными складками слизистой оболочки в виде клапанов, препятствующих вытеканию желудочного содержимого.Трансректальный разрез передней брюшной стенки. Кожа и прямая мышца рассечены. Вскрытие брюшины.
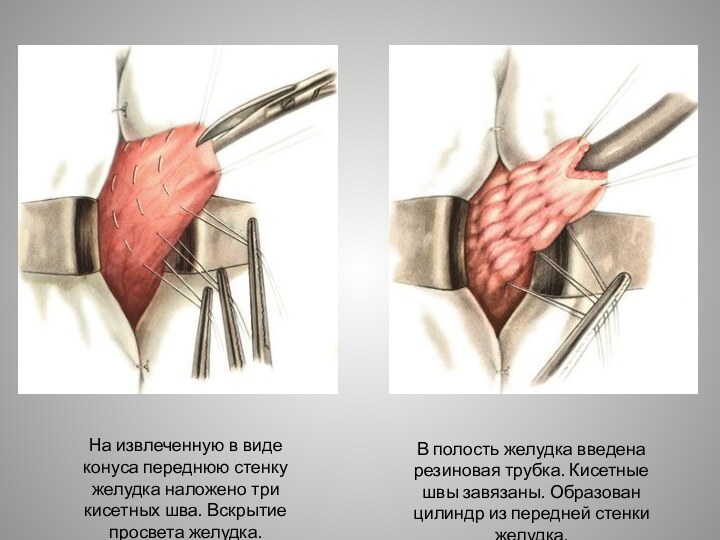
Слайд 16 На извлеченную в виде конуса переднюю стенку желудка
наложено три кисетных шва. Вскрытие просвета желудка.
В полость желудка
введена резиновая трубка. Кисетные швы завязаны. Образован цилиндр из передней стенки желудка.
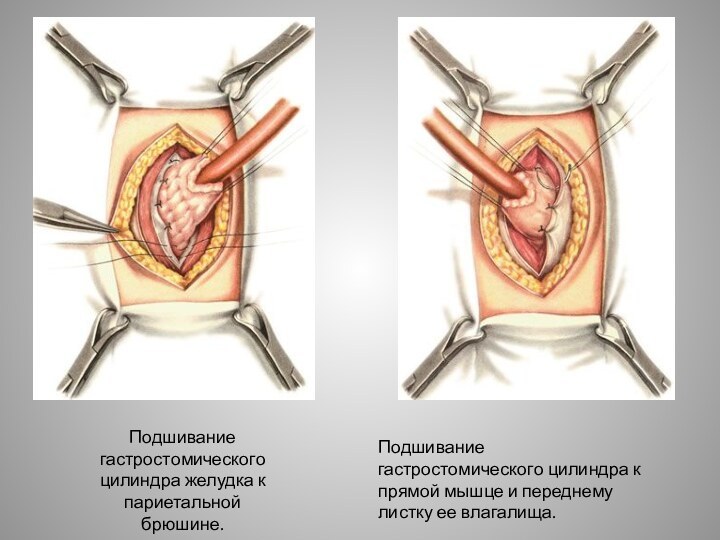
Слайд 17
Подшивание гастростомического цилиндра желудка к париетальной брюшине.
Подшивание гастростомического
цилиндра к прямой мышце и переднему листку ее влагалища.
Слайд 18
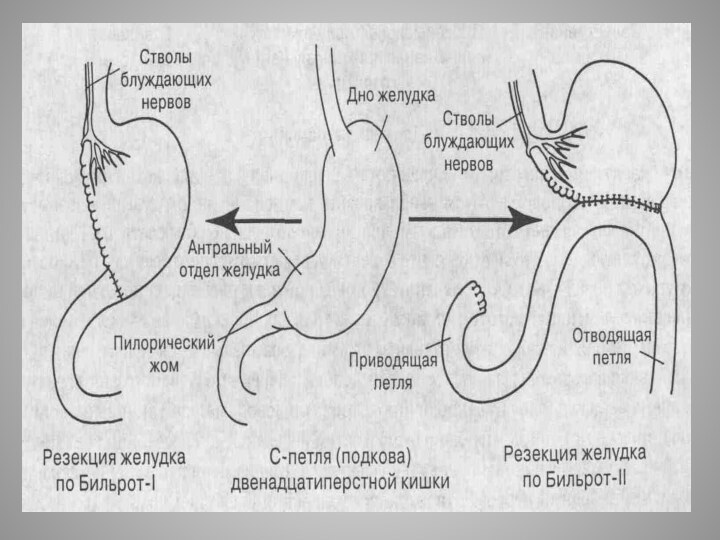
Резекция желудка.
Различают два способа резекций желудка:
1).
Культю желудка соединяют с культёй двенадцатиперстной кишки (Бильрот I).
2). Культю желудка соединяют с новым анастомозом тонкой кишки, а культю двенадцатиперстной кишки ушивают наглухо (Бильрот II).
Слайд 20
Показания к резекции желудка
Абсолютные: злокачественные новообразования желудка, подозрение
на злокачественное перерождение язвы, повторные язвенные кровотечения, стеноз привратника.
Относительные показания: длительно незаживающие язвы желудка и двенадцатиперстной кишки (особенно у пожилых людей), перфоративные язвы при хорошем состоянии больного, поступившего в первые 6 ч после прободения.
Слайд 21
Операция включает два основных этапа.
1. Иссечение поражённой части
желудка (собственно резекция желука), причём желательно удалить зону желудка,
в которой секретируется гастрин, для уменьшения кислотности и количества желудочного сока.2. Восстановление непрерывности желудочно-кишечного тракта путём наложения анастомоза между культей желудка и двенадцатиперстной или тощей кишкой.
Слайд 22
Виды резекций желудка
• По объёму вмешательства: экономные
— удаление 1/3—1/2 объёма желудка, обширные – удаление 2/3
объёма желудка, субтотальные — удаление 4/5 объёма желудка, тотальные — удаление 90% объёма желудка.• По иссекаемым отделам: дистальные резекции (удаление дистального отдела желудка), проксимальные резекции (удаление проксимального отдела желудка вместе с кардией), пилорэктомии, антрумэктомии, кардиоэктмии, фундэктомии.
Слайд 23 Мобилизация желудка. Начинают со средней трети большой кривизны
в относительно бессосудистом месте между ветвями желудочно-сальниковых артерий. При
мобилизации малой кривизны желудка следует остерегаться повреждения добавочной печеночной артерии, которая нередко отходит от левой желудочной артерии (a. gastrica sinistra) .Мобилизация двенадцатиперстной кишки. Для этого рассекают передний и задний листки желудочно-ободочной связки и, оттянув пилорический отдел желудка вверх, обнажают ветви правой желудочно-сальниковой артерии и вены, идущие к начальной части двенадцатиперстной кишки.
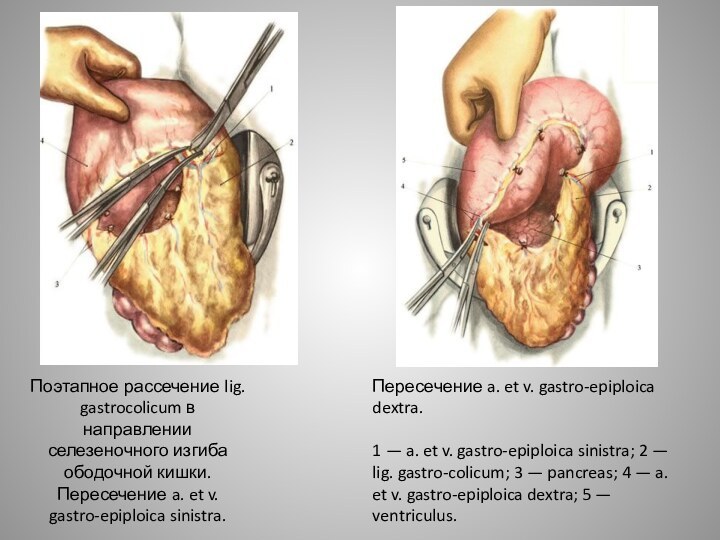
Слайд 24 Поэтапное рассечение lig. gastrocolicum в направлении селезеночного изгиба
ободочной кишки. Пересечение a. et v. gastro-epiploica sinistra.
Пересечение a.
et v. gastro-epiploica dextra.1 — a. et v. gastro-epiploica sinistra; 2 — lig. gastro-colicum; 3 — pancreas; 4 — a. et v. gastro-epiploica dextra; 5 — ventriculus.
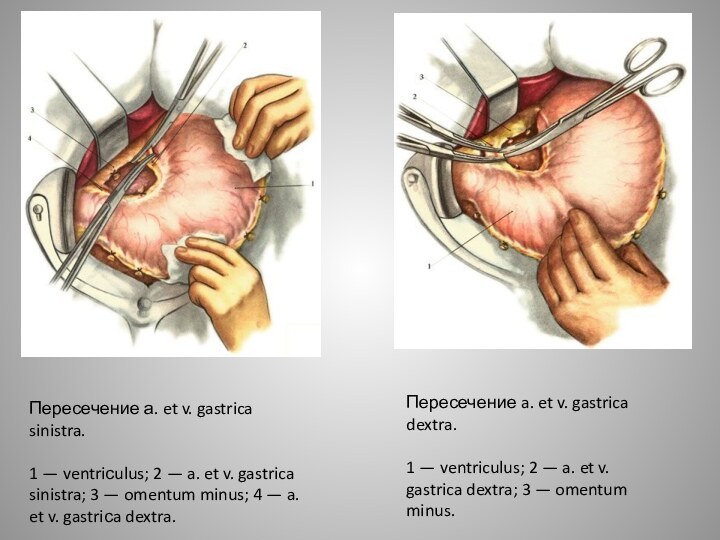
Слайд 25
Пересечение а. et v. gastrica sinistra.
1 — ventriсulus;
2 — a. et v. gastrica sinistra; 3 —
omentum minus; 4 — a. et v. gastriсa dextra.Пересечение a. et v. gastrica dextra.
1 — ventriculus; 2 — a. et v. gastrica dextra; 3 — omentum minus.
Слайд 26 В зависимости от методики формирования соустья между культей
желудка и двенадцатиперстной кишкой варианты типа Бильрот I могут
быть разделены на четыре группы1.Гастродуоденальный анастомоз по типу конец в конец:
-у большой кривизны желудка;
-у малой кривизны желудка;
-с сужением просвета культи желудка.
2.Гастродуоденальный анастомоз по типу конец в бок со всем просветом желудка.
3.Гастродуоденальный анастомоз по типу бок в конец.
4.Гастродуоденальный анастомоз по типу бок в бок не получил распространения из-за технической сложности.
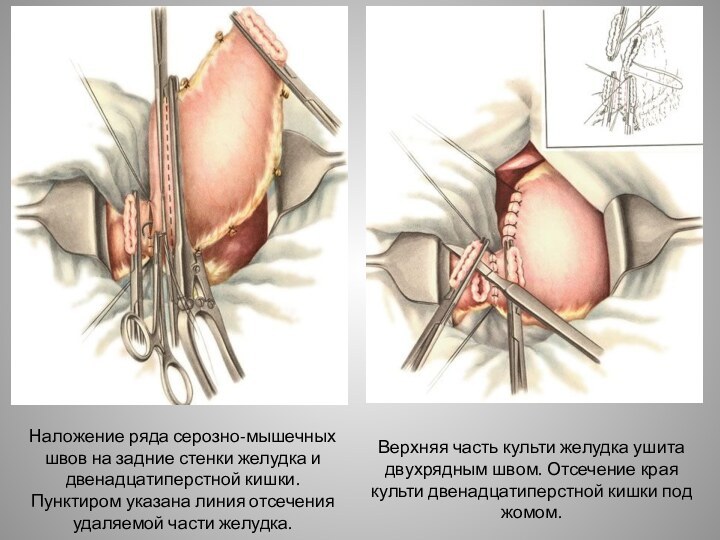
Слайд 27 Наложение ряда серозно-мышечных швов на задние стенки желудка
и двенадцатиперстной кишки. Пунктиром указана линия отсечения удаляемой части
желудка.Верхняя часть культи желудка ушита двухрядным швом. Отсечение края культи двенадцатиперстной кишки под жомом.
Слайд 28
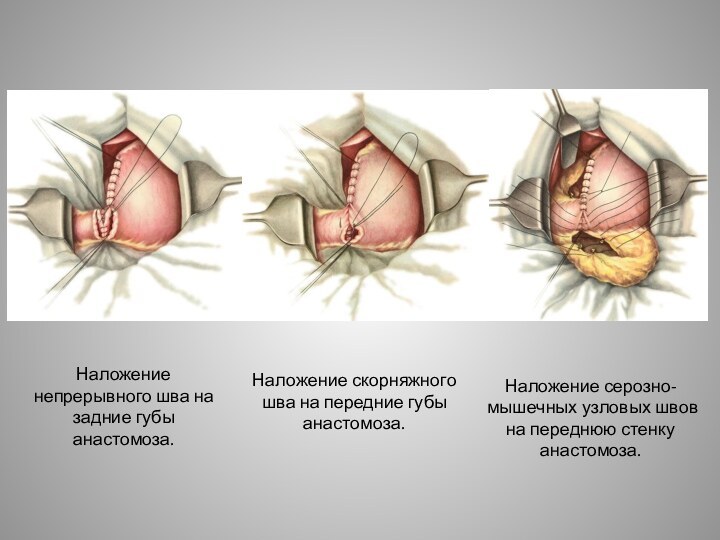
Наложение непрерывного шва на задние губы анастомоза.
Наложение скорняжного
шва на передние губы анастомоза.
Наложение серозно-мышечных узловых швов на
переднюю стенку анастомоза.
Слайд 29
Бильрот II
Способ Гофмейстера—Финстерера — один из наиболее распространённых
методов операции. Суть операции заключается в резекции 2/3—3/4 желудка,
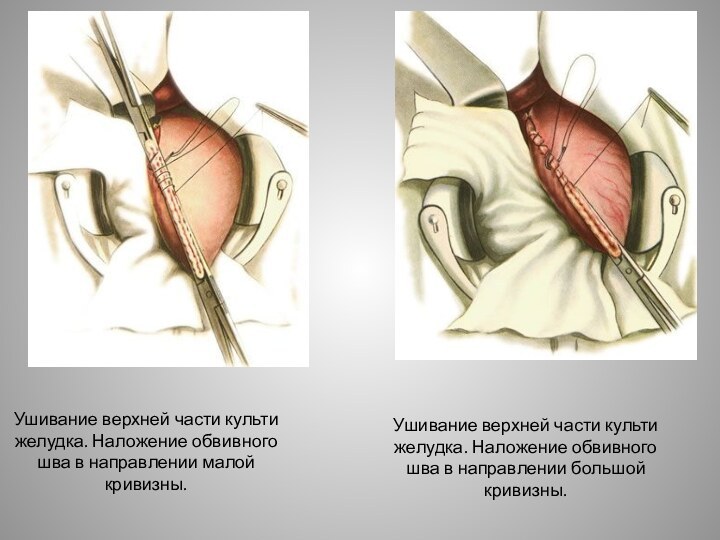
ушивании просвета культи желудка по малой кривизне с погружением ее в виде киля в просвет культи и наложением позадиободочного гастроэнтероанастомоза между короткой петлей приводящего отдела тощей кишки на расстоянии 4—6 см от связки Трейтца по типу конец в бок с оставшимся просветом желудка.Слайд 30 Ушивание верхней части культи желудка. Наложение обвивного шва
в направлении малой кривизны.
Ушивание верхней части культи желудка. Наложение
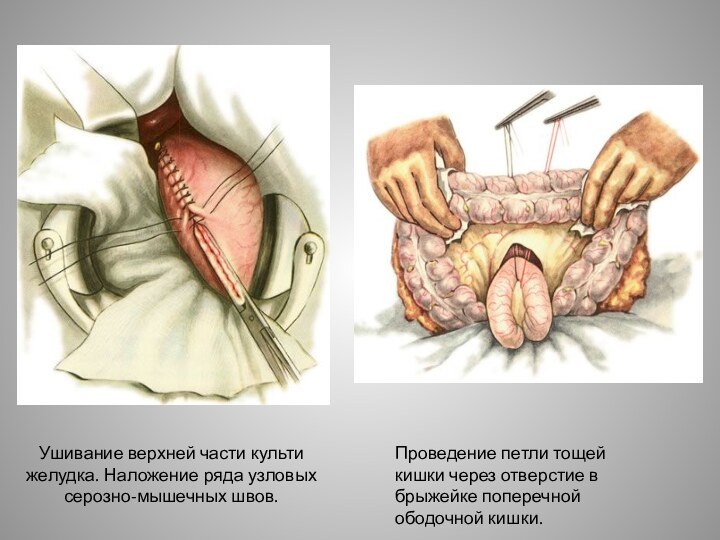
обвивного шва в направлении большой кривизны.Слайд 31 Ушивание верхней части культи желудка. Наложение ряда узловых
серозно-мышечных швов.
Проведение петли тощей кишки через отверстие в брыжейке
поперечной ободочной кишки.
Слайд 32
Подшивание короткой петли тощей кишки к культе желудка.
Наложение
первого ряда узловых серозно-мышечных швов.
Слайд 33
Наложение обвивного шва на задние губы анастомоза.
Наложение скорняжного
шва на передние губы анастомоза.
Слайд 34 Наложение серозно-мышечных швов на переднюю стенку анастомоза и
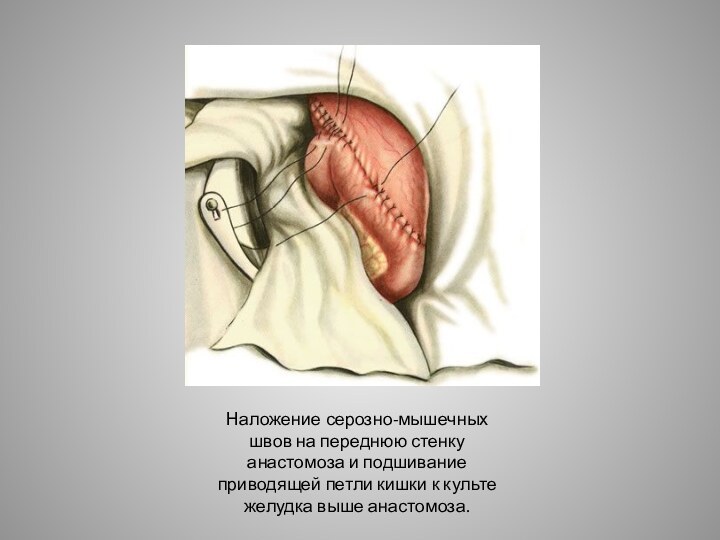
подшивание приводящей петли кишки к культе желудка выше анастомоза.
Слайд 35
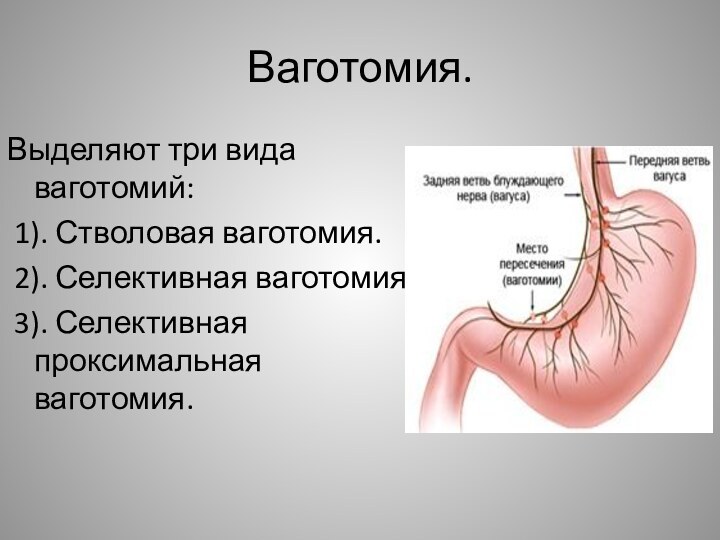
Ваготомия.
Выделяют три вида ваготомий:
1). Стволовая ваготомия.
2).
Селективная ваготомия.
3). Селективная проксимальная ваготомия.
Слайд 36
Стволовая ваготомия.
1). Доступ - верхнесрединная лапаротомия.
2).
Выделяется передний (левый) ствол блуждающего нерва. На абдоминальном отделе
пищевода рассекается брюшина в поперечном направлении на 2-3 см. Пальпаторно находится передний вагус. Нерв берётся зажимами и выделяется из соединительно-тканной оболочки. Участок нерва на расстоянии 2-3 см иссекается, оба конца перевязываются тонкими лигатурами.3). Задний вагус находится между пищеводом и аортой, его легче обнаружить, оттянув желудок влево и книзу. Его иссекают также, как и передний.
Слайд 37
Слективная ваготомия.
1). Верхнесрединная лапаротомия.
2). Рассекается передний листок
малого сальника вдоль всей малой кривизны желудка. Пальпаторно находится
передний вагус. Находится отходящая от него печёночная ветвь. Нерв пересекается ниже отхождения этой ветви.Пересекается нисходящая ветвь левой желудочной артерии и желудочные ветви переднего левого ствола блуждающего нерва.
3). На малую кривизну накладывается держалка и желудок отводится влево. Поэтапно пересекаются все желудочные ветви заднего вагуса.
4). Малая кривизна желудка ушивается серо-серозными швами.
Слайд 38
Проксимальная селективная ваготомия.
Проксимальная селективная ваготомия предусматривает оставление
части нерва, которая иннервирует пилорус.
Рассекается брюшины на передней
и задней поверхностях желудка, отступив 2-3 см от малой кривизны, протяжённостью от левого края пищевода до антрального отдела желудка.Печёночная ветвь переднего и чревная ветвь заднего блуждающего нерва сохраняются.
Сохраняются также нерв Латарже, который в виде "гусиной лапки" подходит к привратнику.