Слайд 2
Травмы позвоночника: распространенность, причины и последствия
Слайд 3
По сведениям разных авторов, повреждения позвоночника составляют от
2 до 12% случаев травматических поражений опорно-двигательного аппарата.
Среднестатистический портрет
пострадавшего: мужчина до 45 лет.
В пожилом возрасте травмы позвоночника с одинаковой частотой наблюдаются как у мужчин, так и у женщин.
Травмы позвоночника у детей встречаются значительно реже, чем у взрослых. Для детского травматизма более характерны повреждения шейной части позвоночного столба. В последнее время родовые травмы позвоночника диагностируются значительно реже вследствие увеличения количества родоразрешений путем кесарева сечения.
Распрастраненность травм позвоночника
Слайд 4
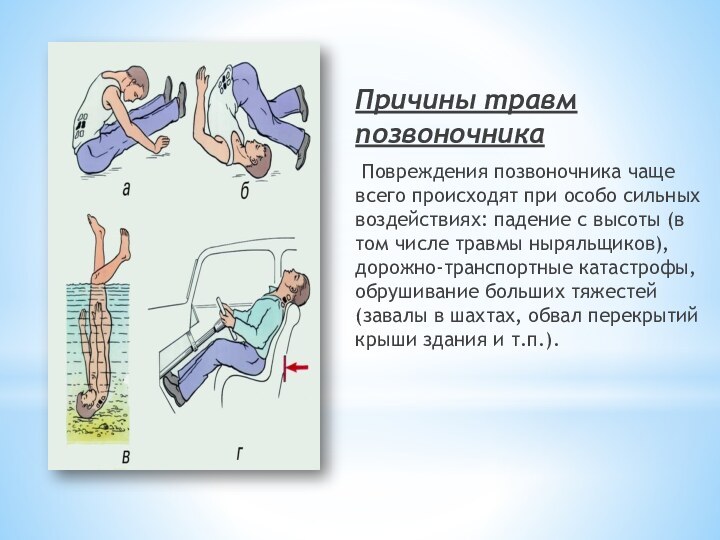
Причины травм позвоночника
Повреждения позвоночника чаще всего происходят
при особо сильных воздействиях: падение с высоты (в том
числе травмы ныряльщиков), дорожно-транспортные катастрофы, обрушивание больших тяжестей (завалы в шахтах, обвал перекрытий крыши здания и т.п.).
Слайд 5
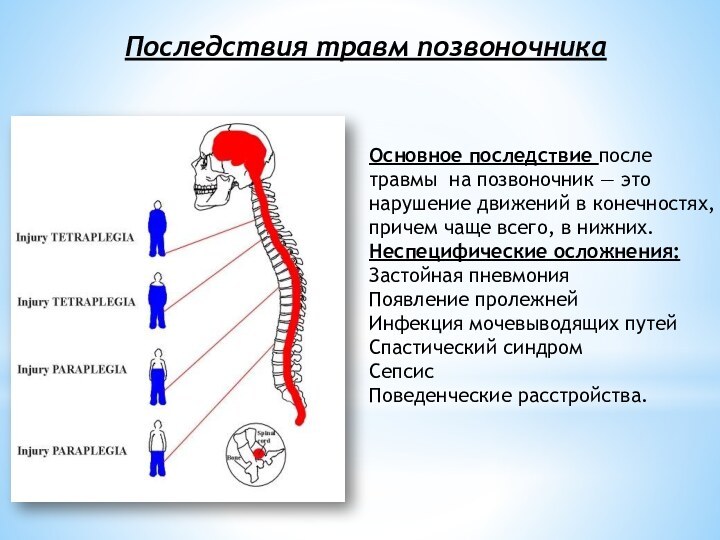
Основное последствие после травмы на позвоночник — это
нарушение движений в конечностях, причем чаще всего, в нижних.
Неспецифические
осложнения:
Застойная пневмония
Появление пролежней
Инфекция мочевыводящих путей
Спастический синдром
Сепсис
Поведенческие расстройства.
Последствия травм позвоночника
Слайд 6
Последствия травм позвоночника
Длительность проявлений и тяжесть последствий спинальной
травмы зависит от многих факторов: локализации и обширности повреждений,
вовлечения в процесс тех или иных структур спинного мозга, тяжести общего состояния пострадавшего и качества оказанной медицинской помощи.
Слайд 7
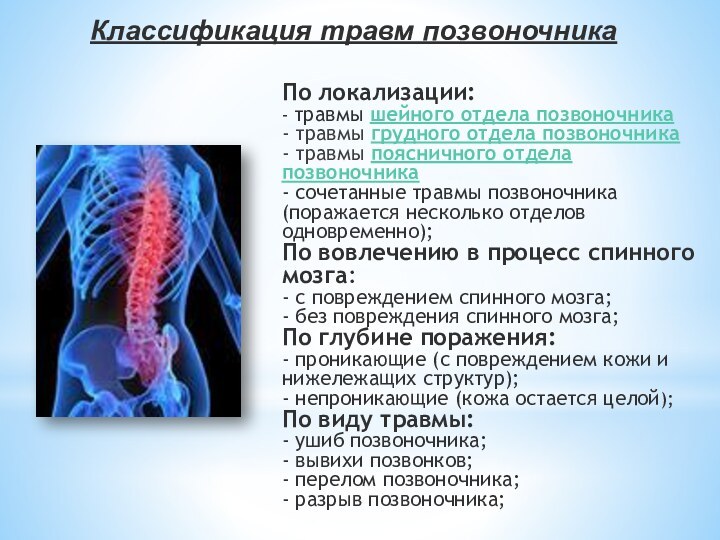
Классификация травм позвоночника
По локализации:
- травмы шейного отдела позвоночника
-
травмы грудного отдела позвоночника
- травмы поясничного отдела позвоночника
- сочетанные травмы позвоночника
(поражается несколько отделов одновременно);
По вовлечению в процесс спинного мозга:
- с повреждением спинного мозга;
- без повреждения спинного мозга;
По глубине поражения:
- проникающие (с повреждением кожи и нижележащих структур);
- непроникающие (кожа остается целой);
По виду травмы:
- ушиб позвоночника;
- вывихи позвонков;
- перелом позвоночника;
- разрыв позвоночника;
Слайд 8
Клиника травм позвоночника
Основными клиническими проявлениями травм позвоночника будут: боль,
локализованная в месте повреждения или разлитая по всей спине,
и симптомы неврологической патологии.
Даже если непосредственно спинной мозг не поврежден, последствия травмы позвоночника и окружающих тканей вызовут отек, который будет сдавливать спинной мозг или нервы, отходящие от него.
Слайд 9
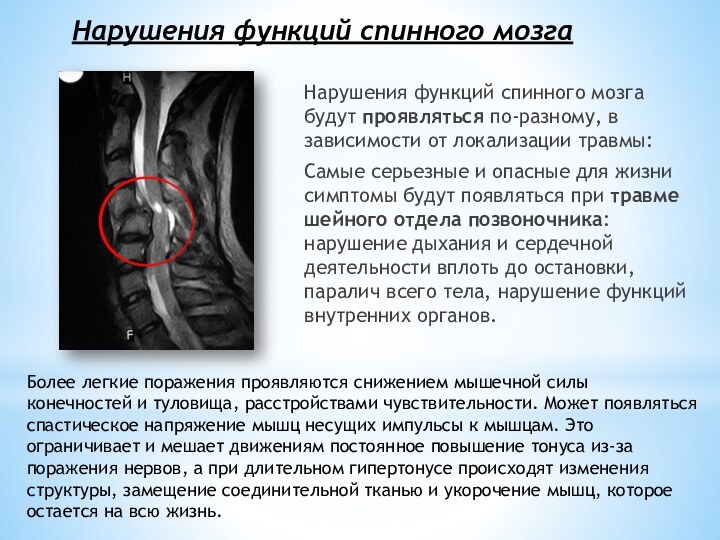
Нарушения функций спинного мозга
Нарушения функций спинного мозга будут проявляться по-разному,
в зависимости от локализации травмы:
Самые серьезные и опасные для
жизни симптомы будут появляться при травме шейного отдела позвоночника: нарушение дыхания и сердечной деятельности вплоть до остановки, паралич всего тела, нарушение функций внутренних органов.
Более легкие поражения проявляются снижением мышечной силы конечностей и туловища, расстройствами чувствительности. Может появляться спастическое напряжение мышц несущих импульсы к мышцам. Это ограничивает и мешает движениям постоянное повышение тонуса из-за поражения нервов, а при длительном гипертонусе происходят изменения структуры, замещение соединительной тканью и укорочение мышц, которое остается на всю жизнь.
Слайд 10
травмы грудного отдела позвоночника проявляются симптомами нарушения движений и
чувствительности рук и грудной клетки, иногда – ног. Боль
будет локализоваться в позвоночнике, отдавать в область сердца. Также могут быть болезненными глубокие вдохи или выдохи.
повреждения поясничного отдела позвоночника характеризируются ослаблением мышечной силы или параличом нижних конечностей, чувствительными расстройствами, снижением силы рефлексов, возможны явления спастики. Также часто нарушается функция мочеполовой системы, в виде задержки мочеиспускания или недержания мочи, снижения чувствительности промежности и половых органов, эректильной дисфункцией.
Слайд 11
Реабилитация после травм позвоночника
Слайд 12
Цель и задачи реабилитации
Основная цель реабилитации
- восстановление двигательной активности.
Мероприятия реабилитационной программы могут проводиться
как амбулаторно, так и в условиях стационара.
Если же реабилитационные мероприятия не проводить, то пациент никогда не сможет полноценно вернуться в активную жизнь, что скажется и на его психологическом состоянии, а также может отразиться на общей психологической атмосфере в семье такого пациента.
Слайд 13
В задачи реабилитации входит также помощь пациенту в
адаптации к ограниченным возможностям, либо изменение жизненного пространства и
условий, чтобы облегчить его повседневную деятельность и чтобы он не чувствовал себя ущербным.
Стоит отметить особо, что раннее начало реабилитации помогает предупредить более глубокую инвалидизацию пациента и быстрее вернуть его к нормальной активной жизни.
Слайд 14
Мультидисциплинарный подход
Мультицисциплинарный подход –
лучшая методика реабилитации, признанная во всем мире, включает в
себя двигательную реабилитацию, адаптационно-бытовую и психо-эмоциональную (речевую, когнитивную).
Слайд 15
Реабилитационный процесс обеспечивает команда специалистов, в составе которой:
Реабилитолог,
его основная задача лечение настоящих и профилактика будущих осложнений,
присущих заболеванию;
Физиотерапевт отвечает за восстановление двигательных функций и подбирает индивидуальные методики в зависимости от состояния пациента (PNF, Бобат, экзарта, кинестетика, занятия в бассейне и прочее);
Эрготерапевт восстанавливает социально-бытовой компонент жизни (одевание, личная гигиена, приготовление пищи, хобби);
Нейропсихолог борьба с депрессией, апатией, восстановление памяти;
Клинико-реабилитационные группы
В зависимости от тяжести повреждения позвоночника
и спинного мозга, а также уровня травмы выделяют три основные клинико-реабилитационные группы:
I – пациенты, перенесшие травму позвоночника с незначительными повреждениями спинного мозга (сотрясение или ушиб легкой степени); функции спинного мозга не нарушены или нарушены незначительно.
II – пациенты, перенесшие среднетяжелую или тяжелую травму спинного мозга на уровне нижнегрудного или поясничного отдела позвоночника.
III – пациенты, перенесшие среднетяжелую или тяжелую травму спинного мозга на уровне шейного или верхнегрудного отдела позвоночника.
Слайд 17
Целью реабилитации у пациентов I группы является максимально
полное восстановление их нормальной жизнедеятельности.
К задачам восстановительного лечения
относятся стабилизации поврежденного участка позвоночника и устранение деформации позвоночного канала (если таковые имеются), купирование болевого синдрома, полное восстановление двигательной активности и функций различных органов и систем организма, а также работоспособности, профессиональной и социальной активности.
Для этого применяются медикаментозная терапия, ЛФК, массаж, физиотерапевтические методы лечения, бальнеотерапия, санаторно-курортное лечение.
Сроки восстановления после травм позвоночника у пациентов данной группы в среднем составляют от 3-4 недель до 6-8 месяцев.
Слайд 18
У пациентов II группы целью реабилитации является максимально
полное восстановление независимости в повседневной жизни, способности к самообслуживанию,
самостоятельному передвижению, в т.ч. и с использованием технических средств реабилитации, вождению автомобиля; восстановление контроля за функцией тазовых органов; восстановление трудоспособности или приобретение новой профессии.
Для достижения поставленных целей реабилитационные и восстановительные мероприятия включают медикаментозную терапию, ЛФК, физиотерапевтические методы лечения, массаж, иглорефлексотерапию, а также комплекс лечебных мероприятий, направленных на восстановление пузырного рефлекса. Сроки восстановления после травм позвоночника у таких пациентов, как правило, не менее 10-12 месяцев.
Слайд 19
У самых тяжелых пациентов III группы реабилитация проводится
с целью хотя бы частичного восстановления самообслуживания, главным образом,
за счет использования различных технических средств реабилитации. Конкретные возможности восстановления у этой группы пациентов во многом зависят от уровня поражения и могут значительно различаться.
При травмах нижнешейного отдела у пациентов есть возможность к самостоятельному приему пищи, передвижению в инвалидной коляске, самостоятельному пересаживанию в кровать, одеванию и раздеванию.
У пациентов с травмами верхнегрудного отдела позвоночника сохранны движения в руках и они могут стать полностью независимыми в самообслуживании и повседневной жизни.
Сроки восстановления после травм позвоночника у пациентов III клинико-реабилитационной группы обычно составляет 1,5-2 года.
Слайд 20
Процесс реабилитации включает в себя
При двигательных нарушениях:
-Пассивная
разработка суставов (сохранение движения в суставе, индивидуальные занятия с
инструктором ЛФК).
-Лечебный массаж (расслабляет мышцы и снимает напряжение, снижает болевые ощущения)
-Физиотерапия (снижает болевые ощущения, улучшает кровоток и метаболические процессы.)
-Вертикализайция (развитие талерантности к вертикальному положению на тренажере - вертикализторе).
-ЭКЗАРТА, PNF (укрепление глубоких мышц спины и шеи).
-Бобат-терапия.
-CPM-терапия (помогает вернуть подвижность поврежденным суставам посредством «пассивного действия»)
-Дыхательная гимнастика (лечение положением).
-Бальнеотерапия(бассейн, лечебные ванны, гидромассаж)
Слайд 21
При нарушении функций тазовых органов
Восстановление функций мочевого
пузыря
Восстановление активности кишечника.
При трофических нарушениях
Противопролежневые матрасы.
Сестринский уход.
Перевязки.
Физиолечение.
При психологических нарушениях
Индивидуальная
работа с психотерапевтом.
Нейропсихическая коррекция.
Слайд 22
Восстановить утраченные после спинальной травмы функции — задача из непростых,
но реальных и научно доказанных. И ведущая роль при этом отводится физическим
методам лечения и средствам ЛФК
Лечебная физкультура
Слайд 23
Благодаря физическим методам лечения:
улучшается кровообращение, вследствие чего усиливается
рассасывание деструктивных тканей, инфильтратов, гематом, рубцов и спаек;
ускоряется регенерации нервных
волокон;
нормализуется мышечный тонус;
улучшаются обменно-энергетические процессы;
стимулируются функции органов отправления;
уменьшаются боли и активизируются защитные силы организма.
Занятия ЛФК можно рекомендовать практически сразу после проведения комплекса срочных жизнесохраняющих мероприятий
Слайд 24
Лечебный массаж — неоценимое и действенное средство в реабилитации спинальных больных
.
В лечении больных с травматической болезнью спинного мозга применяются разные
виды массажа:
классический ручной массаж (с применением таких приемов, как поглаживание, растирание, разминание и вибрация);
сегментарный массаж (раздражением определенных зон добиваются избирательного влияния на отдельные органы и системы организма)
точечный массаж (пальцевое воздействие на биологически активные точки)
аппаратный массаж (механический, вибрационный, воздушный, или пневмо-массаж, водный, или гидромассаж).
Лечебный массаж
Слайд 25
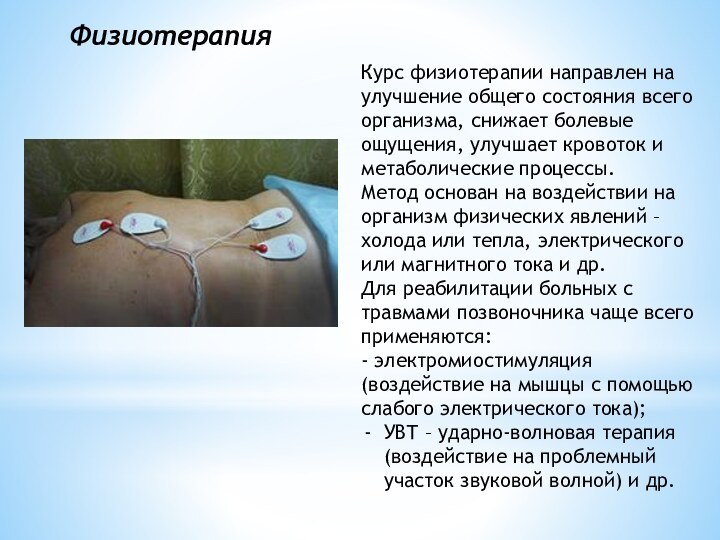
Курс физиотерапии направлен на улучшение общего состояния всего
организма, снижает болевые ощущения, улучшает кровоток и метаболические процессы.
Метод
основан на воздействии на организм физических явлений – холода или тепла, электрического или магнитного тока и др.
Для реабилитации больных с травмами позвоночника чаще всего применяются:
- электромиостимуляция (воздействие на мышцы с помощью слабого электрического тока);
УВТ – ударно-волновая терапия (воздействие на проблемный участок звуковой волной) и др.
Физиотерапия
Слайд 26
Вертикализация-современная реабилитационная методика профилактики и устранения осложнений, связанных
с длительным пребыванием пациента в лежачем положении.
Суть вертикализации состоит
в плавном переводе лежачего пациента в вертикальное положение. При этом столы-вертикализаторы могут быть простыми или сложными, с возможностью пассивной тренировки ног (интенсивной двигательной терапией).
Вертикализация
Слайд 27
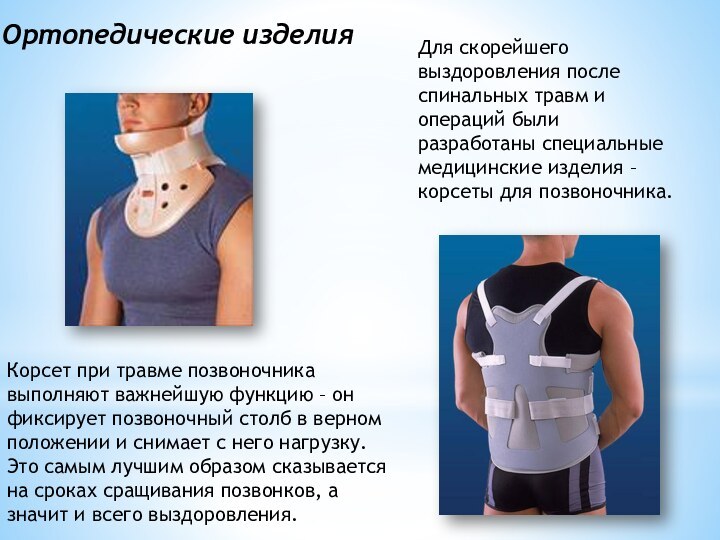
Для скорейшего выздоровления после спинальных травм и операций
были разработаны специальные медицинские изделия – корсеты для позвоночника.
Корсет
при травме позвоночника выполняют важнейшую функцию – он фиксирует позвоночный столб в верном положении и снимает с него нагрузку. Это самым лучшим образом сказывается на сроках сращивания позвонков, а значит и всего выздоровления.
Ортопедические изделия
Слайд 28
"ЭКЗАРТА" это:
Индивидуальное обследование при помощи специальных тестов Экзарта для
выявления слабых и неработающих мышц.
Индивидуально подобранное лечение на установке
Экзарта, основанное на активизации неработающих мышц. Ещё одной особенностью лечения в подвесных системах Экзарта является отсутствие боли (в том числе и при наличии острого болевого синдрома).
Это достигается за счёт устранения гравитации и специально разработанной лестницы прогрессии, то есть, одно и то же упражнение подходит для тренированного спортсмена и для пациента с острым болевым синдромом, всё зависит от уровня сложности. Клинический опыт показывает, что уже после первого сеанса лечения удается устранить болевой синдром и улучшить функции мышц.
Слайд 29
PNF-терапия – одна из наиболее передовых методик кинезиотерапии,
то есть лечения движением, основанная на принципах нейрофизиологии и
функциональной анатомии. С помощью этой методики можно восстановить утраченную способность к движениям, увеличить моторную функцию и предупредить двигательные осложнения после инсульта и травм.
PNF-терапия
Аббревиатура PNF расшифровывается как проприоцептивное (Proprioceptive) нейромышечное (Neuromuscular) облегчение (Facilitation).
Слайд 30
Концепция Бобат выстроена на 3-ех базовых принципах:
Ингибиция –
торможение патологических движений, положений тела и рефлексов, которые препятствуют
развитию нормальных движений.
Фацилитация (от facilitate – облегчать, помогать, способствовать, содействовать) – облегчение выполнения правильных (нормальных) движений. Фацилитация является творческим сенсомоторным процессом обучения. Это взаимодействие между пациентом и терапевтом, которое cпособствует осуществлению правильных движений.
Стимуляция с помощью тактильных и кинестетических стимулов, необходимая для того, чтобы пациент лучше ощущал правильные движения и положения тела в пространстве.
Бобат-терапия
Слайд 31
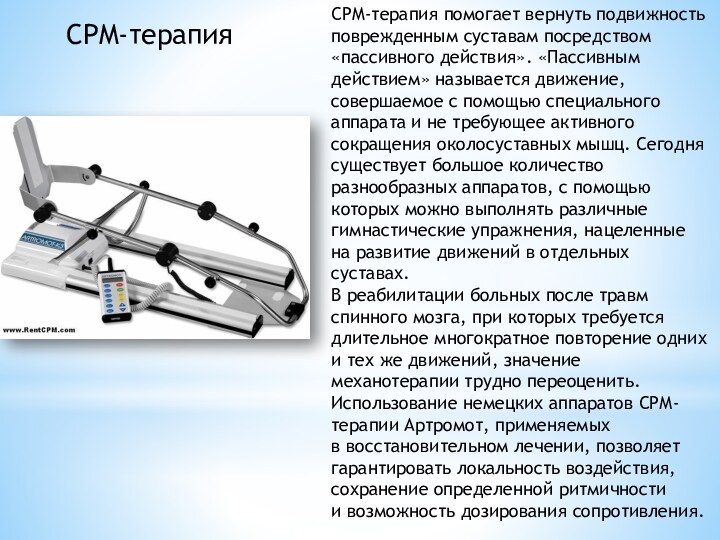
CPM-терапия помогает вернуть подвижность поврежденным суставам посредством «пассивного действия». «Пассивным
действием» называется движение, совершаемое с помощью специального аппарата и не
требующее активного сокращения околосуставных мышц. Сегодня существует большое количество разнообразных аппаратов, с помощью которых можно выполнять различные гимнастические упражнения, нацеленные на развитие движений в отдельных суставах.
В реабилитации больных после травм спинного мозга, при которых требуется длительное многократное повторение одних и тех же движений, значение механотерапии трудно переоценить.
Использование немецких аппаратов СРМ-терапии Артромот, применяемых в восстановительном лечении, позволяет гарантировать локальность воздействия, сохранение определенной ритмичности и возможность дозирования сопротивления.
CPM-терапия
Слайд 32
Ученые доказали, что локальное воздействие, оказываемое специальными
тренажерами, оказывает положительное влияние на организм.
В частности отмечено:
усиление кровообращения и подвижности
в тренируемом суставе;
обеспечение возможности механического растяжения мягких тканей (при мышечной спастичности) и разработка суставных контрактур;
улучшение местной и общей гемодинамики и трофики тканей.
Слайд 33
Возможность полного или частичного восстановления утраченных вследствие травмы
функций неоднократно подтверждалась на практике. При этом чрезвычайную важность
приобретает грамотно назначенное лечение. Даже самая нестандартная травма позвоночника и спинного мозга и их последующая реабилитация — это вещи совместимые, вопрос лишь в квалификации врача и эффективности проводимой терапии.
Повреждения позвоночного столба и спинного мозга у детей, включая родовую травму позвоночника, лучше поддаются лечению и восстановительной реабилитации благодаря большим адаптационным возможностям детского организма
качество реабилитации?
Мировое сообщество реабилитологов определило показатель FIM (The Functional
Independence Measure) как наиболее подходящую шкалу, которая дает возможность оцифровывания функциональных возможностей человека. Делает возможным измерение реабилитационного сервиса, его прогресса и оплаты страховыми компаниями.
FIM включает в себя показатели, характеризующие навыки самообслуживания (одевание, умывание, пользование расческой и др.), двигательные характеристики (ходьба, баланс, ходьба по ступенькам и др.) и когнитивные показатели (память, речь,коммуникация и др.).
Слайд 35
В целом, FIM состоит из 18 основных
разделов – функций, организованных по шкале от 1 до
7 баллов, где 1 – это абсолютная зависимость, а 7 баллов – полная самостоятельность.
Применение высоко стандартизированной международной шкалы позволяет с достаточной точностью прогнозировать течение заболевания и оценивать эффективность лечения и реабилитационной терапии. Оценка по шкале FIM проводится на момент поступления пациента и на момент выписки. Показатель качества реабилитации – это изменение FIM в день. В лучших реабилитационных центрах США этот показатель равен 1,5, т.е. FIM прирастает на 1,5 единицы в день.