- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему АЛЛЕРГИЧЕСКИЕ ПОРАЖЕНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА
Содержание
- 2. Определение аллергии Аллергия- повышенная чувствительность организма к различным веществам, связанная с изменением его реактивности. .
- 3. Определение аллергииАллергия – это имунологическая реакция организма
- 4. Классификация 1)заболевания, связанные с реакцией гиперсенсибилизацией немедленного
- 5. Механизмы аллергических реакцийПо механизму развития различают 4
- 6. Реакции замедленного типаАллергическая реакция II типа (цитотоксический
- 7. Реакции замедленного типаАллергическая реакция III типа (повреждение
- 8. Реакции замедленного типаАллергическая реакция IV типа, или
- 9. Реакции немедленного типаК реакциям немедленного типа относится
- 10. патогенезВ патогенезе аллергических реакций немедленного типа А.Д.
- 11. патогенез2.Патохимическая стадия характеризуется выделением биологически активных веществ
- 12. Отек Квинке Возникает в результате действия пищевых
- 13. Отек Квинке
- 14. Отек КвинкеОтек Квинке может держаться в течение
- 15. Аллергичесеие реакции замедленного типа ♠ К ним относят: контактные
- 16. Патогенез В основе патогенеза аллергического контактного дерматита
- 17. Патогенез При этом типе реакций роль AT
- 18. Контактный стоматитАллергический контактный стоматит является классической формой
- 19. Контактные стоматиты ♠ Являются наиболее частой формой поражения СОПР
- 20. Контактный стоматит
- 21. Контактный стоматит
- 22. МЭЗЗаболевание с острым циклическим течением, склонное к
- 23. Патогенез МЭЭС позиции аллергологии МЭЭ представляет собой
- 24. Клиника МЭЭКлиника: Заболевание начинается внезапно. Появляется недомогание,
- 26. Патанатомия МЭЭМногоформная экссудативная эритема относится к заболеваниям,
- 28. Клиника МЭЭУ больных повышена саливация, отмечается сладковатый
- 29. МЭЭЧасто поражается слизистая губ, щек, дна полости
- 31. Клиника МЭЭ♠ Процесс может локализоваться на твердом
- 33. ССДТяжелым вариантом МЭЭ с нарушением общего состояния
- 36. ССДСиндром Стивенса - Джонсона (злокачественная экссудативная эритема)
- 38. ССД♠ Постоянным признаком синдрома, является генерализованное поражение СОПР,
- 39. Лечение ССДЛечение: общее и местное, проводится и
- 40. Болезнь ЛАЙЕЛЛА Эктодермоз с локализацией возле физиологический отверстий.♠ Заболевание
- 41. Диагностика контактных и токсико-аллергических медикаментозных стоматитов.♠ Аллергологический
- 42. Хронический рецидивирующий афтозный стоматит (ХРАС)Хронический рецидивирующий афтозный
- 43. Хронический рецидивирующий афтозный стоматит (ХРАС)Больной Н., 22
- 44. Этиологические факторыБактериальная инфекция
- 45. Предрасполагающие факторы Язвенный колитБолезнь КронаСиндром РейтераЦиклическая нейтропенияМегалобластная анемияЖелезодефицитная анемияТ-иммунодефицитЛокальная травмаГормональные расстройстваПсихогенные факторыАллергические реакции
- 46. Патогенез ХРАСаL-форма α-гемолитического стрептококка Streptococcus Sangvis инфицирует
- 47. Гистология фибринозной формы ХРАСНеглубокая язва, покрытая фибринозным
- 48. Элементом поражения при ХРАСе является или эрозия,
- 49. Классификация ХРАССуществует много классификаций ХРАС. Выделяют большие
- 50. Фибринозная форма ХРАСЧаще у женщин.Возраст начала первичной
- 51. ХРАС, фибринозная форма.
- 52. Афта Сеттона Чаще у женщин.Возраст начала первичной
- 56. Герпетиформная форма ХРАСЧаще у женщин.Возраст начала первичной
- 57. Болезнь Бехчета В основе заболевания лежит системное
- 58. Второстепенные симптомы, имеющие решающее значение для
- 59. Дифференциальная диагностика фибринозной формы ХРАСС травматической эрозией
- 60. Дифференциальная диагностика афт СеттонаС язвенно-некротическим стоматитом Венсана
- 61. Местное лечениеУстранение травматических факторов;Полоскание раствором тетрациклина (250
- 62. Общее лечениеАнтибиотики внутрьТетрациклинРифампицин (по 2 капс. 2
- 63. Скачать презентацию
- 64. Похожие презентации





















































Слайд 2
Определение аллергии
Аллергия- повышенная чувствительность организма к различным
веществам, связанная с изменением его реактивности. .
Слайд 3
Определение аллергии
Аллергия – это имунологическая реакция организма на
действие антигена или полуантигена (гаптена), которая сопровождается повреждением собственных
тканей.
Слайд 4
Классификация
1)заболевания, связанные с реакцией гиперсенсибилизацией немедленного типа:
• анафилактический шок;
• ангионевротический отек Квинке;
• крапивница;
2)заболевания, связанные с реакцией гиперсенсибилизацией замедленного типа:
• фиксированные медикаментозные стоматиты;
• распространенные токсико-аллергические стоматиты
3) системные токсико-аллергические заболевания:
• болезнь Лайела;
• многоформная экссудативная эритема;
• синдром Стивенса-Джонсона;
• хронический рецидивирующий афтозный стоматит;
• синдром Бехчета;
• синдром Шегрена.
Слайд 5
Механизмы аллергических реакций
По механизму развития различают 4 типа
аллергических реакций:
1. Аллергическая реакция I типа (реакция немедленного
типа, реагиновый, анафилактический, атопический тип). Она развивается с образованием АТ-реагинов, относящихся к классу IgE и IgG4. Они фиксируются на тучных клетках и базофильных лейкоцитах. При соединении реагинов с аллергеном из этих клеток выделяются медиаторы: гистамин, гепарин, серотонин, тромбоцитактивирующий фактор, простагландины, лейкотриены и др., определяющие клинику аллергической реакции немедленного типа. После контакта со специфическим аллергеном клинические проявления реакции возникают через 15-20 мин.
Слайд 6
Реакции замедленного типа
Аллергическая реакция II типа (цитотоксический тип).
характеризуется тем, что AT образуются к клеткам тканей
и представлены IgG и IgM. Этот тип реакции вызывается только AT, способными активизировать комплемент. AT соединяются с видоизмененными клетками организма, что приводит к реакции активации комплемента, который также вызывает повреждение и разрушение клеток с последующим фагоцитозом и удалением их. Именно по цитотоксическому типу происходит развитие лекарственной аллергии.
Слайд 7
Реакции замедленного типа
Аллергическая реакция III типа (повреждение тканей
иммунными комплексами — тип Артюса, иммунокомплексный тип).
Возникает в
результате образования циркулирующих иммунных комплексов, в состав которых входят IgG и IgM. AT этого класса называют преципитирующими, так как они образуют преципитат при соединении с АГ. Этот тип реакции является ведущим в развитии сывороточной болезни, аллергических альвеолитов, лекарственной и пищевой аллергии, при ряде аутоаллергических заболеваний (СКВ, ревматоидный артрит и др.).
Слайд 8
Реакции замедленного типа
Аллергическая реакция IV типа, или аллергическая
реакция замедленного типа (гиперчувствительность замедленного типа, клеточная гиперчувствительность).
Слайд 9
Реакции немедленного типа
К реакциям немедленного типа относится анафилактический
шок, отек Квинке. Они развиваются буквально в течении несколько
минут после попадания в организм специфического АГ(аллергена). Отек Квинке (ангионевротический отек) характерен своим специфическим проявлением в области лица в частности.
Слайд 10
патогенез
В патогенезе аллергических реакций немедленного типа А.Д. Адо
(1978) различает три стадии: иммунологическую, патохимическую (биохимическую) и патофизиологическую
(стадию функциональных и структурных нарушений).1.Иммунологическая стадия начинается с контакта аллергена с организмом, результатом чего является сенсибилизация последнего, т.е. образование AT, способных взаимодействовать с аллергеном. Если к моменту образования AT аллерген удален из организма, никаких болезненных проявлений не происходит. Первое введение аллергена в организм оказывает сенсибилизирующее действие. При повторном воздействии аллергена в уже сенсибилизированном к нему организме образуется комплекс «аллерген — AT». Иными словами, в этой стадии на территории «шоковых тканей», органов происходит реакция АГ—AT.
Слайд 11
патогенез
2.Патохимическая стадия характеризуется выделением биологически активных веществ (БАВ),
медиаторов аллергии: гистамина, серотонина, брадикинина, ацетилхолина, гепарина, МРС Фельберга
(«шоковые яды»). Данный процесс происходит в результате аллергической альтерации комплексом АГ—AT тканей, богатых тучными клетками (сосудов кожи, серозных оболочек, рыхлой соединительной ткани и др.).Вместе с тем происходит угнетение механизмов их инактивации, снижаются гистамино- и серотонинопектические свойства крови, уменьшается активность гистаминазы, холестеразы и др.
3.Патофизиологическая стадия является результатом действия «шоковых ядов» на ткани-эффекторы. Данная стадия характеризуется расстройством кровообразования, спазмом гладкой мускулатуры бронхов, кишечника, изменением состава сыворотки крови, нарушением ее свертываемости, цитолизом клеток и др.
Слайд 12
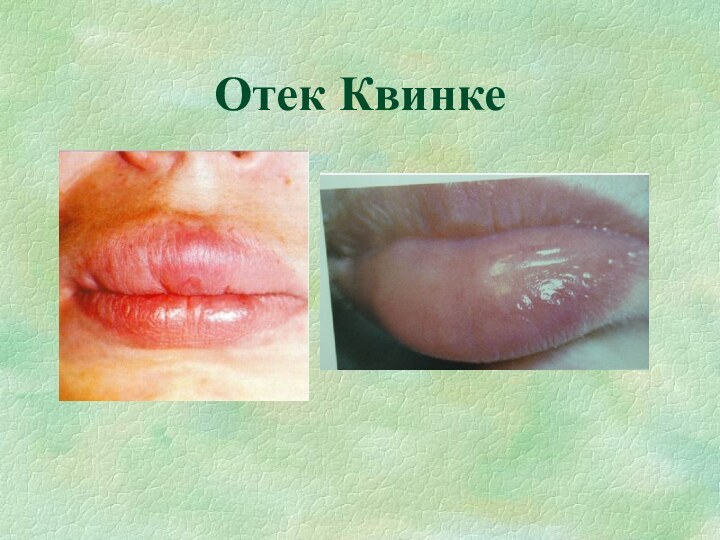
Отек Квинке
Возникает в результате действия пищевых аллергенов,
различных медикаментов, применяемых внутрь, при местном применении.
♠ Локализованное скопление
большого количества экссудата в соединительной ткани, чаще всего в области губ, век, слизистой оболочки языка и гортани.♠ Отек появляется быстро, имеет эластическую консистенцию; ткани в зоне отека напряжены; сохраняется от нескольких часов до двух суток и исчезает бесследно, не оставляя изменений.
♠ Ангионевротический отек лица или только губ часто наблюдается как изолированное проявление лекарственной аллергии.
♠ Следует дифференцировать от: отека губы при синдроме Мелькерссона-Розенталя, трофедеме Мейжа и других макрохейлитах
Слайд 14
Отек Квинке
Отек Квинке может держаться в течение нескольких
часов или суток, затем бесследно исчезает, но может периодически
рецидивировать. Отек редко сопровождается болевыми ощущениями, чаще жалуются на чувство напряженности тканей.Дифференциальная диагностика проводится с лимфостазом, коллатеральным отеком при периостите, рожистом воспалении, синдроме Мелькерсона-Розенталя. При синдроме Мелькерсона-Розенталя наряду с Отеком губы хронического течения выявляются складчатость языка и неврит лицевого нерва. При рожистом воспалении губы имеется гиперемия в области поражения в виде языков пламени.
Лечение:
1)устранение контакта с аллергеном;
2)антигистаминные препараты (димедрол, супрастин, тавегил и др.) в/м или внутрь;
3)витаминотерапия — аскорутин для снижения проницаемости сосудов;
4)при отеке гортани в/м вводят 25 мг преднизолона-гемисукцината;
5) при снижении АД — подкожно вводят 0,1-0,5 мл 0,1% р-ра адреналина.Профилактика рецидивов достигается предупреждением контакта с вызвавшим его аллергеном.
Слайд 15
Аллергичесеие реакции замедленного типа
♠ К ним относят: контактные стоматиты
(вызванные протезами, лечебными повязками и аппликациями) и токсико-аллергические медикаментозные
поражения местного и общего характера. ♠Могут быть вызваны химическими веществам и медикаментами средствами косметики, материалами зубных протезов (пластмасса, металлы, амальгама)
♠ Клинически аллергические поражения СОПР замедленного типа проявляются в виде катарального катарально-геморрагического, пузырно-эрозивного, язвенно-некротического стоматитов, многоформно экссудативной эритемы, хронического рицидивирующего афтозного стоматита, протезного стоматита, синдрома Стивенса-Джонсона и тд
Слайд 16
Патогенез
В основе патогенеза аллергического контактного дерматита лежит
туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой
начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина.
Слайд 17
Патогенез
При этом типе реакций роль AT выполняют
сенсибилизированные Т-лимфоциты, имеющие на своих мембранах рецепторы, способные специфически
взаимодействовать с сенсибилизирующими АГ. При соединении лимфоцита с аллергеном выделяются медиаторы клеточного иммунитета — лимфокины. Они вызывают скопление макрофагов и других лимфоцитов, в результате чего возникает воспаление. Одной из функций медиаторов является вовлечение их в процесс разрушения АГ (микроорганизмов или чужеродных клеток), к которым сенсибилизированы лимфоциты. Реакции замедленного типа развиваются в сенсибилизированном организме через 24-48 часов после контакта с аллергеном.Патогенез аллергических реакций замедленного типа обусловлен взаимодействием сенсибилизированных лимфоцитов со специфическим аллергеном. Образующиеся медиаторы клеточного иммунитета воздействуют на макрофаги, вовлекают их в процесс разрушения АГ, против которых сенсибилизированы лимфоциты. Клинически это проявляется развитием гиперергического воспаления: образуется клеточный инфильтрат, клеточную основу которого составляют мононуклеары — лимфоциты и моноциты. Мононуклеарная инфильтрация выражена вокруг малых кровеносных сосудов.
Слайд 18
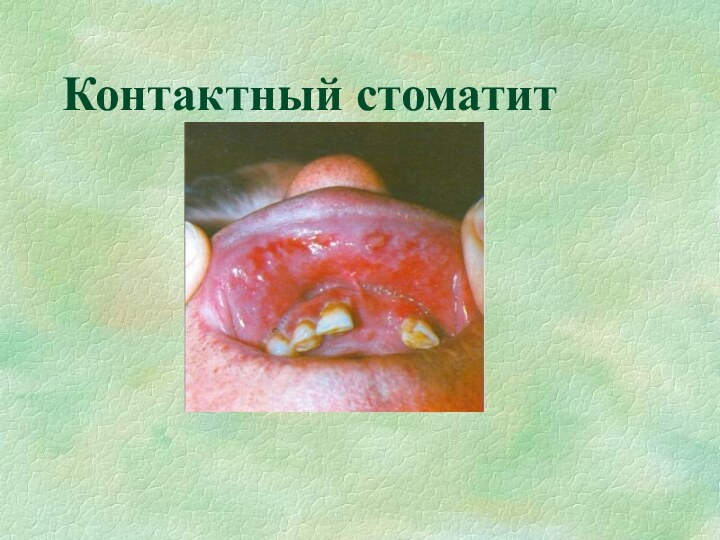
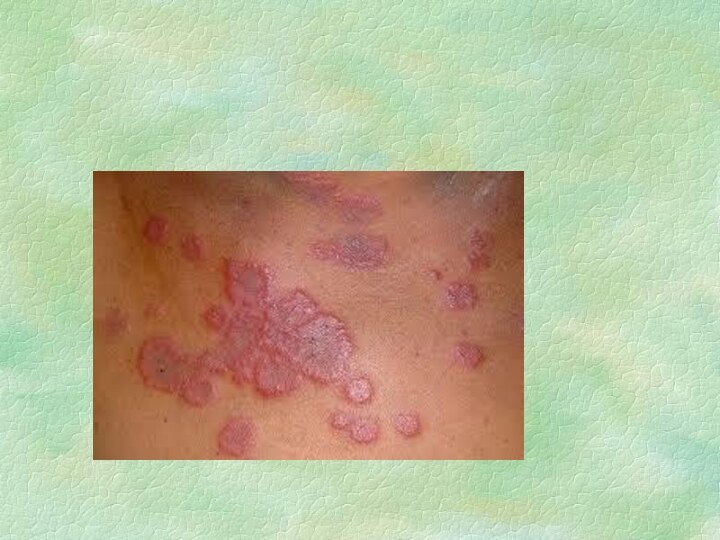
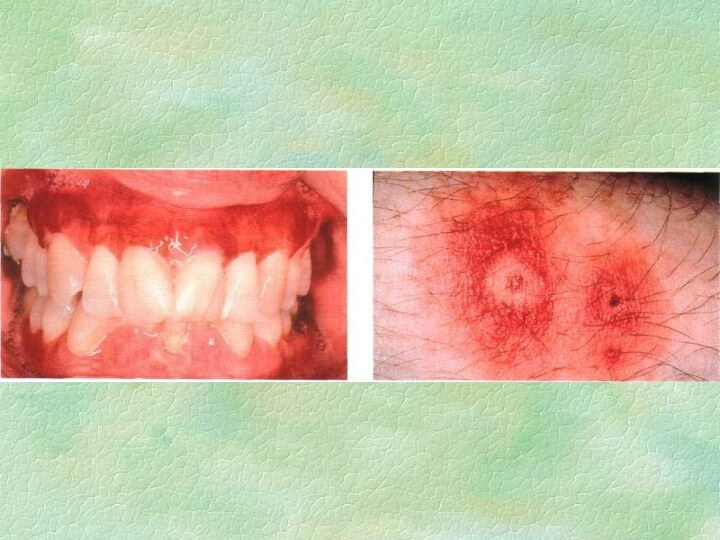
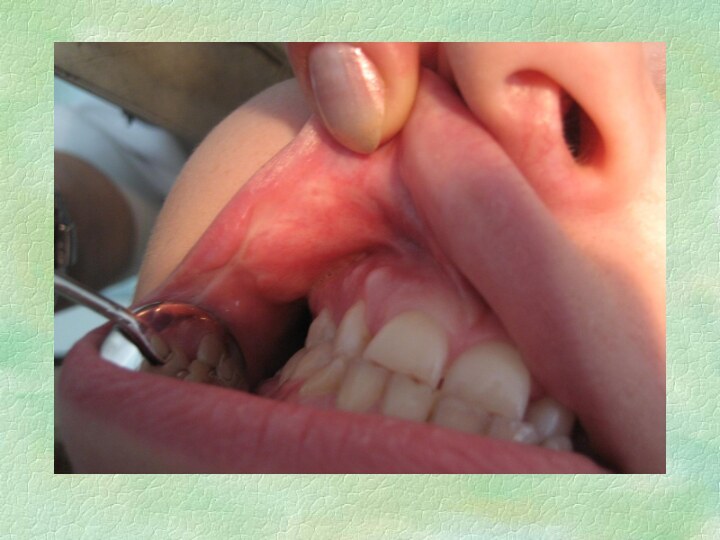
Контактный стоматит
Аллергический контактный стоматит является классической формой реакции
гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда
авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
Слайд 19
Контактные стоматиты
♠ Являются наиболее частой формой поражения СОПР при
аллергии. Они могут возникать при использовании любых медикаментозных перпаратов.
♠ Жалобы: жжение, зуд, сухость во рту, боль при употреблении пищи. Общее состояние больных, как правило, не нарушается. ♠ Объективно: отмечаются гиперемия и отек СОПР, на боковых поверхностях языка и щеках по линии смыкания зубов четко проявляются отпечатки зубов. Язык гиперемирован, ярко-красного цвета. Сосочки могут быть гипертрофированы или атрофированы. Одновременно может протекать катаральный гингивит.
♠ Диф.диагностика: подобные изменения при патологии ЖКТ, гипо- и авитаминозах С, В1, В6, В12, эндокринных нарушениях, при сахарном диабете, патологии ССС, грибковых поражениях.
Слайд 22
МЭЗ
Заболевание с острым циклическим течением, склонное к рецидивам,
проявляющееся полиморфизмом высыпаний на коже и СОПР.
♠ Развивается главным
образом после приема лекарственных препаратов (сульфаниламиды, противовоспалительные средства, антибиотики) или под влиянием бытовых аллергенов.♠ Проявляется различными морфологическими элементами: пятнами, папулами, волдырями, пузырьками и пузырями.
♠ Поражаться могут изолированно кожа, слизистая оболочка полости рта, но встречается и сочетанное их поражение.
♠ Инфекционно-аллергическая форма МЭЭ – начинается как острое инфекционное заболевание. Появляются макулопапулезные высыпания на коже, губах, отечной и гиперемированной СОПР. На первых этапах возникают пузыри и пузырьки, выволненные серозным или серозно-геморрагическим экссудатом. Элементы могут наблюдаться в течении 2-3 суток. Пузыри разрываются и опорожнаются и на их месте формируются многочисленные эрозии, покрытые желто-серым фибринозным налетом (эффект ожога).
♠ Токсико-аллергическая форма МЭЭ – возникает как повышенная чувствительность к медикаментам при их приеме или контакте с ними. Частота рецидивов зависят от контакта с аллергеном. При данном форме МЭЭ, СОПР является обязательным местом высыпания элементов поражения. Высыпания полностью идентичны как и при предидущей форме, но более распространены, при чем здесь характерна фиксированность процесса. Осложнения данной формы-конъюктивит и кератит.
Слайд 23
Патогенез МЭЭ
С позиции аллергологии МЭЭ представляет собой смешанную
реакцию, имеющую черты гиперчувствительности как немедленного (ГНТ), так и
замедленного (ГЗТ) типа. Черты ГНТ при МЭЭ: повышение общего IgE (реагиновые антитела) практически у всех пациентов и преобладание среди Т-хелперов клеток Th2 типа (19), наличие в инфильтрате CD8+ цитотоксических лимфоцитов (3,9), что роднит ее с аллергическим контактным дерматитом. Симптомы иммунокомплексной патологии при МЭЭ: отложение IgM и С3-компонента комплемента в местах высыпаний МЭЭ
Слайд 24
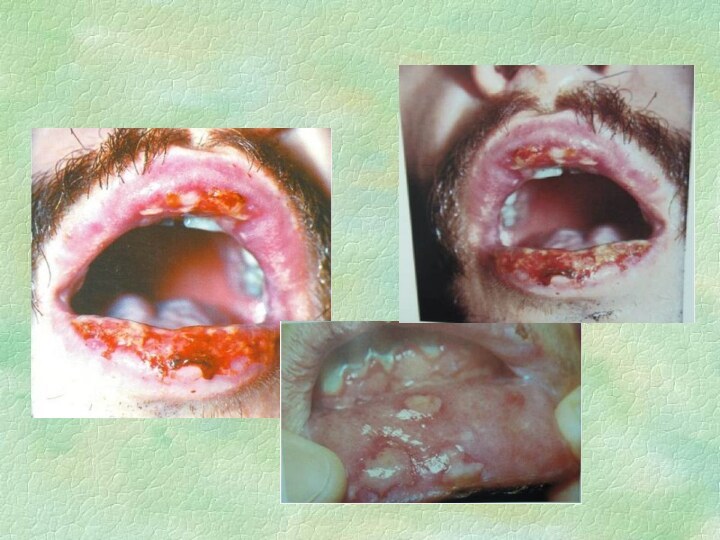
Клиника МЭЭ
Клиника: Заболевание начинается внезапно. Появляется недомогание, озноб,
слабость, повышается температура тела до 38°С и выше. Пациенты
жалуются на головную боль, ломящие боли в мышцах, суставах. Через 1-2 суток на коже кистей, предплечья, голени, лица, шеи появляются синюшно-красные пятна, возвышающиеся над окружающей кожей. Центральная часть их слегка западает и принимает синюшный оттенок, а периферическая — сохраняет розовато-красный цвет (кокарды).
Слайд 26
Патанатомия МЭЭ
Многоформная экссудативная эритема относится к заболеваниям, которые
имеют характерные клинические проявления, но при этом вызываются разными
причина. Постоянная симптоматика, характерная для этого дерматоза, является естественным следствием единства патогенетических механизмов, которые на определенном этапе протекают одинаково при всех формах МЭЭ. Каков их морфологический субстрат? Он описывается в основном как лимфоцитарный инфильтрат вокруг сосудов, с небольшой примесью эозинофилов или нейтрофилов. Этот быстро накапливающийся инфильтрат имеет вид сине-розовых папул. В базальном слое наблюдается внутри- и внеклеточный отек, эпидермис может отслоиться с образованием пузыря, покрышку которого образуют все слои эпидермиса; соответственно, покрышка может сохраняться один-два дня неповрежденной, даже под одеждой или при большом диаметре пузыря. Патогистологическое исследование может оказаться серьезным подспорьем в диагностике, если клиническая картина МЭЭ представлена в основном пузырями. Мазки-отпечатки позволяют исключить акантолиз и, соответственно, пузырчатку, а малое число эозинофилов в пузырной жидкости снижает вероятность наличия герпетиформного дерматита и буллезного пемфигоида.
Слайд 28
Клиника МЭЭ
У больных повышена саливация, отмечается сладковатый приторный
запах изо рта, лимфаденит подчелюстных лимфатических узлов. Слизистая десны,
как правило, в процесс не вовлекается. Неудовлетворительное состояние гигиены полости рта, наличие кариозных зубов отягощают течение МЭЭ.Картина периферической крови в период обострения МЭЭ соответствует острому воспалительному процессу — повышение количества лейкоцитов, СОЭ и др.
МЭЭ инфекционно-аллергической природы имеет длительное рецидивирующее течение. Обострения наблюдаются в осенне-зимний период. В периоды между обострениями изменений на коже и СОПР нет.
Токсико-аллергическая МЭЭ рецидивирует в случае контакта с этиологическим фактором — лекарственным аллергеном.
Диагностика основана на данных анамнеза, клинической картины, цитологического исследования, при котором выявляют картину острого неспецифического воспаления, гистологического исследования — субэпителиальное расположение пузырей, отсутствие явлений акантолиза.
Дифференциальная диагностика проводится с акантолитической и неакантолитической пузырчаткой, острым герпетическим стоматитом, вторичным сифилисом.
Слайд 29
МЭЭ
Часто поражается слизистая губ, щек, дна полости рта,
языка, мягкого неба. В полости рта наблюдается разлитая гиперемия
и отек слизистой, на фоне которых возникают субэпителиальные пузыри. Поражение СОПР сопровождается резкими болями даже в состоянии покоя. При движениях языка и губ боль резко усиливается, «следствие чего затрудняется прием пищи. Пузыри быстро вскрываются, образовывая тем самым болезненные эрозии, покрытые фибринозным налетом. На красной кайме губ эрозии покрываются кровянистыми корками. Эрозии могут сливаться, образуя значительные площади поражения. При потягивании эпителия с края эрозии расслоить его не удается (отрицательный симптом Никольского). Возможно вторичное инфицирование эрозивных поверхностей.
Слайд 31
Клиника МЭЭ
♠ Процесс может локализоваться на твердом небе,
языке,щеках.
♠ Может быть диффузным, с вовлечением не только СОПР,
но и небных миндалин, задней стенки глотки, а то и всего желудочно-кишечного тракта.♠ Язвы покрыты некротическим распадом бело-серого цвета.
♠ Больные жалуются на сильную боль во рту, затрудненное открывание рта, боль при глотании, повышение температуры тела.
♠ Диф.диагностика: язвено некротический стоматит Венсана, травматических и трофических язв, специфических поражений при сифилисе, туберкулезе, а также от язвенных поражений при заболевании крови.
Слайд 33
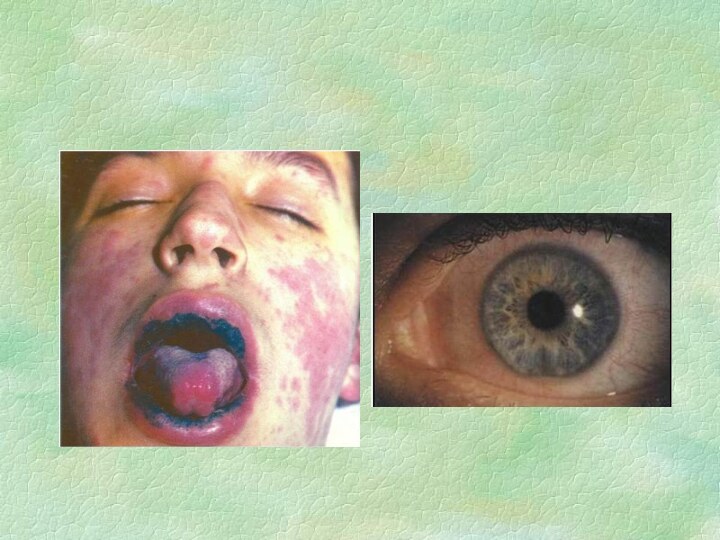
ССД
Тяжелым вариантом МЭЭ с нарушением общего состояния является
синдром Стивенса-Джонсона.
Заболевание начинается внезапно, с высокой температуры и
болей в суставах. На фоне тяжелого общего состояния на губах, слизистой щек, языка, мягкого неба, задней стенки зева, дужках, гортани, на коже появляются пузыри, после вскрытия которых образуются кровоточащие эрозии. Сливаясь, они превращаются в сплошную кровоточащую резко болезненную поверхность. Часть эрозий покрывается фибринозным налетом. Поражается также слизистая глаз (двусторонний конъюнктивит и кератит), носа (ринит, носовые кровотечения), половых органов. Вследствие генерализованного поражения полости рта и губ пациенты не могут разговаривать, принимать пищу, что приводит к их истощению.
Слайд 36
ССД
Синдром Стивенса - Джонсона (злокачественная экссудативная эритема) очень
тяжёлая форма многоформной эритемы, при которой возникают пузыри на
слизистой оболочке полости рта, горла, глаз, половых органов, других участках кожи и слизистых оболочек.Повреждение слизистой оболочки рта мешает есть, закрывание рта вызывает сильную боль, что ведёт к слюнотечению. Глаза становятся очень болезненными, опухают и заполняются гноем так, что иногда слипаются веки. Роговицы подвергаются фиброзу. Мочеиспускание становится затруднённым и болезненным.
Слайд 38
ССД
♠ Постоянным признаком синдрома, является генерализованное поражение СОПР, сопровождающееся
появлением распространенным эрозий, покрытых белым мембранозным налетом.
♠ При генерализованном поражении
развиваются вульвоагиниты.♠ Сыпь на коже характеризуется полиморфизмом.
♠ Папулы на коже часто западают в центре, напоминаю «кокарды»
♠ На красной кайме губ, языке, мягком и твердом небе образуются пузыри с серозно-геморрагическим экссудатом, после опорожнения которых появляются обширные болезненные эрозии и очаги, покрытые массивными гнойно-геморрагическими корками.
♠ Возможно развитие пневмонии, энцеффаломиелита с летальным исиходом.
Слайд 39
Лечение ССД
Лечение: общее и местное, проводится и при
МЭЭ, и при синдроме Стивенса-Джонсона. Симптоматическое лечение направлено на
снижение интоксикации, десенсибилизацию, снятие воспаления и ускорение эпителизации пораженной СОПР.Общее лечение:
1) десенсибилизирующие препараты (димедрол, супрастин, тавегил, фенкарол, кларитин);
2) противовоспалительные средства (салицилаты);
3) витаминотерапия (vit. В);
4) препараты кальция;
5) этакридина лактат и левамизол в целях купирования обострения;
6) кортикостероиды 20-30 (60-80 мг при синдроме Стивенса-Джонсона);
7) детоксицирующая терапия.
Местное лечение направлено на ликвидацию воспаления, отечности и ускорение эпителизации пораженной СОПР:
1) обезболивающие препараты (тримекаин, лидокаин);
2) антисептические препараты (фурацилин, хлорамин и др.);
3) протеолитические ферменты (трипсин, химотрипсин) с антибиотиками в виде аппликаций, кортикостероидные мази, содержащие бактерицидные препараты («Дермозолон», триоксазин)
4) кератопластики (масло шиповника, облепихи, солкосерил, мазь и желе, винилин, каротолин и другие).
В период ремиссии заболевания дети должны быть подвергнуты обследованию и санации полости рта, неспецифической гипосенсибилизации с аллергеном, к которому установлена повышенная чувствительность. Профилактика - санация очагов хронической инфекции (тонзиллиты, отиты, периодонтиты и другие). Для профилактики рецидивов назначают иммуномодуляторы (левамизол), аутогемотерапию, гемотрансфузии.
Слайд 40
Болезнь ЛАЙЕЛЛА
Эктодермоз с локализацией возле физиологический отверстий.
♠ Заболевание представляет
сбой сверхтяжелую форму многоформной экссудативной эритемы, которая протекает со
значительными нарушениями общего состояния больных.♠ Развивается как медикаментозное поражение. . Вызвать его могут нестероидные противовоспалительные препараты.
♠ Основные изменения происходят в покровном эпителии. Они проявляются спонгиозом, баллонирующей дистрофией, в сосочковом слое собственной пластинки-явление отека и инфильтрации.
♠ Клиника: заболевание часто начинается с высокой температуры тела, сопровождается пузырными и эрозивными элементами поражения, тяжелым поражением глаз с возникновением пузырьков и эрозий на конъюктиве.
Слайд 41
Диагностика контактных и токсико-аллергических медикаментозных стоматитов.
♠ Аллергологический анамнез.
♠
Особенности клинического течения.
♠ Специфические аллергологические, кожно-аллергические пробы.
♠ Гемограмма (эозинофилия,
лейкоцитоз, лимфопения)♠ Иммунологические реакции.
Слайд 42
Хронический рецидивирующий афтозный стоматит (ХРАС)
Хронический рецидивирующий афтозный стоматит
относится к распространенным заболеваниям слизистой оболочки полости рта и
характеризуется развитием болезненных рецидивирующих одиночных или множественных изъязвлений слизистой оболочки полости рта.Заболевание впервые описано в 1884 году Miculicz Kummel, а затем в 1888 году Я.И.Трусевичем.
.
Слайд 43
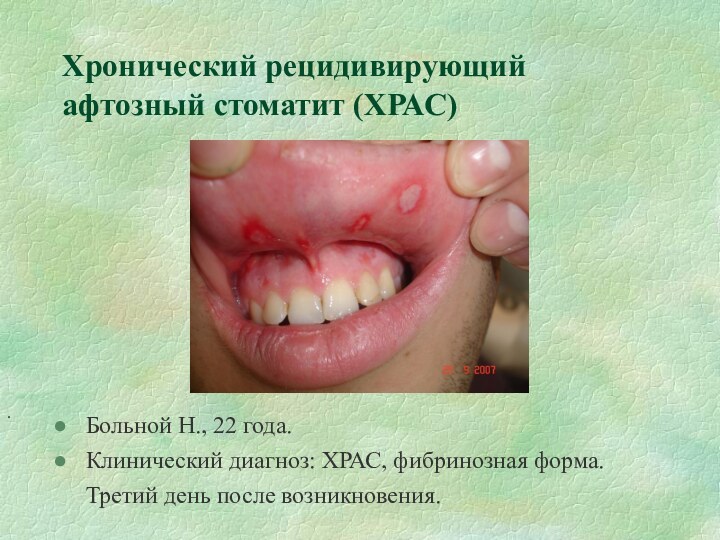
Хронический рецидивирующий афтозный стоматит (ХРАС)
Больной Н., 22 года.
Клинический
диагноз: ХРАС, фибринозная форма. Третий день после возникновения.
.
Слайд 44
Этиологические факторы
Бактериальная инфекция (L-форма
α-гемолитического стрептококка Streptococcus Sangvis).
Этот микроорганизм всегда выделяется с элементов
поражения у пациентов с типичными афтозными поражениями. Его введение экспериментальным животным вызывает появление элементов поражения. Отмечается повышение кожной чувствительности на введение стрептококкового антигена.
Аутоиммунная реакция
Рассматривается как проявление аутоиммунной реакции ротового эпителия. Однако нормальный уровень антиядерных антител и комплемента не позволяет рассматривать ХРАС как аутоиммунное заболевание, связанное с центральными иммунными механизмами. При ХРАСе возникает локальный иммунный ответ на антигенно измененную слизистую оболочку полости рта
Слайд 45
Предрасполагающие факторы
Язвенный колит
Болезнь Крона
Синдром Рейтера
Циклическая нейтропения
Мегалобластная анемия
Железодефицитная
анемия
Т-иммунодефицит
Локальная травма
Гормональные расстройства
Психогенные факторы
Аллергические реакции
Слайд 46
Патогенез ХРАСа
L-форма α-гемолитического стрептококка Streptococcus Sangvis инфицирует эпителий
протоков мелких слюнных желез, приводя к развитию хронического воспаления.
При размножении микроорганизмов накапливается избыточное количество антигенов и стимулируется гуморальное звено иммунитета. В избытке антигена образуется комплекс антиген-антитело, который преципитирует на стенках сосудов, активирует систему комплемента, свертывающую систему крови, что приводит к образованию тромбоза, ишемии и некроза (реакция Артюса – иммунокомплексный тип повреждения, возникающий в избытке антигена, с образованием растворимых иммунных комплексов, которые могут распространяться с током крови, приводя к возникновению васкулитов и поражению различных органов и систем).Процесс осложняется присоединением аутоиммунных реакций на освобождающиеся в результате некроза тканей антигены. Образующиеся аутоантитела приклеиваются эпителиальными клетками шиповатого слоя и стимулируют аутоиммунокомплексное поражение.
Слайд 47
Гистология фибринозной формы ХРАС
Неглубокая язва, покрытая фибринозным налетом.
Интенсивная
инфильтрация нейтрофилами в собственной пластинке слизистой оболочки под зоной
поверхностного некроза.Глубже доминируют мононуклеарные клетки, преимущественно лимфоциты.
В основании поражения отмечается рост грануляционной ткани.
Мелкие слюнные железы с явлениями периальвеолярного и перитубулярного фиброза, хроническое воспаление, расширение протоков слюнных желез. (Острому воспалению предшествует хроническое воспаление. Такие изменения слюнных желез отмечаются и при отсутствии язв).
Повреждение эпителия протоков мелких слюнных желез.
Слайд 48 Элементом поражения при ХРАСе является или эрозия, или
язва. Поверхностная эрозия представляющая собой дефект эпителия округлой формы,
размером от 2 до 10 мм, покрытая фибринозным налетом, окруженная ярко-красным ободком гиперемии получила название АФТА.
Слайд 49
Классификация ХРАС
Существует много классификаций ХРАС. Выделяют большие и
малые формы ХРАС; по тяжести – легкую, среднюю и
тяжелую формы.И.М. Рабинович (1998) выделяет следующие формы:
Фибринозная
Некротическая
Гландулярная
Деформирующая
Недостатком этих классификаций является выделение не самостоятельных форм, которые клинически не отличаются друг от друга.
Мы рекомендуем классификацию ХРАС, предложенную ВОЗ:
Фибринозная форма ХРАС (афта Микулича);
Некротический периаденит (афта Сеттона) (рецидивирующие рубцующие глубокие афты, деформирующие афты, ползущие афты);
Герпетиформный афтозный стоматит;
Симптом при болезни Бехчета.
Слайд 50
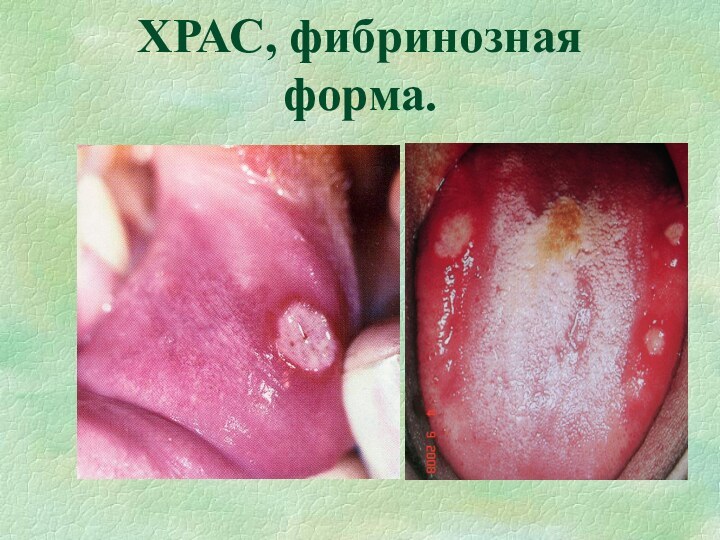
Фибринозная форма ХРАС
Чаще у женщин.
Возраст начала первичной атаки
– 10-30 лет.
Частота рецидивов – от 1-2 атак в
год, до нескольких рецидивов в течение месяца, вплоть до перманентного течения.Предвестники – чаще парестезия слизистой оболочки, иногда субфебрильная температура, локализованная лимфаденопатия, отек слизистой, чаще языка.
Клиническое течение – одиночные или множественные изъязвления (афты), резко болезненные. Появлению могут предшествовать узелки, воспаление мелких слюнных желез.
Количество элементов – от 1 до 100. В большинстве случаев 1-6 элементов.
Размер – от 2-3 мм до 1 см.
Локализация – слизистая оболочка полости рта, покрытая многослойным плоским неороговевающим эпителием.
Течение – заживление происходит в течение 7-14 дней. Заживление происходит с образованием нежного рубца или без видимого рубцевания.
Слайд 52
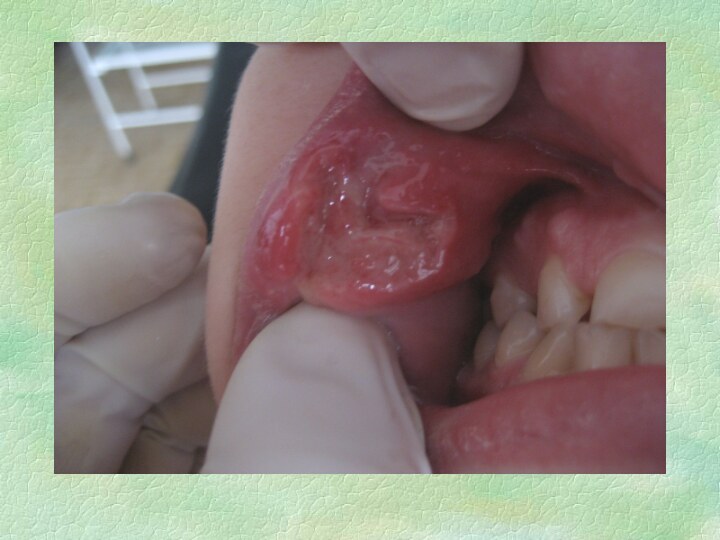
Афта Сеттона
Чаще у женщин.
Возраст начала первичной атаки
– 10-30 лет. Заболевание может начинаться как глубокая язва,
но чаще ей предшествует фибринозная форма ХРАС.Частота рецидивов – постоянно; нет периода, когда во рту нет хотя бы одной язвы.
Предвестники – чаще парестезия слизистой оболочки, иногда субфебрильная температура, локализованная лимфаденопатия, отек слизистой, чаще языка.
Клиническое течение – волнообразное, длительное течение, приводит к существенной деформации слизистой оболочки.
Количество элементов – от 2 до 10, редко больше. Ползущая язва характеризуется заживлением на одном полюсе, с ростом на другом.
Размер – от 1 см вплоть до поражения значительных участков слизистой оболочки.
Локализация – слизистая оболочка, покрытая многослойным плоским неороговевающим эпителием, однако при росте язва может распространяться и на зоны с ороговевающим эпителием.
Течение – до полутора месяцев. Заживление происходит с образованием деформирующего рубца.
Слайд 56
Герпетиформная форма ХРАС
Чаще у женщин.
Возраст начала первичной атаки
– 10-30 лет.
Частота рецидивов – поражения находятся почти постоянно
в течение 1-3 лет с относительно короткими ремиссиями.Клиническое течение – множественные мелкие неглубокие изъязвления (афты), резко болезненные. Начинается как маленькие эрозии (1-2 мм), которые затем увеличиваются и сливаются с образованием обширных эрозивных поверхностей.
Локализация – элементы поражения могут располагаться на любом участке полости рта.
Слайд 57 Болезнь Бехчета В основе заболевания лежит системное поражение сосудов
– васкулиты.
Главные симптомы
Рецидивирующий афтозный стоматит;
Поражение гениталий;
Поражение глаз (светобоязнь, ирит,
конъюнктивит, гипопион)Глазное дно поражается значительно чаще, чем диагностируется.
Второстепенные симптомы
Кожные поражения (пиодермия, пустулезные высыпания, папулезные высыпания, узловатая эритема, многоформная экссудативная эритема);
Арталгии, моноартриты крупных суставов;
Поражение ЦНС;
Поражение почек;
Поражение ССС.
Слайд 58 Второстепенные симптомы, имеющие решающее значение для прогноза, однако,
в силу отсутствия специфичности для постановки диагноза носят второстепенный
характерЛабораторная диагностика – гипергаммаглобулинемия, увеличение СОЭ, лейкоцитоз, эозинофилия.
Слайд 59
Дифференциальная диагностика фибринозной формы ХРАС
С травматической эрозией (наличие
травмирующего фактора, неправильные очертания эрозии, незначительная болезненность);
С вторичным сифилисом
(папулы располагаются на любых участках СО, в том числе с ороговевающим эпителием, безболезненные, имеют инфильтрированное основание, при поскабливании налет легко снимается с образованием мясо-красной эрозии, регионарный склераденит, в очагах поражения всегда обнаруживаются возбудители, серологическая реакция положительная).С герпетическим стоматитом (сопровождается гингивитом, поражением красной каймы губ; поражается преимущественно слизистая, покрытая ороговевающим эпителием, первичный элемент поражения – пузырек, с герпетиформным расположением, с тенденцией к слиянию с образованием полициклические очертаний)
С многоформной экссудативной эритемой (полиморфизм высыпаний, общая интоксикация)
Слайд 60
Дифференциальная диагностика афт Сеттона
С язвенно-некротическим стоматитом Венсана (кратерообразные
язвы, покрытые обильным некротическим налетом, язва сильно кровоточит, зловонный
запах, возникает на фоне интоксикации, в очаге определяются возбудители).Со слизисто-синехиальным буллезным дерматитом Лорта-Жакоба (первичный элемент – пузырь, вторичный – эрозия, отсутствует инфильтрация, часто имеется поражение глаз).
С травматической язвой
С раковой язвой
Со специфическими язвами
Слайд 61
Местное лечение
Устранение травматических факторов;
Полоскание раствором тетрациклина (250 мг
на 5 мл воды 4 раза в день 5-7
дней);Аппликации кортикостероидов и антибиотиков;
Обезболивающие по показаниям.
При глубоких язвах – применение протеолитических ферментов.
Слайд 62
Общее лечение
Антибиотики внутрь
Тетрациклин
Рифампицин (по 2 капс. 2 р/с)
Таривид
(по 1 табл. 2 р/с 20 дней)
Тиосульфат натрия (10
мл 30% р-ра в/в 1 р/д или 1,5-3 г внутрь)Продигиозан (по схеме начиная с 15 мкг 1раз в 5 дней, увеличивая дозу до 100 мкг).
Пирогенал по схеме
Левамизол (по 50мг×3 р/с 2 дня подряд в неделю или 150 мг однократно)
Делагил (по 1 табл. 1 р/д)
Колхицин (по 1 табл×2 р/д 2 мес.)
Аевит (по 1 мл 1 р/д в/м 20 дней)
Гистаглобулин (2,0 мл п/к 1 раз в 3 дня)
Вакцинация