- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Неотложная помощь при вывихе
Содержание
- 2. Вывих - смещение кости из обычного положения в суставе.
- 3. Симптомы вывиха:Пострадавший ощущает сильную боль в области
- 4. Оказание ПМП при вывихе:Нельзя пытаться вправлять вывих,
- 5. Если вывих сопровождается раной, на рану предварительно
- 6. Кровотечения.
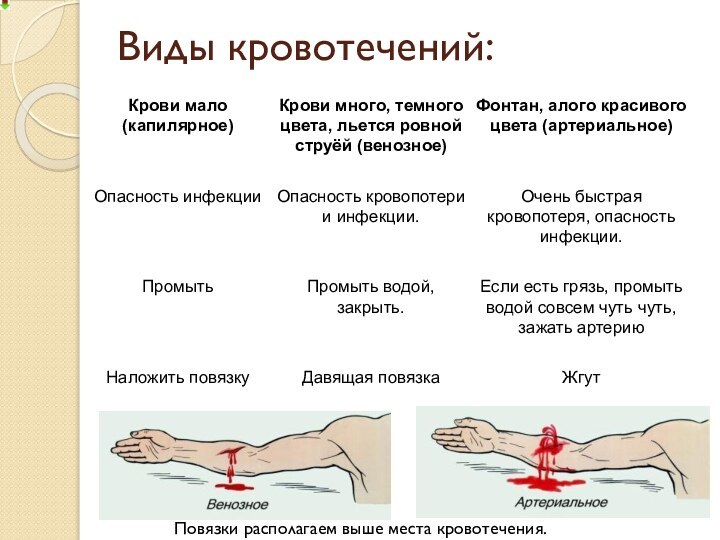
- 7. Виды кровотечений:Повязки располагаем выше места кровотечения.
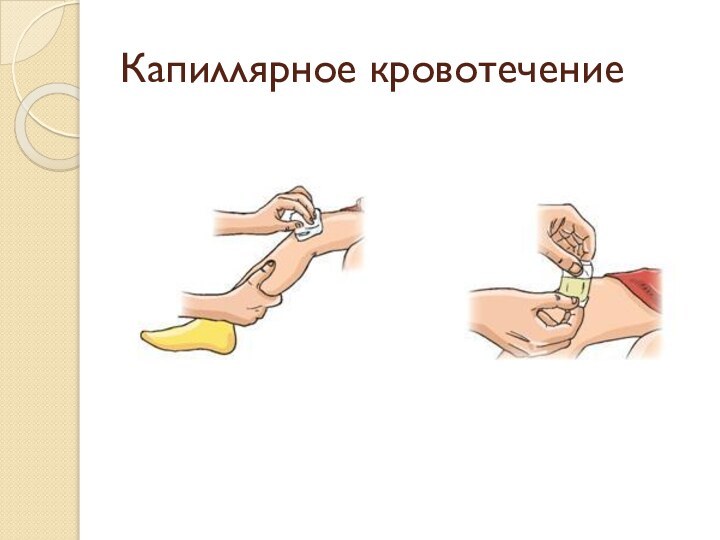
- 8. Капиллярное кровотечение
- 9. Венозное кровотечениеОбрабатываем рану водой негазированной и пережимаем вену. Наносим давящую повязку выше места ранения.
- 10. Артериальное кровотечениеОчень большая кровопотеря. Пережимаем артерию выше
- 11. Носовое кровотечениеНи в коем случае не запрокидываем
- 12. Неотложная помощь при переломе конечности.
- 13. Перело́м ко́сти — полное или частичное нарушение целостности кости при нагрузке, превышающей прочность травмируемого участка скелета.
- 14. Относительные признаки перелома Боль — усиливается в
- 15. Абсолютные признаки перелома Неестественное положение конечности. Патологическая
- 16. Виды переломов:Открытый - при открытом переломе кость
- 17. Первая доврачебная помощьОценить тяжесть состояния пострадавшего и
- 18. Правила иммобилизацииПри осуществлении транспортной (временной) иммобилизации конечностей
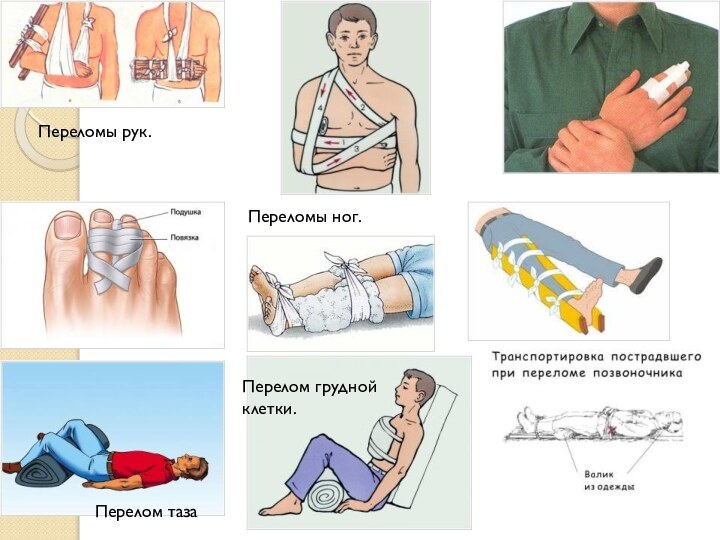
- 19. Переломы рук.Переломы ног.Перелом тазаПерелом грудной клетки.
- 20. ТЕПЛОВОЙ И СОЛНЕЧНЫЙ УДАРЫ.
- 21. Горизонтальное положение, на голову холодную, влажную салфеткуОбильное
- 22. Ушиб
- 23. Что такое ушиб?Ушиб - это травмирование мягких
- 24. Первая помощь при ушибе При ушибе
- 25. Зачем прикладывать холод при травме?При приложении холода
- 26. ОБМОРОКИ
- 27. Уложить больного с приподнятым головным концом, повернуть
- 28. Реанимация.
- 29. Реанимация – это та манипуляция, к которой
- 30. ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ ПРИ ОБНАРУЖЕНИИ ПОСТРАДАВШЕГО БЕЗ ПРИЗНАКОВ
- 31. 2. Если пострадавший не реагирует на оклик
- 32. 6. Если дыхание не определяется, зажмите пострадавшему
- 33. 8. Если пульс отсутствует, а врача все
- 34. 30 к 2!!! 30 компрессий 2 вдоха!!!
- 35. Скачать презентацию
- 36. Похожие презентации
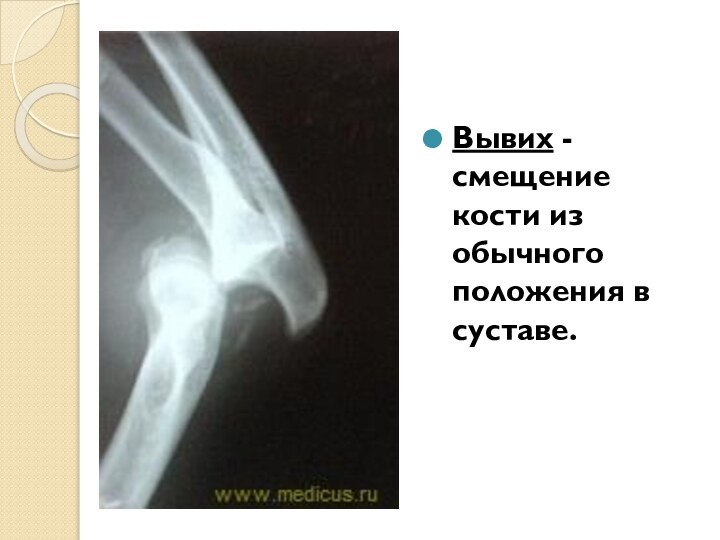
Вывих - смещение кости из обычного положения в суставе.


























Слайд 3
Симптомы вывиха:
Пострадавший ощущает сильную боль в области сустава,
с трудом может двигать конечностью или она полностью
неподвижна. Сустав имеет необычный вид,
в области сустава имеется припухлость (по сравнению со здоровой стороной).
5) пружинящая фиксация конечности при попытке придать ей физиологическое положение;
6) нарушение функции сустава.
Слайд 4
Оказание ПМП при вывихе:
Нельзя пытаться вправлять вывих, т.
к. это часто вызывает дополнительную травму.
Не позволяйте пострадавшему
двигать поврежденной конечностью. Чтобы предотвратить отек и уменьшить боль, приложите к поврежденному месту холод (пузырь со льдом или холодной водой).
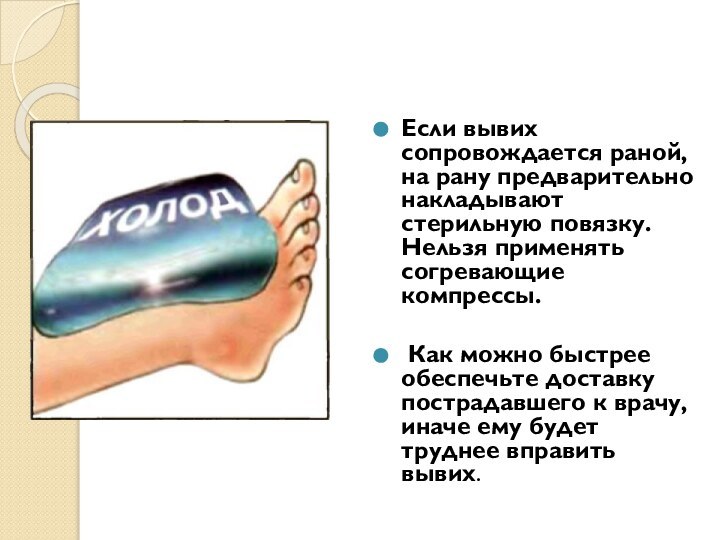
Слайд 5 Если вывих сопровождается раной, на рану предварительно накладывают
стерильную повязку. Нельзя применять согревающие компрессы.
Как можно быстрее
обеспечьте доставку пострадавшего к врачу, иначе ему будет труднее вправить вывих.
Слайд 9
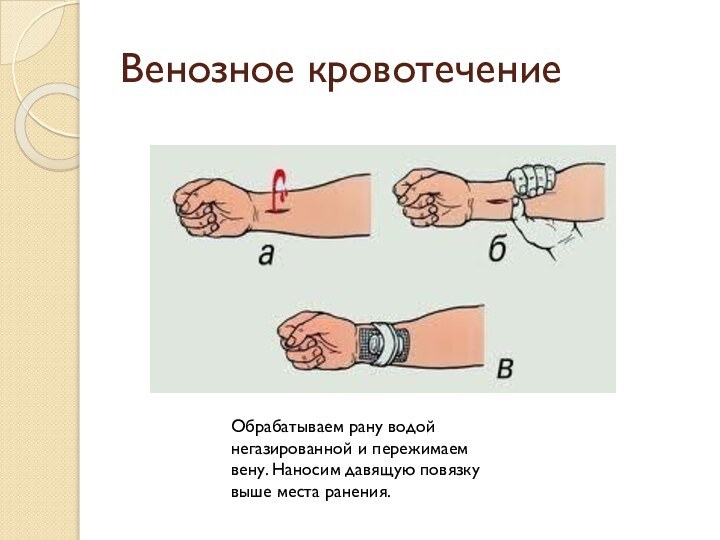
Венозное кровотечение
Обрабатываем рану водой негазированной и пережимаем вену.
Наносим давящую повязку выше места ранения.
Слайд 10
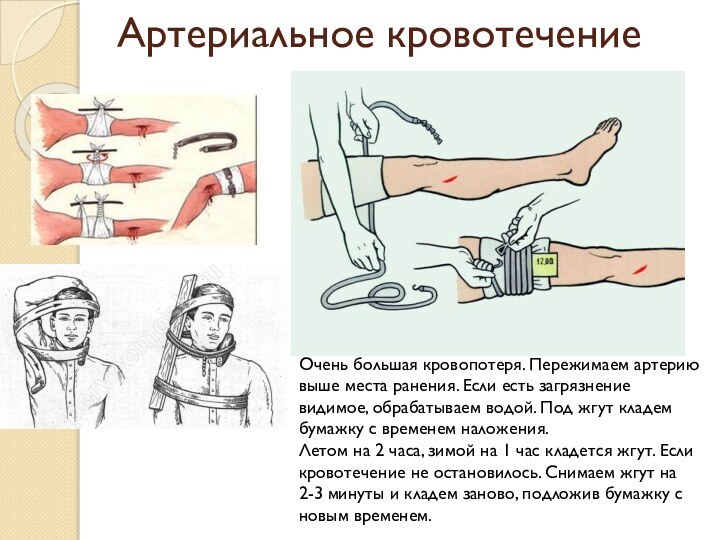
Артериальное кровотечение
Очень большая кровопотеря. Пережимаем артерию выше места
ранения. Если есть загрязнение видимое, обрабатываем водой. Под жгут
кладем бумажку с временем наложения.Летом на 2 часа, зимой на 1 час кладется жгут. Если кровотечение не остановилось. Снимаем жгут на 2-3 минуты и кладем заново, подложив бумажку с новым временем.
Слайд 11
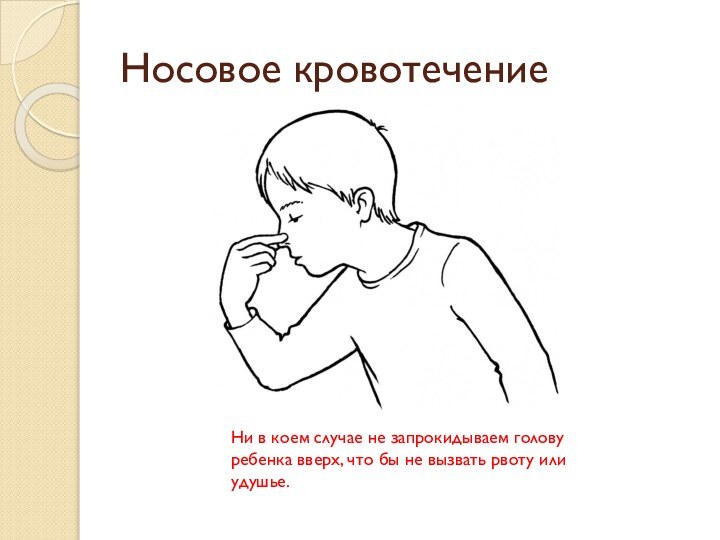
Носовое кровотечение
Ни в коем случае не запрокидываем голову
ребенка вверх, что бы не вызвать рвоту или удушье.
Слайд 13 Перело́м ко́сти — полное или частичное нарушение целостности кости
при нагрузке, превышающей прочность травмируемого участка скелета.
Слайд 14
Относительные признаки перелома
Боль — усиливается в месте перелома
при имитации осевой нагрузки. Например, при постукивании по пятке
резко усилится боль при переломе голени.Отёк — возникает в области повреждения, как правило, не сразу. Несёт относительно мало диагностической информации.
Гематома — появляется в области перелома (чаще не сразу). Пульсирующая гематома свидетельствует о продолжающемся интенсивном кровотечении.
Нарушение функции повреждённой конечности — подразумевается невозможность нагрузки на повреждённую часть тела и значительное ограничение подвижности.
Слайд 15
Абсолютные признаки перелома
Неестественное положение конечности.
Патологическая подвижность
(при не полных переломах определяется не всегда) — конечность подвижна
в том месте, где нет сустава.Крепитация (своеобразный хруст) — ощущается под рукой в месте перелома, иногда слышна ухом. Хорошо слышна при надавливании фонендоскопом на место повреждения.
Костные отломки — при открытом переломе они могут быть видны в ране.
Слайд 16
Виды переломов:
Открытый - при открытом переломе кость нарушает
целостность кожных покровов. Мы видим кость. При таком переломе
мы первым делом останавливаем кровотечение. Никакие манипуляции с травмой мы больше не делаем. Ждём врача!Закрытый - нет нарушения целостности кожных покровов. Фиксируем конечность или что у нас там сломалось.
Слайд 17
Первая доврачебная помощь
Оценить тяжесть состояния пострадавшего и локализацию
повреждений.
При наличии кровотечения — остановить его.
Определить, возможно ли
перемещение пострадавшего, до прибытия квалифицированного медицинского персонала. Не рекомендуется переносить или передвигать больного при травмах позвоночника и множественных переломах. При изолированной травме иммобилизовать повреждённого участка, накладывает шину. Шиной может служить любой предмет, который предотвратит движения в повреждённой конечности (захватывая суставы выше и ниже места перелома).
При отсутствии противопоказаний к перемещению пострадавшего транспортируют в медицинское учреждение.
Если доступ медицинского персонала затруднён или невозможен и имеются противопоказания к перемещению пострадавшего, обеспечивает по возможности полную иммобилизацию повреждённых участков, после чего используются носилки с твёрдым основанием, к которым надёжно фиксируется пострадавший.
Слайд 18
Правила иммобилизации
При осуществлении транспортной (временной) иммобилизации конечностей человек,
осуществляющий её, должен соблюдать следующие правила:
Фиксировать конечность в том
положении, в котором она находится после травмы, но не пытаться вправить кость на место. Если сломан локоть, плечевой сустав. Если есть возможность зафиксировать руку под углом, как указано на картинке. Фиксируем под углом.Фиксировать минимум 2 сустава (выше и ниже перелома). При травме бедра и плеча фиксировать 3 сустава.
При наложении шины и наличии ран сначала обработать раны и остановить кровотечение.
Слайд 21
Горизонтальное положение, на голову холодную, влажную салфетку
Обильное питьё
Физическое
охлаждение холодной водой до снижения температуры тела до 38,5
градусов и ниже.
Слайд 23
Что такое ушиб?
Ушиб - это травмирование мягких тканей
тела (кожи, жировой прослойки, кровеносных сосудов) без серьезных повреждений
кожи во время падения или удара тупым предметом. Основные симптомы ушиба – боль в поврежденном месте, образование гематомы или отека (в результате разрыва или повышения проницаемости сосудов).
Слайд 24
Первая помощь при ушибе
При ушибе нужно приложить к
больному месту холод. Это позволит уменьшить отек или гематому
за счет сужения сосудов. Для этой же цели делается давящая повязка. Холод следует прикладывать периодически в течении нескольких часов. А через день, когда поврежденные сосуды заживут, можно начинать обрабатывать ушиб согревающей мазью для улучшения кровообращения и обмена веществ.
Слайд 25
Зачем прикладывать холод при травме?
При приложении холода кровеносные
сосуды в пораженном участке сужаются, снижается их проницаемость и
количество жидкости/крови, которое попадет в ткани - уменьшается. Таким образом, и отек или гематома будут меньше. Заживление пройдет быстрее и менее болезненно. Кроме того, холод тормозит воспаление в месте приложения.Слайд 27 Уложить больного с приподнятым головным концом, повернуть голову
набок, выдвинуть нижнюю челюсть для предупреждения западения языка, аспирации.
Обеспечить поступление свежего воздуха.Тугую одежду расстегивают
Обеспечение проходимости дыхательных путей
Раздражающее воздействие (холодная вода)
Если нет пульса или дыхания. Проводим реанимацию.
Слайд 29 Реанимация – это та манипуляция, к которой неподготовленный
человек может прибегнуть лишь при особой необходимости.
Как я
вам уже говорила: «Если есть вероятность, что врач прибудет в течение первых двух минут, то обезопасьте себя и не лезьте в это дело. А если всё совсем грустно и печально, то прибегаем к СЛР или сердечно-легочной реанимации».
Слайд 30
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ ПРИ ОБНАРУЖЕНИИ ПОСТРАДАВШЕГО БЕЗ ПРИЗНАКОВ ЖИЗНИ
1.
Убедитесь, что пострадавший без сознания: похлопайте его по плечу,
окликните его.Запомните!
Обычно потеря сознания наступает через 15 с после остановки кровообращения.
Слайд 31 2. Если пострадавший не реагирует на оклик и
похлопывание и при этом лежит лицом вниз, переверните его
на спину.3. Один вожатый зовет врача. Другой остается с ребенком. В такие моменты, если дети находятся в воде, выводим.
4. Восстановите проходимость дыхательных путей, так как у пострадавшего, находящегося в таком состоянии, язык западает назад, перекрывая дыхательные пути.
Чтобы освободить дыхательные пути, одной рукой надавите на лоб вниз, отклоняя голову назад, другой рукой поднимите подбородок вверх.
Если пострадавшим оказался ребенок, не поднимайте подбородок слишком высоко.
Если вы подозреваете, что у пострадавшего перелом позвоночника, только приподнимите подбородок, не отклоняя назад голову.
5. Проверьте, есть ли дыхание и пульс у пострадавшего (вижу-слышу-чувствую)
посмотрите, поднимается ли грудная клетка;
послушайте, есть ли дыхание;
Почувствуй дыхание и пульс рукой на сонной артерии.
Слайд 32 6. Если дыхание не определяется, зажмите пострадавшему ноздри
и через платок, которым прикрыт рот пострадавшего, вдохните в
него воздух, наблюдая, чтобы грудь поднималась и опускалась.Если ребенок до 1 года, следует охватить ртом одновременно рот и нос ребенка.
Вдувание воздуха (искусственная вентиляция легких-ИВЛ) заменяет пострадавшему дыхание, оно эффективно, поскольку вдыхаемый спасателем воздух содержит около 16-18% кислорода (в атмосферном воздухе 21%). В легкие пострадавшего можно вдувать двойную физиологическую норму – до 1200мл воздуха (при спокойном дыхании человек вдыхает 600-700 л воздуха).
Воздух в дыхательные пути пострадавшего иногда не проходит вследствие неплотного контакта рта спасателя со ртом пострадавшего или попадания воздуха в желудок при неправильном разгибании человека.
При попадании воздуха в желудок измените положение головы пострадавшего.
При попадании воздуха в желудок, вы заметите, что приподнимается не грудная клетка, а живот пострадавшего.
Если у него началась рвота, необходимо повернуть голову на бок, очистить ротовую полость, и затем продолжить ИВЛ.
7. Проверьте в течение 5-10 с наличие пульса на сонной артерии у взрослых пострадавших и детей старшего возраста.
Если пульс есть, а самостоятельного дыхания нет, попросите кого-нибудь вызвать скорую помощь, а сами продолжайте ИВЛ.
Слайд 33 8. Если пульс отсутствует, а врача все ещё
нет, то придется прибегнуть к непрямому массажу сердца. При
непрямом массаже сердце сдавливается между грудиной и позвоночником и кровь при этом выталкивается из его полостей в крупные сосуды большого и малого кругов кровообращения и тем самым искусственно поддерживаются кровообращение и функции жизненно важных органов. Положение рук, сила нажатия на грудину, частота нажатия различны для пострадавших разного возраста.9. Проверьте наличие пульса на сонной артерии у пострадавшего через 1 мин после начала СЛР (если вы осуществляете СЛР в одиночку).
Сердечно-легочная реанимация (СЛР) требует большой физической силы, не говоря уже об эмоциональной нагрузке, которую обязательно испытывает спасатель. Непрофессиональные спасатели (не медики), как правило, проводят СЛР в одиночку, но при наличии второго непрофессионального спасателя следует проводить СЛР поочередно, отдыхать через каждые 5-7 мин.
Следует помнить, что отсутствие пульса на сонной артерии при явных признаках эффективности проводимого массажа сердца является показанием к его продолжению. Смена спасателя через каждые 5-7 мин должна производиться быстро, без прекращения ритмичного массажа сердца.
При проведении непрямого массажа сердца у лиц пожилого возраста, эластичность грудной клетки которых снижена, при нажатии на грудину с большой силой может произойти перелом ребер. Но даже если это осложнение случится, массаж сердца следует продолжать.
Внимание!
Без дыхания (т.е. без поступления кислорода) мозг может жить 4-6 мин. При проведении искусственной вентиляции легких (ИВЛ) в выделяемом воздухе содержится 16% - 18% кислорода, которого достаточно для поддержания жизни мозга.