Слайд 2
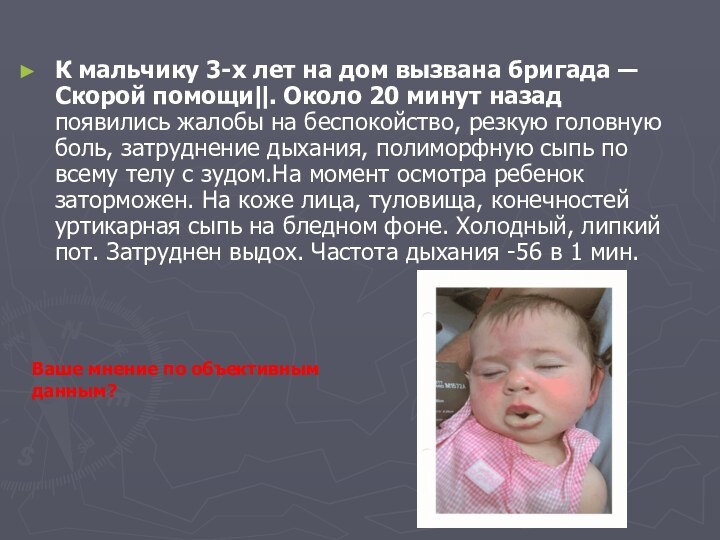
К мальчику 3-х лет на дом вызвана бригада
―Скорой помощи‖. Около 20 минут назад появились жалобы на
беспокойство, резкую головную боль, затруднение дыхания, полиморфную сыпь по всему телу с зудом.На момент осмотра ребенок заторможен. На коже лица, туловища, конечностей уртикарная сыпь на бледном фоне. Холодный, липкий пот. Затруднен выдох. Частота дыхания -56 в 1 мин.
Ваше мнение по объективным данным?
Слайд 3
Какая дополнительная информация Вам необходима для уточнения диагноза?
Слайд 4
Анамнез заболевания:
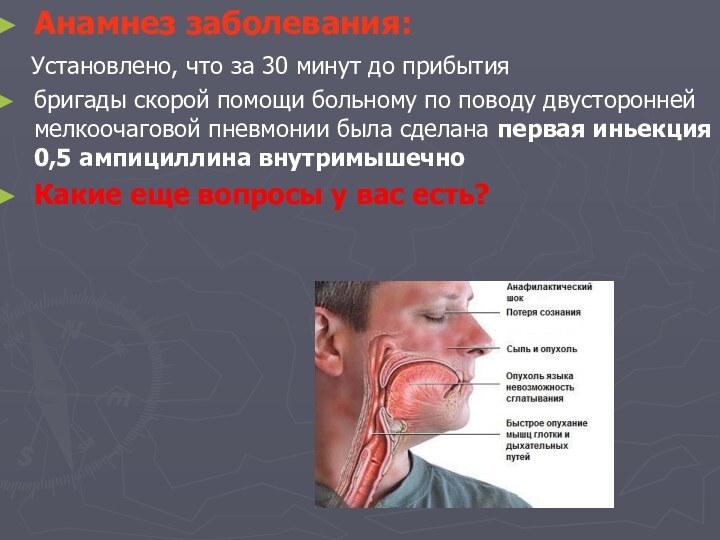
Установлено, что за 30
минут до прибытия
бригады скорой помощи больному по поводу
двусторонней мелкоочаговой пневмонии была сделана первая иньекция 0,5 ампициллина внутримышечно
Какие еще вопросы у вас есть?
Слайд 5
Аллергоанамнез
состоит на учете по поводу атопического дерматита с
1 года, когда была переведена с грудного вскармливания на
обычное.
Отмечались аллергические реакция на шоколад, яйца, цитрусовые, 2-х В возрасте лет при лечении ампициллином по поводу
острого гнойного отита была реакция в виде кратковременной аллергической сыпи.
Семейный анамнез, поллиноз у отца.
Слайд 6
При объективном обследовании:
Тоны сердца приглушены, мягкий систолический шум
над верхушкой. В легких на фоне умеренного тимпанита жесткое
дыхание, прослушиваются жужжащие сухие хрипы.
Обнаружено вздутие живота. Уже при поверхностной пальпации на лице появилась страдальческая гримаса, особенно на участках толстой кишки. Перкуторный тон при перкуссии живота был тимпанический. Зона печеночной тупости сохранена. Симптом Щеткина-Блюмберга отрицательный.
Слайд 7
Ваш предварительный диагноз?
Если это шок, то чем обусловлен
абдоминальный синдром?
Не перитонит ли это?
Ваши варианты рассуждения
Слайд 8
Опредилите тяжесть анафилактического шока, у больного в зависимости
от времени продромального периода, скорости развития клинических проявлений.
Слайд 9
Был введен адреналин, кордиамин, готовится капельница с норадреналином
и преднизолоном.
В результате проводимой противоаллергической терапии пациент начал
выходить из шока: удалось ликвидировать коллапс, пальпируется пульс, определяется артериальное давление.
Что является ведущим в развитии шока?
Слайд 10
После перенесенного анафилактического шока больной вполне активен. Бледности
нет. Лицо слегка одутловатое, розовое, на шее красноватые пятна,
не возвышающиеся над кожей. Язык еще отечен, с отпечатками зубов. На боковых поверхностях туловища крупные зудящие высыпания в виде крапивницы. Периферические лимфоузлы с горошину.
Пульс ритмичный, хорошего наполнения и напряжения, АД-100/70 мм.рт.ст., тоны сердца довольно ясные. Дыхание глубокое, ровное. Перкуторно нет тимпанического оттенка звука. Подтверждением чего является этот симптом? При аускультации – везикулярное дыхание.
Живот еще слегка вздут, участки поперечной толстой кишки чувствительны, урчание в области слепой кишки.
Слайд 11
Диагноз анафилактического шока основан на клинико-анамнестических данных
Нужны ли
дополнительные доказательства диагностики?
Слайд 12
ОАК при поступлении реанимационное отделение– Hb - 130
г/л, ,лейкоцитов-8,1х10 6/л, б-1%, Э-8%, нейт-в-64%, лф-24%, м-6%, СОЭ-16
мм/час.
В моче – единичные эритроциты, белок-0,033. Гистаминемия- гистамин в крови 140 мкг/л.
Реакция лейкоцитолиза (РЛЛ) на ампициллин– 25% (резко-положительный), цитрусовых 18%
Каков механизм повышенного выделения гистамина?
Какие клинические проявления обусловлены гистамином?
Доказательством чего является положительные реакции в РЛЛ на пищевые продукты в качестве антигена?
Слайд 13
Алгоритм лечения анафилактического шока
І. Немедикаментозное лечение
1. Прекратить введение
лекарственного препарата. Место введения обколоть 0,1% р-ром адреналина (0,3-0,4
мл адреналина +4-5 мл физ р-ра).
2. Оценить тяжесть состояния больного (уровень сознания, окраску кожных покровов, характер дыхания, пульса) в течении 5 секунд
3. Уложить больного в положение Тренделенбурга (с приподнятым ножным концом, повернуть голову набок, выдвинуть нижнюю челюсть для предупреждения асфиксии, западения языка и предотвращения аспирации рвотными массами)
4. Обеспечить венозный доступ, при его отсутствии препараты вводить подкожно.
5. Обеспечить проходимость дыхательных путей. При отеке гортани – интубировать трахею.