- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Болезнь Лайма
Содержание
- 2. Болезнь Лайма (иксодовые клещевые боррелиозы, Лайм-боррелиоз)инфекционное трансмиссивное
- 3. ИСТОРИЧЕСКИЙ ОЧЕРКВпервые сообщение о системном клещевом боррелиозе
- 4. КЛАССИФИКАЦИЯА. По периоду заболевания:
- 5. ЭТИОЛОГИЯБоррелии (B.burgdorferi, В.garinii В.afielii)B.burgdorferi - единственный из
- 6. ЭПИДЕМИОЛОГИЯРезервуар и источник инфекции - многие виды
- 7. ПАТОГЕНЕЗСо слюной клеща возбудитель системного клещевого боррелиоза
- 9. КЛИНИЧЕСКАЯ КАРТИНАИнкубационный период от инфицирования до проявления
- 10. I стадия (длительность стадии от 3 до
- 11. распространяющееся кольцевидное покраснение — мигрирующая кольцевидная эритема
- 12. II стадия (спустя 1-3 месяца после появления
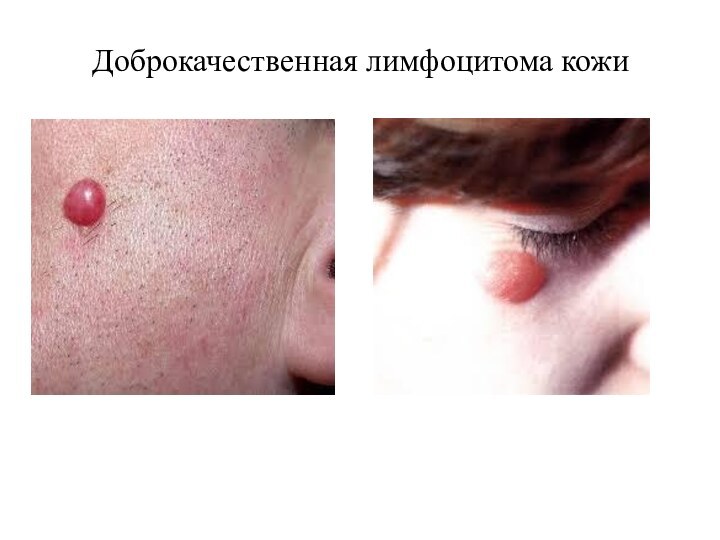
- 13. Доброкачественная лимфоцитома кожи
- 14. III стадия (через 6 месяцев — 2
- 15. ХРОНИЧЕСКИЕ СИМПТОМЫ Эта стадия характеризуется чередованием ремиссий
- 16. ДИАГНОСТИКАДанные эпиданамнезаУчет времени годаКлиническая картинаОбщий осмотр (слабость,
- 17. ДИАГНОСТИКА6. Выделение боррелий из пораженных тканей и
- 18. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАВ 1 стадии болезни дифференцировать от:клещевого
- 19. ЛЕЧЕНИЕГЛАВНЫЙ ПРИНЦИП – КОМПЛЕКСНОЕ ИСПОЛЬЗОВАНИЕ ЭТИОТРОПНЫХ И
- 20. ЛЕЧЕНИЕ2. Патогенетическая терапия: дезинтоксикационные растворы (при лихорадке
- 21. ПРОГНОЗВо многом зависит от своевременности и адекватности
- 22. ПРОФИЛАКТИКАСпецифическая профилактика болезни Лайма в настоящее время
- 23. Скачать презентацию
- 24. Похожие презентации
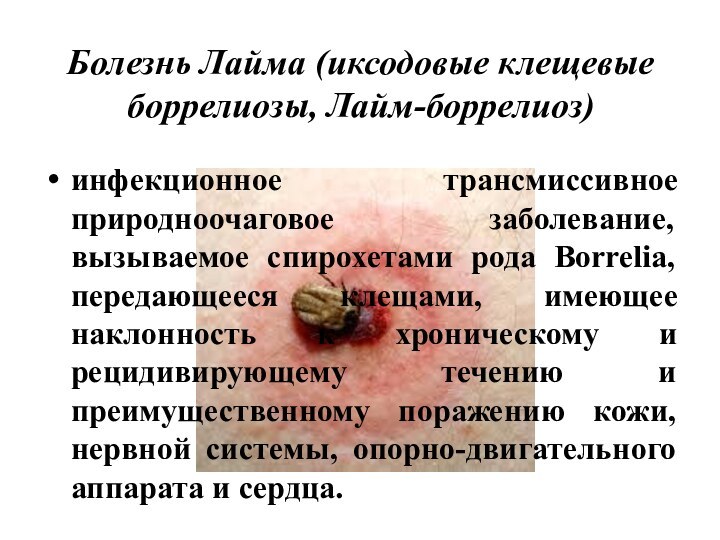
Болезнь Лайма (иксодовые клещевые боррелиозы, Лайм-боррелиоз)инфекционное трансмиссивное природноочаговое заболевание, вызываемое спирохетами рода Borrelia, передающееся клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.















Слайд 2
Болезнь Лайма (иксодовые клещевые боррелиозы, Лайм-боррелиоз)
инфекционное трансмиссивное природноочаговое
Слайд 3
ИСТОРИЧЕСКИЙ ОЧЕРК
Впервые сообщение о системном клещевом боррелиозе появились
в 1975 году в США, где 1 ноября в
штате Коннектикут, в небольшом городке Лайм, были зарегистрированы случаи этой болезни. В департаменте здравоохранения обратились две женщины, дети которых страдали «ювенильным ревматоидным артритом». Было отмечено, что и несколько взрослых страдают также этим заболеванием. Исследования, проведённые в отделении ревматологии Центра по контролю за болезнями показали, что болезнь возникает после укуса клещей, артрит часто сочетался с мигрирующей кольцевидной эритемой. Основной переносчик возбудителя болезни иксодовый клещ (Ixodes damini) был установлен в 1977 году.
Слайд 4
КЛАССИФИКАЦИЯ
А. По периоду заболевания:
- ранний (I, II ст.)
- поздний (III ст.)
Б. По форме:
А) манифестная:
- с мигрирующей эритемой
- безэритемная
Б) Латентная (субклиническая)
В. По течению:
- острое
- подострое
- хроническое
Г. По признаку инфицированности:
- серонегативная
- сероположительная
Слайд 5
ЭТИОЛОГИЯ
Боррелии (B.burgdorferi, В.garinii В.afielii)
B.burgdorferi - единственный из 20
видов боррелии патогенен для человека и широко распространен в
умеренном климатическом поясеГрамотрицательная бактерия
По форме напоминает штопорообразно извитую спираль, состоящую из осевой нити, вокруг которой расположена цитоплазма
Они имеют группы поверхностных антигенов Osp A, Osp В и Osp С, которые и определяют различие отдельных штаммов
ее длина от 11 до 25 мкм и ширина 0,180,25 мкм
Слайд 6
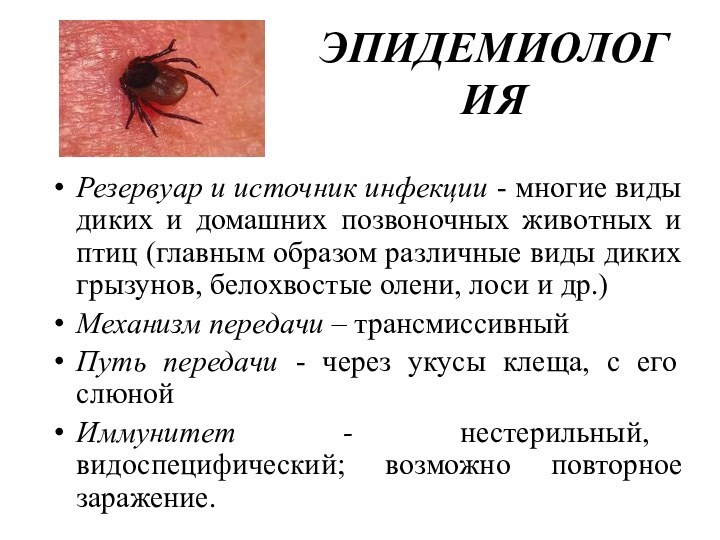
ЭПИДЕМИОЛОГИЯ
Резервуар и источник инфекции - многие виды диких
и домашних позвоночных животных и птиц (главным образом различные
виды диких грызунов, белохвостые олени, лоси и др.)Механизм передачи – трансмиссивный
Путь передачи - через укусы клеща, с его слюной
Иммунитет - нестерильный, видоспецифический; возможно повторное заражение.
Слайд 7
ПАТОГЕНЕЗ
Со слюной клеща возбудитель системного клещевого боррелиоза проникает
в организм человека. На коже, в месте присасывания клеща,
развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфатические образования.
Слайд 9
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период от инфицирования до проявления симптомов
обычно 1—2 недели, но он может быть и намного
короче (несколько дней), или длиннее (от месяцев до лет)По стадиям болезнь Лайма делится на 2 стадии: - Ранний период (I и II ст.)
- Поздний период (III ст.)
Слайд 10 I стадия (длительность стадии от 3 до 30
дней)
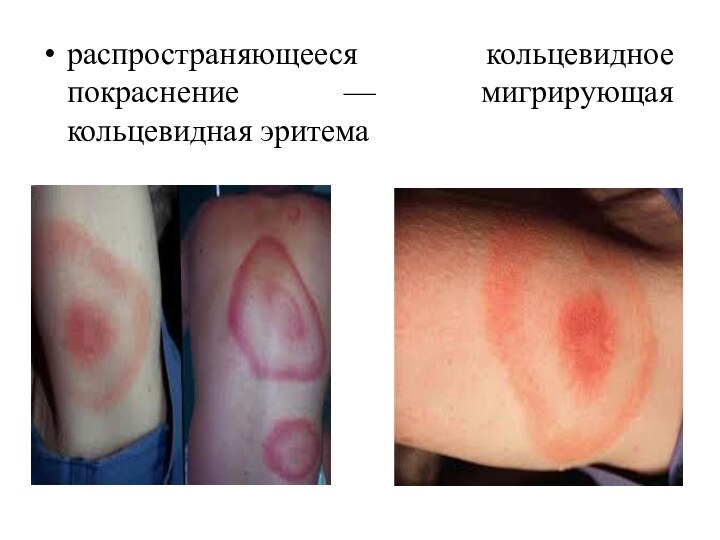
характеризуется острым или подострым началом. Первые проявления болезни неспецифичны
(озноб, повышение температуры тела, головная боль, ломота в мышцах, выраженная слабость и утомляемость). Характерна скованность мышц шеи. У части больных появляются тошнота и рвота, в отдельных случаях могут быть катаральные явления: першения в горле, сухой кашель, насморк. На месте присасывания клещей появляется распространяющееся кольцевидное покраснение — мигрирующая кольцевидная эритема, встречающаяся у 60-80 % больных. Вначале на месте укуса в течение 1-7 дней возникает макула или папула, а затем в течение нескольких дней или недель участок покраснения расширяется (мигрирует) во все стороны. Края его интенсивно красные и слегка приподнимаются над непораженной кожей в виде кольца, а в центре эритема чуть бледнее. Эритема обычно овальная или круглая, диаметром 10-20 см, иногда до 60 см.
Регионарная лимфаденопатия.
Слайд 12
II стадия (спустя 1-3 месяца после появления эритемы)
Характеризуется
диссеминацией возбудителя с током крови и лимфы по организму.
Развивается
неврологическая и кардиальная симптоматика.Неврологические симптомы в виде менингита, менингоэнцефалита с лимфоцитарным плеоцитозом цереброспинальной жидкости, парезом черепных нервов и периферической радикулопатии.
Поражение ССС в виде — нарушение проводимости по типу атриовентрикулярной блокады, включая полную поперечную блокаду, которая является хотя и редким, но типичным проявлением системного клещевого боррелиоза.
Доброкачественная лимфоцитома кожи
Слайд 14 III стадия (через 6 месяцев — 2 года
после острого периода)
Поражение суставов (хронический лайм-артрит)
Поражение кожи (атрофический акродерматит)
Хронические
неврологический симптомы В III стадии выделяют 3 варианта поражения суставов:
Артралгии;
Доброкачественный рецидивирующий артрит;
Хронический прогрессирующий артрит.
Слайд 15
ХРОНИЧЕСКИЕ СИМПТОМЫ
Эта стадия характеризуется чередованием ремиссий и
рецидивов, но в некоторых случаях болезнь имеет непрерывно рецидивирующий
характер. Наиболее встречающийся синдром — артрит, который рецидивировал в течение нескольких лет и приобрёл посредством деструкции костей и хрящей хроническое течение
Слайд 16
ДИАГНОСТИКА
Данные эпиданамнеза
Учет времени года
Клиническая картина
Общий осмотр (слабость, кольцевидное
покраснение — мигрирующая кольцевидная эритема )
ОАК (лецкоцитоз, повышение
СОЭ)
Слайд 17
ДИАГНОСТИКА
6. Выделение боррелий из пораженных тканей и биологических
жидкостей с послдеующим микроскопическим исследованием.
7. Серологическое исследование (РНИФ, ИФА):
Антитела к боррелиям класса IgM появляются в крови через 2 – 4 недели после инфицирования и обнаруживаются в течение полугода. Соответственно, анализы, проведенные сразу после укуса клеща неинформативны. Антитела класса IgG появляются через 4 – 6 недель после развития эритемы и определяются в крови в течение нескольких лет даже после полного излечения инфекции на первой стадии. Определение концентрации антител IgG один раз неинформативно. Для выявления динамики заболевания необходимо определить концентрации антител класса IgG к боррелиям дважды с интервалом в 4 – 6 недель. Если титр антител снижается, значит, идет выздоровление.
Слайд 18
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
В 1 стадии болезни дифференцировать от:
клещевого энцефалита
рожи
Эризипелоида
Во 2й стадии болезни от:
Клещевого энцефалита
Ревмакардита
Кардиопатий
В 3й стадии болезни
от: ревматизма
ревматоидного артрита
реактивного артрита
болезни Рейтера
Слайд 19
ЛЕЧЕНИЕ
ГЛАВНЫЙ ПРИНЦИП – КОМПЛЕКСНОЕ ИСПОЛЬЗОВАНИЕ ЭТИОТРОПНЫХ И ПАТОГЕНЕТИЧЕСКИХ
ЛЕКАРСТВЕННЫХ СРЕДСТВ!!!
Препараты выбора на ранних стадиях:
ТЕТРАЦИКЛИН (1,0-1,5 г/сутки
в течение 10-14 дней ) ДОКСИЦИКЛИН при кожной форме (20 мг per os в течение 10-30 дней)
АМПИЦИЛЛИН при миалгиях и поражениях НС (в суточной дозе 1,5-2,0 г в течение 10-30 дней)
ЦЕФТРИАКСОН при ранних и поздних неврологических расстройствах, высокой степени АВ-блокады, артритах (внутривенно по 2 г 1 раз в сутки в течение 2 недель.)
ЭРИТРОМИЦИН (30 мл/кг в сутки в течение 10-30 дней) при непереносимости вышеуказанных препаратов
Слайд 20
ЛЕЧЕНИЕ
2. Патогенетическая терапия:
дезинтоксикационные растворы (при лихорадке и
интоксикации) –
дегидратирующие средства (при менингите)
физиотерапия (при невритах, артралгиях,
артритах) – НПВС (при Лайм-артрите)
Витамины группы А, В, С
Слайд 21
ПРОГНОЗ
Во многом зависит от своевременности и адекватности этиотропной
терапии, проводимой в острый период болезни. После перенесенного заболевания
рекомендуется диспансерное наблюдение больных в течение года (с проведением клинико-лабораторного обследования через 2-3 недели, 3 месяца, 6 месяцев, 1 год).Если сохраняются кожные, неврологические или ревматические проявления, больного направляют к соответствующим специалистам с указанием этиологии болезни. Вопросы дальнейшей трудоспособности решаются с участием инфекциониста поликлиники.
Слайд 22
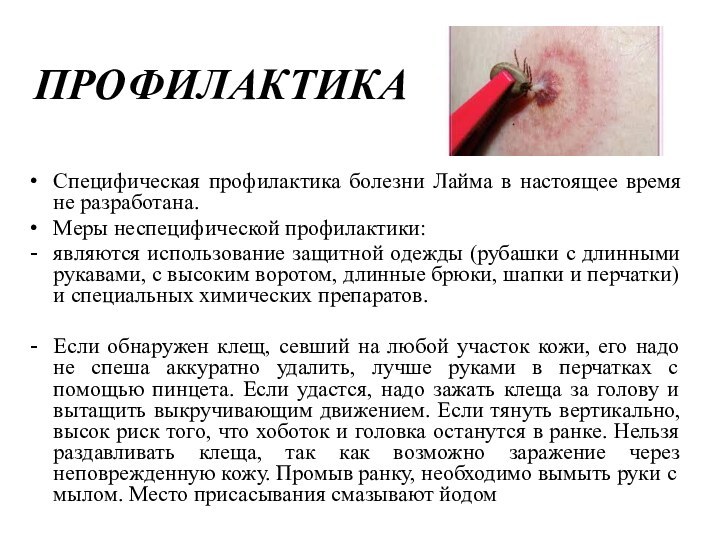
ПРОФИЛАКТИКА
Специфическая профилактика болезни Лайма в настоящее время не
разработана.
Меры неспецифической профилактики:
являются использование защитной одежды (рубашки с длинными
рукавами, с высоким воротом, длинные брюки, шапки и перчатки) и специальных химических препаратов. Если обнаружен клещ, севший на любой участок кожи, его надо не спеша аккуратно удалить, лучше руками в перчатках с помощью пинцета. Если удастся, надо зажать клеща за голову и вытащить выкручивающим движением. Если тянуть вертикально, высок риск того, что хоботок и головка останутся в ранке. Нельзя раздавливать клеща, так как возможно заражение через неповрежденную кожу. Промыв ранку, необходимо вымыть руки с мылом. Место присасывания смазывают йодом