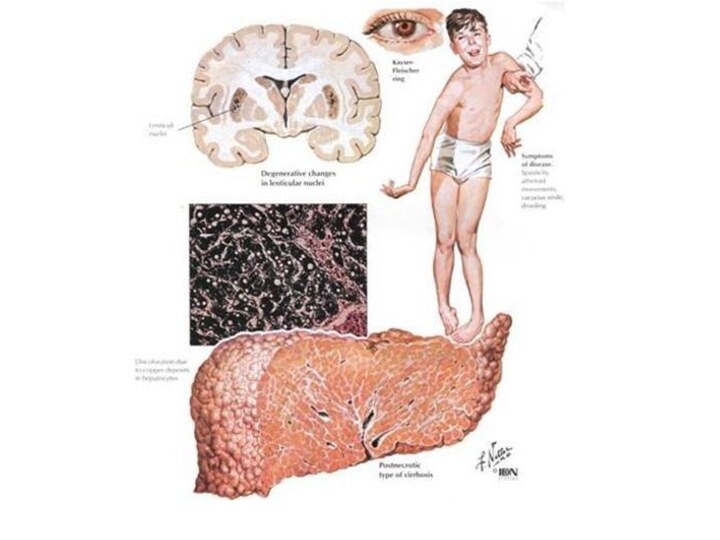
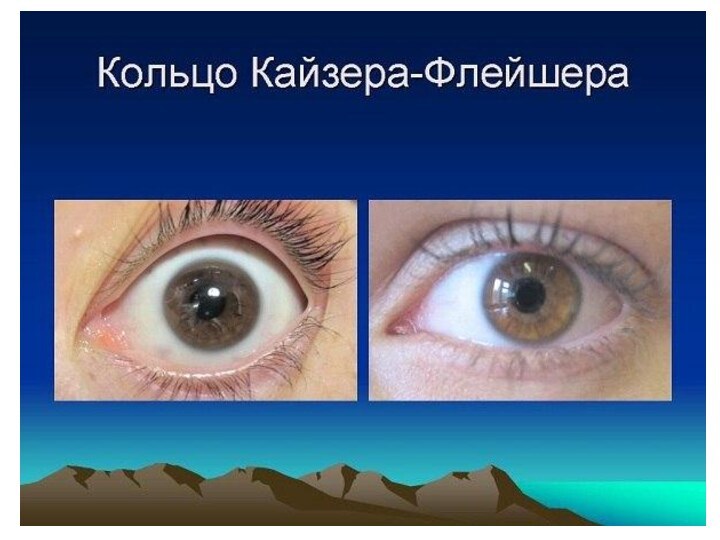
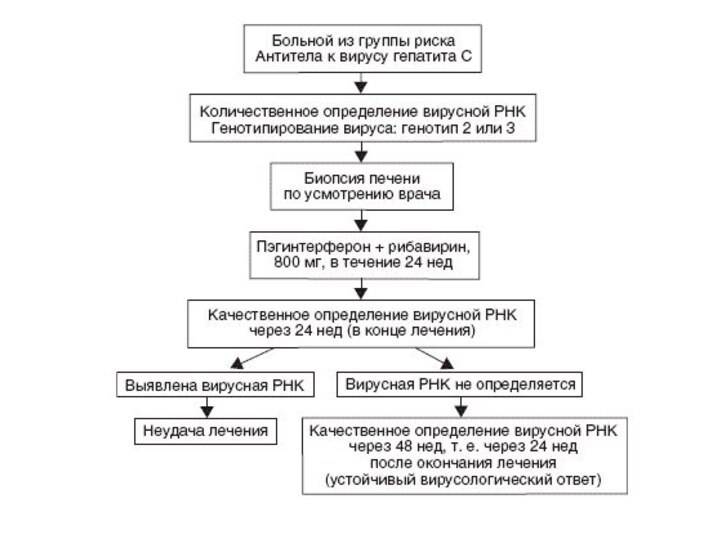
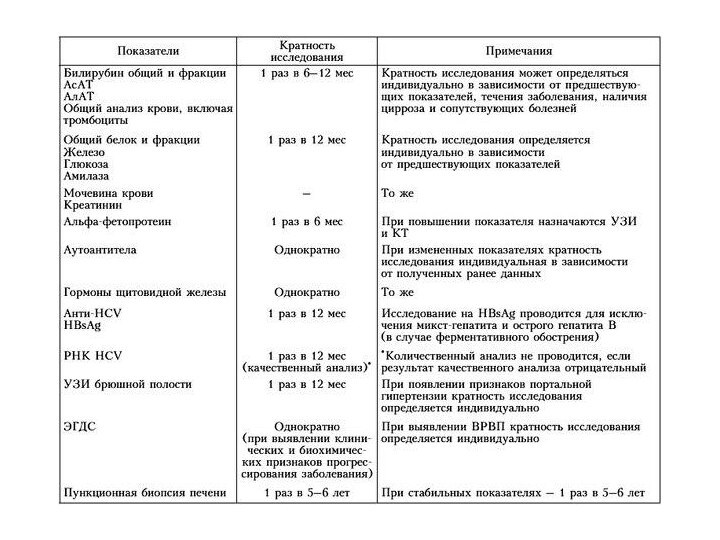
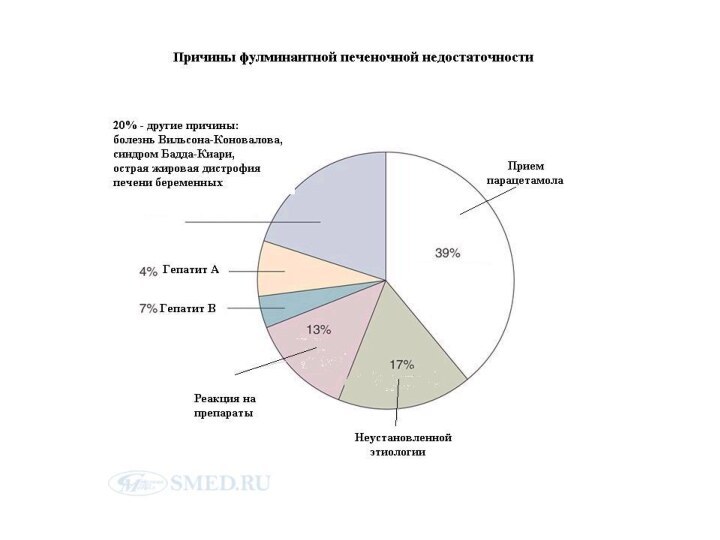
Слайд 3
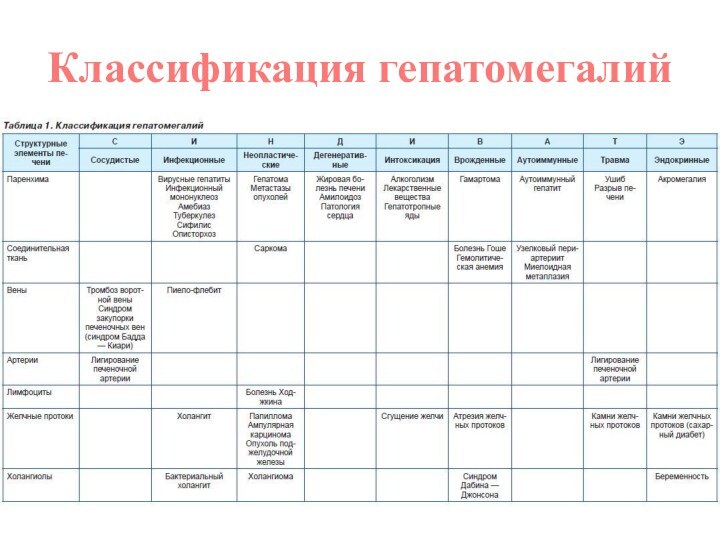
Классификация гепатомегалий
Слайд 4
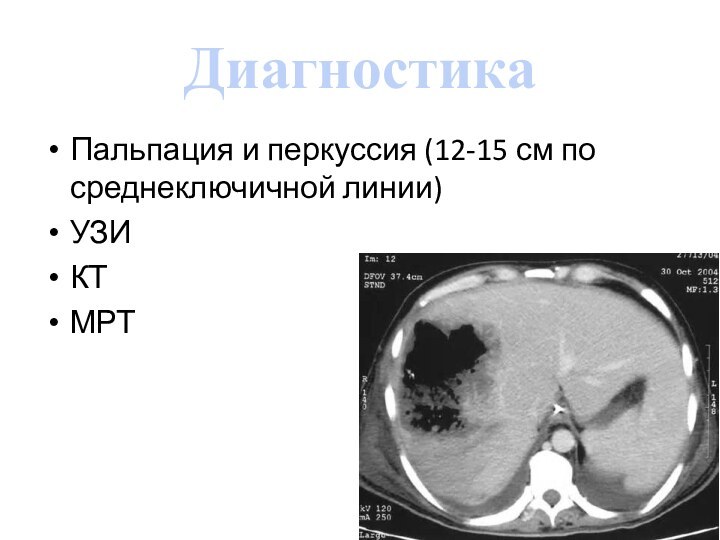
Диагностика
Пальпация и перкуссия (12-15 см по среднеключичной линии)
УЗИ
КТ
МРТ
Слайд 5
Лечение
Диета:
прием спиртосодержащих напитков (полный отказ);
чрезмерное употребление еды,
особенно на фоне уже имеющегося ожирения;
прием лекарственных препаратов, оказывающих
побочные действия на печень;
! Лечение основного заболевания
Слайд 6
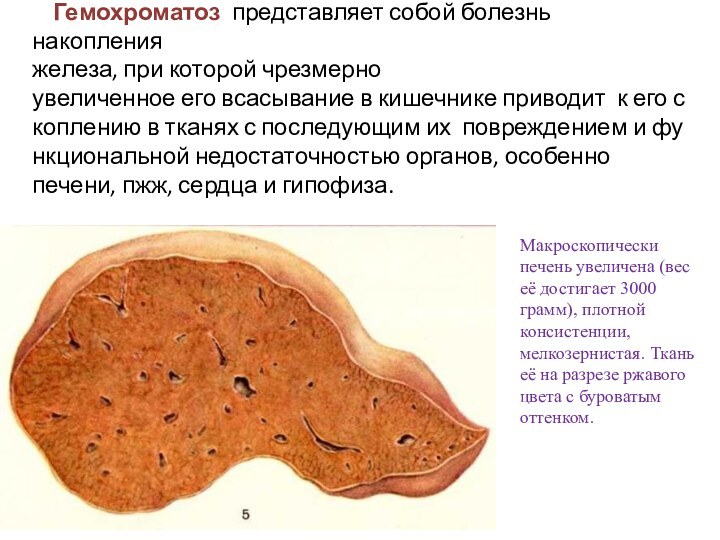
Гемохроматоз представляет собой болезнь накопления
железа, при которой чрезмерно увеличенное его всасывание в кишечнике приводит к его скоплению в тканях с последующим их повреждением и функциональной недостаточностью органов, особенно
печени, пжж, сердца и гипофиза.
Макроскопически печень увеличена (вес её
достигает 3000 грамм), плотной консистенции, мелкозернистая. Ткань её на разрезе ржавого цвета с буроватым оттенком.
Слайд 7
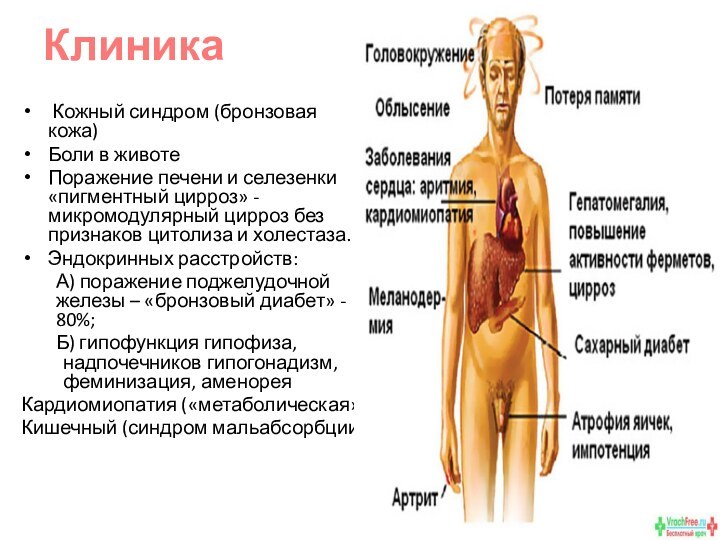
Клиника
Кожный синдром (бронзовая кожа)
Боли в животе
Поражение
печени и селезенки «пигментный цирроз» - микромодулярный цирроз без
признаков цитолиза и холестаза.
Эндокринных расстройств:
А) поражение поджелудочной железы – «бронзовый диабет» - 80%;
Б) гипофункция гипофиза, надпочечников гипогонадизм, феминизация, аменорея
Кардиомиопатия («метаболическая»)
Кишечный (синдром мальабсорбции)
Слайд 8
Классификация
Первичный (идиопатический) гемохроматоз – наследственное заболевание, связанное с мутацией
(нарушением структуры, повреждением) гена, отвечающего за обмен железа в
организме.
Неонатальный гемохроматоз (избыточное содержание железа в организме у новорожденных) – быстропрогрессирующее редкое заболевание новорожденных. Причины его неизвестны.
Также выделяют следующие стадии гемохроматоза:
1 стадия - гемохроматоз без перегрузки железом (обмен железа в организме нарушен, но содержание железа в организме еще не превышает границы нормы);
2 стадия - перегрузка железом без клинических проявлений (избыток железа в организме);
3 стадия - наблюдают клинические проявления (общие симптомы: гиперпигментация, нарушения функций печени, почек, сердца, поджелудочной железы).
Слайд 9
Диагностические критерии
Большие признаки:
1.Отягощенный семейный анамнез;
2.
Пигментный цирроз
3. Сахарный диабет.
Малые: кожный синдром, гипогонадизм
или др. эндокрин. дисфункции, кардиомиопатия.
Лабораторная диагностика: высокое содержание Fe в сыворотке крови более 28 ммоль/л, биопсия печени.
Слайд 10
Лечение
диета с ограничением продуктов, содержащих железо (рыба, мясо,
яйца и других).
препараты, связывающие железо и способствующие его выведению
(дефероксамин, Б-десфераль);
отказ от алкоголя;
эффективный метод лечения кровопускание (флеботомия или венесекция). Кровопускания способствуют удалению железа из организма и приводят к улучшению общего состояния, уменьшению пигментации и размеров печени.
Слайд 11
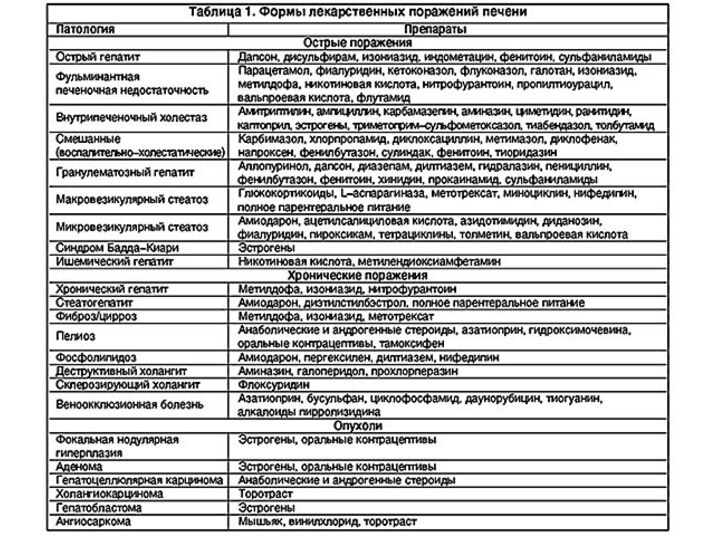
Отравление гепатотоксичными веществами
1) лекарственное поражение печени
2) бледная поганка
3)
Четыреххлористый углерод
Слайд 12
Лекарственные поражения печени -изменение морфологической формы печени, обусловленное
негативным эффектом медикаментов.
В настоящее время существуют несколько тысяч препаратов,
способных вызывать лекарственные поражения печени.
Слайд 13
Сопутствующие факторы
возраст;
пол;
трофологический статус;
беременность;
доза и длительность приема лекарственных средств;
лекарственные
взаимодействия;
индукция ферментов;
полиморфизм ферментов;
наличие исходной патологии печени;
наличие системного заболевания;
функция почек.
Слайд 14
Некроз гепатоцитов III зоны ацинуса чаще вызывают парацетамол, салицилаты,

толуол, четыреххлористый углерод и др. (развитие некроза гепатоцитов).
Некроз гепатоцитов
I (перипортальной) зоны чаще вызывают препараты железа, фосфорорганические соединения.
Митохондриальные лекарственные цитопении обычно ассоциированы с приемом антибиотиков тетрациклинового ряда (некрозом гепатоцитов, в основном в III зоне, жировой мелкокапельной дистрофией)
Повреждение мелких печеночных вен III зоны ацинуса с развитием субэндотелиального отека и коллагенизации характеризует веноокклюзионную болезнь. Клинически данное состояние проявляется умеренной желтухой, увеличением и болезненностью печени, асцитом.
Стеатогепатит может возникнуть после приема амиодарона, синтетических эстрогенов, делагила, плаквенила и др.
Острый гепатит чаще возникает через 5-8 дней после начала приема лекарственного препарата (приема противотуберкулезных препаратов (изониазид), аминогликозидных антибиотиков )
Хронический лекарственный гепатит во многом напоминает аутоиммунный (прием изониазида, клофибрата, осметилдофы, нитрофурановых производных, сульфаниламидов, парацетамола, хлорпромазина, миноциклина. )
Слайд 16
Диагностика
Анамнез
Лабораторные исследования(повышение АлАТ, АсАТ, щелочной фосфатазы, у-глутамилтрансферазы, билирубина)
Лечение
В
лечении важным является отмена "причинного" препарата, что способствует обратному
развитию патологических изменений.
Метаболическая и коферментная терапия.
Применяют препараты, обладающие антиоксидантной активностью (витамин Е в комплексе с витамином С), гепатопротекторы, детоксикационную терапию.
Слайд 17
Бледная поганка
Бледная поганка содержит целый набор различных токсикантов,
из которых наибольшее клиническое значение имеют аманитины.
Токсическое действие аманитотоксинов
происходит за счет ингибирования РНК-полимеразы типа II, фермента, участвующего в синтезе предшественника информационной РНК, ответственной за синтез внутриклеточного белка. Блокирование синтеза внутри-клеточного белка приводит к утрате клеткой специфической функции. В наибольшей степени это проявляется среди клеток, ответственных за ферментативные реакции в организме, в частности реакции синтеза и метаболизма. Поэтому в первую очередь и в наибольшей степени страдают гепатоциты и энтероциты, что и лежит в основе всех клинических проявлений интоксикации.
Слайд 18
Клиника
I — латентный период (6-9 часов)
II — период
острого гастроэнтерита (2-6 суток)
III — период мнимого благополучия (1
день)
IV — период острой печеночной, печеночно-почечной недо-статочности;
V — период выздоровления.
Слайд 19
Лечение
Лечение, направленное на выведение из организма грибного токсина
и на профилактику полиорганной недостаточности
Для выведения грибного токсина (период
экзогенной интоксикации) в клинической токсикологии применяют комплекс консервативных и активных методов детоксикации организма.
Консервативные методы
1. Промывание желудка.
2. Кишечный лаваж.
3. Гастроинтестинальная сорбция.
4. Форсированный диурез.
Плазмаферез
Трансплантация печени
Слайд 20
Четыреххлористый углерод
В клинической картине ингаляционных отравлений четыреххлористым углеродом
можно выделить несколько периодов: начальный, относительного благополучия или скрытый
период, период выраженных симптомов интоксикации
Слайд 21
Начальный период характеризуется наркотическим действием яда (слабость, головокружение, головная

боль, состояние, напоминающее опьянение) до значительных психических сдвигов, сопора
и глубокой комы.
Постепенно возвращается сознание, и наступает период относительного улучшения. Состояние больного близко к удовлетворительному. Беспокоит умеренная слабость, разбитость, головная боль, возможна рвота, послабление стула.
К концу 1 – на 2 сутки состояние больного вновь ухудшается, и развивается III-й период интоксикации. Усиливаются боли в животе, тошнота, рвота, икота, понос. Повышается температура тела. Возникает геморрагический диатез.
На 2-5-е сутки появляются отчетливые симптомы поражения печени (боли в правом подреберье, обесцвечивание стула, увеличение размеров органа), а затем и почек (жажда, боли в пояснице, одутловатость лица, олигоанурия, повышение артериального давления и др.).
Период восстановления начинается после разрешения острой почечной недостаточности и характеризуется астенией, незначительными желудочно-кишечными расстройствами, положительной динамикой инфекционных осложнений. Длительное время сохраняются функциональная недостаточность печени и почек, гипохромная анемия.
Слайд 22
Диагностика
Анамнез
Биохимические показатели (АЛТ, АСТ, ЛДГ, билирубин)
Лечение
I. Этиологическая терапия
Удаление
токсического вещества из организма – раннее промывание желудка
II. Патогенетическая терапия
Липотропные
средства: липокаин (0,6–0,8 г/сут), витамины группы В (B1 4–8 мл/сут 5% раствора, В6 4–8 мл 5% раствора, В12 600–1000 мкг в мышцу, В15, 1 г внутрь).
В вену глюкоза 10–12% раствора (1–2 г/кг) с инсулином (8–12 ЕД).
Унитиол 10 мл 5% раствора 3–4 раза в сутки в мышцу.
Для стерилизации кишечника левомицетин, биомицин до 2 г/сут, пенициллин в мышцу до 3 000 000 ЕД/сут.
III. Симптоматическая терапия
Слайд 23
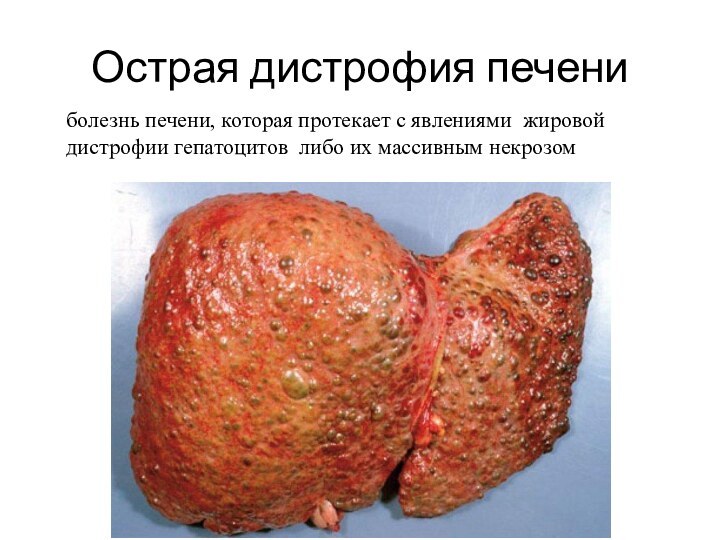
Острая дистрофия печени
болезнь печени, которая протекает с явлениями
жировой дистрофии гепатоцитов либо их массивным некрозом
Слайд 24
Классификация
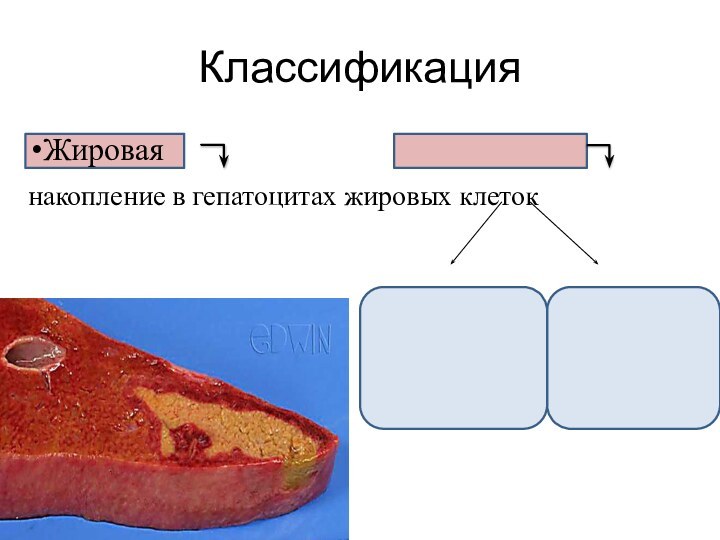
Жировая
накопление в гепатоцитах жировых клеток
Токсическая
некроз ткани печени
Экзогенные
Эндогенные
-лек. препараты
-тиреотоксикоз
-бледная поганка -токсикоз беремен
-четыреххлор. Углер.
и т.д.
Слайд 26
Симптомы острой дистрофии печени :
тошнота;
рвота;
боли
в животе;
желтуха
кровоизлияния в кожных покровах
почечная недостаточность
Нередко завершается коматозным
состоянием или же летальным исходом, особенно у беременных женщин.
Слайд 27
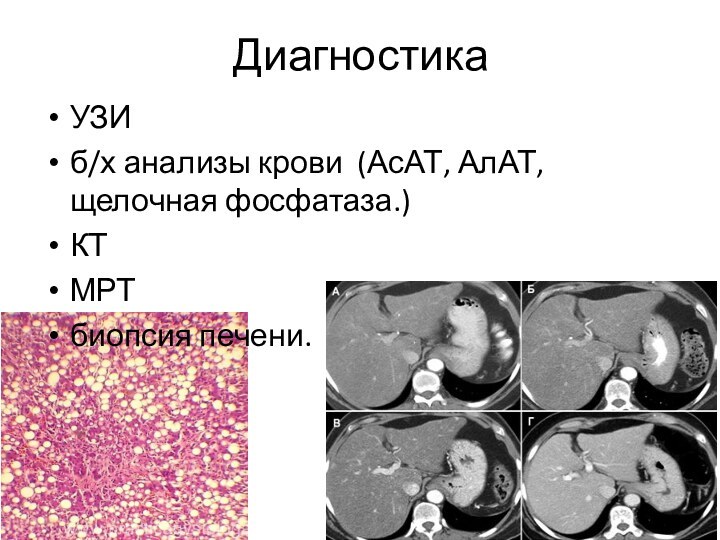
Диагностика
УЗИ
б/х анализы крови (АсАТ, АлАТ, щелочная фосфатаза.)
КТ
МРТ
биопсия
печени.
Слайд 28
Лечение
Снизить массу тела
Увеличить физическую нагрузку
Диета
Медикаментозная терапия: ПАТОГЕНЕТИЧЕСКАЯ
липотропные средства:
холин-хлорид,
витамин В12 с фолиевой кислотой
Резалют ( в дозе
2 капсулы 3 раза
в день в течение трех месяцев.)
Слайд 29
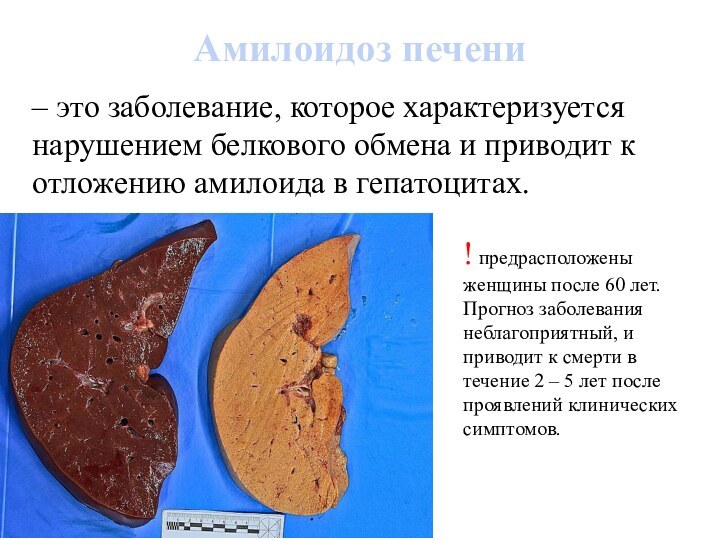
Амилоидоз печени
– это заболевание, которое характеризуется нарушением
белкового обмена и приводит к отложению амилоида в гепатоцитах.
!
предрасположены женщины после 60 лет.
Прогноз заболевания неблагоприятный, и приводит к смерти в течение 2 – 5 лет после проявлений клинических симптомов.
Слайд 30
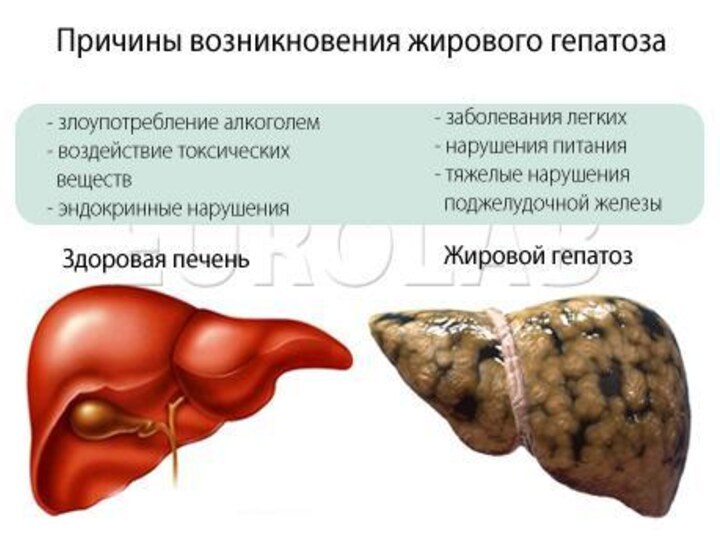
По причинам возникновения :
Первичный амилоидоз (AL-амилоидоз) – нарушение
иммунитета и белкового обмена происходят без видимых причин.
Вторичный
амилоидоз (AA-амилоидоз) возникает вследствие ряда заболеваний, которые воздействуют преимущественно на иммунную систему:
бронхоэктатическая болезнь;
ревматоидный артрит;
остеомиелит;
анкилозирующий спондилоартрит (болезнь Бехтерева);
туберкулез;
лепра;
миеломная болезнь.
Наследственный амилоидоз (AF-амилоидоз) или среднеземноморская перемежающая лихорадка – данный тип амилоидоза возникает у этнических групп, которые живут на побережье средиземного моря (арабы, греки, армяне, евреи) и наследуется по аутосомно-рецессивному типу.
AH-амилоидоз (hemodialisis-related) – встречается только у лиц, которые системно проходят процедуру гемодиализа
Слайд 31
Классификация
В зависимости от расположения амилоида в печени выделяют:
интролобулярный
амилоидоз;
перипортальный амилоидоз;
периваскулярный амилоидоз;
смешанный амилоидоз.
Слайд 32
Симптомы амилоидоза
головная боль; головокружение;
быстрая утомляемость; общая слабость;
снижение памяти,
внимания;
боли в области сердца; тахикардия, снижение артериального давления;
отеки нижних
конечностей;
анасарка
рвота кишечным содержимым с примесью крови;
боли в области правого и левого подреберья тянущего характера;
увеличение печени и селезенки;
асцит
кровотечение из варикозно расширенных геморроидальных вен;
боли в поясничной области;
нарушение мочеиспускания;
желтуха
сыпь на коже по типу крапивницы;
телеангиоэктазии (сосудистые звездочки на коже);
печеночная энцефалопатия
печеночная кома.
Слайд 33
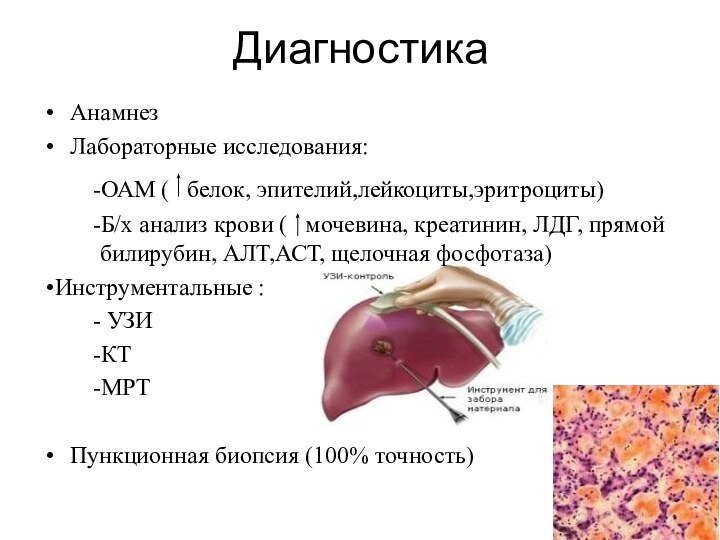
Диагностика
Анамнез
Лабораторные исследования:
-ОАМ ( белок, эпителий,лейкоциты,эритроциты)
-Б/х анализ крови (
мочевина, креатинин, ЛДГ, прямой билирубин, АЛТ,АСТ, щелочная фосфотаза)
Инструментальные :
-
УЗИ
-КТ
-МРТ
Пункционная биопсия (100% точность)
Слайд 34
Лечение
Диета (дробное питание малыми порциями)
Медикаментознае лечение:
Гидролизаты печени: сирепар,
прогепат. (1 – 2 месяца.)
Препараты аминохинолинового ряда: делагил, резохин,
плактенил (6 месяцев – 2 – 3 лет.)
Колхицин по 0,6 мг 2 раза в сутки.
Глюкокортикостероиды: преднизолон, метипред,
Лечение основных заболеваний, которые приводят к амилоидозу печени.
Симптоматическое лечение:
Детоксикационные препараты: раствор рингера по 200,0 – 400,0 мл внутривенно капельно.
Энтеросорбенты: энтеросгель, полисорб
Лактулоза по 35 – 45 мг ежедневно утром натощак.
Гепатопротекторы: урсохол, эсенциале, гепабене по 1 капсуле 3 раза в день.