- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Что такое ВИЧ?
Содержание
- 2. Что такое ВИЧ?ВИЧ — вирус иммунодефицита человека, вызывающий
- 3. Возбудитель ВИЧ - инфекцииВИЧ заражает прежде всего клетки иммунной системы, а также некоторые другие виды клеток.
- 4. Возбудитель ВИЧ - инфекцииВИЧ относится к группе
- 5. Типы вирусов ВИЧДля вируса иммунодефицита человека характерна
- 6. Теории происхождения ВИЧПо поводу происхождения вирусов иммунодефицита
- 7. Теории возникновения ВИЧВирус создан искусственно в конце
- 8. Пути передачи ВИЧ - инфекцииПоловой путь –
- 9. СПИД И ЕГО ПРОФИЛАКТИКА
- 10. СПИД И ЕГО ПРОФИЛАКТИКА
- 11. Вирус ВИЧ обнаруживается в следующих жидкостях организма: СпермаКровьЛимфаПредсеменная жидкостьГрудное молокоВлагалищный секрет
- 12. Исследователи обнаружили ВИЧ во всех биологических жидкостях
- 13. Стадии развития заболевания1. Инкубационный период (период сероконверсии —
- 14. Стадии развития заболевания3. Латентный период — 5-10 лет,
- 15. Что такое «период окна»? Период окна –
- 16. ДиагностикаВыявление ВИЧ-инфицированных происходит в 2 этапа: ИФА
- 17. Второй этап — иммуноблоттинг (синоним: вестернблоттинг, от
- 18. ДиагностикаВсе серологические (от лат. serum — сыворотка)
- 19. СПИД И ЕГО ПРОФИЛАКТИКАПрофилактика СПИДа – единственный
- 20. Лечение ВИЧ-инфекцииНесмотря на то, что вакцины от ВИЧ-инфекции до
- 21. Лечение ВИЧ-инфекцииОдна из главных групп лекарств от ВИЧ -
- 22. Лечение ВИЧ-инфекцииЛечение СПИДа, при котором применяется только
- 23. Лечение ВИЧ-инфекцииПротивовирусные препараты, к сожалению, имеют и существенные недостатки.
- 24. В последние годы среди ВИЧ-инфицированных значительно возросло
- 25. Согласно приказа МЗ России от 28.12.93 «Об
- 26. В последние годы среди ВИЧ-инфицированных значительно возросло
- 27. Социально –демографический портрет ВИЧ – инфицированной беременной женщины
- 28. Социальный статус:
- 29. Сроки установления диагноза «ВИЧ – инфекция»
- 30. Сопутствующая патология у ВИЧ – инфицированных беременных
- 31. Беременность и ее исходы у ВИЧ – инфицированных женщин с 2002 по 2010 г
- 32. Беременность и роды у ВИЧ-инфицированныхТечение ВИЧ-инфекции может
- 33. Трансплацентарный перенос свободных вирионов в результате различных
- 34. Заражение ВИЧ-инфекцией плода или новорожденного приводит к
- 35. Различают раннее и позднее заражение ВИЧ. Примерно
- 36. Совсем недавно выявление в крови беременной антител
- 37. Специфическая профилактика, к сожалению, пока не разработана.
- 38. Таким образом, при профилактике вертикальной передачи ВИЧ-инфекции
- 39. Скачать презентацию
- 40. Похожие презентации



































Слайд 3
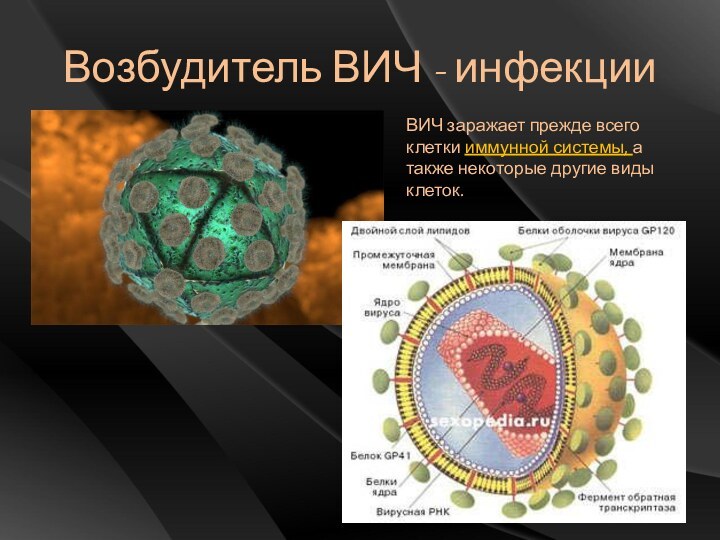
Возбудитель ВИЧ - инфекции
ВИЧ заражает прежде всего клетки
иммунной системы, а также некоторые другие виды клеток.
Слайд 4
Возбудитель ВИЧ - инфекции
ВИЧ относится к группе ретровирусов,
имеющих в структуре вирионов обратную транскриптазу—фермент, синтезирующий ДНК на
матрице РНК вируса .ВИЧ — малоустойчивый микроорганизм. Он легко инактивируется под воздействием 0,3% раствора перекиси водорода, 0,5% раствора формальдегида, 0,5% раствора лизола, 3 % раствора хлорамина, эфира, ацетона, 70% спирта, 0,2% раствора гипохлорида натрия и др. Подавление инфекционности и обратнотранскриптазной активности ВИЧ происходит также под действием сперминцида (контрацептивного препарата, способного инактивировать и вирус герпеса). Высокие температуры (выше 57°С) полностью инактивируют ВИЧ в материале. Вместе с тем вирус сохраняет инфекционность в высушенном состоянии 4—6 дней при 22°С и относительно малочувствителен к ионизирующему излучению и ультрафиолетовому облучению и замораживанию при минус 70ОС
Слайд 5
Типы вирусов ВИЧ
Для вируса иммунодефицита человека характерна высокая
частота генетических изменений, возникающих в процессе самовоспроизведения.
На сегодняшний
день известны ВИЧ-1, ВИЧ-2, ВИЧ-3, ВИЧ-4.ВИЧ-1 — первый представитель группы, открытый в 1983 году. Является наиболее распространенной формой.
ВИЧ-2 — вид вируса иммунодефицита человека, идентифицированный в 1986 году. По сравнению с ВИЧ-1, ВИЧ-2 изучен в значительно меньшей степени. ВИЧ-2 отличается от ВИЧ-1 в структуре генома. Известно, что ВИЧ-2 менее патогенен и передается с меньшей вероятностью, чем ВИЧ-1. Отмечено, что люди, инфицированные ВИЧ-2, обладают слабым иммунитетом к ВИЧ-1.
ВИЧ-3 — редкая разновидность, об открытии которой было сообщено в 1988. Обнаруженный вирус не реагировал с антителами других известных групп, а также обладал значительными отличиями в структуре генома. Более распространенное наименование для этой разновидности — ВИЧ-1 подтип O.
ВИЧ-4 — редкая разновидность вируса, обнаруженная в 1986 году.
Слайд 6
Теории происхождения ВИЧ
По поводу происхождения вирусов иммунодефицита человека
в литературе представлено много данных, порою противоречивых и не
всегда полных. Споры продолжаются. По мере накопления материала возникли гипотезы происхождения ВИЧ
Слайд 7
Теории возникновения ВИЧ
Вирус создан искусственно в конце 70-х
годов текущего столетия посредством методов генной инженерии на основе
новых знаний о влиянии различного рода излучений,иммунодепрессантов и мононуклеарных антител на различные звенья иммунной системы. В естественных условиях вирус иммунодефицита человека может иметь антропогенное происхождение, а именно:ВИЧ – типичный экзогенный ретровирус, существовавший у людей с древних времен и эволюционировавший вместе с человеком при его расселении на Земле;
в глухих уголках Центральной Африки ВИЧ циркулировал и вызывал эндемические заболевания и СПИД длительное время, затем через о. Гаити попал в США и в последующем довольно быстро распространялся на все континенты;
ВИЧ - не африканского происхождения, а возник и до нынешней пандемии, существовал в странах умеренного климата (Северная Америка, Европа), в силу слабой патогенности вызывая отдельные заболевания, практически не диагностируемые как СПИД
Слайд 8
Пути передачи ВИЧ - инфекции
Половой путь – любые
виды незащищенного секса
При переливании инфицированной крови от донора к
реципиентуВо время родов от матери к ребенку, во время беременности через плаценту
При кормлении грудью (если мать ВИЧ-положительна)
У наркоманов – при использовании одного шприца для введения наркотика
Слайд 11
Вирус ВИЧ обнаруживается в следующих жидкостях организма:
Сперма
Кровь
Лимфа
Предсеменная
жидкость
Грудное молоко
Влагалищный секрет
Слайд 12 Исследователи обнаружили ВИЧ во всех биологических жидкостях инфицированных
пациентов. В то же время было установлено, что концентрация
вируса в отдельных жидкостях различно.
Слайд 13
Стадии развития заболевания
1. Инкубационный период (период сероконверсии — до
появления детектируемых антител к ВИЧ) — от 3-х недель до
3 месяцев (по другим данным — от 2 недель до 1 года).2. Продромальный период — стадия первичного инфицирования, до 1 месяца. Клинические проявления: субфебрильная температура, крапивница, стоматит, воспаление лимфатических узлов — они становятся увеличенными, мягкими и болезненными (проходит под маской инфекционного мононуклеоза). Максимальная концентрация вируса, антител появляется только в самом конце продромального периода.
Слайд 14
Стадии развития заболевания
3. Латентный период — 5-10 лет, единственное
проявление — стойкое увеличение лимфатических узлов (плотные, безболезненные) — лимфоаденопатия.
4. ПреСПИД —
продолжительность 1-2 года — начало угнетения клеточного иммунитета. Часто рецидивирующий герпес — долго не заживающие изъязвления слизистой рта, половых органов, стоматит. Лейкоплакия языка (разрастание сосочкового слоя — «волокнистый язык»). Кандидоз — слизистой рта, половых органов.5. Терминальная стадия — СПИД — 1-2 года.
Слайд 15
Что такое «период окна»?
Период окна – это
время от момента проникновения вируса в организм до появления
антител к ВИЧ. Этот период длится от 3 недель до 3 месяцев. В это время анализы не регистрируют заболевание, но человек уже может заражать других, не подозревая об этом
Слайд 16
Диагностика
Выявление ВИЧ-инфицированных происходит в 2 этапа: ИФА +
иммуноблоттинг (отбор + подтверждение).
Первый этап — ИФА (иммуноферментный
анализ): служит для отбора предположительно инфицированных лиц. Подробности метода описывать тут не стоит, скажу лишь, что антитела к ВИЧ выявляют с помощью других антител к искомым антителам (антитела против других антител). Эти “вспомогательные” антитела метят ферментом.Метод ИФА является скрининговым (от англ. screen — тщательно отбирать; сортировать), то есть призван выявлять подозрительных лиц и отсеивать здоровых лиц. Все скрининговые тесты обязаны быть высокочувствительными, чтобы не пропустить больного. Из-за этого их специфичность не очень высокая, то есть ИФА может дать положительный ответ (”вероятно болен”) у НЕинфицированных людей (например, у больных аутоиммунными заболеваниями: ревматизм, системная красная волчанка и др.).
Слайд 17 Второй этап — иммуноблоттинг (синоним: вестернблоттинг, от слова
western — западный, blot — пятно). Иммуноблоттинг является более
сложным методом и служит для подтверждения факта инфицирования. Вирус разрушают на компоненты (антигены), которые состоят из ионизированных аминокислотных остатков, а потому все компоненты имеют отличающийся друг от друга заряд. С помощью электрофореза (электрического тока) антигены распределяются на поверхности полоски. Если в исследуемой сыворотке есть антитела к ВИЧ, то они будут взаимодействовать со всеми группами антигенов, а это можно выявить.Так может выглядеть результат иммуноблоттинга.
Вы видите 10 полосок, вдоль которых распределились антигены ВИЧ.
p — это протеины (белки), gp — гликопротеины (белки с углеводами)
Слайд 18
Диагностика
Все серологические (от лат. serum — сыворотка) методы
обнаружения возбудителя в крови (да и не только в
крови) основаны на реакции антиген-антитело. Только в одном случае используется известный антиген (то есть мы ищем антитела), а во втором — известное антитело (мы ищем антигены).
Слайд 19
СПИД И ЕГО ПРОФИЛАКТИКА
Профилактика СПИДа – единственный путь
борьбы с ним!
Основные направления профилактики:
Ограничение половых партнеров
Использование контрацептивов
Соблюдение
правил личной гигиеныОбеспечение правил обращения со шприцами
Стерилизация мединструментов и систем переливания крови
Использование одноразовых инструментов
Слайд 20
Лечение ВИЧ-инфекции
Несмотря на то, что вакцины от ВИЧ-инфекции до сих
пор не было создано, и полностью ВИЧ-инфекция не излечивается, все же в настоящее время
установка на то, что ВИЧ-инфекция смертельная болезнь, и спасения от нее нет, уже не верна.Цель лечения ВИЧ-инфекции - максимальное продление жизни больного и сохранение её качества. И эта цель все чаще достигается с помощью современных лекарственных препаратов:
и сегодня уже есть лекарства от СПИДа, которые неопределенно долго поддерживают жизнь ВИЧ-инфицированных людей и каждый день в мире появляются все более эффективные препараты.
Слайд 21
Лечение ВИЧ-инфекции
Одна из главных групп лекарств от ВИЧ - противоретровирусные
препараты, которые вмешиваются в жизненный цикл ВИЧ или препятствуют его
размножению. Препараты такого действия применяются в медицине, начиная с 1987 года. С тех пор число таких лекарств расширилось, но действие осталось тем же: лекарственные препараты воздействуют на входящие в состав вируса белки, необходимые вирусу для его размножения. Лекарства против ВИЧ не дают белкам выполнять свою функцию и тем самым тормозят размножение вируса.
Слайд 22
Лечение ВИЧ-инфекции
Лечение СПИДа, при котором применяется только один
препарат, называется монотерапией. Современное лечение требует комбинированной терапии — одновременного
применения двух, трех или более противовирусных препаратов.Монотерапия применяется сейчас только в одном случае - у беременных женщин, чтобы предотвратить передачу ВИЧ новорожденному.
Очень активно использующиеся в настоящее время комбинированные препараты воздействуют на оба белка, входящие в состав вируса иммунодефицита человека. Такое лекарство от СПИДа позволяет буквально возвращать к жизни пациентов с тяжелыми формами СПИДа и подавлять активность вируса до такой степени, что его не может обнаружить даже самый чувствительный анализ.
Слайд 23
Лечение ВИЧ-инфекции
Противовирусные препараты, к сожалению, имеют и существенные недостатки. Среди
них и высокая стоимость лечения, которая делает эти лекарственные средства
недоступными для многих тысяч больных, и возникновение тяжелых побочных эффектов, и, наконец, постепенное развитие так называемой резистентности, то есть привыкания вируса к препарату.Слайд 24 В последние годы среди ВИЧ-инфицированных значительно возросло число
женщин детородного возраста.
В России:
После 2000 г. количество родов,
принятых у ВИЧ-инфицированных увеличилось почти в десять раз: с 668 в 2000 г. до 6365 в 2004 г. (вцелом по стране 0,5%), у девочек – подростков - более чем в двадцать раз. В последние годы число детей, родившихся от ВИЧ-инфицированных матерей, резко увеличивалось: удваивалось в 2001 и 2002 г.г., и к концу 2004 г. достигло почти 20 000.
Показатель перинатальной смертности среди родившихся у ВИЧинфицированных матерей колеблется в пределах 20-25 на 1000 родившихся живыми и мертвыми.
Во время беременности у 31% женщин не проводилась профилактика вертикальной передачи ВИЧ инфекции, во время родов - у 12%.
За последние годы в РФ перинатальное инфицирование ВИЧ уменьшилось с 20% до 10% (в США – в 4 раза: до 1-2%).
Слайд 25 Согласно приказа МЗ России от 28.12.93 «Об утверждении
перечня медицинских показаний для искусственного прерывания беременности» наличие ВИЧ-инфекции
у беременной женщины является основанием для прерывания беременности по медицинским показаниями при сроке беременности свыше 12 недель.В последние годы среди ВИЧ-инфицированных значительно возросло число женщин детородного возраста.
Слайд 26 В последние годы среди ВИЧ-инфицированных значительно возросло число
женщин детородного возраста.
Тестирование на ВИЧ беременных женщин регламентируется приказом
МЗ России от 10.02.2003 г. «О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических отделениях»: предусмотрено 2-х кратное бесплатное исследование (ИФА) на ВИЧ. Среди беременных доля женщин с наркотической зависимостью составила менее 3%.
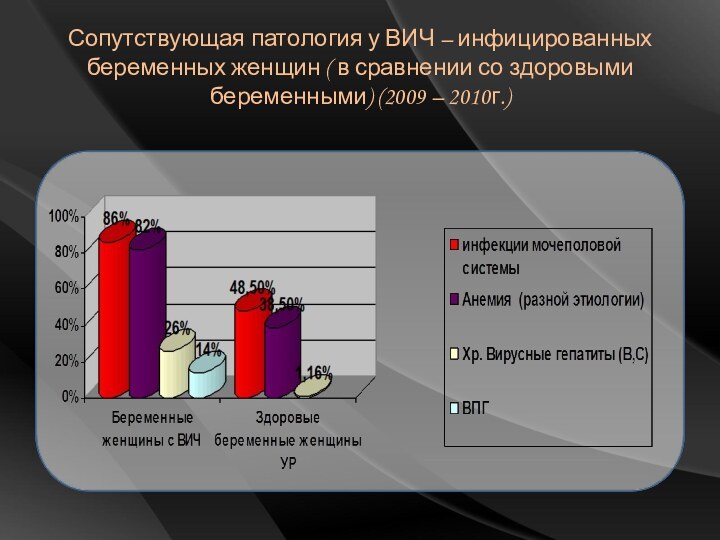
Слайд 30 Сопутствующая патология у ВИЧ – инфицированных беременных женщин
( в сравнении со здоровыми беременными) (2009 – 2010г.)
Слайд 32
Беременность и роды у ВИЧ-инфицированных
Течение ВИЧ-инфекции может ускориться
и ухудшиться во время беременности в связи с иммуносупрессией,
присущей гестационному процессу. Течение беременности также часто бывает осложненным. Обращает на себя внимание высокая частота цервикальной интранатальной неоплазии, симптоматического кандидоза, повышенная частота преждевременных родов.Наиболее опасным осложнением беременности является перинатальное инфицирование плода ВИЧ-инфекцией, которое без соответствующей терапии наблюдается в 30-60 % случаев вне зависимости от наличия симптомов заболевания у матери. Вертикальное заражение ВИЧ может происходить во время беременности, в родах и постнатально. ВИЧ может передаваться как в форме вируса, связанного с клетками, так и в качестве свободного вируса. Также в качестве источника инфекции выступают ВИЧ-инфицированные клетки плаценты. При этом возможны 3 пути переноса вируса к плоду.
Слайд 33 Трансплацентарный перенос свободных вирионов в результате различных повреждений
фетоплацентарного барьера (отслойка плаценты, плацентит, ФПН) с последующем взаимодействием
вируса с СО4-лимфоцитами плода.Первичное инфицирование плаценты и накопление вируса в клетках Гофбауэра с последующим размножением вируса и переходом его к плоду.
Интранатальное инфицирование плода при контакте слизистых оболочек плода с инфицированной кровью или выделениями родового канала.
Постнатально инфицируется от 15 до 45 % детей от ВИЧ-инфицированных матерей. Большинство из этих женщин не знают о наличии у себя инфекции и в основном инфицируют детей при грудном вскармливании.
Слайд 34 Заражение ВИЧ-инфекцией плода или новорожденного приводит к развитию
у него иммунодефицита, который отличается от такового у взрослых.
До 5 лет жизни СПИД развивается у 80 % детей, инфицированных ВИЧ перинатально. Первыми признаками внутриутробной ВИЧ-инфекции являются гипотрофия (в 75 % случаев) и различная неврологическая симптоматика (в 50-70 % случаев). Вскоре после рождения присоединяются упорная диарея, лимфаденопатия (90 %), гепатоспленомегалия (85 %), кандидоз ротовой полости (50 %), задержка развития (60 %).Часто встречаются хронические пневмонии и рецидивирующие инфекции. Симптомы поражения ЦНС связаны с диффузной энцефалопатией, атрофией мозжечка, микроцефалией, отложением внутричерепных кальцификатов.
Слайд 35 Различают раннее и позднее заражение ВИЧ. Примерно у
20-30 % детей, инфицированных вертикально, может наблюдаться рано начавшаяся
тяжелая форма заболевания - быстро прогрессирующая форма. Эти пациенты имеют высокую вирусную нагрузку при рождении и в первые месяцы жизни, уже в грудном возрасте у них происходит быстрая потеря хелперных Т-лимфоцитов.У 70-75 % детей, инфицированных вертикально, наблюдается медленно прогрессирующая форма инфекции: низкая вирусная нагрузка при рождении, в течение длительного времени стабильное количество хелперов, отсутствие клинических проявлений или наличие только легких симптомов (лимфаденопатии, паротита), а также рецидивирующие бактериальные инфекции. Доля детей с медленно прогрессирующей формой болезни, достигшей стадии СПИДа, составляет приблизительно 5-10 % в год. У 5 % детей клиническая и иммунологическая симптоматика не прогрессирует. Это связывают с генетическими факторами, сохранением иммунокомпетентности и персистентностью низковирулентных ВИЧ-изолятов.
Причинами смерти у детей младшего возраста, больных СПИДом, являются генерализованная ЦМВ-инфекция или сепсис, вызванный грамотрицательными или условно-патогенными бактериями, у детей старшего возраста, как и у взрослых, - сочетание пневмоцистоза с саркомой Капоши.
Слайд 36 Совсем недавно выявление в крови беременной антител к
ВИЧ являлось показанием к прерыванию беременности в связи с
высоким риском перинатального инфицирования. Однако в настоящее время назначение беременным специфических противовирусных препаратов позволяет снизить риск внутриутробного инфицирования до 5-10 %. Таким противовирусным препаратом у беременных является зидовудин - аналог нуклеозидов ВИЧ. Его назначают в дозах от 300 до 1200 мг/сут. Фактов тератогенного влияния зидовудина установлено не было. Оппортунистические инфекции лечат так же, как у небеременных.ВИЧ-инфекция у матери не является показанием для кесарева сечения у женщин, получающих противовирусные препараты, так как риск инфицирования плода при кесаревом сечении и естественных родах примерно одинаков. У ВИЧ-инфицированных женщин, не получавших терапии во время беременности, в настоящее время методом выбора является абдоминальное родоразрешение.
Слайд 37 Специфическая профилактика, к сожалению, пока не разработана. С
целью сокращения случаев перинатального инфицирования в РФ принято обязательное
обследование всех беременных женщин на ВИЧ-инфекцию трижды за беременность: при постановке на учет, при сроке 24-28 нед и перед родами. Также рекомендуется обследование на ВИЧ половых партнеров беременных пациенток. Если хотя бы у одного из партнеров выявляется ВИЧ-инфекция, им следует самостоятельно решать вопрос о целесообразности пролонгирования такой беременности, зная о степени риска инфицирования плода. В связи с широким распространением ВИЧ-инфекции и опасностью заражения через грудное молоко во многих странах донорство молока запрещено.Профилактика ВИЧ-инфекции у беременных:
Слайд 38 Таким образом, при профилактике вертикальной передачи ВИЧ-инфекции используют
следующее.
Акушерские мероприятия:
тестирование на ВИЧ;
исключение инвазивной пренатальной диагностики у
беременных с ВИЧ;плановое кесарево сечение до начала родовой деятельности;
во время естественных родов:
исключение ранней амниотомии,
дезинфекция родовых путей,
предупреждение рассечения и разрывов промежности.
Терапевтические мероприятия:
лечение беременной и новорожденного зидовудином.
Педиатрические мероприятия:
адекватная первичная обработка в родильном блоке;
отказ от кормления грудью.
Профилактика ВИЧ-инфекции у беременных: