Слайд 2
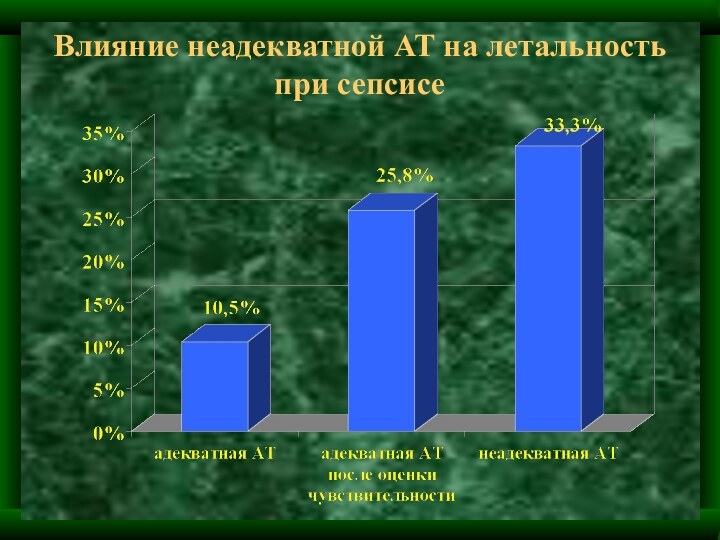
ЧАСТОТА СЕПТИЧЕСКИХ ОСЛОЖНЕНИЙ В АКУШЕРСТВЕ И ГИНЕКОЛОГИИ
Частота гнойно-септических
осложнений послеродового периода достигает 26%, они занимают 2-4 место
как причина материнской смертности.
Септический шок развивается у 3-15% больных с инфекционными осложнениями послеродового периода. ИТШ по частоте занимает третье место после геморрагического и кардиогенного, однако, по летальности он стоит на первом месте. Летальность при этой форме шока в среднем составляет 60%.
В настоящее время на первое место выходит послеабортный сепсис - 40%.
Послеродовый сепсис - 32%.
Слайд 3
ЭТАПЫ РАЗВИТИЯ СЕПТИЧЕСКОГО ПРОЦЕССА
СИНДРОМ СИСТЕМНОГО ВОСПАЛИТЕЛЬНОГО ОТВЕТА
СЕПСИС –
СИНДРОМ СИСТЕМНОГО ВОСПАЛИТЕЛЬНОГО ОТВЕТА НА ИНВАЗИЮ МИКРООРГАНИЗМА
ТЯЖЕЛЫЙ СЕПСИС
СЕПТИЧЕСКИЙ ШОК
СИНДРОМ
ПОЛИОРГАННОЙ ДИСФУНКЦИИ
РЕФРАКТЕРНЫЙ СЕПТИЧЕСКИЙ ШОК
Слайд 4
Особенности абдоминального сепсиса у хирургических больных:
наличие множественных
или резидуальных очагов инфекции;
быстрое включение механизма эндогенной транслокации
микроорганизмов и токсинов;
быстрое развитие инфекционно-токсического шока и полиорганной недостаточности;
полимикробная инфекция;
высокая летальность;
необходимость строгого соблюдения 3 основных принципов терапии (адекватная хирургическая санация, оптимизированная антимикробная терапия, стандартизированная корригирующая интенсивная терапия
Слайд 5
КЛИНИЧЕСКИЕ КРИТЕРИИ СИСТЕМНОГО ВОСПАЛИТЕЛЬНОГО ОТВЕТА
Температура тела выше 38
С или ниже 36 С;
ЧСС более 90 уд/мин;
ЧД более
20 в мин;
Снижение парциального давления СО2 в артериальной крови менее
32 мм.рт. ст.
Число лейкоцитов в периферической крови более 12X10 9/л или
менее 4X10 9/л
Число незрелых форм более 10%.
Слайд 6
ТЕРМИНОЛОГИЯ
СИНОНИМЫ: «септический шок», «эндотоксический шок», «грамотрицательная септицемия», «бактериальный
шок», «бактериально-токсический шок».
Эндотоксемия может встречаться и без сепсиса,
поэтому более правильным является термин «инфекционно-токсический шок». Этот термин учитывает роль двух факторов - инфекционного процесса и токсемии
Слайд 7
ПРИЧИНЫ РАЗВИТИЯ ИТШ В АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОЙ ПРАКТИКЕ
Септический аборт (ИТШ
возникает в 38% криминальных септических абортов).
Гнойно-септические послеродовые
заболевания
При остром пиелонефрите, разлитом перитоните и других септических заболеваниях;
Описаны случаи ИТШ у женщин во время менструации, что было связано с внедрением на рынок новых влагалищных тампонов.
Слайд 8
ЭТИОЛОГИЧЕСКАЯ СТРУКТУРА ИТШ
В 1/3 случаев этиологическим фактором септического
процесса является граммположительная инфекция (энтерококки, стафилококки, стрептококки, пневмококки, клостридии)
В 2/3 случаев - это грамотрицательная инфекция (протей, кишечная палочка, синегнойная палочка, клебсиеллы и др.)
Слайд 9
ПРИЧИНЫ ПЕРИФЕРИЧЕСКОЙ СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ
системное высвобождение вазоактивных медиаторов;
агрегация тромбоцитов
активными компонентами комплемента, которая может вызвать закупорку капилляров и
привести к расстройствам кровотока через капиллярное русло;
поражение клеток эндотелия, вызывающее капиллярное кровотечение, и накопление интерстициальной жидкости.
Слайд 10
Синдромы расстройства кровообращения
ГИПЕРДИНАМИЧЕСКИЙ
ХАРАКТЕРЕН ПОВЫШЕННЫЙ ИЛИ НОРМАЛЬНЫЙ СЕРДЕЧНЫЙ
ВЫБРОС
ГИПОДИНАМИЧЕСКИЙ
ХАРАКТЕРЕН НИЗКИЙ СЕРДЕЧНЫЙ ВЫБРОС
Слайд 11
Критерии диагностики ИТШ
1. Хирургическое вмешательство, произведенное в ближайшие
48 часов или наличие септического состояния.
2. Гипертермия выше 38°С,
озноб после хирургического вмешательства, аборта.
3. Эритродермия (диффузная или подошвенная), переходящая в десквамацию эпителия на конечностях.
4. Поражение слизистых - конъюнктивит, гиперемия слизистой ротоглотки, влагалища, выделения из влагалища.
5. Артериальная гипотония (не связанная с кровопотерей) - систолическое АД ниже 90 мм рт. ст. или среднее АД <70 мм рт.ст., некорригируемое возмещением жидкости в течение как минимум 1 часа (кристаллоиды 20-30 мл/кг за 30 мин, допамин ≥5 мкг/кг/мин); ортостатический коллапс и нарушение сознания.
Слайд 12
Критерии диагностики ИТШ
6. Синдром полиорганной недостаточности:
а) синдром кишечной
недостаточности - тошнота, рвота, диарея, отсутствие кишечных шумов;
б) центральная
нервная система - нарушения сознания без очаговой неврологической симптоматики, менее 15 баллов по шкале Глазго;
в) почки - олигоурия, повышение азота мочевины и креатинина более чем в 2 раза, протеинурия, натрий мочи менее 40 ммоль/л, диурез <0,5 мл/кг за 1 час при адекватном восполнении ОЦК;
г) печень - повышение билирубина в 1,5 раза выше нормы (с 2001 г. >70 мкмоль/л, повышение активности ферментов плазмы более чем в 2 раза;
д) кровь - анемия, лейкоцитоз со сдвигом формулы влево, тромбоцитопения, увеличение дискримента осмолярности (ДО, разница между измеренной и рассчитанной величиной осмолярности - в норме не превышает 10 мосм/кг), снижение коллоидно-онкотического давления (КОД), метаболический ацидоз;
Слайд 13
Критерии диагностики ИТШ
СИНДРОМ ПОЛИОРГАННОЙ НЕДОСТАТОЧНОСТИ
е) лёгкие -
РДСВ, тахипноэ; гипоксемия , рефрактерная к оксигенотерапии; двусторонняя легочная
инфильтрация, давление заклинивания легочной артерии <18 мм рт. ст., необходимость ИВЛ с ПДКВ >5 см вод. ст.;
ж) сердечно-сосудистая система - гипер- и гиподинамические синдромы, нарушение автоматизма и ритма сердца, ишемия миокарда, нарушения микроциркуляции.
Слайд 14
Клинические признаки нарушения органной перфузии
энцефалопатия
изменение парциального
напряжения кислорода
повышение сывороточного лактата (более 2,1 ммоль/л),
олигурия
<0,5 мл/кг/час,
симптомы ДВС-синдрома (снижение количества тромбоцитов на 25% и более, увеличение протромбинового времени на 25%, удлинение АЧТВ на 20%, увеличение концентрации ПДФ до 20%)
лейкоцитоз>12х109/л или лейкопения <4х109/л
симптом замедленного заполнения капилляров – мраморность конечностей.
Слайд 15
Клиническая картина ИТШ
Клиническое течение шока включает 3 фазы:
I.
Тёплая нормотония (клинически не выявляется)
II. Тёплая гипотония ("тёплая"
или гипердинамическая фаза)
III. Холодная гипотония ("холодная" или гиподинамическая фаза)
Слайд 16
КЛИНИКА АНАЭРОБНОГО СЕПСИСА
Неоднократные ознобы, сопровождающиеся быстрым подъемом температуры
тела до 40-41 градуса
Парестезии или сильные мышечные боли
Сознание часто заторможено, наблюдается возбуждение, бред, галлюцинации
Признаки сердечно-сосудистой недостаточности, септический эндокардит
Тахипноэ (более 30 в 1 мин), обусловленное как легочной недостаточностью, так и гемической гипоксией вследствие массовного гемолиза эритроцитов;
На коже через несколько часов после развития сепсиса могут появляться цианотичные или багрово-красные пятна
К концу первых суток кожа становится землистого цвета, а еще через несколько часов — желтовато бронзового;
Значительное снижение общего белка (до 30-40 г/л), повышение уровня трансаминаз и общего билирубина
Олигурия (ниже 20 мл/час) с последующей стойкой анурией;
Гемолитическая анемия
Слайд 17
Интенсивная терапия ИТШ
Последовательность проводимых реанимационных мероприятий определяется по
формуле:
VIP-PhS
V - вентиляция
I - инфузионная терапия
Р - поддержание сердечного
выброса и АД
Ph - фармакотерапия (антибактериальная химиотерапия)
S - специфическая терапия (удаление гнойного очага)
Слайд 18
ИНФУЗИОННАЯ ТЕРАПИЯ
Коллоиды и кристаллоиды применяются в соотношении примерно
2,5:1 из-за исходно низкого КОД
Инфузионная терапия проводится в
темпе 5-20 мл/мин. Индивидуальная скорость и объём инфузионно-трансфузионной терапии (ИТТ) определяются реакцией организма на её проведение по таким показателям как частота пульса, величина АД и ЦВД, почасовой диурез
Количество вводимой жидкости, при условии сохраненной функции почек, должно составлять 30 мл/кг массы тела за 24 часа. При повышении t тела на 1 С количество вводимой за 1 сутки жидкости следует увеличить на 5 мл/кг массы тела.
Слайд 19
ИНФУЗИОННАЯ ТЕРАПИЯ
Для предупреждения подобных ситуаций необходимо включение
в ИТТ значительной части коллоидных растворов, в частности растворов
оксиэтилированного крахмала:
Плазмастерил - 6% гидроксиэтиловый крахмал в изотоническом р-ре NaCl или с электролитами (снижает периферическое и легочное сопротивление, уменьшает гиперкоагуляцию)
HAES - стерильный 3%, 6%, 10% с низким содержанием NaCl (обладает реологическими и антитромботическими свойствами, улучшает микроциркуляцию).
Стремление предупредить гиповолемию трансфузиями крови ошибочно. Известно, что при этих ситуациях ОЦК снижается в основном за счет плазменного компонента. Поэтому несмотря на первичный эффект гемотрансфузии не только не восстанавливают ОЦК, а наоборот способствуют нарушению микроциркуляции, развитию почечно-печеночной недостаточности.
Слайд 20
Экстракорпоральные методы элиминационной терапии
* гемодиализ
* гемосорбция
* плазмаферез
*
гемофильтрация
* квантовая гемотерапия (лазерное, ультрафиолетовое облучение крови)
* гипербарическая оксигенация
и гипотермия
Слайд 21
Для поддержания сердечного выброса и восстановления тканевого кровотока
рекомендуется использовать симпатомиметические амины:
* Допамин - 2-15 мкг/кг/мин
до повышения систолического АД выше 90 мм рт. ст. и почасового диуреза больше 30 мл. (2 -5 - почечные дозы).
* Добутамин - 2-25 мкг/кг/мин (контроль осуществляется, как и при введении допамина).
* Изопротеренол - 5 мкг/мл/мин (если через 15-25 мин нет эффекта, то дозу удваивают).
* Норадреналин - вводится пробная доза в 0,1-0,2 мкг/кг (эффект обычно наступает через несколько минут); поддерживающая доза - 0,05 мкг/кг/мин вводится в крупную периферическую или центральную вену.
Слайд 22
Основные положения коррекции гемодинамики
(К. Мартин, 1992)
В течение
24-48 часов необходимо поддерживать:
Сатурацию не менее 90%;
Сердечный
индекс 4,5 л/мин м/Х2;
Среднее АД (САД) не менее 80 мм.рт.ст.;
Диурез не менее 0,7 мл/кг/ч;
Восполнение ОЦК до нормального уровня.