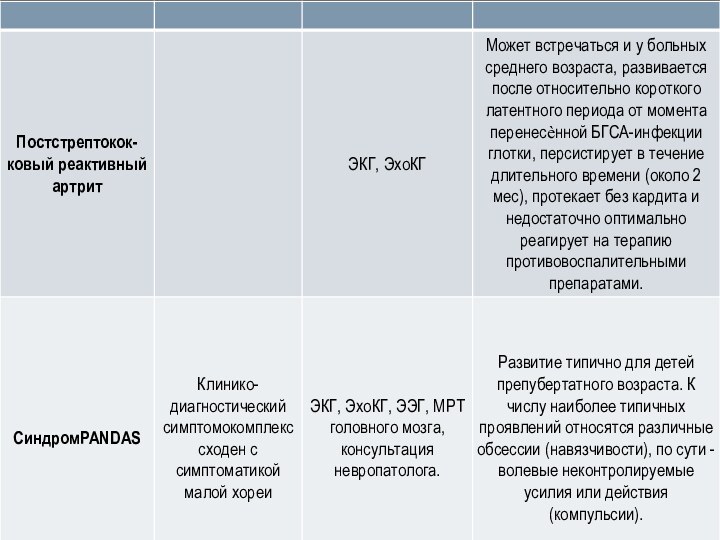
Слайд 2
Острая ревматическая лихорадка (ОРЛ) — постинфекционное осложнение А-стрептококкового тонзиллита
(ангины) или фарингита в виде системного воспалительного заболевания соединительной
ткани с преимущественной локализацией в сердечно-сосудистой системе (ревмокардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающееся у предрасположенных лиц (главным образом, молодого возраста, от 7-15 лет) в связи с аутоиммунным ответом организма на антиген стрептококка и перекрѐстной реактивностью со схожими аутоантигенами поражаемых тканей человека (феномен молекулярной мимикрии).
Впервые это заболевание описали
Буйо (1835) и Сокольский (1835).,
поэтому одно из названий ОРЛ –
болезнь Сокольского-Буйо.
Слайд 3
В 1835 году J. B. Bouillaud и Сокольский
Г.И. указали, что ревматизм не столько поражает суставы, сколько
сердце. Позднее Лассег сказал: "Ревматизм лижет суставы, но кусает сердце". Затем Боткиным было показано, что при ревматизме поражаются многие органы - почки, кожа, нервная система, печень, легкие, т.е. ревматизм - поливисцеральное заболевание.
J. B. Bouillaud, 1796–1881
Г.И.Сокольский
(1813-1877)
Слайд 4
ЭТИОЛОГИЯ ОРЛ
СВЯЗАНА СО СТРЕПТОКОККОВОЙ ИНФЕКЦИЕЙ:
- ревматизм возникает
через 2 - 3 недели после стрептококковой инфекции (ангина,
рожа, скарлатина)
- выделение b-гемолитического стрептококка группы А у большинства больных
- увеличение титра антистрептококковых антител АТ: антистрептолизина О, антистрептогиалуронидазы, антистрептокиназы.
- положительный эффект от антибактериальной профилактики и лечения.
Слайд 5
В развитии ОРЛ помимо инфекции имеет значение аллергия.
В результате контакта со стрептококком происходит сенсибилизация и возникает
гиперергическая иммунная реакция.
Промежуток в 10-14 дней между ангиной и началом ревматической атаки - латентный период иммунной перестройки организма.
Слайд 6
ОРЛ – аутоиммунное заболевание
Стрептококк – пусковой фактор
аутоиммунной агрессии.
Ревматизм развивается лишь у 2-3% людей после
стреп. инфекции, следовательно, существует генетическая предрасположенность с дефектом иммунной защиты.
Патогенным действием обладает сам стрептококк и его продукты: S- стрептокиназа – поражает суставы, О-стрептолизин – повреждает сердце.
Слайд 7
Доказательства аутоиммунного повреждения:
--обнаружение в сыворотке крови АТ, реагирующих
с тканями мио-, эндокарда, суставов, кожи.
-выявление иммунных комплексов в
миокарде (в обл. Ашоф-Талалаевских гранулем) и в воспалительно-измененных сердечных клапанах,
-у пациентов с хореей находят перекрестно-реагирующие АТ против АГ Nucleus condatus и Nucleus subtalamicus.
Слайд 8
П А Т О Г Е Н Е
З О Р Л
β–гемолитический стрептококк гр. А
М–протеин белков
оболочки и клеточных мембран стрептококка, + гиалуроновая кислота+ферменты (гиалуронидаза, стрептокиназа, стрептолизин) обладают свойствами антигенов
фагоцитоз
Образование АТ, реагирующих с кардиальными АГ
АТ стр + АГ (тропомиозин, миозин)
Иммунные комплексы
Стенки сосудов
Эндокард
Миокард
Перикард
Слайд 9
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ РЕВМАТИЗМА
“Малые” критерии
“Большие” критерии
Кардит
Полиартрит
Хорея Кольцевидная эритема
Подкожные узелки
Клинические: артралгия, лихорадка;
· Лабораторные: увеличение СОЭ, повышение концентрации СРБ;
·
Удлинение интервала Р—R на ЭКГ, признаки митральной и/или аортальной регургитации при эхокардиографии;
Слайд 10
О высокой вероятности ОРЛ свидетельствует наличие 2-х больших
критериев или 1 большого и двух маленьких + данные
о стрептококковой инфекции (недавняя стрептококковая инфекция, подтвержденная положит. результатаом мазка из зева, либо обнаружением антигена , либо высоким титром антистрептококковых АТ)
Слайд 11
ОСОБЕННОСТИ РЕВМАТИЧЕСКОГО КАРДИТА
В 80-100% сл. поражается миокард, нередко
процесс одновременно поражает эндокард и миокард
Жалобы: повышение температуры тела
чаще до субфебрильных цифр;
· мигрирующие боли, симметричного характера в крупных суставах (чаще всего коленных);
· перикардиальные боли;
· одышка при обычной физической нагрузке;
· учащенное сердцебиение;
· утомляемость, общая слабость;
· признаки хореи (гиперкинезы - множественные насильственные движения мышц лица, туловища и конечностей, эмоциональная лабильность, изменение поведения).
Повторная атака (рецидив) ОРЛ провоцируется БГСА-инфекцией и проявляется преимущественно развитием кардита
.
Слайд 12
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ:
Кожный синдром: Кольцевидная эритема,ревматические узелки
Поражение суставов: патологический
процесс вовлекаются коленные, голеностопные, лучезапястные, локтевые суставы. Характерны: доброкачественность,
летучесть воспалительных поражений с переменным, часто с симметричным вовлечением суставов. В 10-15% случаев выявляются полиартралгии, не сопровождающиеся ограничением движений,
Слайд 13
Поражение сердца:
· Систолический шум, отражающий митральную регургитацию, имеет

следующие характеристики: по характеру длительный, дующий; имеет разную интенсивность,
особенно на ранних стадиях заболевания; существенно не изменяется при перемене положения тела и фазы дыхания; связан с I тоном и занимает большую часть систолы, и оптимально выслушивается на верхушке сердца и проводится в левую подмышечную область.
· Мезодиастолический шум (низкочастотный), развивающийся при остром кардите с митральной регургитацией, имеет следующие характеристики: часто следует за III тоном или заглушает его, выслушивается на верхушке сердца в положении больного на левом боку при задержке дыхания на выдохе.
· Протодиастолический шум, отражающий аортальную регургитацию, имеет следующие характеристики: начинается сразу после II тона, имеет высокочастотный дующий убывающий характер, лучше всего прослушивается вдоль левого края грудины после глубокого выдоха при наклоне больного вперѐд, как правило, сочетается с систолическим шумом.
Слайд 14
· Изолированное поражение аортального клапана без шума митральной
регургитации нехарактерно для ОРЛ.
· Исходом кардита является формирование РПС.
Частота развития РПС после первой атаки ОРЛ у детей составляет 20 — 25%. Преобладают изолированные РПС, чаще — митральная недостаточность. Реже формируются недостаточность аортального клапана, митральный стеноз и митрально-аортальный порок. Примерно у 7—10% детей после перенесѐнного ревмокардита развивается пролапс митрального клапана.
· У подростков, перенесших первую атаку ОРЛ, пороки сердца диагностируются в 1/3 случаев. У взрослых пациентов данный показатель составляет 39-45% случаев. Максимальная частота формирования РПС (75%) наблюдается в течение 3 лет от начала болезни. Повторные атаки ОРЛ, как правило, усугубляют выраженность клапанной патологии сердца.
Слайд 15
Поражение нервной системы: в 6-30% случаев выявляются признаки
малой хореи (гиперкинезы, мышечная гипотония, статокоординационные нарушения, сосудистая дистония,
психоэмоциональные нарушения). У 5— 7% больных хорея выступает единственным признаком ОРЛ. Хорее больше подвержены девочки 10-15 лет. Продолжительность хореи- 3-6 месяцев. Обычно хорея заканчивается выздоровлением.
Слайд 16
Лабораторные исследования выявляют:
общий анализ крови (ОАК): увеличение СОЭ,
возможно лейкоцитоз со сдвигом лейкоформулы влево;
· биохимический анализ крови
(АлТ, АсТ, общий белок и фракции, глюкоза, креатинин, мочевина, холестерин);
· коагулограмма;
· иммунологический анализ крови: С реактивный белок (СРБ) (положительный), Ревматоидный фактор (РФ) отрицательный, Антистрептолизин-О (АСЛ-О) повышенные или что важнее повышающиеся в динамике титры;
· бактериологическое исследование: мазок из зева на определение В-гемолитического стрептококка группы А (БСГА)- выявление в мазке из зева БГСА, может быть как при активной инфекции, так и при носительстве.
Слайд 17
Дополнительные методы исследования:
ЭКГ: -нарушение автоматизма синусового узла
– синусовая тахикардия или синусовая аритмия
- вольтаж зубцов
R снижен ,
-короткие фазы реполяризации – зубец Т сглажен либо исчезает
- нарушение функции возбудимости: Э/С, Мерц. аритмия
- нарушение функции проводимости – блокады (часто AV –блокада).
ЭХОКГ: утолщение створок клапанов (при эндокардите), дилатация полостей сердца и снижение фракции выброса при тяжелом течении ревмокардита.
Слайд 18
Рентгенография органов грудной клетки: с диагностической целью. (Возможны
признаки ревматического пневмонита)
рентгенография суставов для дифференциальной диагностики с другими
артритами
компьютерная томография высокого разрешения при особых случаях, для выявления признаков ревматического пневмонита, тромбоэмболии в мелкие ветви легочной артерии.